Топическая диагностика. Топическая диагностика заболеваний нервной системы (Триумфов. Руководство издание четвертое, дополненное и переработанное государственное издательство медицинской литературы
 Скачать 5.36 Mb. Скачать 5.36 Mb.
|
Глава III. ТОПОГРАФИЯ И СИМПТОМОКОМПЛЕКСЫ ПОРАЖЕНИЙ СПИННОГО МОЗГАСпинной мозг расположен внутри позвоночного канала. Верхняя граница его (с продолговатым мозгом) соответствует уровню перекреста пирамид или месту выхода I пары шейных корешков. Нижний конец спинного мозга находится на границе I и II поясничных позвонков (см. рис. 15). Спинной мозг представляет собой длинный тяж (длиной 42 — 45 см), окруженный тремя оболочками: твердой, паутинной и мягкой; он фиксирован внутри позвоночного канала своими корешками и зубчатой связкой. Между паутинной и мягкой мозговыми оболочками в так называемом подпаутинном, или субарахноидальном, пространстве циркулирует цереброспинальная жидкость. Спинной мозг состоит из 31 — 32 сегмента; каждому из них соответствуют две пары корешков — передних и задних. Различают следующие отделы или части спинного мозга (см. рис. 15): pars cervicalis (шейная часть) — из 8 шейных сегментов; pars thoracalis (грудная часть) — из 12 грудных сегментов; pars lumbalis (поясничная часть) — из 5 поясничных сегментов; pars sacralis (крестцовая часть) — из 5 крестцовых сегментов. Наконец, самым нижним сегментом является один (иногда два) копчиковый сегмент. Средняя величина диаметра поперечного сечения спинного мозга равняется 1 см; в двух местах этот диаметр увеличивается, что соответствует так называемым утолщениям спинного мозга. В состав шейного утолщения (intumescentia cervicalis) входят V, VI, VII, VIII шейные и I — II грудные сегменты; в состав поясничного (intumescentia lumbalis) — все поясничные и I — II верхние крестцовые сегменты. Три нижние крестцовые (III — V) и копчиковый сегменты составляют так называемый conus medullaris — конически суживающийся нижний конец спинного мозга. Из спинного мозга выходит, соответственно числу сегментов, 31 пара передних двигательных корешков и входит в него 31 пара задних чувствительных корешков. Передние и задние корешки внутри позвоночного канала сближаются (см. рис. 82) и собираются в общий пучок после межпозвоночного ганглия (ganglion spinale intervertebrale), расположенного в межпозвоночном отверстии. Общий пучок двигательных и чувствительных волокон из обоих корешков, выходящий из межпозвоночного отверстия, называется корешковым нервом (см. рис. 82). В процессе роста спинной мозг отстает в длине от позвоночника и у взрослого человека оказывается много короче последнего. Нижний отдел спинного мозга оказывается расположенным на границе I и II поясничных позвонков. Соответственно этому, корешки, направляющиеся к своим межпозвоночным отверстиям, лишь в верхних отделах (шейных) расположены горизонтально. Уже начиная с грудного отдела, они идут косо книзу, а ниже conus medullaris корешки поясничных и крестцовых сегментов располагаются внутри позвоночного канала почти отвесно, составляя так называемый конский хвост (cauda equina)(рис.15). При проекции сегментов спинного мозга на позвонки приходится учитывать несоответствие длины спинного мозга и позвоночника. В шейном отделе сегменты расположены на 1 позвонок выше, чем соответствующий им по счету позвонок; верхнегрудные — на 2, нижнегрудные — на 3 (пример: V шейный сегмент расположен на уровне IV шейного позвонка, V грудной — на уровне III грудного позвонка, XI грудной — на уровне VIII грудного позвонка и т.д.). В большом несоответствии находятся поясничные и крестцовые сегменты и позвонки: поясничные сегменты находятся на у ровне X, XI и XII грудных позвонков; крестцовые. — XII грудного и I поясничного. Cauda equina расположен книзу, начиная со II поясничного позвонка (см. рис. 15).  Рис. 15. Позвонки и сегменты спинного мозга с выходящими из них корешками (по Бехтереву). СЕРОЕ ВЕЩЕСТВО СПИННОГО МОЗГА (СЕГМЕНТАРНЫЙ АППАРАТ); СЕГМЕНТАРНЫЕ РАССТРОЙСТВАНа поперечном срезе спинного мозга (рис. 16) центрально расположенное серое вещество ясно отличается от окружающего его белого. Серое вещество имеет форму бабочки с распростертыми крыльями или буквы Н; в центре его расположен узкий центральный канал, выстланный эпендимой, который и в норме часто оказывается облитерированным. Та перемычка серого вещества, которая расположена кпереди от центрального канала, называется comissura grisea anterior, расположенная кзади от него — comissura grisea posterior (передняя и задняя серые спайки). Остальная часть серого вещества делится на передние и задние рога спинного мозга. В латеральном отделе переднего рога намечается выступ серого вещества, именуемый боковым рогом (отчетливый в нижнешейном и верхнегрудном отделах); от него в направлении к заднему рогу отходит сетка тонких перекладин серого вещества — formatio reticularis, или сетчатое образование. Серое вещество состоит из нервных клеток с их отростками и нейроглии. Основными группами клеток в сером веществе являются: 1) двигательные, или моторные, клетки передних рогов, дающие волокна передних корешков (периферические двигательные нейроны) (рис. 16, d); 2) чувствительные клетки — вторые нейроны болевой и температурной чувствительности, расположенные в заднем роге (рис. 16, а); 3) клетки (вторые нейроны) проприоцепторов мозжечка, расположенные в основании заднего рога (рис. 16, б); 4) клетки симпатических (и парасимпатических) спинальных центров (сосудодвигательные, потоотделительные и др.), разбросанные группами в различных отделах серого вещества, но, главным образом, сосредоточенные в боковых рогах (рис. 16, с). Аксоны их выходят из спинного мозга преимущественно в составе передних корешков; 5) ассоциационные клетки, относящиеся к «собственному аппарату» спинного мозга, устанавливающие межсегментарные связи и находящиеся преимущественно на периферии серого вещества.  Рис. 16. Поперечный срез спинного мозга. 1 — основной (боковой) пирамидный путь; 2 — текто-спинальный пучок; 3 — рубро-спинальный пучок; 4 — спино-таламический путь; 5 — дорсальный спино-церебеллярный путь (Флексига); 6 — вентральный спино-церебеллярный путь (Говерса); 7 — вестибуло-спинальный путь; 8 — прямой (неперекрещенный) пирамидный пучок; 9 — задний продольный пучок; 10 — пучок Голля; 11 — пучок Бурдаха. а — чувствительные клетки заднего рога; b — клетки мозжечковых проприоцепторов; с — клетки бокового рога; d — двигательные клетки переднего рога. К сегментарному аппарату спинного мозга относится не только серое его вещество, но и входящие в область заднего — рога чувствительные задние корешки и выходящие из переднего рога двигательные, или передние, корешки. При поражении сегментарного аппарата расстройства функций наблюдаются только в пределах поврежденных сегментов1. При этом могут наступать двигательные, чувствительные, рефлекторные, сосудистые, секреторные и трофические расстройства. I. Двигательные сегментарные расстройства, возникающие при поражении переднего рога или переднего корешка, носят характер периферического паралича с атонией и атрофией мышц, утратой рефлексов и реакцией перерождения. Для решения вопроса о локализации и распространении процесса необходимо знать схему иннервации движений и мышц (табл. 5). Коротко соотношение между сегментами и мышцами представлено следующим образом: I — IV шейные сегменты иннервируют шейную мускулатуру; V — VIII шейные и I — II грудные иннервируют мышцы верхних конечностей; III — XII грудные и I поясничный иннервируют мускулатуру туловища; II — V поясничные и I — II крестцовые иннервируют мышцы нижних конечностей; III — V крестцовые сегменты иннервируют мышцы промежности и мочеполовые органы. Детальнее эти соотношения представлены в табл. 7 (по М.И. Аствацатурову). II. Чувствительные сегментарные расстройства возникают при поражении: а) заднего чувствительного корешка, б) заднего рога и в) передней серой спайки. Каждая мышца и каждый сегмент (дерматомер) иннервируются двигательными и чувствительными волокнами не одного сегмента, а по меньшей мере еще 2 — 3 соседних сегментов. Поэтому при ограниченном поражении 1 — 2 сегментов заметных расстройств обычно не наступает. При сегментарных чувствительных расстройствах зона анестезии всегда меньше, чем она должна была бы быть соответственно числу пораженных сегментов: граничащие с очагом неповрежденные верхний и нижний сегменты уменьшают зону анестезии своими заходящими в нее волокнами. Опыт советских нейрохирургов (при грыжевидных выпячиваниях межпозвонковых дисков) и наши наблюдения (при ранениях торакальных нервов) показали, что иногда поражение и одиночного корешка может обусловить ослабление соответствующего уровню поражения кожного брюшного рефлекса или возникновение узкой полоски относительного понижения кожной чувствительности (гипестезию). Таблица I
1. Симптомами поражения заднего корешка являются корешковые (стреляющие, опоясывающие) боли, анестезии или гипестезии всех видов чувствительности и утрата или понижение рефлексов. 2. При поражении заднего рога боли могут не возникать; расстройства чувствительности носят расщепленный характер, т. е. наблюдается утрата болевой и температурной чувствительности при сохранности тактильного и суставно-мышечного чувства6. Рефлексы также угасают или ослабляются. 3. При поражении передней серой спайки выпадают симметрично болевая и температурная чувствительность на правой и левой сторонах тела соответственно уровню пораженных сегментов (кпереди от центрального канала происходит перекрест волокон вторых нейронов болевого и температурного чувства). Соотношение между сегментами спинного мозга и зонами кожной чувствительности указано на рис. 4. Коротко оно резюмировано в табл. 8. Таблица 8
III. Рефлекторные расстройства (ослабление или утрата рефлексов) возникают при поражении заднего корешка, заднего и переднего рогов, переднего корешка. Для определения уровня сегментарного поражения по существующим рефлекторным расстройствам может служить таблица, приведенная в главе о рефлексах (глава II). IV. Сосудистые, секреторные и трофические сегментарные расстройства возникают при поражении симпатических и парасимпатических спинномозговых центров, расположенных в сером веществе, преимущественно в его боковых рогах. Может наблюдаться: отсутствие рефлекторного дермографизма (вызываемого раздражением кожи острием булавки), другие сосудистые расстройства (например, цианоз); аномалии потоотделения (ангидроз или гипергидроз); исчезновение пилоаррекции (рефлекс гусиной кожи при щипковом раздражении или охлаждении); трофические изменения кожи, ногтей и т.д. (глава IX). Дополнительно рассмотрим некоторые центры серого вещества спинного мозга. В боковом роге VIII шейного и I грудного сегментов находится группа клеток, называемая centrum cilio-spinale. Отсюда через передние корешки выходят симпатические волокна, направляющиеся через систему шейных симпатических ганглиев, симпатический нерв и симпатическое сплетение сонной артерии через ganglion ciliare (ресничный узел) к глазу. Эти волокна иннервируют три гладкие мышцы («непроизвольные»): 1) dilatator pupillae — расширяющую зрачок, 2) tarsalis superior — расширяющую глазную щель, 3) orbitalis — обусловливающую своим напряжением известную степень выстояния глазного яблока из глазницы. При поражении centrum cilio-spinale или выходящих из него симпатических волокон наблюдается симптомокомплекс Горнера, или Горнера — Клода Бернара: сужение зрачка (за счет действия антагониста dilatatoris — m. sphincteris pupillae, иннервируемого волокнами n. oculomotorii), сужение, уменьшение глазной щели и некоторое западение глазного яблока (enophtalmus)7 (рис. 17). На уровне III, IV и V крестцовых сегментов в сером веществе расположены спинномозговые центры мочеиспускания и дефекации — centrum vesico-spinale и ano-spinale. Рефлекторная автоматическая деятельность их в норме у взрослого человека регулируется до известной степени корой головного мозга через посредство путей, проходящих в боковых столбах спинного мозга, рядом с пирамидными пучками. Корковая иннервация названных центров — двухсторонняя; при одностороннем поражении бокового столба связи с корой сохраняются, и расстройств мочеиспускания и дефекации не наблюдается. Необходимо поражение обоих боковых столбов, чтобы развились так называемые центральные расстройства мочеиспускания и дефекации. В этих случаях чаще всего наблюдаются следующие явления. 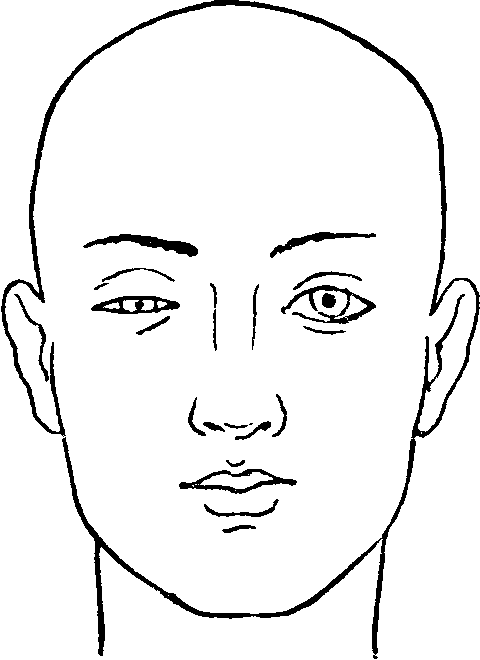 Рис. 17. Симптом Горнера — Клода Бернара (справа). Периодическое недержание мочи, или incontinentio intermittens; произвольная регуляция акта мочеиспускания отсутствует, устанавливается автоматический, рефлекторный тип опорожнения пузыря за счет самостоятельной деятельности спинномозговых центров, как это наблюдается у ребенка до определенного возраста. По мере растяжения пузыря от накапливающейся мочи возникают соответствующие раздражения, которые, достигая известной степени, вызывают рефлекторное расслабление сфинктеров и напряжение детрузора: моча выделяется непроизвольно, до следующего накопления и нового рефлекторного опорожнения. В этих случаях наблюдается, следовательно, периодическое недержание мочи при постоянно имеющейся остаточной моче в пузыре. Легкая степень периодического недержания мочи выражается так называемыми императивными позывами на мочеиспускание. В таких случаях, при наличии позыва, больной не может на длительный срок задержать опорожнение пузыря. При центральных расстройствах мочеиспускания возможна и задержка мочи — retentio urinae. Она характерна особенно для первых дней поперечного поражения спинного мозга, когда процесс развивается остро (травма, воспаление) и позднее сменяется обычно типичным для такого рода поражений периодическим недержанием мочи. Наиболее типичным для поражения спинномозговых центров в области conus medullaris или соответствующих корешков является истинное недержание мочи, или incontinentio vera. При периферическом типе расстройств мочеиспускания наблюдается расслабление и сфинктеров и детрузора. Моча непрерывно выделяется по каплям по мере поступления ее в мочевой пузырь, не накапливаясь в нем. Если шейка пузыря остается достаточно эластичной, она может оказывать сопротивление давлению мочи и задерживать выделение. В этих случаях мочевой пузырь переполнен, растянут и моча выделяется по каплям, механически растягивая шейку (ischuria paradoxa). Возможна при поражении спинномозговых центров и задержка мочи (retentio urinae). Следовательно, и при центральном и при периферическом поражении пузыря и сфинктеров возможны и задержка и недержание мочи. Наиболее характерным для центрального поражения является incontinentio intermittens и для полного поражения спинномозговых центров — incontinentio vera. БЕЛОЕ ВЕЩЕСТВО СПИННОГО МОЗГА (ПРОВОДНИКОВЫЙ АППАРАТ); ПРОВОДНИКОВЫЕ РАССТРОЙСТВАБелое вещество спинного мозга состоит большей частью из миелиновых (мякотных), преимущественно продольно расположенных волокон, разделенных перегородками нейроглии. Волокна складываются в пучки или проводники, короткие и длинные, восходящие и нисходящие, эндогенные и экзогенные (эндогенные берут начало в спинном мозге, экзогенные вступают в спинной мозг из других отделов нервной системы). Белое вещество окружает со всех сторон серое и делится на: передние столбы, расположенные кнутри от передних рогов и корешков; задние столбы, находящиеся кнутри и между задними рогами и корешками, и боковые столбы, расположенные на латеральной стороне спинного мозга, между передними и задними его рогами (см. рис. 16). В передних столбах спинного мозга проходят следующие нисходящие проводники. Прямой неперекрещенный пирамидный пучок (tractus cortico-spinalis anterior), расположенный по медиальному краю переднего столба. Волокна его заканчиваются у моторных клеток переднего рога (см. рис. 16). Задний продольный пучок (fasciculus longitudinalis posterior), заканчивающийся около тех же клеток и расположенный вблизи от названного выше прямого пирамидного пучка (см. рис. 16). Вестибуло-спинальный путь (tractus vestibulo-spinalis), расположенный на периферии переднего и бокового столбов (см. рис. 16). Текто-спинальный путь (tractus tecto-spinalis), проходящий вблизи от переднего рога (см. рис. 16). Волокна обоих последних путей также заканчиваются у клеток периферических двигательных нейронов переднего рога. В задних столбах проходят восходящие проводники — пучки Голля (рис. 16, 10) и Бурдаха (рис. 16, 11) — волокна первых нейронов суставно-мышечного чувства, вибрационной и тактильной чувствительности от клеток, расположенных в межпозвоночных ганглиях. В пучках Голля, расположенных медиально, проходят волокна от нижележащих сегментов (нижних конечностей), в пучках Бурдаха — от более высоких сегментов (верхних конечностей). В боковых столбах спинного мозга проходят нисходящие и восходящие пути. 1. Нисходящими являются: Основной боковой пирамидный пучок — tractus cortico-spinalis lateralis, расположенный в заднем отделе бокового столба (рис. 16, 7). Волокна его заканчиваются у клеток передних рогов, преимущественно своей стороны (отчасти и противоположной), передавая импульсы «произвольного» движения, а также тормозящие (субординирующие) влияния из высших отделов центральной нервной системы, в частности из коры головного мозга, клеткам периферических двигательных нейронов. Монаковский, или рубро-спинальный, пучок — tractus rubro-spinalis (рис. 16,5), проходящий рядом с пирамидным путем, кпереди от него. Начинаясь из красных ядер мозгового ствола, он заканчивается у тех же двигательных клеток передних рогов. 2. К восходящим путям бокового столба относятся следующие: Спино-таламический, или tractus spino-thalamicus — волокна вторых нейронов болевого и температурного, отчасти тактильного чувства, перешедшие в противоположный боковой столб после перекреста в передней серой спайке (рис. 16, 4). Проводник прилегает снутри к говерсову пучку, о котором будет сказано ниже. Пучки Флексига и Говерса, или tractus spino-cerebellaris dorsalis et ventralis — волокна вторых нейронов проприоцепторов мозжечка, расположенных в основании заднего рога. Названные проводники располагаются на периферии бокового столба: пучок Флексига в дорсальном (рис. 16, 5), пучок Говерса (рис. 16, 6) в вентральном его отделе. Здесь описаны только наиболее важные в функциональном отношении длинные проводники спинного мозга. Перечисляем основные из них. Восходящие пути Пучки Голля и Бурдаха (в задних столбах); tractus spino-thalamicus (в боковых столбах); tractus spino-cerebellaris (в боковых столбах). Нисходящие пути tractus cortico-spinalis lateralis (в боковых столбах); tractus rubro-spinalis (в боковых); tractus cortico-spinalis anterior (в передних столбах); tractus vestibulo-spinalis (в передне-боковых); tractus tecto-spinalis (в передних) и fasciculus longitudinalis posterior (в передних столбах). Волокна всех нисходящих проводников заканчиваются у клеток передних рогов спинного мозга. Таким образом, периферический двигательный нейрон получает импульсы от всех отделов нервной системы, имеющих отношение к мышечному тонусу и движению. Так, сюда подходят импульсы от центростремительной части рефлекторной дуги, импульсы «произвольного» движения из коры головного мозга по пирамидному пути, от экстрапирамидной двигательной системы по рубро-спинальному и др., от мозжечка по вестибуло-спинальному и тому же рубро-спинальному пучку и т.д. (см. рис. 1 и 16). К периферическому двигательному нейрону подходят, следовательно, как возбуждающие, так и тормозящие импульсы. Здесь, в клетке переднего рога, сосредоточиваются конечные результаты сложной деятельности нервной системы, определяющие и состояние мышечного тонуса и двигательный эффект. Как видно на рис. 16, все перечисленные длинные проводники, связывающие спинной мозг с вышележащими отделами нервной системы, расположены преимущественно на периферии белого вещества. Участки, прилежащие к серому веществу, заняты многочисленными волокнами восходящего или нисходящего направления, то короткими, то более длинными. Это — интерсегментарные или ассоциационные пути, устанавливающие связи между отдельными сегментами спинного мозга. Периферические отделы серого вещества с их ассоциационными клетками и прилежащие отделы белого вещества, где расположены их волокна, составляют так называемый собственный аппарат спинного мозга, связывающий сегменты и обеспечивающий в достаточной мере сложную и разнообразную рефлекторную деятельность спинного мозга. Возникающие при поражении проводникового аппарата спинного мозга расстройства носят, в отличие от сегментарных расстройств, более диффузный характер. При поражении двигательных (пирамидных) путей в состоянии центрального паралича оказываются отделы мускулатуры, иннервируемые от всех нижележащих сегментов. При перерыве чувствительных путей анестезированными оказываются участки, соответствующие также всем расположенным ниже сегментам (так называемые проводниковые расстройства). Поражение заднего столба вызывает утрату суставно-мышечного чувства (и сенситивную атаксию), вибрационной и тактильной чувствительности книзу от уровня поражения на стороне очага. Поражение бокового столба спинного мозга дает книзу от уровня поражения центральный паралич на своей стороне и утрату болевой и температурной чувствительности на противоположной, Половинное поражение поперечника спинного мозга создает картину броун-секаровского паралича, или синдрома. Проводниковые расстройства выражаются в центральном параличе и утрате суставно-мышечного и вибрационного чувства на стороне поражения; на противоположной очагу стороне наблюдается болевая и температурная анестезия8. Соответственно пораженным сегментам (серого вещества) на стороне очага могут наблюдаться также сегментарные двигательные (периферические параличи) и чувствительные расстройства9. Полное поражение поперечника спинного мозга вызывает параплегию нижних конечностей или (при высоких поражениях) тетраплегию, т. е. паралич четырех конечностей с утратой всех видов чувствительности книзу от уровня поражения; одновременно возникают нарушения функции тазовых органов (мочеиспускания, дефекации). Соответственно пораженным сегментам возникают сегментарные выпадения, книзу от очага — проводниковые. Для того, чтобы отчетливо выступили сегментарные расстройства, необходимо поражение не менее 2 — 3 соседних сегментов (см. примечание на стр. 64). СИМПТОМОКОМПЛЕКСЫ ПОРАЖЕНИЯ СПИННОГО МОЗГА НА РАЗЛИЧНЫХ ЕГО УРОВНЯХВерхнешейный отдел (CI — CIV). В случае его поражения возникает паралич или раздражение диафрагмы (одышка, икота), спастический паралич всех четырех конечностей, утрата всех видов чувствительности с соответствующего уровня книзу, расстройства мочеиспускания центрального типа (задержка, периодическое недержание мочи). Могут быть корешковые боли в шее, отдающие в затылок. Шейное утолщение (CV — DI) — периферический паралич верхних конечностей, спастический паралич нижних; утрата всех видов чувствительности, те же расстройства мочеиспускания. Возможны корешковые боли, иррадиирующие в верхние конечности. Нередко присоединяется симптом Горнера. Грудной отдел (DIII — DХII) — верхние конечности свободны от поражения; наблюдается спастическая параплегия нижних конечностей с теми же расстройствами мочеиспускания; утрата всех видов чувствительности в нижней половине тела. Корешковые боли носят здесь опоясывающий характер. Поясничное утолщение(LI — SII) — периферический паралич нижних конечностей, анестезия на нижних конечностях и в промежности, те же расстройства мочеиспускания. Conus medullaris (SIII — SV) — параличи отсутствуют; утрата чувствительности в области промежности, расстройства мочеиспускания периферического типа (обычно истинное недержание мочи). Конский хвост (cauda equina) — поражение его дает симптомокомплекс, весьма сходный с поражением поясничного утолщения и conus medullaris. Возникает периферический паралич нижних конечностей с расстройствами мочеиспускания типа задержки или истинного недержания. Анестезия на нижних конечностях и в промежности. Характерны жестокие корешковые боли в ногах и для начального и неполного поражения — асимметрия симптомов. Для определения уровня поражения спинного мозга, в частности его верхней границы, большое значение имеют корешковые боли, если они имеются. При анализе чувствительных расстройств следует учитывать, что каждый дерматомер, как это уже было отмечено выше, иннервируется по меньшей мере из 3 сегментов спинного мозга (кроме своего, еще одним верхним и одним нижним соседними сегментами). Поэтому, определяя верхнюю границу анестезии, приходится считать пораженным уровень спинного мозга, находящийся на 1 — 2 сегмента выше. В равной мере используются для определения уровня поражения изменения рефлексов, распространение сегментарных двигательных расстройств и верхняя граница проводниковых. Иногда полезным может оказаться также исследование и симпатических рефлексов. Так, например, в участках кожи, соответствующих пораженным сегментам, может наблюдаться отсутствие рефлекторного дермографизма, пилоарректорного рефлекса и др. Полезной здесь может быть и так называемая «горчичниковая» проба: нарезаются узкие полоски бумаги сухих горчичников, смачиваются и накладываются на кожу (можно фиксировать их поперечно наклеиваемыми полосками липкого пластыря), одна ниже другой, по длиннику, непрерывной полосой. Различия в сосудистых реакциях над уровнем поражения, на уровне сегментарных расстройств и ниже их, на территории проводниковых расстройств, может способствовать уточнению топики поражения спинного мозга. При опухолях же спинного мозга для определения уровня расположения их могут быть использованы следующие приемы. Симптом вклинения. При люмбальной пункции, если имеется блокада субарахноидального пространства, по мере истечения спинномозговой жидкости создается разность в давлении и уменьшение его в нижнем отделе субарахноидального пространства, ниже блока. В результате возможна «подвижка» книзу, «вклинивание» опухоли, что определяет усиление корешковых болей, ухудшение проводниковых расстройств и т. n. Эти явления могут быть кратковременными, но иногда бывают и стойкими, определяя ухудшение в течении болезни. Симптом более характерен для субдуральных экстрамедуллярных опухолей, например для неврином, исходящих чаще из задних корешков и обычно несколько подвижных (Эльсберг, И.Я. Раздольский). Близок к описанному симптом ликворного толчка (И.Я. Раздольский). Опять-таки при наличии блока и чаще также при субдуральных экстрамедуллярных опухолях возникают усиление корешковых болей и ухудшение проводниковых расстройств при наклонении головы к груди или при прижатии руками с двух сторон на шее яремных вен (как при приеме Квекенштедта). Механизм возникновения симптома почти такой же; только здесь сказывается не понижение давления жидкости в субарахноидальном пространстве ниже блока, а повышение его сверху от него за счет венозного застоя внутри черепа. Симптом остистого отростка (И.Я. Раздольский). Болезненность при поколачивании по остистому отростку позвонка, на уровне которого расположена опухоль. Симптом более характерен для экстрамедуллярных, экстрадуральных опухолей. Вызывается лучше всего покалачиванием не молоточком, а рукой исследующего («мякотью кулака»). Иногда при этом не только появляются (обостряются) корешковые боли, но возникают и своеобразные парестезии: «ощущение электрического разряда» (Кассирер, Лермитт, автор) — чувство прохождения электрического тока (или «мурашек») вниз по позвоночнику, иногда и в нижние конечности. Известное значение могут иметь также корешковые боли положения (Дэнди — Раздольский). В определенной позе, обусловливающей, например, натяжение заднего корешка, из которого исходит невринома, возникают или усиливаются корешковые боли соответствующего уровня. Наконец, заслуживает внимания симптом Эльсберга — Дайка (рентгенологический) — ненормальное увеличение расстояния между корнями дужек от 2 до 4 мм на уровне локализации опухоли (чаще экстрадуральной). При проекции пораженных сегментов спинного мозга на позвонки необходимо принимать во внимание несоответствие в длине спинного мозга и позвоночника и расчет производить по указаниям, которые были приведены выше. Для ориентировки же в остистых отростках позвонков могут служить следующие данные: наивысшим видимым под кожей позвонком является VII шейный, т. е. самый нижний шейный позвонок; линия, соединяющая нижние углы лопаток, проходит над VII грудным позвонком; линия, соединяющая вершины подвздошных гребней (cristae lliacae), проходит в промежутке между III и IV поясничными позвонками. При процессах, ведущих к заполнению полости внутрипозвоночного канала (например, опухолями) или вызывающих спайки в субарахноидальном пространстве (при арахноидите), ценные данные для локализации процесса могут быть получены иногда методом миелографии, т. е. рентгенографией при введении в субарахноидальное пространство контрастных растворов (йодлипола и других). Предпочтительнее введение путем субокципитальной пункции «тяжелых» или нисходящих растворов (масляных); контрастное вещество, опускаясь в спинномозговой жидкости вниз, в случае нарушения проходимости в подпаутинном пространстве, останавливается или временно задерживается на уровне блока и обнаруживается при рентгенографии в виде тени («стоп» — рис. 18).  Рис. 18. Задержка („стоп») контрастного вещества в субарахноидальном пространстве над опухолью (собственное наблюдение). Менее контрастные изображения получаются при пневмомиелографии, т. е. при вдувании воздуха, вводимого через люмбальный прокол сидящему больному; воздух, поднимаясь по субарахноидальному пространству вверх, останавливается под «блоком» и определяет нижнюю границу существующего препятствия. Для определения уровня расположения «блока» (при опухолях, арахноидитах и пр.) иногда применяется «лестничная» люмбальная пункция, обычно лишь в промежутках между L — LIV — LIII — lii позвонками (пункция более высоких отделов может быть опасной из-за возможного ранения иглой спинного мозга). Ниже блокады субарахноидального пространства наблюдается белково-клеточная диссоциация (см. главу об оболочках мозга), выше — нормальный состав спинномозговой жидкости; ниже блокады — симптомы Квекенштедта и Стуккея, выше — отсутствие их (норма). |
