Сочетанные повреждения
 Скачать 474.46 Kb. Скачать 474.46 Kb.
|
|
Хи 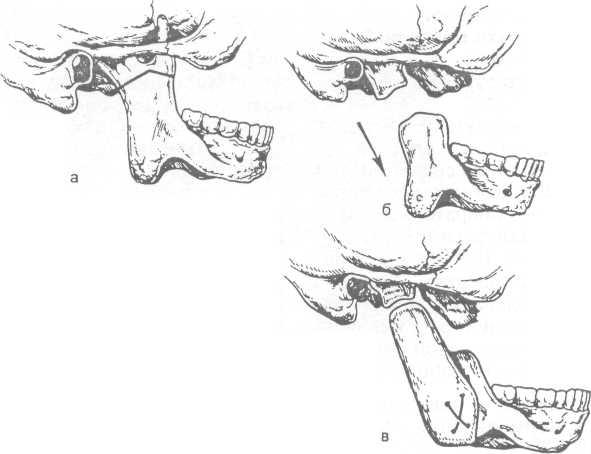 рургическое лечение включает в себя серию оперативных вмешательств, направленных в первую очередь на устранение анатомических нарушений и восстановление функции ВНЧС. рургическое лечение включает в себя серию оперативных вмешательств, направленных в первую очередь на устранение анатомических нарушений и восстановление функции ВНЧС.Рис. 11.6. Операции при костных заболеваниях ВНЧС (схема). а, б — остеотомия ветви нижней че-люсти с перемещением ее кпереди с помощью скелетного вытяжения; в — костная пластика ветви нижней челюсти аллогенным транспланта-том. Проводят остеотомию ветви нижней челюсти со скелетным вытяжением. Операция, как и все вмешательства на ВНЧС у детей, осуществляется под наркозом и заключается в следующем: в пределах верхней трети ветви нижней челюсти удаляют деформированные венечный и мыщелковый отростки и все костные разрастания. Затем свободной нижней челюсти придают правильное положение посредством скелетного вытяжения (рис. 11.6, а, б). В палате ребенка укладывают на спину. Масса груза, с помощью которого через систему блоков нижняя челюсть удерживается в правильном положении, 200—1000 г. Такой постельный режим больной соблюдает 3—4 сут, после чего вытяжение снимают и нижнюю челюсть больного фиксируют в правильном положении с помощью зу-бонаддесневой шины Вебера или Ванкевич. Шины позволяют совершать вертикальные движения челюстью и ограничивают ее смещение в сторону оперированного сустава. Шиной больной пользуется в течение 1 года — 1,5 лет. В послеоперационном периоде показаны физиолечение, миогимнастика. Функциональные результаты операции оцениваются не ранее чем через 6—8 мес. Больному проводят (по показаниям) в полном объеме ортодонтическое лечение. Ортодонтическое лечение детей, оперированных по поводу заболеваний ВНЧС, преследует цели: 1) обеспечить стойкую фиксацию нижней челюсти в правильном соотношении с верхней без ограничения движений челюсти; 2) выработать миостатический рефлекс жевательной и мимической мускулатуры при новом положении челюсти; 3) исправить дезокклюзию зубных рядов, образовавшуюся после перемещения нижней челюсти в новое положение; 4) устранить деформацию альвеолярных дуг нижней челюсти; 5) предотвратить развитие вторичных деформаций челюстей. При правильно выполненной технике операции и благоприятном послеоперационном течении движения нижней челюсти восстанавливаются, контуры нижней трети лица улучшаются. Но с ростом ребенка, увеличением неоперированной половины челюсти становится более заметной деформация, выражающаяся в уплощении фронтального отдела здоровой половины, нарастающем недоразвитии противоположной стороны, сглаженности и смещении подбородка. Со стороны полости рта наблюдается изменение окклюзионной плоскости за счет появления деформации верхней челюсти. К тому же нижняя челюсть у этих больных не имеет надежной дистальной опоры с оперированной стороны, что определяет показания к проведению следующего этапа хирургического лечения — костной пластики ветви нижней челюсти с созданием дистальной опоры на ранее оперированной стороне (рис. 11.6, в). Больному старше 13—14 лет одномоментно можно провести контурную пластику нижней челюсти. Если пациенту менее 13 лет, контурную пластику откладывают до более старшего возраста. При выборе этого метода лечения больной как минимум дважды подвергается сложным оперативным вмешательствам: первичной операции — остеотомии ветви нижней челюсти с последующим скелетным вытяжением и повторной — пластике ветви нижней челюсти. В период между операциями пациенту постоянно проводят активное ортодонтическое лечение. Этот метод лечения ранее применяли у больных в возрасте до 9—10 лет при одностороннем поражении сустава. Пациентам старше 9 лет с односторонним и двусторонним поражением суставов показан другой вид операции — остеотомия ветви нижней челюсти с одномоментной пластикой ВНЧС различными трансплантатами или эндопротезами. В настоящее время остеотомия с одномоментной костной пластикой проводится у детей любого возраста как при одностороннем, так и при двустороннем поражении ВНЧС (см. рис. 11.6, в). В этих случаях, как и при первом варианте операции, вначале производят остеотомию ветвей нижней челюсти с удалением костных разрастаний и венечного отростка, челюсть перемещают в правильное положение, а образовавшийся дефект костной ткани в дистальном отделе ветви, мыщелкового отростка и суставной головки замещают предварительно сформированным костным трансплантатом или эндопротезом (рис. 11.7, а, б). В качестве пластического материала ранее широко применяли консервированные кортикальные аллотрансплантаты. Однако в последние годы в связи с распространением особо опасных вирусных инфекций (ВИЧ, гепатиты и др.) использование костных аллотрансплантатов сместилось на второй план из-за опасения инфицирования реципиентов. Сегодня наметилась отчетливая тенденция к сокращению применения костных консервированных аллотрансплантатов и замена их аутотканями или эндопротезами из биоинертных материалов. Из костных аутотканей наиболее широко применяются трансплантаты, сформированные из гребешка подвздошной кости пациента или комбинированные костно-хрящевые реберные аутотрансплантаты. Эндопротезы, используемые в челюстно-лицевой хирургии, изготавливают из биоинертных металлов (чаще всего из титана), композитов на основе акрилатов, угле-родсодержащих материалов. Титановые эндопротезы чаще всего применяют у больных старше 30 лет. В детском и подростковом возрасте возможно использование протезов из акриловых и углеродсодержащих композитов При этом виде операции в послеоперационном периоде больному проводят межчелюстную фиксацию, срок которой зависит от метода крепления трансплантата (эн-допротеза) с воспринимающим костным ложем, и составляет 2—4 нед. После снятия фиксации больному назначают щадящую функциональную терапию, а через 3—4 мес ортодонтическое лечение. Контурную пластику подбородка при двустороннем поражении проводят не ранее 14—16-летнего возраста. Таким образом, при применении второго метода хирургического лечения больной подвергается сложной, тяжелой операции только 1 раз. После этой операции у детей через 3—4 года могут появиться признаки отставания линейных параметров нижней челюсти от нормы. Это отставание можно компенсировать с помощью компрессионно-дистракционных аппаратов. Операция по наложению и снятию данных аппаратов не представляет особых технических сложностей (рис. 11.9, а—г). Внедрение в практику челюстно-лицевой хирургии таких технологий, как компрессионно-дистракционный остеогенез, эндопротезирование, позволило расширить возрастные показания к применению второго типа операций — остеотомии ветви нижней челюсти с одномоментной пластикой ВНЧС эндопротезом или аллотрансплантатом. Применение этих методов лечения у детей до 9—10 лет позволяет исключить из плана лечения как минимум одну технически сложную и тяжелую для больного операцию. В дальнейшем, в периоде выздоровления и позже, практически все больные нуждаются в длительном ортодонтическом лечении и систематической функциональной терапии. Активное диспансерное наблюдение за такими детьми в послеоперационном периоде ведется до окончательной остановки физиологического роста. 51. Применение компрессионно-дистракционного остеогенеза у детей. Показания к использованию медицинской технологии Использование КДО на нижней челюсти: 1. Недоразвитие ветви и/или тела нижней челюсти, сопровождающиеся дизокклюзией. 2. Дефект тела или ветви нижней челюсти. 3. Синдром дыхательной обструкции, как следствие выраженного недоразвития нижней челюсти. 4. Сочетанное недоразвитие нижней и верхней челюстей. 5. Недоразвитие подбородочного отдела нижней челюсти. Использование КДО на верхней челюсти: 1. Верхняя ретромикрогнатия. 2. Деформация лица во фронтальной области верхней челюсти. Использование КДО на средней зоны лица: 1. Экзофтальм, как следствие недоразвития скулоорбитального комплекса. В последние годы за рубежом и в России метод компрессионно-дистракционного остеогенеза используют для замещения дефектов и устранения деформаций на нижней челюсти. Для этой цели применяют различные по конструкции компрессионно-дистракционные аппараты. Сущность метода состоит в активации остеогенеза и последующем длительном поддержании этого процесса на высоком уровне с помощью дозированного растяжения (дистракции) возникающей костной мозоли до образования регенерата необходимой величины. У детей дефекты и деформации челюстей необходимо устранять в как можно более раннем возрасте, тем самым ускоряя процесс реабилитации ребёнка. По нашим наблюдениям, применение внутритканевых аппаратов у детей нецелесообразно, так как для снятия устройства необходима повторная операция под общим наркозом. Кроме того, операционное поле при удалении КДА превышает размер такового при наложении, требуются специальные технические приспособления, а по продолжительности операция часто превышает предыдущую. При применении аппаратов, активаторный винт которых находится в полости рта пациента, мы наблюдали травму слизистой оболочки рта, провоцируемую раздвигающимися опорами КДА. Кроме того, пациент испытывает постоянные неудобства от нахождения металлического блока в полости рта, что зачастую мешает смыканию зубов и ухудшает гигиену. При применении стержневых аппаратов внеротовой фиксации пациенты нуждаются в строгом охранительном режиме. Это связано с конструкцией, представляющей собой скопление перекрещенных стержней. В нашей клинике чаще всего применяются внеротовые аппараты стержневой фиксации. Данная точка зрения базируется на следующих позициях: • в послеоперационном и ретенционном периодах за устройством легко ухаживать и следить за гигиеной в области воздействия; • основные узлы аппарата постоянно доступны для осмотра, необходимого как в случае возможных повреждений устройства, так и при коррекции тактики лечения. После окончания ретенционного периода внеротовой дистрактор удаляется в амбулаторных условиях под местным обезболиванием. Следует отметить, что получить удлинение тела и одномоментно ветви, а также перемещение угла нижней челюсти не всегда удаётся. Для этой цели необходимо проводить поочерёдную дистракцию ветви, а затем в области тела челюсти, что увеличивает количество хирургических вмешательств и удлиняет время хирургического лечения, что особенно важно в растущем организме. Принимая во внимание опыт коллег, мы разработали и внедрили в клиническую практику так называемую «остеотомию через угол челюсти». Линия остеотомии может быть различной формы: прямая, дугообразная, Г-образная и т.п. Данный тип операции является не только щадящим, но и органосохраняющим, появляется возможность сохранить зачаток постоянного моляра. Расчёт вектора дистракции во всех случаях проводим с помощью общеизвестных геометрических формул на основании расчета телерентгенологического изображения. Наиболее важно рассчитать необходимое положение дистрактора относительно выбранной линии остеотомии. Для полноценного обследования при планировании операции нами выполняется серия рентгенограмм. Кроме того, для контроля процесса дистракции и объективной оценки результатов лечения нашим пациентам проводится ультразвуковое обследование. При УЗИ-диагностике по мере формирования регенерата «сглаживаются» края остеотомированных фрагментов челюсти. Поэтому первое УЗИ выполняется ещё до начала дистракции, то есть в стадии компрессии фрагментов челюсти и замеряется расстояние между спицами КД-аппарата. В последующем, при дистракции, аналогичные замеры показывают величину дистракции и позволяют характеризовать качество получаемого регенерата. На нашей кафедре компрессионно-дистракционные аппараты часто применяются для восстановления нижней челюсти пациента справа и слева одномоментно. На данный момент прооперировано десять пациентов, когда дистракторы находились на нижней челюсти справа и слева одновременно. У всех пациентов получены хорошие результаты. Как правило, для наложения компрессионно-дистракционных аппаратов нами используется внутриротовой доступ. Только при наличии Рубцовых изменений в подчелюстной области, возникших в результате предшествующих операций, разрез осуществляли по старому рубцу. Следует отметить, что проведение предварительной ортодонтической подготовки мы считаем нецелесообразным, т. к. при дистракции челюсти изменяется её длина и как следствие нарушается соотношение зубных рядов. Отсюда предварительная продолжительная и дорогостоящая ортодонтическая подготовка бесполезна, однако ортодонтическое лечение после завершения ретенционного периода проводится всегда. Следует обратить внимание на тот факт, что у детей в период активного роста при планировании лечения и непосредственно выполнении дистракции всегда вводится элемент гиперкоррекции. Расчёт величины гиперкоррекции базируется на работах О. 3. Топольницкого. В нашей практике, как правило, гиперкоррекция составляет 0,5-0,8 см и позволяет сохранить физиологическое соотношение челюстей и непосредственно зубных рядов даже через три года после проведённого хирургического лечения. При проведении дистракции часто возникают затруднения, связанные с блокированием перемещения челюсти за счет зубов антагонистов. Возникает необходимость разобщения прикуса в данной области, что достигается изготовлением съёмной разобщающей пластинки с накусочной плоскостью. Это не только решает проблему с дальнейшим перемещением челюсти, но и обеспечивает максимальные окклюзионные контакты, что, в свою очередь, приводит к увеличению жевательной эффективности. В ретенционном периоде для удержания полученного результата и предотвращения обратных перемещений нижней челюсти под действием тяги мышц иногда необходимы аппараты с пилотами. Для одномоментного удлинения ветви, тела и перемещения угла нижней челюсти необходимо применить полинаправленные компрессионно-дистракционные аппараты. 52. Юношеская дисфункция височно-нижнечелюстного сустава. Этиология, патогенез, клиника Причины дисфункции ВНЧС К основным теориям возникновения дисфункции ВНЧС относятся окклюзионно-артикуляционная, миогенная и психогенная. Согласно окклюзионно-артикуляционной теории, причины дисфункции ВНЧС кроются в зубо-челюстных нарушениях, которые могут быть обусловлены дефектами зубных рядов, патологической стираемостью зубов, травмами челюсти, неправильным прикусом, некорректным протезированием, различными аномалиями зубов и челюстей, сопровождающимися уменьшением высоты альвеолярного отростка. В соответствии с миогенной теорией, развитию дисфункции ВНЧС способствуют нарушения со стороны челюстных мышц: тонический спазм, механическая перегрузка жевательных мышц и др., вызванные односторонним типом жевания, бруксизмом, бруксоманией, профессиями, связанными с большой речевой нагрузкой, что в конечном итоге приводит к хронической микротравме элементов ВНЧС. Психогенная теория рассматривает этиопатогенез дисфункции ВНЧС, исходя из того, что факторами, инициирующими дисфункцию ВНЧС, выступают изменения со стороны деятельности ЦНС (нервно-психическое и физическое напряжение), вызывающие нарушения функции мускулатуры и нарушение кинематики сустава. По мнению большинства исследователей, в основе дисфункции ВНЧС лежит триада факторов: нарушение окклюзии, пространственных взаимоотношений элементов ВНЧС, изменение тонуса жевательных мышц. Факторами, предрасполагающими к возникновению дисфункции ВНЧС, служат анатомические предпосылки строения сустава, главным образом, несоответствие формы и размеров суставной головки и суставной ямки. Симптомы дисфункции ВНЧС Классический симптомокомплекс дисфункции ВНЧС, описанный Дж. Костеном, характеризуется тупыми болями в области височно-нижнечелюстного сустава; щелканьем в суставе во время приема пищи; головокружением и головной болью; болью в шейном отделе позвоночника, затылке и ушах; шумом в ушах и снижением слуха; жжением в носу и горле. В настоящее время диагностическими критериями дисфункции ВНЧС принято считать следующие группы симптомов: 1. Звуковые феномены в височно-нижнечелюстном суставе. Наиболее частой жалобой пациентов с дифункцией ВНЧС являются щелчки в суставе, возникающие при открывании рта, жевании, зевании. Иногда щелканье может быть настолько громким, что его слышат окружающие люди. При этом боль в суставе присутствует не всегда. Среди других шумовых явлений могут иметь место хруст, крепитация, хлопающие звуки и пр. 2. Блокирование («запирание», «заклинивание») височно-нижнечелюстного сустава. Характеризуется неравномерностью движения в суставе при открывании рта. То есть для того, чтобы широко открыть рот, пациент должен сначала уловить оптимальное положение нижней челюсти, подвигать ею из стороны в сторону, найдя точку, где сустав «отпирается». 3. Болевой синдром. При дисфункции ВНЧС определяется болезненность в триггерных точках: жевательных, височной, подъязычной, шейных, крыловидной, грудино-ключично-сосцевидной, трапециевидной мышцах. Типичны прозопалгия (лицевая боль), головные боли, боли в ушах, зубная боль, давление и боль в глазах. Болевой синдром при дисфункции ВНЧС может имитировать невралгию тройничного нерва, шейный остеохондроз, артрит ВНЧС, отит и другие заболевания. 4. Прочие симптомы. При дисфункции ВНЧС могут иметь место головокружения, нарушение сна, депрессия, бруксизм, дисфагия, шум или звон в ушах, ксеростомия, глоссалгия, парестезии, фотофобия, храп, апноэ во сне и др. Клинически характеризуется следующими симптомами: чрезмерное открывание рта, которое может сопровождаться вывихами и подвывихами нижней челюсти (привычный вывих); хруст и щелканье в суставах; возможен так же болевой синдром; S-образные движения нижней челюсти при максимальном открывании рта вследствие асинхронности «работы» обоих ВНЧС и т.д. В анамнезе часто вышеуказанным симптомом предшествует травматический фактор (удар в области подбородка, вывих нижней челюсти и т.п.). Рентгенологически при юношеской дисфункции ВНЧС, как правило, патологические изменения не выявляются. 53. Юношеская дисфункция височно-нижнечелюстного сустава. Диагностика и лечение |
