Справочный материал. Глава 23 – Сердечно-сосудистая система. Справочный материал по Физиологии. Глава 23 Сердечнососудистая система
 Скачать 0.85 Mb. Скачать 0.85 Mb.
|
|
Таблица 23–5. Движение жидкости на артериальном конце капилляра
Таким образом, разность давлений, направленных наружу и внутрь капилляра, составляет 13 мм рт.ст. Эти 13 мм рт.ст. фильтрующего давления вызывают переход 0,5% плазмы на артериальном конце капилляра в интерстициальное пространство. Венозная часть капилляра. В табл. 23–6 представлены силы, определяющие движение жидкости на венозном конце капилляра. Таблица 23–6. Движение жидкости на венозном конце капилляра
Таким образом, разность давлений, направленных внутрь и наружу капилляра, составляет 7 мм рт.ст. — давление реабсорбции в венозном конце капилляра. Низкое давление на венозном конце капилляра изменяет баланс сил в пользу абсорбции. Реабсорбционное давление значительно ниже фильтрационного давления на артериальном конце капилляра. Однако венозные капилляры более многочисленны и более проницаемы. Реабсорбционное давление обеспечивает реабсорбцию 9/10 жидкости, профильтрованной на артериальном конце. Оставшаяся жидкость поступает в лимфатические сосуды. Лимфатическая система Лимфатическая система — сеть сосудов, возвращающих интерстициальную жидкость в кровь (рис. 23–21Б). 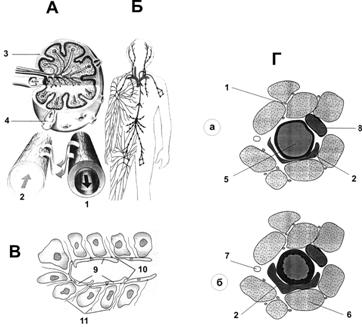 Рис. 23–21. ЛИМФАТИЧЕСКАЯ СИСТЕМА. А. Строение на уровне микроциркуляторного русла. Б. Анатомия лимфатической системы. В. Лимфатический капилляр. 1 — кровеносный капилляр; 2 — лимфатический капилляр; 3 — лимфатические узлы; 4 — лимфатические клапаны, 5 — прекапиллярная артериола, 6 — мышечное волокно, 7 — нерв, 8 — венула, 9 — эндотелий, 10 — клапаны, 11 — поддерживающие филаменты. Г. Сосуды микроциркуляторного русла скелетной мышцы. При расширении артериолы (а) прилежащие к ней лимфатические капилляры сдавливаются между ней и мышечными волокнами (вверху), при сужении артериолы (б) лимфатические капилляры, напротив, расширяются (внизу). В скелетных мышцах кровеносные капилляры значительно меньше лимфатических. Почти все ткани имеют лимфатические каналы, дренирующие излишки жидкости из интерстициальных пространств. Исключения — ЦНС, эндомизий мышц, кости и самый поверхностный слой кожи. Но даже эти ткани содержат мельчайшие интерстициальные каналы (прелимфатические капилляры), через которые протекает интерстициальная жидкость. Эта жидкость (лимфа) поступает в лимфатические сосуды или в спинномозговую жидкость (в мозге) и затем обратно в кровь. Лимфа переносит белки, которые не могут адсорбироваться из интерстициальных пространств в кровеносные капилляры. Возвращение белков в кровь из интерстициальных пространств — крайне важная функция. Жидкость выходит из артериальных капилляров и возвращается либо в венозный, либо в тонкостенный лимфатический капилляр. Клапаны лимфатических сосудов способствуют тому, что лимфа всегда течёт в одном направлении. Вся лимфа из нижней части туловища собирается в грудной проток и изливается в венозную систему в области угла внутренней яремной вены и подключичной вены. Лимфа из левой половины головы, левой руки и части грудной клетки поступает в грудной проток перед его впадением в венозное русло. Лимфа из правой половины шеи и головы, правой руки и правой половины грудной клетки собирается в правый лимфатический проток. Лимфатические узлы расположены по всему телу и в тех местах, где объединяются лимфатические сосуды: в паховой области, в подмышечных ямках и в области шеи, а также рядом с ответвлениями аорты и нижней полой вены. Они выполняют три основные функции: фильтруют и разрушают инородные вещества, производят лимфоидные иммунокомпетентные клетки, синтезируют АТ. Образование лимфы Объём жидкости, возвращающийся в кровоток посредством лимфатической системы, составляет от 2 до 3 л в день. Вещества с высокой молекулярной массой (прежде всего белки) не могут абсорбироваться из тканей другим путём, кроме лимфатических капилляров, имеющих специальное строение. Состав лимфы. Поскольку 2/3 лимфы поступает из печени, где содержание белка превышает 6 г на 100 мл, и кишечника, с содержанием белка выше 4 г на 100 мл, то в грудном протоке концентрация белка обычно составляет 3–5 г на 100 мл. После приёма жирной пищи содержание жиров в лимфе грудного протока может возрастать до 2%. Через стенку лимфатических капилляров в лимфу могут проникать бактерии, которые разрушаются и удаляются, проходя через лимфатические узлы. Поступление интерстициальной жидкости в лимфатические капилляры (рис. 23–21В,Г). Эндотелиальные клетки лимфатических капилляров фиксированы к окружающей соединительной ткани так называемыми поддерживающими филаментами. В местах контакта эндотелиальных клеток конец одной эндотелиальной клетки перекрывает кромку другой клетки. Перекрывающиеся края клеток образуют подобие клапанов, выступающих внутрь лимфатического капилляра. Эти клапаны и регулируют поступление интерстициальной жидкости в просвет лимфатических капилляров. При накоплении интерстициальной жидкости поддерживающие филаменты выполняют функцию тросов и открывают входные клапаны. Поскольку давление интерстициальной жидкости в этом случае оказывается выше, чем давление в лимфатическом капилляре, интерстициальная жидкость вместе с клетками крови, вышедшими из микроциркуляторного русла, направляется в лимфатические капилляры. Это движение происходит до тех пор, пока лимфатический капилляр не заполнится. При этом давление в нём возрастает и в тот момент, когда оно превысит давление интерстициальной жидкости, входные клапаны закрываются. Ультрафильтрация из лимфатических капилляров. Стенка лимфатического капилляра — полупроницаемая мембрана, поэтому часть воды возвращается в интерстициальную жидкость путём ультрафильтрации. Коллоидно-осмотическое давление жидкости в лимфатическом капилляре и интерстициальной жидкости одинаково, но гидростатическое давление в лимфатическом капилляре превышает таковое интерстициальной жидкости, что приводит к ультрафильтрации жидкости и концентрированию лимфы. В результате этих процессов концентрация белков в лимфе повышается примерно в 3 раза. Сдавление лимфатических капилляров. Движения мышц и органов приводят к сдавлению лимфатических капилляров. В скелетных мышцах лимфатические капилляры расположены в адвентиции прекапиллярных артериол (рис. 23–21Г). При расширении артериол лимфатические капилляры сдавливаются между ними и мышечными волокнами, при этом входные клапаны закрываются. При сужении артериол входные клапаны, напротив, открываются, и интерстициальная жидкость поступает в лимфатические капилляры. Движение лимфы Лимфатические капилляры. Лимфоток в капиллярах минимальный, если давление интерстициальной жидкости отрицательное (например, составляет менее –6 мм рт.ст.). Увеличение давления выше 0 мм рт.ст. увеличивает лимфоток в 20 раз. Следовательно, любой фактор, повышающий давление интерстициальной жидкости, увеличивает также лимфоток. К факторам, повышающим интерстициальное давление, относят: увеличение проницаемости кровеносных капилляров, увеличение коллоидно-осмотического давления интерстициальной жидкости, повышение давления в капиллярах, уменьшение коллоидно-осмотического давления плазмы. Лимфангионы. Повышения интерстициального давления недостаточно, чтобы обеспечить лимфоток против сил гравитации. Пассивные механизмы оттока лимфы — пульсация артерий, влияющая на перемещение лимфы в глубоких лимфатических сосудах, сокращения скелетных мышц, движения диафрагмы — не могут обеспечить лимфоток в вертикальном положении тела. Указанную функцию активно обеспечивает лимфатический насос. Сегменты лимфатических сосудов, ограниченные клапанами и содержащие в стенке ГМК (лимфангионы) способны автоматически сокращаться. Каждый лимфангион функционирует как отдельный автоматический насос. Наполнение лимфангиона лимфой вызывает сокращение, и лимфа перекачивается через клапаны в следующий сегмент и так далее, вплоть до поступления лимфы в кровоток. В крупных лимфатических сосудах (например, в грудном протоке) лимфатический насос создаёт давление от 50 до 100 мм рт.ст. Работа ГМК лимфангионов подчиняется закону Франка–Старлинга. При возрастании нагрузки на лимфатические пути (при этом увеличивается объём лимфы) усиливается растяжение стенок лимфангиона, что приводит к увеличению силы его сокращения, и в определённых пределах возрастает лимфоток. Грудные протоки. В состоянии покоя через грудной проток проходит до 100 мл лимфы в час, через правый лимфатический проток — около 20 мл. Ежедневно в кровоток поступает 2–3 л лимфы. Лимфатическая недостаточность. Если нагрузка на лимфатические пути или объём ультрафильтрата увеличиваются, то увеличивается и объём лимфы — включается так называемый механизм предохранительного клапана (активный механизм, направленный на предупреждение отёков). Однако объём лимфы может увеличиваться лишь до определённого предела, ограниченного транспортной ёмкостью лимфатических сосудов. Если объём ультрафильтрата, образующегося за единицу времени, превышает транспортную ёмкость лимфатических сосудов, то резерв лимфатического насоса истощается и возникает лимфатическая недостаточность, проявляющаяся отёками. Любой фактор, препятствующий нормальной работе лимфангионов, снижает транспортную ёмкость лимфатических сосудов. Возможна комбинированная форма лимфатической недостаточности, когда чрезмерное накопление интерстициальной жидкости обусловлено не только увеличением объёма ультрафильтрата, но и снижением транспортной ёмкости вследствие патологии самих лимфатических сосудов. Механизмы регуляции кровотока Изменения pO2, рСО2 крови, концентрация Н+, молочной кислоты, пирувата и ряда других метаболитов оказывают локальные эффекты на стенку сосудов, а также регистрируются присутствующими в стенке сосудов хеморецепторами, а также барорецепторами, реагирующими на давление в просвете сосудов. Эти сигналы получает сосудодвигательный центр. Ответы ЦНС реализует двигательная вегетативная иннервация ГМК стенки сосудов и миокарда. Кроме того, существует мощная система гуморальных регуляторов ГМК стенки сосудов (вазоконстрикторы и вазодилататоры) и проницаемости эндотелия. Ведущий параметр регуляции — системное артериальное давление. Локальные регуляторные механизмы Саморегуляция. Способность тканей и органов регулировать собственный кровоток — саморегуляция. Сосуды многих органов обладают внутренней способностью компенсировать умеренные изменения перфузионного давления, изменяя сопротивление сосудов таким образом, что кровоток остаётся относительно постоянным. Механизмы саморегуляции функционируют в почках, брыжейке, скелетных мышцах, мозге, печени и миокарде. Различают миогенную и метаболическую саморегуляцию. Миогенная саморегуляция. Саморегуляция частично обусловлена сократительным ответом ГМК на растяжение, это миогенная саморегуляция. Как только давление в сосуде начинает расти, кровеносные сосуды растягиваются и ГМК, окружающие их стенку, сокращаются. Метаболическая саморегуляция. Сосудорасширяющие вещества имеют свойство накапливаться в работающих тканях, что вносят свой вклад в саморегуляцию, это метаболическая саморегуляция. Уменьшение кровотока приводит к накоплению сосудорасширяющих веществ (вазодилататоров) и сосуды расширяются (вазодилатация). Когда кровоток увеличивается, эти вещества удаляются, что приводит к ситуации поддержания сосудистого тонуса. Сосудорасширяющие эффекты. Метаболические изменения, вызывающие расширение сосудов в большинстве тканей, — уменьшение pO2 и pH. Эти изменения ведут к расслаблению артериол и прекапиллярных сфинктеров. Увеличение pCO2 и осмоляльности также расслабляет сосуды. Прямое сосудорасширяющее действие CO2 наиболее выражено в тканях мозга и коже. Повышение температуры оказывает непосредственное сосудорасширяющее действие. Температура в тканях в результате повышения метаболизма повышается, что также способствует вазодилатации. Молочная кислота и ионы K+ расширяют сосуды мозга и скелетных мышц. Аденозин расширяет сосуды сердечной мышцы и препятствует выделению вазоконстриктора норадреналина. Эндотелиальные регуляторы Простациклин и тромбоксан A2. Простациклин образуется эндотелиальными клетками и содействует сосудорасширению. Тромбоксан A2 выделяется из тромбоцитов и содействует вазоконстрикции. Эндогенный релаксирующий фактор — оксид азота (NO). Эндотелиальные клетки сосудов под воздействием различных веществ и/или условий синтезируют так называемый эндогенный релаксирующий фактор (оксид азота — NO). NO активирует в клетках гуанилатциклазу, необходимую для синтеза цГМФ, в итоге оказывающего расслабляющее воздействие на ГМК сосудистой стенки. Подавление функции NO-синтазы заметно повышает системное АД. В то же время эрекция полового члена связана с выделением NO, вызывающего расширение и наполнение кровью кавернозных тел. Эндотелины — 21-аминокислотные пептиды — представлены тремя изоформами. Эндотелин 1 синтезируется эндотелиальными клетками (в особенности эндотелием вен, коронарных артерий и артерий мозга), это мощный вазоконстриктор. Роль ионов. Влияние повышения концентрации ионов в плазме крови на функцию сосудов — результат их действия на сократительный аппарат гладких мышц сосудов. Особенно важна роль ионов Ca2+, вызывающих вазоконстрикцию в результате стимуляции сокращения ГМК. CO2 и сосудистый тонус. Увеличение концентрации CO2 в большинстве тканей умеренно расширяет сосуды, но в мозге сосудорасширяющее действие CO2 выражено особенно отчётливо. Влияние CO2 на вазомоторные центры ствола головного мозга активирует симпатическую нервную систему и вызывает общее сужение сосудов во всех областях тела. гуморальная регуляция кровообращения Циркулирующие в крови биологически активные вещества воздействуют на все отделы сердечно-сосудистой системы. К гуморальным сосудорасширяющим факторам (вазодилататорам) относят кинины, VIP, предсердный натрийуретический фактор (атриопептин), а к гуморальным вазоконстрикторам — вазопрессин, норадреналин, адреналин и ангиотензин II. Вазодилататоры Кинины. Два сосудорасширяющих пептида (брадикинин и каллидин — лизил-брадикинин) образуются из белков–предшественников — кининогенов — под действием протеаз, называемых калликреинами. Кинины вызывают: сокращение ГМК внутренних органов, расслабление ГМК сосудов и cнижение АД, увеличение проницаемости капилляров, увеличение кровотока в потовых и слюнных железах и экзокринной части поджелудочной железы. Предсердный натрийуретический фактор атриопептин: увеличивает скорость клубочковой фильтрации, снижает АД, уменьшая чувствительность ГМК сосудов к действию многих сосудосуживающих веществ; тормозит секрецию вазопрессина и ренина. Вазоконстрикторы Норадреналин и адреналин. Норадреналин — мощный сосудосуживающий фактор, адреналин оказывает менее выраженный сосудосуживающий эффект, а в некоторых сосудах вызывает умеренную вазодилатацию (например, при усилении сократительной активности миокарда адреналин расширяет венечные артерии). Стресс или мышечная работа стимулируют выделение норадреналина из симпатических нервных окончаний в тканях и оказывает возбуждающее воздействие на сердце, вызывает сужение просвета вен и артериол. Одновременно усиливается секреция норадреналина и адреналина в кровь из мозгового слоя надпочечников. Поступая во все области тела, эти вещества оказывают на кровообращение такой же сосудосуживающий эффект, как и активация симпатической нервной системы. Ангиотензины. Ангиотензин II обладает генерализованным сосудосуживающим действием. Ангиотензин II образуется из ангиотензина I (слабое сосудосуживающее действие), который, в свою очередь, формируется из ангиотензиногена под воздействием ренина. Вазопрессин (антидиуретический гормон, АДГ) обладает выраженным сосудосуживающим действием. Предшественники вазопрессина синтезируются в гипоталамусе, транспортируются по аксонам в заднюю долю гипофиза и оттуда поступают в кровь. Вазопрессин также увеличивает реабсорбцию воды в почечных канальцах. | ||||||||||||||||||||||||||||
