Гистология реферат. Тема 1 клетка Вопрос Химический состав, организация плазмолеммы. Функции плазмолеммы
 Скачать 3.29 Mb. Скачать 3.29 Mb.
|
Маточная труба (яйцевод) — трубчатый орган длиной 10–12 см и диаметром 0,5–1 см, ответственный за оплодотворение и обеспечивающий перемещение концептуса в матку. Анатомически яйцевод делят на воронку (infundibulum), от которой отходят многочисленные отростки (фимбрии); ампулу — самый длинный и с наибольшим диаметром просвета отдел, где происходит оплодотворение; перешеек (isthmus) — примыкающий к матке короткий отдел и интрамуральный отдел (pars uterina).Развитие. Маточные трубы в эмбриогенезе развиваются из мюллерова протока.Строение. В стенке маточной трубы различают три оболочки: слизистую, мышечную и серозную (отсутствует во внутриматочной части трубы).Слизистая оболочка окружает просвет яйцевода, образуя огромное количество ветвящихся складок. Собственный слой слизистой оболочки построен из рыхлой волокнистой неоформленной соединительной ткани, богатой кровеносными сосудами. Эпителий слизистой оболочки состоит из одного слоя цилиндрических клеток, среди которых различают реснитчатые и секреторные клетки.- Секреторные клетки имеют выраженную гранулярную эндоплазматическую сеть и комплекс Гольджи. В апикальной части клеток содержится большое количество секреторных гранул. Клетки более активны в секреторную фазу менструального цикла. Они продуцируют жидкость, содержащую питательные вещества для сперматозоидов и развития концептуса.- Реснитчатые клетки несут на апикальной поверхности реснички, совершающие движения по направлению к матке. Сила и амплитуда биения ресничек зависит от эстрогенов и прогестерона.Мышечная оболочка состоит из двух слоёв ГМК (внутреннего циркулярного и наружного продольного). Слои отделены друг от друга прослойкой соединительной ткани со значительным количеством кровеносных сосудов.Серозная оболочка представлена плотной соединительной тканью и покрыта однослойным плоским эпителием. 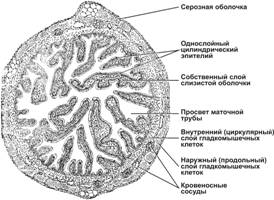 Вопрос 14. Влагалище. Развитие. Строение его стенок. Изменение в связи с менструальным циклом. Влагалище — фиброзно-мышечная трубка, состоящая из слизистой, мышечной и адвентициальной оболочек. Выполняет функцию родовых путей. Влагалище развивается из мочеполового синуса (нижняя часть влагалища) и из мюллерова протока (верхняя часть влагалища). Слизистая оболочка представлена многослойным плоским эпителием и собственным слоем, содержащего богатую сеть кровеносных сосудов. Многослойный плоский эпителий изнутри кнаружи состоит из базальных, промежуточных и поверхностных клеток. За счёт базальных (ростковых) клеток происходит постоянная регенерация пласта эпителия. Эпителий подвергается частичному ороговению (поверхностные клетки содержат гранулы кератогиалина). Эпителий истончен до менархе и после менопаузы, но становится толще в репродуктивном периоде. Кроме того, толщина эпителия зависит от стадии цикла. Рост и созревание эпителия находится под гормональным контролем. В собственном слое слизистой присутствуют лимфоциты, зернистые лейкоциты, иногда обнаруживаются лимфатические фолликулы. Мышечная оболочка состоит из двух слоёв ГМК и развитой сети эластических волокон. Внутренний тонкий слой содержит ГМК с циркулярной ориентацией. Наружный толстый слой образован продольными пучками ГМК. Адвентициальная оболочка образована волокнистой соединительной тканью и соединяет влагалище с окружающими структурами. 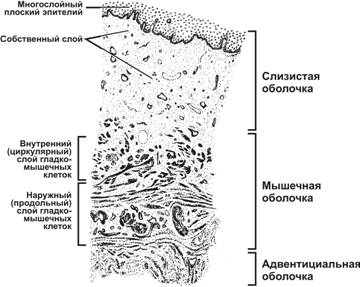 Изменения в течение овариально-менструального цикла.Фолликулярная стадия. В начале стадии влагалищный эпителий тонкий и бледный. Под влиянием эстрогенов происходит пролиферация эпителия, который достигает своей максимальной толщины. В клетках накапливается значительное количество гликогена, используемого влагалищной микрофлорой. Образующаяся при этом молочная кислота препятствует развитию патогенных микроорганизмов. В эпителии появляются признаки частичной кератинизации.Лютеиновая стадия. Рост и созревание эпителиальных клеток блокируется, на поверхности эпителия появляются лейкоциты и роговые чешуйки. Во время менструации лейкоциты проникают из собственного слоя слизистой в просвет влагалища. Вопрос 15. Молочная железа. Происхождение. Развитие. Строение на разных стадиях развития, гормональная регуляция развития. Молочная железа — производное эпидермиса и относится к железам кожи. Однако, развитие железы и её функциональная активность зависят от гормонов половой сферы. В эмбриогенезе молочные железы закладываются как молочные линии — эпидермальные валики, залегающие с обеих сторон туловища от подмышечной области до паха. В средне - грудном отделе эпителиальные тяжи валиков врастают в собственно кожу и впоследствии дифференцируются в сложные трубчато-альвеолярные железы. Ювенильная железа представлена выводными междольковыми и внутридольковыми протоками, разделёнными соединительнотканными перегородками; секреторные отделы отсутствуют. При наступлении полового созревания молочная железа начинает увеличивается в объеме под действием секретируемых в организме эстрогенов, СТГ, пролактина и глюкокортикойдов. Под действием эстрогенов масса молочных желез увеличивается за счет жировой ткани. Секреторных отделов в зрелой нелактирующей молочной железе, так же как и в ювениальной НЕТ. Лактирующая железа. Под влиянием прогестерона в сочетании с эстрогенами, пролактином и хорионическим соматомаммотропным гормоном индуцируется дифференцировка секреторных отделов молочной железы. Уже на третьем месяце беременности из растущих концевых отделов внутридольковых протоков формируются почки, дифференцирующиеся в секреторные отделы — альвеолы. Альвеолы выстланы кубическими секреторными клетками (альвеолярные клетки). Снаружи стенку альвеол и выводных протоков окружают миоэпителиальные клетки. Внутридольковые протоки выстланы однослойным кубическим эпителием, который в выводных протоках переходит в многослойный плоский. Соединительнотканные перегородки, разделяющие дольки молочной железы, становятся менее выраженными. Лактирующая молочная железасостоит из 15–20 отдельных сложных трубчато-альвеолярных желёз, каждая из которых открывается собственным выводным протоком (молочный проток) на вершине соска. Сосок состоит из плотной соединительной ткани с большим содержанием эластических волокон и ГМК, располагающихся циркулярно в основании соска и параллельно молочным протокам. Кожа вокруг соска содержит крупные сальные железы, образующие возвышения (бугорки околососкового кружка). Молочные протоки под ареолой образуют молочные синусы, резервуары для молока. Пигментация эпидермиса соска происходит в пубертатном периоде, кожа ареолы пигментируется при беременности. Секреция молока происходит по апокриновому типу. Жиры высвобождаются вместе с фрагментами клеточной мембраны, остальные компоненты молока выделяются путём экзоцитоза. Вопрос 16. Морфофункциональная характеристика лактирующей и нелактирующей молочной железы. В лактирующей молочной железе есть секреторные отделы представленные альвеолами окруженными миоэпителиальными железами. Соединительнотканные перегородки между дольками в лактирующей молочной железе менее выражены. После окончания лактации секреторные отделы молочных желез деградируют. При этом соединительная ткань внутри долек разрастается и заполняет все участки занятые ранее секреторными отделами. Эта соединительная ткань богата кровеносными сосудами. Разрастается также окружающая железу жировая ткань. Такая молочная железа напоминает железу до лактации. Вопрос 17. Нейроэндокринная регуляция функций молочных желёз. Окситоцин вызывает сокращение миоэпителиальных клеток и тем самым способствует продвижению молока в выводные протоки. Окситоцин секретируется при механическом раздражении соска и околососкового поля. У кормящих матерей спонтанная секреция окситоцина происходит также во время игры с ребёнком или при его плаче. Пролактин поддерживает лактацию. Под влиянием пролактина в мембране альвеолярных клеток увеличивается плотность рецепторов как к пролактину, так и к эстрогенам. Секреция пролактина происходит во время кормления ребёнка. В течение получаса в крови резко увеличивается концентрация пролактина, что стимулирует секреторную активность альвеолярных клеток и способствует накоплению молока для следующего кормления. Эстрогены усиливают секрецию пролактинапутём повышения чувствительности лактотрофов к тиролиберину (тиролиберин стимулирует секрецию пролактина в том числе) и снижения — к дофамину. Дофамин, секретируемый нейроэндокринными клетками срединного возвышения гипоталамуса, блокирует секрецию пролактина лактотрофами аденогипофиза. Чувствительные нейроны при раздражении нервных окончаний соска во время кормления активируют нейроны спинного мозга, ингибирующие секрецию дофамина. Снижение уровня дофамина в портальных сосудах гипоталамо-гипофизарной системы облегчает секрецию пролактина, активирующего лактацию. Лактация может продолжаться так долго, как долго ребёнок будет сосать грудь (вызывать раздражение нервных окончаний соска молочной железы). Гонадолиберин. На фонелактации подавляется секреция гонадотропных гормонов. Это связано с активацией нейронов спинного мозга, блокирующих высвобождение гонадолиберина нейросекреторными клетками гипоталамуса. Вопрос 18. Оплодотворение, образование зиготы и имплантация. Оплодотворение – слияние мужской и женской гамет с образование зиготы. Начало оплодотворения – момент слияния мембран сперматозоида и яйцеклетки. Окончание оплодотворения – объединение хромосомного материала обеих гамет (сингамия). Для слияния с яйцеклеткой сперматозоиду необходимо преодолеть три барьера: 1. Лучистый венец, 2. Прозрачную оболочку, 3. Плазматическую мембрану яйцеклетки. Лучистый венец образован несколькими слоями рыхло расположенных фолликулярных клеток, поэтому этот барьер не является существенным препятствием. Прозрачная оболочка (zona pellucid (ZP)) является существенным препятствием. В прозрачной оболочке (ZP) выделяют внутренний (богат нейтральными гликозамионогликанами) и наружный (содержит кислые гликозаминогликаны) слои. Основную массу ZP составляют гликопротеины ZP1, ZP2, ZP3. Взаимодействие сперматозоида с ZP происходит в два этапа: 1. Сперматозоид невидоспецифично слабо прикрепляется к ZP. 2. Связывание с гликопротеином ZP3 (рецептор для связывания со сперматозоидом) в составе ZP и протекание акросомной реакции. Акросомная реакция. Наружная мембрана акросомы и ZP сливаются и формируют мелкие пузырьки, отделяющиеся от головки сперматозоида. При этом освобождается содержимое акросомы. Ферменты в составе содержимого акросомы расщепляют компоненты ZP, в результате в ZP образуется узкий канал через который проходит сперматозоид. Плазматические мембраны сперматозоида и яйцеклетки соприкасаются и сливаются, головка сперматозоида погружается в цитоплазму яйцеклетки. Первые 12 часов происходит перестройка ядер слившихся гамет. После ядра мигрируют в центр яйцеклетки, сближаются, ядерные оболочки исчезают и хромосомы обеих гамет перемешиваются (этот процесс называется сингамия) – образуется синкарион. В результате образуется диплоидная зигота. Оплодотворение в идеале происходит в ампуле маточных труб. Далее через 30 часов после образования зиготы начинается дробление. В процессе дробления концептус (вот эта штука, которая получилась) продвигается по маточной трубе в сторону матки. На 3 – 4 сутки после оплодотворения концептус на стадии морулы (12 – 16 бластомеров) попадает в полость матки. Далее зародыш развивается до бластоцисты и на стадии бластоцисты примерно через 5, 5 – 6 суток после оплодотворения происходит имплантация зародыша в эндометрий матки и теперь уже зародыш полноправно можно называть плодом. Имплантация. Бластоциста состоит из трофобласта и из эмбиобласта (внутренняя клеточная масса). В свою очередь в трофобласте выделяют две части: 1.полярный трофобласт (покрывает эмбриобласт); 2.пристеночный (муральный) трофобласт (ограничивает бластоцель). Полярной частью трофобласт контактирует с эндометрием матки. Клетки эндометрия и трофобласта образуют специальные контакты в том числе щелевые. В ответ на контакт в трофобласте формируются два слоя: 1. Цитотрофобласт (внутренний; слой Лангханса) – состоит из интенсивно размножающихся клеток. 2. Синцитотрофобласт (наружный) – образован путем слияния клеток цитотрофобласта и представляет собой высокоплоидную многоядерную структуру – синцитий. Также в ответ на контакт морфологическую дифференцировку претерпевают и клетки эндометрия. При контакте бластоцисты с эндометрием, клетки эндометрия в месте контакта начинают делиться, увеличиваются в размерах, накапливают липогликоген, многократно увеличивают свою плоидность, превращаясь в гигантские клетки эндометрия. Эти клетки образуют децидуальную оболочку. Синцитотрофобласт и цитотрофобласт образуют ворсины, которые на ранних этапах имплантации проникают в децидуальную оболочку без разрушения клеток децидуально оболочки, а позжи разрушая клетки, в результате чего образуются полости (лакуны), заполненные кровью матери. Через двое суток после начала имплантации плод (в прошлом эмбрион) полностью погружен в эндометрий, а точней в новообразованную на месте эндометрия децидуальную оболочку матки. Вопрос 19. Провизорные органы (хорион, амнион, желточный мешок, аллантоис); закладка, выполнение специальных функций. Параллельно процессу имплантации бластоциста претерпевает гаструляцию. В процессе гаструляции закладываются три зародышевых листка. Из эмбриобласта выселяются клетки, которые образуют гипобласт (внезародышевая энтодерма). Оставшиеся после выселения гипобласта клетки эмбриобласта образуют эпибласт. Из эпибласта в просе гаструляции выселяются клетки в результате чего образуются три первичных зародышевых листка. В процессе выселения из эпибласта клеток будущей мезодермы сперва выселяются клетки внезародышевой мезодермы, а после клетки мезодермы зародыша. Внезародышевая мезодерма имеет два листка наружный и внутренний. Клетки эпибласта, которые остались на месте образуют эктодерму из которой выселяются клетки внезародышевой эктодермы. 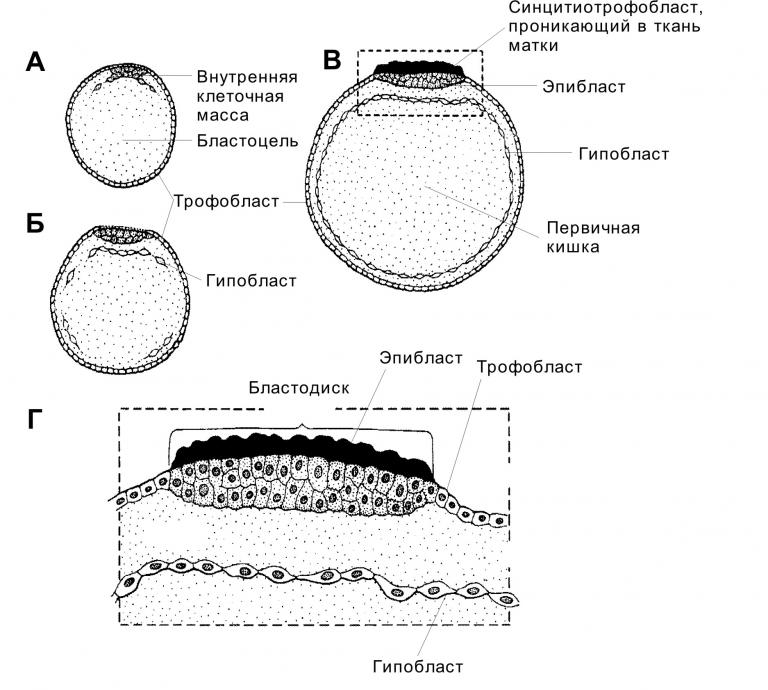 Амнион – образующий складки объемистый мешок, заполненный амниотической жидкостью. Образован амнион в первую очередь внезародышевой эктодермой (полярная часть трофобласта является источником части внезародышевой эктодермы) и снаружи выстлан наружным листком внезародышевой мезодермы. На брюшной стороне амнион прикреплен к телу зародыша (смотри рисунок). Амниотический мешок образован тремя складками: головная, боковая, хвостовая. Три складки сходятся при образовании амниона над зародышем, где образуется амниотический шов. Амниотический мешок заполнен амниотической жидкостью. Амниотическая жидкость защищает зародыш при сотрясении, позволяет плоду совершать движения, и предотвращает слипание плода с окружающими тканями. Плод заглатывает амниотическую жидкость, которая таким образом попадает в кишечник. В полость амниотического мешка плод выделяет свою мочу. Желточный мешок. Образован внезародышевой энтодермой (гипобласт). Снаружи выстлан наружным листком внезародышевой мезодермы. Является чем-то в роде кармана первичной кишки зародыша (т.е. связан с первичной кишкой зародыша, образован внезародышевой структурой и находится вне тела зародыша). Складки амниона сдавливают желточный мешок, в результате образуется узкая перемычка, соединяющая мешок с полостью первичной кишки. Эта перемычка называется – желточный стебелек (обычно зарастает к 3-му месяцу развития плода). Функция. 1. Внезародышевая мезодерма в составе желточного мешка служит местом эмбрионального гемопоэза. Здесь формируются кроветворные островки, в которых из стволовых клеток крови дифференцируются клетки крови. 2. Внезародышевая энтодерма служит источником первичных половых клеток. Они мигрируют в зачатки гонад, где дифференцируются в гаметы. В 2% случаев желточный стебелек зарастает не совсем правильно, в результате чего образуется Меккелев дивертикул. Аллантоис. Задняя стенка желточного мешка к 16-му дню внутриутробного развития формирует небольшой вырост – аллантоис. Образован теми же структурами, что и желточный мешок. Дистальная часть аллантоиса по мере роста быстро расширяется и превращается в мешок, соединенный с кишкой при помощи ножки. У человека аллантоис участвует в формировании сосудистой сети плаценты. И еще проксимальный отдел аллантоиса имеет отношение к образованию мочевого пузыря. Про хорион в вопросе 21-23. 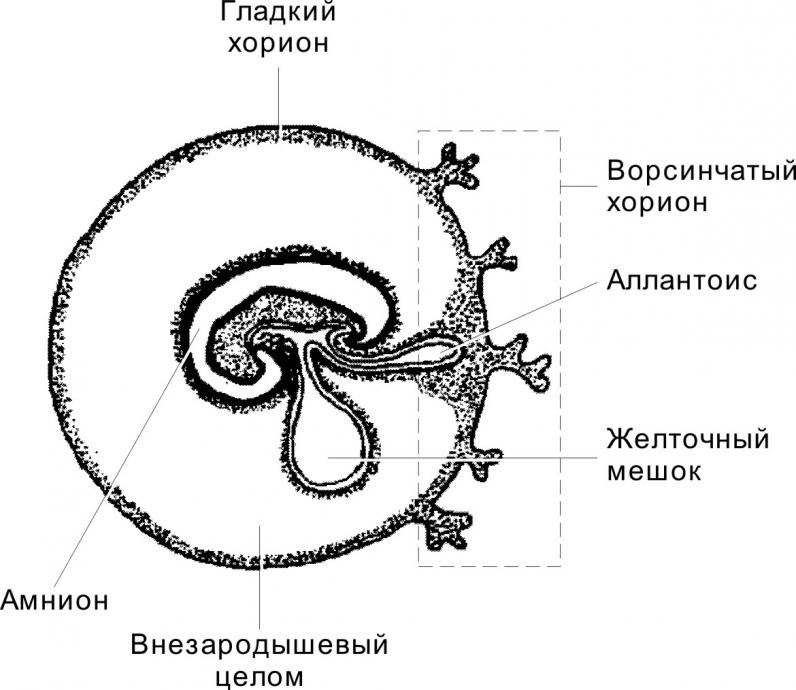 Вопрос 20. Вклад внезародышевых листков в формирование провизорных органов. Хорион: трофобласт, внутренний листок внезародышевой мезодермы. Амнион: внезародышевая эктодерма, наружный листок внезародышевой мезодермы. Желточный мешок и аллантоис: внезародышевая энтодерма (гипобласт), наружный листок внезародышевой мезодермы. Подробности в вопросах: 19, 21-23. Вопрос 21. Плацента. Формирование (предворсинчатый период, период образования ворсинок, период котиледонов). Вопрос 22. Плацента. Структура материнской (децидуальная оболочка) и плодной (ворсинчатый хорион) частей. Вопрос 23. Формирование плаценты. Синцитиотрофобласт, цитотрофобласт. Структура первичных, вторичных, третичных ворсинок. Ответ на все три вопроса сразу (21-23). Плацента образована двумя составляющими базальной частью децидуальной оболочки (материнская часть) и ворсинчатым хорионом (плодная часть). До имплантации зародыш некоторое время (1,5-2 суток) плавает в полости матки. Имплантация начинается с того, что полярной частью трофобласт контактирует с эндометрием матки. Клетки эндометрия и трофобласта образуют специальные контакты в том числе щелевые. В ответ на контакт в трофобласте формируются два слоя: цитотрофобласт и синцитотрофобласт. Также в ответ на контакт морфологическую дифференцировку претерпевают и клетки эндометрия. При контакте бластоцисты с эндометрием, клетки эндометрия в месте контакта начинают делиться, увеличиваются в размерах, накапливают липогликоген, многократно увеличивают свою плоидность, превращаясь в гигантские клетки эндометрия. Эти клетки образуют децидуальную оболочку. Образование хориона. В ходе имплантации из цитотрофобласта и синцитотрофобласта образуются ворсины, которые проникая в децидуальную оболочку создают возможность транспорта веществ из кровеносного русла матери в кровеносное русло плода и обратно. Различают три периода: Предворсинчатый, период образования ворсинок и период котиледонов. 1. Предворсинчатый период. Образуются цитотрофобласт, синцитотрофобласт, бластоциста проникает в децидуальную оболочку матки. На ранних сроках имплантации клетки трофобласта не обладают цитолитической активностью: клетки проникают в децидуальную оболочку без разрушения. В дальнейшем по мере проникновения в эндометрий (децидуальную оболочку) клетки наращивают свою цитолитическую активность, в результате чего ткани эндометрия разрушаются и образуются лакуны, заполненные кровью матери. 2. Период образования ворсинок. В этот период последовательно образуются первичные, вторичные и третичные ворсины. 1) Первичные ворсинки. Представляют собой скопления клеток цитотрофобласта, окруженные синцитотрофобластом. Первичные ворсинки являются перегородками в лакунах. 2) Вторичные ворсинки. На 11-е сутки после образования зиготы внутренний листок внезародышевой мезодермы начинает выстилать хорион изнутри. На 12-13-й день эта мезодерма врастает в первичные ворсины, что приводит к образованию на всей поверхности хориона вторичных ворсин. Вторичные ворсинки так же покрыты синцитотрофобластом. На этой стадии деление клеток трофоболаста замедляется и начинается васкуляризация будущего хориона. 3) Третичные ворсинки. Во вторичные ворсины врастают сосуды, и они становятся третичным ворсинами. Ворсинки погруженные в базальную часть децидуальной оболочки кровоснабжаются не только из сосудов происходящих из хориальной мезодермы, но и из сосудов аллантоиса. Период соединения ветвей пупочных сосудов с местной сетью кровообращения совпадает с началом сердцебиения у плода (21 день) и в ворсинках начинается циркуляция эмбриональной крови. Васкуляризация ворсинок как правило заканчивается на 10-й неделе беременности. К этому сроку формируется плацентарный барьер. От вершины ворсинок в сторону децидуальной ткани отходят клеточные столбики (колонны), состоящие из клеток цитотрофобласта, контактирующих с поверхностной компактной зонойдецидуальной оболочки. Клеточные столбики соединяют вершины соседних ворсинок. В области контакта формируется зона коагуляционного некроза (слой Нитабух). Далее клетки цитотрофобласта проникают в губчатую зону эндометрия, миометрий и стенку сосудов матки. На 6-й неделе цитотрофобласт врастает в стенку спиральных артерий, что приводит к вскрытию просвета этих сосудов и установлению циркуляции материнской крови среди ворсин хориона. Ворсины в области хориона, обращенной в полость матки (в прошлом пристеночная часть трофобласта) выражены слабо и впоследствии исчезают, поэтому эта часть хориона называется – гладкий хорион. А часть хориона прилегающая к стенке матки - ворсинчатый хорион. 3. Период котиледонов. Котиледон (четвертичная ворсина) – структурно-функциональная единица сформированной плаценты. Образован стволовой ворсинкой и ее разветвлениями содержащими сосуды плода. К 140-му дню беременности в плаценте сформировано 10-12 больших, 40-50 мелких и до 150 рудиментарных котиледонов. Децидуальная оболочка. Различают три части этой оболочки: капсулярная, базальная, пристеночная. 1. Базальная часть (Decidua basalis) децидуальной оболчки. Та часть децидуальной оболочки, в которую врастают котиледоны. В этой части децидуальная оболочка состоит из компактного и губчатого слое. В губчатом много желез сохраняющихся до 6-го месяца беременности. Входит в состав плаценты. 2. Капсулярная часть (Decidua capsularis) децидуальной оболочки. Покрывает часть хориона, которая выступает в полость матки. Смыкается над гладким хорионом к 18 дню беременности. К 16-й неделе беременности срастается с пристеночной часть децидуальной оболочки. 3. Пристеночная часть (Decidua parietalis) децидуальной оболочки. Выстилает стенки матки, которые не контактировали напрямую с хорионом. Функции плаценты. 1. Обмен веществ между матерью и плодом путем пассивного, активного транспорта и облегченной диффузии. 2. Транспорт АТ (IgG). 3. Эндокринная функция. 4. Детоксикация некоторых лекарственных препаратов. 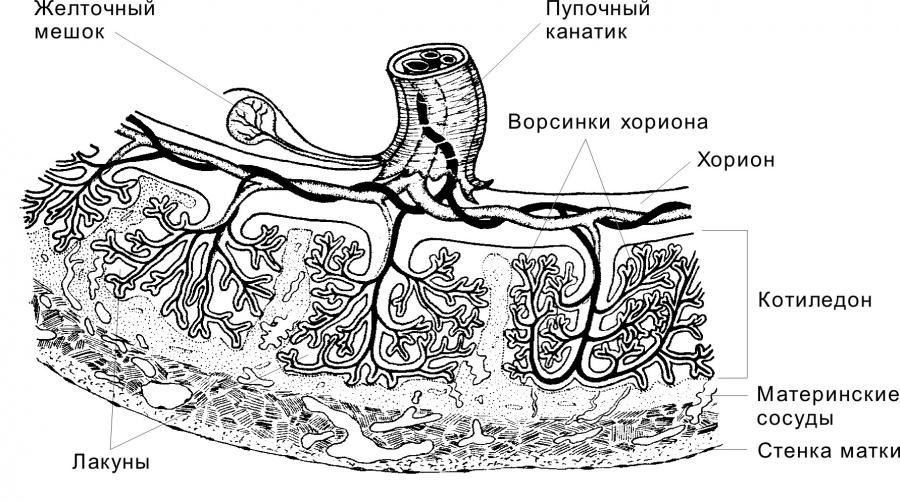 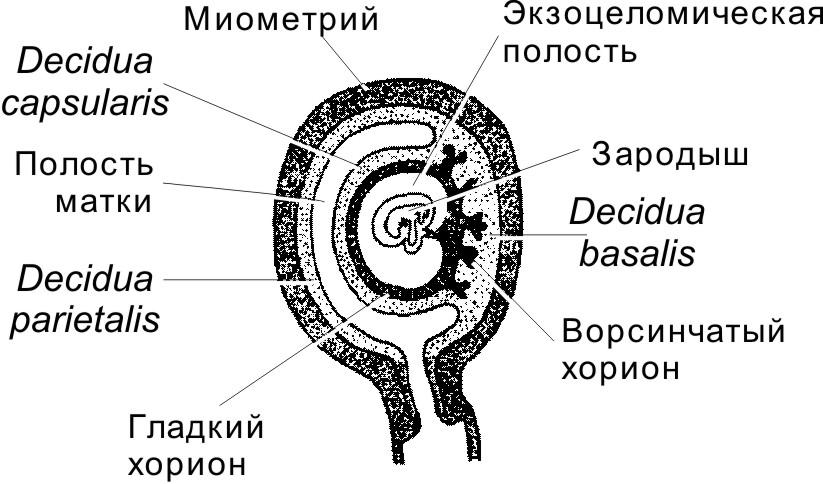 Вопрос 24. Плацентарный барьер. Структура, функции. Структура плацентарного барьера (снаружи внутрь): 1. Синцитиотрофобласт, 2. Цитотрофобласт, 3. Базальная мембрана трофобласта, 4. Соединительная ткань ворсинки, 5. Базальная мембрана в стенке капилляра плода, 6. Эндотелий капилляра плода. Функции: 1. Угнетение клеточного иммунного ответа. Хорион вырабатывает вещества угнетающие иммунный ответ иммунной системы матери на ребенка. 2. НО! Плацентарный барьер пропускае IgG матери в организм ребенка – это обеспечивает пассивный иммунитет плода. Вопрос 25. Эндокринная функция плаценты. Гормоны плаценты, их мишени и эффекты. 1. Хорионический гонадотропин (ХГТ). Активность ХГТ примерно с 10-12 дня после оплодотворения быстро возрастает, удваиваясь каждые 2-3 дня, достигает пика на 80-й день, затем несколько уменьшается и сохраняется на примерно одинаковом уровне до окончания беременности. Эффекты: 1. Поддерживает функцию желтого тела (секреция прогестерона). 2. стимулирует эндокринную функцию клеток Лейдига в яичках плода мужского пола (секреция тестостерона). 2. Хорионический соматомаммотропин – стимулирует развитие молочных желез. 3. Прогестерон – воздействуя на миометрий, уменьшает порог возбудимости ГМК. Воздействуя на ГМК шейки матки, поддерживает их тонус. 4. Релаксин – в течение беременности оказывает расслабляющий эффект на миометрий, перед родами приводит к расширению маточного зева и уменьшению плотности лонного сочленения. 5. Пролактин – готовит молочные железы к лактации. Пролактин амниотической жидкости участвует в регуляции водно-солевого обмена плода. 6. Кортиколиберин – по уровню этого гормона можно определить срок начала родов. 7. Эстрогены. |
