умк гериатрия. УМК ГЕРИАТРИЯ. Учебнометодическое пособие по дисциплине Сестринский уход в гериатрии для самостоятельной работы студентов iii курса отделения Сестринское дело
 Скачать 0.71 Mb. Скачать 0.71 Mb.
|
|
Тема занятия № 1 Особенности сестринского ухода в пожилом и старческом возрасте Характерные особенности заболеваний людей пожилого и старческого возраста. Основные принципы ухода за больными данной возрастной группы. Главные признаки геродиететики и фитотерапии. Атипичные лекарственные реакции и побочные действия наиболее часто применяемых групп препаратов в гериатрической практике. Цель: после изучения темы студент должен иметь представление об особенностях сестринского ухода, принципах диетотерапии и фитотерапии, побочные действия наиболее часто применяемых групп препаратов. В процессе занятия должны быть сформированы элементы следующих компетенций: ПК 2.1. Представлять информацию в понятном для пациента виде, объяснять ему суть вмешательств. ПК2.2. Осуществлять лечебно-диагностические вмешательства, взаимодействуя с участниками лечебного процесса. ПК 2.4. Применять медикаментозные средства в соответствии с правилами их использования. ПК 2.8. Оказывать паллиативную помощь ОК 1. Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес. ОК 2. Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество. ОК 6. Работать в коллективе и в команде, эффективно общаться с коллегами, руководством, потребителями. Практическое занятие проводится по следующему плану: 1. Организационный момент – 3 мин. 2. Мотивация – 5 мин. 3. Актуализация базовых (теоретических) знаний – 20 мин. 4. Изложение нового материала - 20 мин. 5. Самостоятельная работа студентов по усвоению материала (решение ситуационных задач, отработка манипуляций по уходу за пациентами, составление памяток по питанию) – 110 мин. 6. Закрепление полученных знаний и умений (тестирование) – 15 мин. 7. Подведение итогов, оценка работы студентов – 5 мин. 8. Задание на дом – 2 мин. Студент должен ЗНАТЬ - нарушенные потребности людей пожилого и старческого возраста; - медико-психологические проблемы, возникающие при тех или иных заболеваниях; - принципы ухода за больными данной возрастной группы; - принципы геродиететики и фитотерапии. Студент должен УМЕТЬ: использовать принципы медицинской этики и деонтологии при работе с лицами пожилого и старческого возраста; провести сестринское обследование, определить наличие настоящих и потенциальных проблем, учитывая индивидуальные особенности пациента; составить план занятий с пациентами пожилого и старческого возраста с учетом наиболее значимых проблем гериатрических пациентов. Вопросы для фронтального опроса Основные правила ухода за больными данной возрастной группы. Нарушенные потребности людей пожилого и старческого возраста и их решение. Правила фармакодинамики у людей пожилого и старческого возраста. Ятрогения и полиморбидность. Принципы фитотерапии. Основные принципы питания практически здоровых пожилых и старых людей. Профилактика травматизма у людей пожилого возраста. Информационный материал по теме: «Особенности сестринского ухода в пожилом и старческом возрасте» Cестринское обследование: Особое значение имеет недостаточная информация пациента о своем состоянии, часто стремление трактовать симптомы заболевания как проявление старости. Необходимо выяснить жизненный, трудовой анамнез пациента, получить общую информацию о типичном дне, неделе жизни больного, его дневной активности. Классическая форма анамнеза: 1. Медицинский и хирургический анамнез (перенесенные заболевания, операции). 2. Семейный анамнез (состав семьи, внутрисемейные отношения). 3. Социальный анамнез (место, условия проживания, друзья, знакомые. С осторожностью - как пережил смерть жены/мужа? близких?). 4. Питание (частота приема пищи, диета, может ли сам готовить, где магазин?). 5. Проведенное ранее и проводимое лечение (лекарства, которое он принимает, самочувствие после них). 6. Психиатрический анамнез (бывает ли у него тревожно-депрессивное состояние, с чем это связано, наличие психологических заболеваний у родственников). План реабилитации имеет большое психотерапевтическое значение. Обоснование плана реабилитации укрепляет решимость пациента бороться за свое здоровье, снимает депрессию. Основные элементы реабилитации пожилых людей: - активный образ жизни; - организация посильной трудовой деятельности; - организация досуга и отдыха; - восстановление утраченных функций и навыков. Целью реабилитации является сохранение, поддержание, восстановление функционирования пожилых, стремление к достижению их независимости, улучшение качества жизни и эмоциональное благополучие. Правила работы с пожилыми пациентами - предоставьте возможность индивидуальных занятий для пациента; - совместно с пациентом определите краткосрочные и реально достижимые для него цели реабилитационных мероприятий; - выбирайте способы обучения, необходимые данному пациенту; - говорите медленно, четко выговаривая слова, используйте краткие, конкретные предложения; - давайте пациенту ясные инструкции и просите его повторить их; - иногда пациенту нужно продемонстрировать ту или иную процедуру, чтобы он смог ее воспроизвести; - адаптируйте обучение к изменениям органов чувств: не кричать, говорить в более низкой тональности; слуховые аппараты должны быть в рабочем состоянии; устранять побочные шумы и другие отвлекающие факторы; обеспечить необходимое освещение; использовать крупный шрифт при распечатке материалов; очки должны быть с чистыми стеклами; - оказывайте пациенту посильную помощь в обучении; - учитывайте эмоциональное состояние пациента, его представления о заболевании и лечении; - учитывайте потребности пациента; - проявляйте к пациенту сочувствие, терпение при обучении его навыкам; - поощряйте пациента выполнять задания по освоению навыков самостоятельно; - говорите пациенту о его способностях и удачах при обучении, не заостряйте внимание на его недостатках. Правила медикаментозной терапии лиц пожилого возраста: В пожилом возрасте выше опасность побочного действия лекарственных препаратов. Токсические лекарственные реакции протекают тяжелее. При выявлении множественной патологии следует вначале организовать лечение основного, наиболее опасного, заболевания. Учитывать высокий риск побочных реакций; следует при возможности начинать лечение с наименее опасных медикаментов в малых дозировках, постепенно повышая их. Сочетанное название медикаментов должно обеспечивать предупреждение токсического воздействия и усиление эффективности малых доз. Должен быть контроль за потреблением жидкости и выделением мочи. Старые люди потребляют мало жидкости, что может способствовать развитию лекарственных интоксикаций. Нужна частая замена лекарств, перерывы в их приеме, так как длительный прием многих препаратов ведет к привыканию и повышению их дозировок. Специфические гериатрические препараты используются в целях профилактики и лечения преждевременного старения и могут сочетаться с рядом других лекарственных препаратов. Рекомендации по питанию людей пожилого и старческого возраста могут быть сведены к следующим: - энергоценность пищи должна соответствовать энергопотребностям пожилых людей; - определенное соотношение между белками, жирами, углеводами; - использование легкоперевариваемых продуктов; - сбалансированность рациона; - использование оптимальных методов приготовления пищи, позволяющих обеспечивать усвоение питательных веществ и сохранность их пищевой ценности; - положительные органолептические свойства пищи: вкус, цвет, запах, внешний вид, консистенция, температура; - создание чувства насыщения; - разнообразие принимаемой пищи; - соблюдение режима питания, равномерное распределение пищи в течение дня; - профилактическая направленность питания, обеспечивающая геропротекторное воздействие; - лечебное воздействие питания на течение различных заболеваний пожилых людей; - обогащение рациона продуктами, нормализующими кишечную микрофлору; - уменьшение мясной пищи, увеличение количества рыбы, молочных продуктов, овощей, фруктов, зеленых пряных трав; - ограничение в рационе жиров животного происхождения. Уход за пожилыми людьми в домашних условиях Проверьте, чтобы все лестницы, которыми может воспользоваться пожилой человек, имели надежные перила. Полы в доме не должны быть ничем загромождены (за этим необходимо следить всем членам семьи), на полу не должно быть также ковров со складками, незакрепленных половиков и других скользких поверхностей. Если престарелый человек живет один, в его доме должна быть установлена противодымная сигнализация, от которой, помимо звукового сигнала, должен срабатывать также и световой на тот случай, если хозяин дома плохо слышит. Если ваш престарелый родственник живет в отдельной части дома, установите в его комнате кнопку от обыкновенного дверного звонка, который проведите к себе. Проверьте, чтобы он легко мог дотянуться до кнопки. Регулярно следите за пригодностью и заменой батарей питания. Если он на какое-то время остается в доме один, убедитесь, что телефон находится у него под рукой. Обеспечение безопасной среды для пациента пожилого и старческого возраста Кровать пациента должна быть не ниже 60 см, чтобы, сев на ней, больной чуть касался ногами пола. Кровать должна иметь приспособление для фиксации съемного столика, дающего возможность удобно для пациента организовать питание. Более целесообразно две небольшие, чем одна большая подушка. Нельзя сажать пациента в глубокое, низкое кресло, откуда ему будет трудно самостоятельно подняться. Обязательно наличие удобного прикроватного столика и индивидуального освещения. Рядом с кроватью должна быть кнопка вызова медицинского персонала. Пациенты пожилого возраста часто мерзнут и поэтому нуждаются в теплой, мягкой одежде и теплом постельном белье. Температура в помещении не должна быть ниже 18 градусов, температура комфорта 18-22 градуса. Личная гигиена Купания 1-2 раза в неделю. Рекомендуется использование мыла с высоким содержанием жира для профилактики сухости кожи и зуда. Рекомендуется использование крема для уменьшения сухости кожи. Ноги следует мыть ежедневно с использованием щетки, своевременно обрезать ногти и удалять мозоли. Отработка манипуляций по теме «Особенности сестринского ухода в пожилом и старческом возрасте» Уход за кожей тяжелобольного пациента Цель: соблюдение личной гигиены пациента. Показания: отсутствие самостоятельных навыков, ограничение двигательной активности, недержание мочи и кала. I. Подготовка к манипуляции. Представиться пациенту, получить у пациента информированное согласие, объяснить ход и цель процедуры. Если пациент в бессознательном состоянии – дать необходимые разъяснения его представителям (родственникам). Помыть руки двукратно с мылом. Обработать руки гигиеническим способом, осушить. Надеть перчатки. II. Приготовьте оснащение: емкость с водой или другим раствором температурой 35-37ºС, клеёнку с пеленкой или одноразовую влагонепроницаемую пеленку, губку (мягкую марлевую салфетку, рукавичку), полотенце, ширму. III. Выполнение манипуляции. Закрыть окна, обеспечить пациенту условия конфиденциальности. Объяснить пациенту ход и цель процедуры. Раздеть пациента до пояса и накрыть оголенную часть туловища простыней. Подложите под больного клеенку с пеленкой или одноразовую влагонепроницаемую пеленку. Губкой (салфеткой), смоченной водой, обработайте лицо в следующей последовательности: веки, лоб, щеки, нос, уши, область вокруг рта, подбородок, а также шею. Полотенцем обернуть кисть своей руки и ладонной поверхностью вытереть лицо и шею пациента. Взять чистую салфетку, вымыть ею руку пациента с противоположной от медицинского работника стороны. Мытье начинать с пальцев кисти, поддерживая ее снизу своей рукой. Затем вымыть руку выше, до подмышечной впадины и вытереть насухо. То же повторить с другой рукой. Скатать простыню, лежащую на груди пациента. Протереть чистой салфеткой грудь и живот сверху вниз, до паховой области. Вытереть насухо грудь и живот, накрыть сухой простыней. Повернуть пациента поочередно на левый и правый бок, обтереть и просушить кожу спины. Обнажить нижнюю часть туловища. Освободить от простыни одну ногу, начинать ее мыть, продвигая салфетку от области коленного сустава вверх. Перейти к мытью ноги от колена вниз, к лодыжке. Вымыть стопу и межпальцевые промежутки. Ногу при мытье приподнять и, чтобы не оставалось недоступных мест, необходимо поддерживать ее в области лодыжки. Заменить салфетку. Вытереть насухо. Те же манипуляции повторить с другой ногой. IY. Окончание манипуляции. Надеть на пациента чистое нательное белье. Придать пациенту удобное положение в постели. Накрыть пациента одеялом. Поместить использованное белье в непромокаемый мешок. Губку, полотенце, клеёнку замочите в дезрастворе. Замочите перчатки в дезрастворе. Вымыть и осушить руки. Сделайте отметку о выполнении манипуляции в листе динамического наблюдения за пациентом. Алгоритм проведения гигиенического душа Цель проведения манипуляции: обеспечение комфорта, чистоты и безопасности; удовлетворение потребности в личной гигиене. Показания: загрязнение кожи, педикулез. Противопоказания: Инфаркт миокарда, острое нарушение мозгового кровообращения, гипертонический криз, острая сердечная и сосудистая недостаточность. Туберкулез в активной фазе. Кожные заболевания. Кровотечения. Истощение. Роженицам и пациентам, требующим экстренного хирургического вмешательства. I. Подготовка к манипуляции. Представиться пациенту, получить у пациента информированное согласие, объяснить ход и цель процедуры. Помыть руки двукратно с мылом. Обработать руки гигиеническим способом, осушить. Надеть перчатки, фартук. II. Приготовьте оснащение: скамейка или сиденье для ванны, клеенчатый фартук, резиновые перчатки, щетка, мыло, мочалка-рукавичка, перчатки, средства для обработки ванны, водяной термометр, полотенце. III. Выполнение манипуляции. Надеть клеенчатый фартук и перчатки. Закрыть форточки (температура в помещении 25ºС). Вымыть ванну чистящим средством, дезсредством, затем ополоснуть горячей водой. Поменять фартук и перчатки. Поставьте в ванну скамейку. Помогите пациенту раздеться и разместиться в ванной на скамейке. В случае, если пациент не может мыться самостоятельно, моют его в определенной последовательности: сначала голову, затем туловище, верхние и нижние конечности, паховую область и промежность. IY. Окончание манипуляции. Помогают пациенту выйти из ванной, придерживая его за локти, и вытереться согретым полотенцем или простыней (вытирают в том же порядке, что и мыли). Одевают в чистую одежду. Убедитесь в комфортном состоянии пациента. Снимите фартук, перчатки. Вымойте руки. Обработка пролежней. I. Подготовка к манипуляции. 1. Приготовить оснащение: 10% камфорный спирт (0,5% раствор нашатырного спирта, 1% раствор салицилового спирта); чистый лоток; несколько марлевых салфеток 20Х20 или варежку из махрового полотенца; чистое мягкое махровое полотенце. 2. Спросите у пациента разрешение на проведение процедуры. 3. Объясните пациенту ход предстоящей процедуры. 4. Вымойте руки. 5. Наденьте перчатки. II. Выполнение манипуляции. 1. Подстелите под пациента клеенку. 2. Смочите салфетку или варежку спиртом. 3. Обработай кожу в местах, где чаще всего образуются пролежни, вращательными движениями, слегка ее массируя (процедуру осуществляйте в следующем порядке: сверху вниз). Данная процедура выполняется утром и вечером. 4.Помогите принять пациенту удобное положение. III. Окончание манипуляции. 1. Спросите пациента, удобно ли ему лежать. 2.Уберите использованные салфетки (варежки). 3. Снимите перчатки (погрузите их в дезраствор). 4. Вымойте руки. Тестовый контроль по теме «Особенности сестринского ухода в пожилом и старческом возрасте» 1.При уходе за людьми пожилого и старческого возраста необходимо: а) чтобы больной не находился в течение целого дня в постели; б) чтобы пол был покрыт целым ковром; в) чтобы все тапочки были с задниками4 г) все вышеперечисленное. 2. Физическая активность вызывает у пожилых: а) омолаживающий эффект; б) уменьшение ЖЭЛ; в) тугоподвижность суставов; г) ухудшение самочувствия. 3. Процесс старения сопровождается: а) усилением метаболизма; б) улучшением мыслительных способностей; в) ослаблением метаболизма; г) повышением работоспособности. 4.Ведущая потребность в старости: а) лечение; б) работа; в) отдых; г) общение. 5. При длительном постельном режиме необходимо проводить: а) усиленное питание; б) антибактериальную терапию; в) профилактику пролежней и застойных пневмоний; г) интенсивную ЛФК. 6. При уходе за тяжелобольным пациентом пожилого и старческого возраста необходимо: а) проветривать комнату; б) убрать из комнаты всю лишнюю мебель; в) кровать поставить у стены; г) все выше перечисленное. 7. При лечении болезней пациентов старших возрастных групп необходимо учитывать: а) динамику АД; б) возрастной баланс; в) возможность изменения микрофлоры кишечника; г) все выше перечисленное. 8. Наличие двух и более заболеваний у пациента – это: а) полипрагмазия; б) полиморбидность; в) полиэтиологичность; г) атипичность. 9. Одновременное назначение нескольких лекарственных препаратов - это: а) полипрагмазия; б) полиморбидность; в) полиэтиологичность; г) полиморфность. 10. Правила фармакотерапии у пожилых пациентов: а) назначается уменьшенная доза; б) назначается увеличенная доза; в) лекарства принимаются последовательно; г) лекарства принимаются сразу все. Ситуационные задачи по теме «Особенности сестринского ухода в пожилом и старческом возрасте» Задача 1 Пациентка Н. 67 лет находится на лечении в терапевтическом отделении с диагнозом гипертоническая болезнь, ИБС. Пациентка на второй группе инвалидности. Медицинская сестра при утреннем посещении пациентки провела исследование АД и пульса. АД - 220/120 мм рт.ст., Ps - 86 в мин, ритмичный, напряженный. Пациентка предъявляет жалобы на головную боль, слабость. Пациентку тяготят предписанные врачом ограничения, особенно в приеме жидкости и физической активности. Она постоянно нарушает их. Дочь пациентки просит медицинскую сестру еще раз напомнить о необходимости соблюдения врачебных назначений. Задание: 1. Определите, какие потребности нарушены у пациентки. 2.Определите проблемы пациентки, родных. 3.Составьте план ухода за пациенткой. Задача 2 Пациент 63 лет третьи сутки находится в послеоперационной палате. Сохраняются сильные боли в области операционной раны, усиливающиеся при кашле. При обследовании объективно: дыхание жесткое, затрудненное, при аускультации прослушиваются хрипы. Пациент старается не кашлять, непроизвольно задерживает отхождение мокроты, хотя в трахее она определяется. Он говорит, что так лучше, потому что боится расхождения швов. Задание: 1.Определите, какие потребности нарушены у пациента. 2.Определите проблемы пациента. 3.Составьте план ухода за пациентом. Задача 3 В урологическое отделение больницы поступил пациент 67 лет с жалобами на невозможность помочиться, боли в животе, плохой сон. Медсестра при осмотре выявила: пациент жалуется на боли внизу живота, невозможность самостоятельного мочеиспускания. Пульс 82 в минуту, удовлетворительного наполнения. АД 140/80 мм рт. ст. ЧДД 20 в минуту, температура 37,2°С. Живот при пальпации мягкий, над лоном определяется переполненный мочевой пузырь. Задания: 1.Определите, какие потребности нарушены у пациента. 2.Определите проблемы пациента. 3.Составьте план ухода за пациентом. Тема 2. Сестринский уход при заболеваниях системы кровообращения у людей пожилого и старческого возраста Особенности течения заболеваний системы крови и сердечно-сосудистой системы в пожилом возрасте. Медико-психологические проблемы пациентов и его близкого окружения и их решение. Цель: после изучения темы студент должен иметь представление о возрастных изменениях системы крови и сердечно-сосудистой системы. В процессе занятия должны быть сформированы элементы следующих компетенций: ПК 2.1. Представлять информацию в понятном для пациента виде, объяснять ему суть вмешательств. ПК2.2. Осуществлять лечебно-диагностические вмешательства, взаимодействуя с участниками лечебного процесса. ПК 2.4. Применять медикаментозные средства в соответствии с правилами их использования. ПК 2.8. Оказывать паллиативную помощь ОК 1. Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес. ОК 2. Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество. ОК 6. Работать в коллективе и в команде, эффективно общаться с коллегами, руководством, потребителями. Практическое занятие проводится по следующему плану: 1. Организационный момент – 3 мин. 2. Мотивация – 5 мин. 3. Актуализация базовых (теоретических) знаний – 20 мин. 4. Изложение нового материала - 20 мин. 5. Самостоятельная работа студентов по усвоению материала (решение ситуационных задач, отработка манипуляций, составление памяток об организации питания в рамках диеты № 10) – 110 мин. 6. Закрепление полученных знаний и умений (тестирование) – 15 мин. 7. Подведение итогов, оценка работы студентов – 5 мин. 8. Задание на дом – 2 мин. Студент должен ЗНАТЬ: - возрастные изменения сердечно-сосудистой системы и системы крови; - этиологию, предрасполагающие факторы, клинические проявления, лечение и осложнения заболеваний сердечно-сосудистой системы и системы крови; - методы реабилитации больных, перенёсших острый инфаркт миокарда; - медико-психологические проблемы, возникающие при заболеваниях сердечно-сосудистой системы и системы крови; - принципы ухода за больными данной возрастной группы; - методы профилактики заболеваний органов дыхания у лиц пожилого и старческого возраста; - принципы ухода за больными данной возрастной группы; - принципы геродиететики и фитотерапии. Студент должен УМЕТЬ: - проводить сестринское обследование пациентов с заболеваниями сердечно-сосудистой системы и системы крови; - выявить нарушенные потребности и проблемы лиц старших возрастных групп с заболеваниями сердечно-сосудистой системы и системы крови; - планировать сестринские вмешательства и реализовывать их; - проводить сестринские манипуляции по уходу за гериатрическими пациентами; - обучить самоуходу и правилам ухода за пожилыми больными, в том числе родственников больного; - дать диетические рекомендации по лечебному питанию пациента; - оказывать доврачебную помощь при возникновении неотложных состояний. Вопросы для фронтального опроса: Возрастные изменения сердечно-сосудистой системы. Особенности клинических проявлений стенокардии в пожилом и старческом возрасте. Основные принципы лечения стенокардии у лиц пожилого возраста. Особенности клинических проявлений и осложнений инфаркта миокарда в пожилом возрасте. Принципы лечения инфаркта миокарда у лиц пожилого возраста. Особенности клиники гипертонической болезни у пожилых людей. Принципы лечения гипертонической болезни в пожилом возрасте. Возрастные изменения системы крови. Особенности клинической картины железодефицитной анемии у пожилых людей. Принципы лечения железодефицитной анемии у лиц пожилого возраста. Особенности клинической картины при В12-дефицитной анемии в пожилом возрасте. Принципы лечения В12-дефицитной анемии у лиц пожилого возраста. Клиническая картина хронического лейкоза. Лечение хронического лейкоза Информационный материал по теме: «Сестринский уход при заболеваниях системы кровообращения у людей пожилого и старческого возраста» Особенности сестринского ухода за пожилыми пациентами с заболеваниями сердечно-сосудистой системы При уходе за пациентом необходимо помнить, что ухудшение состояния у больных ИБС пожилого и старческого возраста могут спровоцировать сопутствующие бронхо-лёгочные заболевания, физическая нагрузка, переедание, психоэмоциональный стресс, острые инфекции, воспалительные процессы в мочевыводящих путях, оперативные вмешательства и др. Медицинская сестра должна активно работать с больными, объясняя им необходимость борьбы с вредными привычками. Следует разъяснить больному, что после выкуренной сигареты увеличивается частота и сила сердечных сокращений, сужаются сосуды, повышается АД. У курильщиков чаще отмечается злокачественное течение артериальной гипертензии, снижается эффект лечения, почти в 2 раза увеличивается смертность от сердечно-сосудистых заболеваний. Больным пожилого и старческого возраста необходимы небольшой отдых днём и спокойный сон ночью. Полезны целенаправленные упражнения на расслабление. Больному необходим пищевой рацион, в меру насыщенный калориями и богатый витаминами. Следует отказаться от употребления животных жиров, сладостей, «перехвата» между основными приёмами пищи, так как излишняя масса тела мешает работе сердца. Людям пожилого и старческого возраста рекомендуют по возможности регулярные занятия физическими упражнениями, дыхательную гимнастику. Реабилитация больных инфарктом миокарда На стационарном этапе лечения проводится физическая и психологическая реабилитация. К выписке больного из стационара он должен сам обслуживать себя, подниматься на один этаж, ежедневно проходить 1–2 км. Всем больным с 1-го дня болезни разрешаются повороты на бок, движения конечностями. При неосложненных инфарктах со 2–3-го дня больной с помощью медперсонала может садиться на кровати с опущенными ногами, осуществлять дефекацию на прикроватном стульчике, умываться, бриться. Самостоятельное расширение больными двигательной активности представляет для них опасность, поэтому необходимы присутствие и помощь медсестры, наблюдение врача. Выход в коридор разрешается на 7–15-й день, подъем по лестнице на один этаж – на 14–20-й день. Психологическая реабилитация позволяет больному осмыслить свое заболевание. Следует учитывать интеллектуальный уровень пациента, осторожно информировать его о заболевании. При выписке из стационара пожилому пациенту обязательно нужно дать подробные рекомендации по питанию, бытовым нагрузкам, разъяснить необходимость дальнейшего медикаментозного лечения. Особенности сестринского ухода за пожилыми пациентами с анемиями Разумно ограничить физическую активность пациента. Рекомендуется достаточный отдых и сон с целью уменьшения общей слабости, утомляемости, сердцебиений и одышки. В связи с наклонностью к головокружениям и обморокам исключается пребывание в жарких и душных помещениях. Медсестра следит за регулярным проветриванием, не рекомендует пациентам принимать горячие ванны и париться. Ортостатические и ночные обмороки, встречающиеся у пожилых людей, можно предотвратить путем обучения их навыкам осторожного, медленного перехода из горизонтального в вертикальное положение, правильного соблюдения режима питания, в том числе и употребления жидкости, своевременного опорожнения кишечника и мочевого пузыря. Медсестра контролирует соблюдение пациентом диеты и применение назначенных врачом медикаментозных средств, выявляет их возможные отрицательные (побочные) реакции. Следит за динамикой клинических и лабораторных проявлений анемии и своевременно информирует об этом врача. Особенности сестринского ухода за пожилыми пациентами с острыми и хроническими формами лейкозов Профилактика инфекционных заболеваний. Постельный режим. Питание высококалорийное, легко усваиваемое, богатое витаминами и микроэлементами, обильное питьё при лихорадке. Асептические условия. Влажные уборки с антисептическими средствами 4-5 раз в сутки. Использование одноразового инструментария, стерильной одежды медперсоналом, по возможности кондиционирование боксов потоками стерильного воздуха. Контроль за состоянием пациента, подготовка к дополнительным методам обследования Выполнение врачебных назначений. Тщательный уход за больным (частая смена белья, уход за кожей, профилактика пролежней). Оказание паллиативной помощи. Алгоритм действий медицинской сестры при приступе стенокардии Вызвать врача. Успокоить пациента, убрать все раздражающие факторы, проветрить помещение, создать комфортные условия, чтобы нагрузка на сердце стала меньше. В случае продолжения и усиления приступа необходима таблетка нитроглицерина под язык (1-2 таблетки через 5 мин под язык, но не более 3 таблеток). Положение больного – горизонтальное, лежачее, голова приподнята, одежда расстегнута для улучшения дыхания. Открыть двери и окна, согреть теплыми грелками ноги больного. По назначению врача 2–4 мл 50% раствора анальгина, 2 мл 2% раствора папаверина гидрохлорида, 1 мл 1% раствора димедрола. Алгоритм действий медицинской сестры при инфаркте миокарда 1. Вызвать врача. 2. Словесный контакт с пациентом. 3. Подсчитать частоту пульса, оценить его свойства, измерить артериальное давление. 4. Дать принять 1 таблетку нитроглицерина под язык или впрыснуть под язык (не вдыхая!) 1-2 дозы спрея нитроглицерина. При отсутствии эффекта повторно дать таблетку нитроглицерина, но не более трех раз. Предупредить пациента, что этот препарат может вызвать головную боль. Примечание: перед повторной дачей таблетки нитроглицерина измерить АД, при низком АД воздержаться от дачи нитроглицерина. 5. Дать внутрь ацетилсалициловую кислоту 0,25 г, попросить пациента ее разжевать. 6. Обеспечить покой пациента в удобном для него положении, соблюдать строгий постельный режим. 7. Вызвать медицинскую сестру функциональной диагностики для снятия ЭКГ. 8. Обеспечить доступ свежего воздуха (открыть окно, расстегнуть затрудняющую дыхание одежду). Оксигенотерапия. 9. Вызвать реанимационную бригаду или бригаду скорой медицинской помощи. Алгоритм действий медицинской сестры при гипертоническом кризе 1. Вызвать врача. 2. Уложить пациента. 3. Контроль состояния. 4. Успокоить пациента. 5. Обеспечить доступ свежего воздуха (открыть окно, расстегнуть затрудняющую дыхание одежду). 6. Проведение лекарственной терапии: «Каптоприл» (табл. - 25-50 мг) сублингвально. Далее по назначению врача. 7. Госпитализация и транспортировка после выведения из криза в горизонтальном положении. Алгоритм действий медицинской сестры при обмороке 1. Придать телу больного горизонтальное положение (без подушки) с немного приподнятыми ногами. 2. Расстегнуть ремень, воротник, пуговицы. 3. Опрыскать лицо и грудь холодной водой. 4. Растереть тело сухими руками – руки, ноги, лицо. 5. Дать больному вдохнуть пары нашатырного спирта. 6. Внутримышечно или подкожно ввести 1 мл 10 %-ного раствора кофеина, внутримышечно – 1–2 мл 25 %-ного раствора кордиамина. Алгоритм действий медицинской сестры при кровотечении Вызвать врача. Временная остановка наружного кровотечения (пальцевое прижатие артерии, максимальное сгибание конечности, наложение жгута, наложение давящей повязки). Измерить АД, подсчитать частоту пульса. Обезболивание по назначению врача. Асептическая повязка на рану. Восполнение объема кровопотери выполняется под руководством врача. Холод на область раны. При ранении конечности – транспортная иммобилизация; ножной конец носилок поднять на 15С. Бережная транспортировка в хирургический стационар. 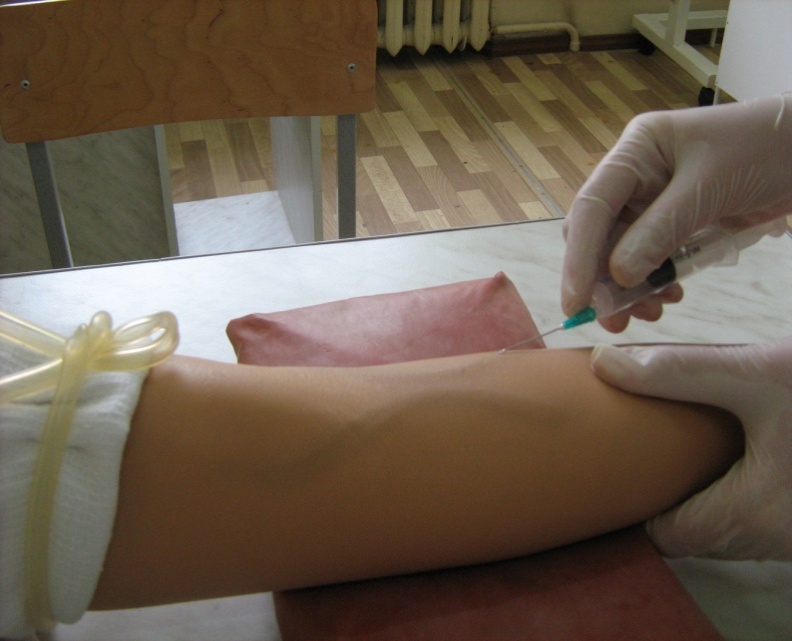 Отработка манипуляций по теме: «Сестринский уход при заболеваниях системы кровообращения у людей пожилого и старческого возраста» Внутривенная инъекция Применяется для введения лекарственного вещества струйно в просвет вены для максимально быстрого воздействия (начало действия – во время инъекции). Оснащение: - шприц на 10 мл (20 мл); - иглы, длинной 40 мм, различного сечения. Место инъекции: - вены локтевой ямки, - вены кистей и предплечья, - вены нижних конечностей, - подключичные вены (для постоянного в/венного катетера), - у детей вены на голове. Угол введения иглы – 5о. Объем вводимого лекарства от 5 мл до 20 мл струйно. Внутривенно противопоказано вводить: - масляные растворы, - недопустимо попадание пузырьков воздуха в вену. Алгоритм внутривенной инъекции - подложите клеенчатую подушку под локоть пациента; - наложите жгут на плечо на 5 см выше локтевого сгиба; - уложите шприц в правую руку и отведите «в сторону», чтобы игла была не в поле Вашего дыхания, но в поле Вашего зрения; - пропальпируйте левой рукой вену; - двумя шариками обработайте кожу локтевого сгиба по направлению к кисти: первым – большое поле 10х10 см, вторым – малое поле 5х5 см; - большим или указательным пальцем левой руки натяните кожу к периферии; - введите иглу одним или двухмоментным способом до чувства «провала» в вену; - левой рукой натяните поршень «на себя»; - если кровь поступает в шприц, снимите жгут; - вновь потяните поршень «на себя»; - если кровь вновь поступает в шприц, начните медленно вводить лекарство (10 мл примерно за 2 минуты), ориентируясь на самочувствие пациента и на место введения иглы (в этом месте не должно быть вздутия, боли, покраснения); - после введения лекарства левой рукой возьмите 3-й шарик и приложите к месту введения иглы; - плавно извлеките иглу; - придавите шарик к месту инъекции и удерживайте его не менее 5 минут, хорошо прижимая вену. Алгоритм взятия крови из периферической вены 1. Подготовка к процедуре. 1.1. Убедиться в наличии у пациента информированного согласия на предстоящую процедуру. Проверить явку пациентом строго натощак. 1.2. Обработать руки гигиеническим способом. 1.3. Подготовить необходимое оснащение. Пробирки для взятия крови и бланк направления маркировать одним регистрационным номером. 1.4. Предложить пациенту занять удобное положение: сидя или лежа, чтобы плечо и предплечье образовывали прямую линию. 1.5. Надеть защитные очки, маску, фартук, перчатки. 1.6. Выбрать и осмотреть/пропальпировать область предполагаемой венепункции во избежание возможных осложнений. 1.7. При выполнении венепункции в область локтевой ямки – предложить пациенту максимально разогнуть руку в локтевом суставе, для чего подложить под локоть клеенчатую подушечку. 1.8. Наложить жгут (на рубашку или пеленку) так, чтобы при этом пульс на ближайшей артерии пальпировался, попросить пациента несколько раз сжать кисть в кулак и разжать, затем зажать кисть в кулак. 1.9. При выполнении венепункции в область локтевой ямки – наложить жгут в средней трети плеча, пульс проверить на локтевой артерии. 2. Выполнение процедуры. 2.1. Дважды обработать инъекционное поле кожным антисептиком удобным для вас способом, дождаться его полного высыхания. 2.2. Взять шприц, фиксируя указательным пальцем канюлю иглы. Остальные пальцы охватывают цилиндр шприца сверху. 2.3. Натянуть кожу ниже предполагаемой венепункции, фиксируя вену. Держать иглу срезом вверх, параллельно коже, проколоть ее, затем ввести иглу в вену (не более, чем на ½ иглы). При попадании иглы в вену, ощущается «попадание в пустоту». 2.4. Убедиться, что игла в вене: потянуть поршень на себя, при этом в шприц должна поступить кровь. Предупредить пациента не разжимать кулак. 2.5. Натянуть в шприц необходимое количество крови. 2.6. Развязать/ослабить жгут и попросить пациента разжать кулак. 3. Окончание процедуры. 3.1. Прижать к месту венепункции сухую стерильную салфетку/шарик. Извлечь иглу, попросить пациента держать, прижимая салфетку/шарик у места венепункции 5-7 минут. 3.2. Убедиться, что наружного кровотечения в области венепункции нет. При необходимости наложить давящую повязку. 3.3. Выпустить кровь в пробирку по стенке, не касаясь ее наружных краев. 3.4. Использованный материал утилизировать по группам опасности. 3.6. Снять перчатки, поместить их в емкость для дезинфекции. 3.7. Обработать руки гигиеническим способом. 3.8. Сделать отметку о результатах выполнения процедуры. 3.9. Организовать доставку биоматериала (кровь) в лабораторию. Тестовые задания по теме: «Сестринский уход при заболеваниях системы кровообращения у людей пожилого и старческого возраста» Вариант 1. 1. Возрастные изменения сердечно-сосудистой системы: 1) снижение объема циркулирующей крови; 2) брадикардия; 3) повышение АД; 4) все выше перечисленное. 2. Ведущая причина артериальной гипертензии у лиц пожилого и старческого возраста: 1) атеросклероз; 2) болезнь Иценко-Кушинга; 3) хронический пиелонефрит; 4) феохромоцитома. 3. Форма инфаркта миокарда, реже встречающаяся в пожилом возрасте: 1) ангиозная; 2) астматическая; 3) аритмическая; 4) безболевая. 4. Приступ стенокардии у пожилых обусловлен: 1) спазмом сосудов; 2) изменением обмена веществ; 3) гипокалиемией; 4) гипоксией миокарда. 5. Факторы риска развития ИБС в гериатрической практике: 1) возраст; 2) избыточная масса тела; 3) артериальная гипертония; 4) сахарный диабет. 6. Особенности течения ИБС в пожилом и старческом возрасте: 1) наличие безболевой ишемии миокарда; 2) частая встречаемость атипичных вариантов; 3) сопутствующая недостаточность кровообращения; 4) все выше перечисленные состояния. 7. При гипертоническом кризе у лиц пожилого и старческого возраста применяют: 1) анаприлин; 2) лазикс; 3) пентамин; 4) нифедипин (коринфар). 8. Препарат выбора при приступе стенокардии: 1) фуросемид; 2) нитроглицерин; 3) анаприлин; 4) дигоксин. 9. Осложнения артериальной гипертонии у лиц пожилого и старческого возраста: нарушение ритма; ишемия мезентериальных сосудов; нарушение мозгового кровообращения; все перечисленное верно. 10. Самоконтроль пациентов с гипертонической болезнью включает: 1) контроль суточного диуреза; 2) контроль частоты дыхательных движений; 3) контроль массы тела, артериального давления; 4) контроль температуры тела. Вариант 2. 1. С чем связано развитие АГ у пожилых людей: 1) с наследственностью; 2) с особенностями водного режима; 3) с атеросклеротическим поражением аорты; 4) все выше перечисленное. 2. Приоритетные проблемы при гипертоническом кризе у пожилых людей: 1) головная боль, головокружение; 2) изжога, отрыжка; 3) мелькание мушек перед глазами; 4) отеки, увеличение живота. 3. Приоритетная проблема при инфаркте миокарда в пожилом возрасте: 1) головная боль; 2) лихорадка; 3) сердцебиение; 4) удушье. 4. Приступ стенокардии у пожилых характеризуется: 1) выраженными болевыми ощущениями; 2) необычной иррадиацией и слабой болью; 3) выраженными вегетативными нарушениями и сильными болями; 4) безболевая форма. 5. Начальными признаками СН у пожилых являются: 1) одышка с затруднением вдоха в состоянии покоя; 2) пароксизмальные нарушения сердечного ритма; 3) проявления гипоксии мозга; 4) отеки. 6. Увеличения эффективности гипотензивных препаратов можно добиться рекомендацией: 1) ограничения двигательного режима; 2) увеличения количества вводимого калия; 3) уменьшения количества вводимого калия; 4) уменьшения количества вводимого натрия. 7. Наиболее частые симптомы гипертонии у пожилых: 1) общая слабость; 2) отсутствие общей слабости; 3) шум в голове и ушах; 4) постоянные головные боли; 5) шаткость походки. 8. Заболевание, относящееся к факторам риска ИБС: 1) ревматизм; 2) атеросклероз; 3) пневмосклероз; 4) гипертоническая болезнь. 9. В дифференциальной диагностике стенокардии и кардиалгии имеют значение: характер и длительность боли; эффект от приема нитроглицерина; локализация боли и ее иррадиация; все перечисленное верно. 10. Для купирования отека легких можно использовать все препараты, кроме: 1) фуросемида; 2) супрастина; 3) промедола; 4) строфантина. Тестовые задания по теме: «Сестринский уход при заболеваниях системы крови у людей пожилого и старческого возраста» 1. У пожилых людей развитие железодефицитной анемии чаще всего обусловлено: хроническим бронхитом; гипертонической болезнью; возрастными изменениями ЖКТ; возрастными изменениями суставов. 2. В12-дефицитная анемия развивается при: атрофическом гастрите; желудочном кровотечении; легочном кровотечении; дефиците факторов свертывания. 3. Клинические особенности В12-дефицитной анемии у пожилых людей: синдром инфекционных осложнений; более быстрое развитие нарушений функции тазовых органов; хромосомные нарушения. |
