Учебное пособие для студентов г. Калининград 2014 г
 Скачать 5.13 Mb. Скачать 5.13 Mb.
|
|
Примечание. 1. Объем вводимого препарата от 0,1 до 5.0 мл. 2. После инъекции возможно образование п/к инфильтрата(введение неподогретых масляных растворов), поэтому при введении масляных растворов необходимо предварительно подогреть ампулу на водяной бане. 3. При п/к введении гепарина необходимо держать иглу под углом 90о, не массировать место укола после инъекции. 4. Через 15-30 мин. после инъекции обязательно узнать у пациента о его самочувствии и о реакции на введенное лекарство(выявление осложнений и аллергических реакций). 5. При введении препарата в область плеча необходимо согнуть руку в локте и ладонь прижать к животу! Особенности введения инсулина, гепарина. Особенности введения инсулина. Инсулин применяют для лечения сахарного диабета. Инсулин хранится в холодильнике (замораживание не допускается). За 2 часа до применения флаконы вынимают из холодильника для принятия ими комнатной температуры. Назначает введение и дозу инсулина врач. Вводят п/к, при проведении инъекции инсулина соблюдают следующие правила: 1. Вводят только тот вид инсулина, что назначен врачом, точно соблюдая дозу и время введения. 2. Перед введением инсулина необходимо ознакомиться с инструкцией к препарату. 3. После введения инсулина пациент должен принять пищу в течение 30 мин. 4. Инсулин-суспензию перед набиранием в шприц необходимо взболтать во флаконе. 5. Некоторые препараты при необходимости одновременного применения простого и пролонгированного инсулина не рекомендуют вводить в одном шприце из-за возможности связывания простого инсулина. 6. При введении инсулина строго соблюдать стерильность. Место инъекции после введения инсулина ватным шариком не массировать. 7. Вводить иглу, когда высохнет спирт. Инсулин дозируют в интернациональных единицах и выпускают во флаконах по 40 ЕД (80 и 100 ЕД) в 1 мл. Для правильного набора дозы инсулина надо подобрать шприц соответствующий препарату. Для введения инсулина выпускают инсулиновые шприцы, которые имеют инсулиновую шкалу в ЕД или комбинированную шкалу в ЕД и мл. Алгоритм действия: 1.Перед набором инсулина необходимо определить «цену» деления инсулиновой шкалы (см. определение «цены» деления). 2. Если инсулиновая шкала соответствует 2 ЕД, то дозу инсулина рассчитывают следующим образом: 1 деление – 2 ЕД инсулин Х делений – нужная доза инсулина, например 10 ЕД инсулина Расчет: 1 деление – 2 ЕД Х - 10 ЕД --------------------------------- Х=10: 2=5(делений) 3. При использовании комбинированного шприца расчет дозы производится следующим образом: Зная, что в 1 мл. содержится 40 ЕД инсулина, составляем пропорцию: в 0,1 мл. – 4 ЕД инсулина в х мл. – (нужная доза ЕД инсулина), например 12 ЕД Расчет: 12х0,1:4=0,3мл. Например: назначено ввести 32 ЕД инсулина. Инсулиновых шприцев нет, можем воспользоваться перерасчетом ЕД в мл. и набрать инсулин в 1,0 или 2,0 шприц с ценой деления в 0,1 мл. Зная, что в 1 мл. содержится 40 ЕД инсулина, составляем пропорцию: в 0,1 мл. – 4 ЕД инсулина х мл. – 32 ЕД Расчет: 32х0,1:4=0,8 мл. Для того, чтобы ввести 32 ЕД инсулина медсестре надо набрать в комбинированный шприц 0,8 мл. инсулина. 4. Набрать в шприц немного больше назначенной дозы инсулина, предварительно обработав пробку флакона, избыток инсулина будет удален при вытеснении воздуха из шприца и проверке проходимости иглы. 5. Техника введения инсулина – смотри манипуляцию п/к инъекция. Особенности введения гепарина. Гепарин – антикоагулянт прямого действия, т.е. влияет непосредственно на факторы свертывания крови. Снижает вязкость крови, уменьшая проницаемость сосудов, что способствует облегчению и ускорению тока крови. Выпускается во флаконах по 5 мл. В 1 мл может содержаться 5000,10000, 20000 ЕД. Вводится только по назначению в стационаре под контролем свертываемости крови! Гепарин вводят в/в, в/м, п/к. Эффект наступает через 15-20 мин., продолжительность действия 6 часов. Цель: - уменьшение вязкости крови. - предотвращение тромбообразования - снижение проницаемости стенки сосудов Показания: - инфаркт миокарда; - тромбофлебит; - гломерулонефрит; - геморрагический васкулит и т.д. Противопоказания: - повышенная чувствительность к гепарину; - кровотечения (всех видов); - снижение показателей свертываемости крови. Антагонисты гепарина: - сульфат протамина, - дицинон. Примечание: Подкожное введение гепарина см. манипуляцию « Техника подкожной инъекции». Техника внутримышечной инъекций. Мышцы обладают широкой сетью кровеносных и лимфатических сосудов, что создает условия для быстрого и полного всасывания лекарств. При в/м инъекции создается депо, из которого лекарственное средство медленно всасывается в кровеносное русло, и это поддерживает необходимую его концентрацию в организме, что имеет определенную клиническую значимость (например: при применении антибиотиков). Для внутримышечных инъекций чаще используются шприцы емкостью 5 и 10 мл, иглы диаметром 0,8- 1,0 мм и длиной 40, 60-80 мм. Длина иглы зависит от толщины слоя подкожно-жировой клетчатки, т.к. необходимо, чтобы при введении инъекции игла прошла кожу и попала в толщу мышц. Так, при слабо и умеренно развитой подкожно-жировой клетчатке можно использовать иглу длиной 40 мм., но при чрезмерно развитой игла должна составлять 60-80 мм. Во время инъекции пациент должен лежать на животе или на боку. Анатомические области для внутримышечных инъекций. - Верхний наружный квадрант ягодицы. - Малая и средняя ягодичные мышцы. - Латеральная широкая мышца бедра. - Дельтовидная мышца. Угол введения иглы: 90о Определение верхнего наружного квадранта ягодицы. Самым идеальным местом для внутримышечных инъекций является ягодичная область. Она условно разделена на 4 части (квадранта). Внутримышечную инъекцию можно делать только в верхний наружный квадрант. В верхний внутренний квадрант делать инъекцию нельзя, т.к. большую часть, квадранта занимает крестец, а мышечный сдой здесь незначительный. В нижнем внутреннем квадранте проходят крупные артерия, вена и нерв, поэтому в этой области делать инъекции нельзя. В нижний наружный квадрант ягодицы инъекцию делать нельзя, т. к. мышечный слой незначительный и большую часть занимает головка бедренной кости. Зону, пригодную для инъекции, можно установить по костным ориентирам. Для этого необходимо мысленно провести линию от остистого отростка 5 поясничного позвонка к большому вертелу бедренной кости (горизонтальная), а вертикальная линия проходит через седалищный бугор. Седалищный нерв расположен ниже горизонтальной линии, поэтому инъекцию делают в верхний наружный квадрант ягодицы. 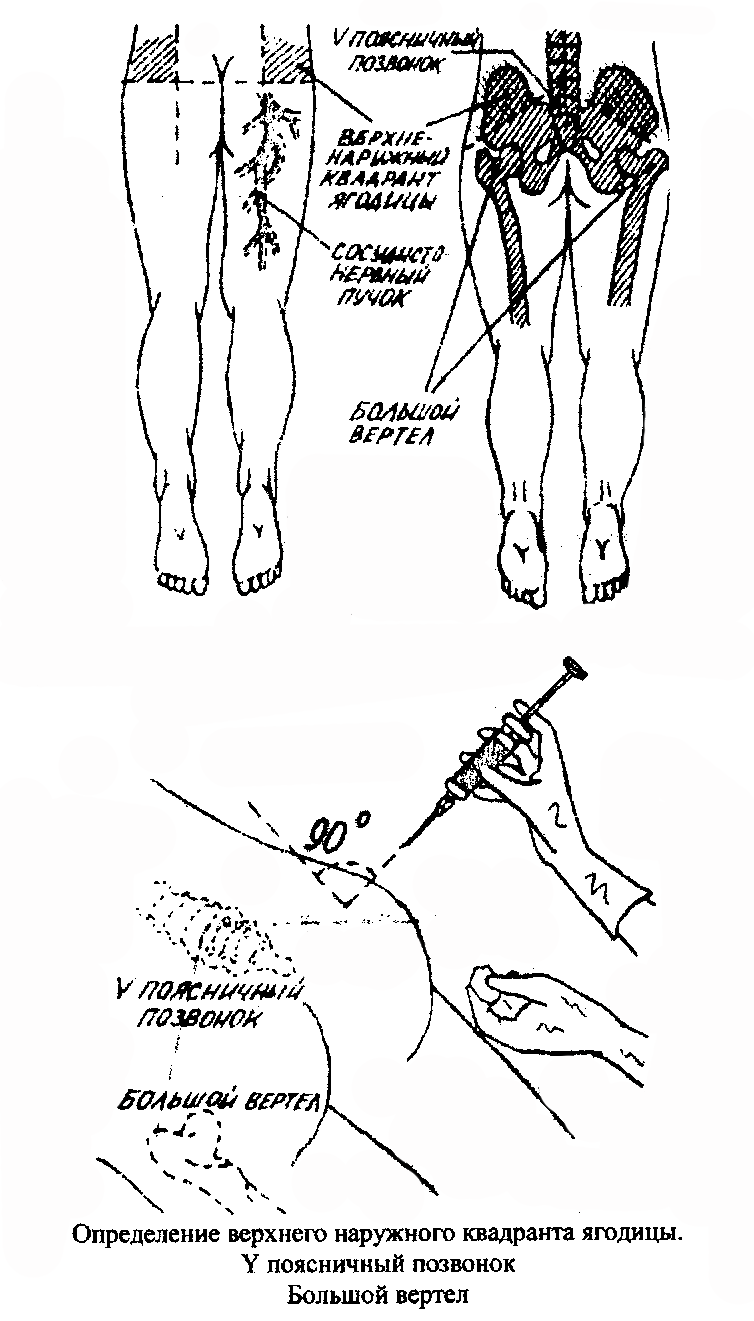 Манипуляция № 93 «Техника внутримышечной инъекции». Цель: лечебная и профилактическая. Показания: - для достижения более быстрого терапевтического эффекта; - при невозможности перорального применения препаратов; - использование препаратов применяемых только для внутри- мышечных введений; - плохое рассасывание препаратов при подкожном введении. Противопоказания: - индивидуальная непереносимость препарата; - использование препаратов только для внутривенных инъекций; - уплотнение (инфильтрат) в мышцах после предыдущих инъекций; - воспалительные изменения кожи в месте инъекции; - нарушение целостности кожи в месте инъекции. Оснащение: манипуляционный столик, кушетка, шприц однократного применения 5-10 мл., длина иглы 40 - 60мм.(1 шт.), шприц однократного применения 2-5 мл., длина иглы 20-25 см.(1 шт.), игла для набора, лоток почкообразный стерильный (1 шт.), стерильная пеленка, лоток нестерильный-1 шт., непрокалываемый контейнер и пакет для использованных шприцев - 1 шт, дезинфицирующее средства, антисептик для обработки инъекционного поля, для обработки рук, марлевые шарики или салфетки (3 шт.), мыло жидкое, перчатки стерильные (1 пара). Алгоритм манипуляций
Примечание: 1.Объем вводимого препарата от 0,1 до 10 мл: - дельтовидная мышца-0,1-2 мл. - большая ягодичная мышца-0,1-10 мл. - широкая латеральная мышца – бедра-0,1-5 мл. При проведении инъекции в мышцы бедра или плеча шприц держать в правой руке, как писчее перо, под углом, чтобы не повредить надкостницу. 2. После введения лекарственного вещества 1-ый раз необходимо наблюдать за пациентом 30 мин.(выявление осложнений и аллергических реакций). 3. Место инъекции не массируется (т.к. очень быстрое всасывание лекарственного вещества при в/м инъекции не всегда допустимо). 4. Если инъекции назначены длительным курсом, только через 60 мин. можно пациенту предложить теплую грелку или сделать йодную сетку (для профилактики инфильтратов). Особенности введения 25% раствора сернокислой магнезии. Введение масляных растворов. Особенности введения 25% раствора сернокислой магнезии. Применяется в качестве седативного, гипотензивного, противосудорожного, слабительного, желчегонного средства. Обладает дегидратационным действием. Выпускается в ампулах по 5,0 и 10,0 мл. Вводится внутримышечно и внутривенно медленно! При в/м введении препарат очень болезнен и плохо рассасывается. Перед введение его подогревают до 38 градусов на водяной бане, вводят глубоко в мышцу с помощью длинной иглы(6см), медленно. После введения на место инъекции можно приложить грелку, если нет противопоказаний. Введение масляных растворов. Масляные растворы (гормональные препараты, витамин « Е» и др.) вводятся подкожно и внутримышечно. Введение их внутримышечно обусловлено лучшим рассасыванием в сети капилляров и мышц. Масляные растворы нельзя вводить внутривенно! При попадании капельки масла в сосуд возникает очень опасное осложнение – масляная эмболия. При попадании этого раствора в артерию происходит ее закупорка, нарушается питание окружающих тканей и развивается некроз участка тела. При попадании масла в вену током крови оно заносится в сосуды легких, вызывая их закупорку, которая приводит к удушью и может закончиться смертью пациента. Особенности введения масляных растворов. 1.Перед тем, как вскрыть ампулу с масляным раствором, ее необходимо подогреть на водяной бане до температуры 38ºС. 2.Игла для инъекции берется большего сечения. 3.Масляные растворы вводятся двухмоментно: а) после прокола кожи или мышцы поршень потянуть на себя; б) если в шприц кровь не поступает, то медленно ввести лекарство. Если в шприце показалась кровь, оттянуть иглу на 1см назад, убедиться, что вышли из сосуда, медленно ввести лекарственное средство или провести повторную инъекции в другое место. 4. На место инъекции приложить грелку, если нет противопоказаний. Введения и разведение антибиотиков. Антибиотики – антибактериальные препараты («АНТИ» - против, «БИОС» - жизнь). Химические вещества, вырабатываемые различными видами микроорганизмов, либо полученные синтетическим путем и подавляющие рост и размножение других микроорганизмов, включая болезнетворные. Цель введения антибиотиков: достижение терапевтического эффекта. Пробы на переносимость антибиотиков (на примере бензилпенициллина). Чтобы избежать аллергических реакций (в частности анафилактического шока) часто перед введением антибиотиков врач назначает проведение пробы на их переносимость. Выделяют несколько способов проведения проб: - Внутрикожная - Накожная (скарификационная) - Подъязычная Анатомические области для постановки внутрикожной и накожной пробы – средняя треть предплечья. Разведение антибиотика для пробы. 1. На 100 000 ЕД антибиотика берём 1 мл., физиологического раствора. Стандартное разведение антибиотика. 2. В туберкулиновый шприц набираем 0.1 мл, разведенного антибиотика + 0.9 мл, физиологического раствора. 3. Оставляем в шприце 0.1 мл, остальной раствор выливаем. Для пробы вводят 1000 ЕД (единиц действия) антибиотика. Примечание: В шприц набирается вначале физиологический раствор (если он во флаконе) 0,9 мл, а потом 0.1 мл, испытуемого антибиотика. В/к проба на все антибиотики делается идентично. Если проба на 2 антибиотика, то используют правое и левое предплечье и помечают буквой «П» (пенициллин), «С» (стрептомицин). |
