Лекция 27
Болезни беременности. Пренатальная патология.
1. БОЛЕЗНИ БЕРЕМЕННОСТИ.
В настоящей лекции будут рассмотрены 3 группы патологических процессов, связанных с нарушением нормального хода беременности.
Токсикозы беременных.
Внематочная беременность.
Прерванная беременность.
1. Токсикозы беременных.
Классификация. 2 группы:
ранние – до 12 недель беременности;
поздние – после 24-25 недель беременности
1) Ранние токсикозы.
Различают 8 видов ранних токсикозов:
Слюнотечение (птиализм).
Рвота.
Чрезмерная (неукротимая) рвота.
Бронхиальная астма.
Полиневриты.
Дерматозы.
Тетания вследствие недостатка кальция в организме.
Остеомаляция.
Патогенез.
Ранние токсикозы объясняются с позиций нервно-рефлекторной теории. Главным доказательством являются извращения пищевых рефлексов в ходе беременности даже при отсуствии выраженной патологии.
Возникновение ранних токсикозов связано со следующими факторами:
патология интерорецепции матки;
дискординация функции эндокринных желез;
патологическая импульсация со стороны внутренних органов;
патологическая импульсация от плодного яйца.
Это ведет к повышенной возбудимости симпатической и парасимпатической нервных систем, дистонии, нарушению всех видов обмена и аутоинтоксикации.
Ранние токсикозы обычно при соответствующей коррекции заканчиваются благополучно для матери. И только в отдельных ситуациях для прерывания особо неблагоприятных процессов приходится прибегать к исскуственному прерыванию беременности.
2) Поздние токсикозы.
В настоящее время поздние токсикозы обозначаются одним термином - нефропатия беременных.
Для нефропатии беременных характерна клиническая триада:
отеки;
протеинурия;
повышение артериального давления.
Выделяют 3 формы течения болезни:
легкая;
средне-тяжелая;
тяжелая.
Наиболее тяжелая форма нефропатии обозначается термином эклампсия. В переводе на русский язык с греческого термин эклампсия означает вспышка, внезапное появление. Это отражает одно из проявлений болезни - внезапное развитие судорожного синдрома, как результат нарушения функции центральной нервной системы вследствие выраженной интоксикации.
Патогенез. Теории:
коагулопатическая;
первичного поражения эндотелия микроциркуляторного русла;
иммунологическая.
Коагулопатическая теория.
Суть: первопричиной нефропатии является повреждение почек и других органов вследствие диссеминированного внутрисосудистого свертывания крови (ДВС) - внутрисосудистая коагуляция.
Доказательства:
наличие тромбов в микрососудах и нарушение микроциркуляции с появлением очагов некроза и кровоизлияний;
гипофибриногенемия и тромбоцитопения;
наличие фибрина в почках, плаценте, печени;
экспериментальное воспроизводство ДВС у беременных крольчих путем введения тромбопластина в кровь;
усиление системы свертывания крови у беременных женщин.
Выраженность ДВС предопределяет степень выраженности нефропатии. Причем для легких форм болезни характерна хроническая постепенная форма ДВС, для тежелых - острая форма проявления ДВС.
Первопричиной ДВС является плацентарный тромбопластин или повреждение эндотелия вследствие длительного ангиоспазма под влиянием плацентарных простагландинов.
Теория первичного поражения эндотелия.
Суть: первопричиной болезни является поражение эндотелия токсинами с последующим развитием ДВС.
Иммунологическая теория.
Суть: главным повреждающим фактором являются иммунные комплексы которые образуются вследствие нарушения иммунных механизмов.
Иммунная теория позволяет объяснить такие факты, как-то:
высокую частоту нефропатии у первобеременных;
риск развития нефропатии при повторных браках;
изменения в плаценте по типу реакции отторжения;
иммунокомплексное повреждение клубочков при нефропатии.
Особую роль в развитии нефропатии играет плацента. Именно от неё зависит появление всех факторов, предопределяющих возникновение болезни.
Патоморфология нефропатии.
Достаточно хорошо изучена при тяжелых смертельных исходах болезни – это эклампсия.
Патоморфологические проявления эклампсии.
Головной мозг. Тромбозы, отек, кровоизлияния.
Сердце. Тромбозы, очаги некрозов, кровоизлияния, повреждение проводящей системы.
Легкие. Отек. Сливная геморрагическая пневмония. Кровоизлияния.
Печень. Тромбозы. Некрозы. Гепатоз.Кровоизлияния. Подкапсульная гематомы - разрыв капсулы - кровотечение в брюшную полость.
Почки. Микротромбоз. Некротический нефроз. Билатеральный кортикальный нефроз
Плацента. Фибриноидный некроз, мононуклеарная инфильтрация, липофаги, гиалиноз мелких сосудов, запустение межворсинчатых пространств, инфаркты, наличие иммунных комплексов, иммуноглобулинов, комплементов.
При несмертельных вариантах болезни основные изменения отмечаются в почках. Патоморфология проявлений нефропатии в почках изучена на прижизненном биопсийном материале.
Установлено, что в основе болезни лежит поражение клубочков.
Микроскопическая картина. Проявления:
увеличение клубочков в размерах;
сужение капилляров;
набухание эндотелия, дистрофические изменеия в эндотелиальных клетках;
очаговое расширение отдельных капиллярных петель.
Электронно-микроскопическая картина. З вида изменерний:
гломерулярный капиллярный эндотелиоз;
изменения мезангия;
наличие депозитов.
Гломерулярный капиллярный эндотелиоз. Главное: сужение капилляров в связи с набуханием и вакуолизацией эндотелиальных клеток, гипертрофии ультраструктур.
Изменения мезангия. Проявления:
гипертрофия мезангиальных клеток с увеличением мезангиального матрикса;
выселение отростков мезангиоцитов и вещества мезангиального матрикса на периферию капиллярных петель в субэндотелий, что создает светооптический эффект двухконтурности базальных мембран;
иногда выселение цитоплазмы мезангиоцитов через эндотелий в просвет капилляров.
Депозиты. Виды:
гранулярный;
фибриллярный;
электорнноплотный.
Локализация:
субэндотелий;
эндотелий;
мезангий.
Состав: фибриллярный - фибрин; гранулярный, электронноплотный – иммунные глобулины.
Обратимость. После родов в первую очередь исчезают изменения в эндотелии, затем в мезангии. Гиалиноз сосудов сохраняется.
Прогноз. Нефропатия может способствовать развитию такой почечной патологии вне беременности, как гломерулонефрит.
2. Внематочная беременность.
Беременность вне матки. Виды:
трубная;
яичниковая;
брюшная.
Этио-патогенез.
Основа: анатомо-функциональные нарушения труб, в результате которых обратное прохождение оплодотворенной яйцеклетки из трубы в матку становится невозможным.
Факторы:
воспаление – гоноррея, туберкулез, вульгарный сальпингит;
врожденные аномалии- перегибы, сужение, недоразвитие;
опухоли,гиперплазии,аденоз;
возрастной склероз;
гормональная недостаточногсть желтого тела.
Особую роль играет гиперэстрогенизм и недостаточность прогестероза. Это ведет к развитию истмического блока, спазму, нарушению мышечной перистальтики и задержке оплодотворенной яйцеклетки в трубе.
Нарушению прохождения зиготы через трубу способствуют также спайки, склероз, воспалительная инфильтрация вокруг труб.
Трубная беременность.
Это наиболее частый вариант внематочной беременности. Яичниковая и особенно брюшная беременность встречаются исключительно редко. Поэтому мы о них говорить не будем.
Локализация:
ампулярная;
истмическая;
фимбриальная.
Динамика: имплантация оплодотворенного яйца - децидуализация - формирование плаценты - разрушение стенки трубы ворсинками плаценты - разрыв трубы: кровотечение и шок.
Итог: гибель плода и смертельная опасность для матери.
Другие варианты исхода:
1. вторичная брюшная беременность:
выпадение плодного яйца в брюшную полость имплантация к брюшной стенке в нейтральном месте и донашивание плода (разрешение возможно только через кесарево сечение);
при имплантации к стенке кишки развивается разрушение стенки и развитие грозных, смертельных осложнений.
2. мумификация плода и его петрификация;
3. нагноение, разрушение плода и опорожнение гнойных масс через свищи в стенке живота.
Прогноз. Варианты:
бесплодие;
вторичная трубная беременность;
нормальные роды при сохранении анатомо-функциональных способностей сохранившейся трубы.
3. Прерванная беременность.
Классификация:
аборт - прерывание беременности до 14 недель;
поздний аборт – прерывание беременности в период 14-28 недель;
преждевременные роды - прерывание беременности в период 28- 39 недель.
Клинико-морфологические формы прерывания беременности.
Самопроизвольное.
Искусственное.
Самопроизвольное. Гибель плода. Выкидыш.
Причины:
патология слизистой матки (атрофия, эндометриты);
травмы (кровотечение,отслойка, выкидыш);
опухоли (лейомиомы матки) нарушение имплантации и выкидыш;
инфекции (вирусные, бактериальные) - склероз и атрофия ворсинок, гибель плода, выкидыш.
Искусственное:
медицинское;
криминальное.
Особую опасность представляют криминальные аборты, которые производятся часто в антисанитарных услових и приводят к развитию акушерско-гинекологиечкого сепсиса и гибели больных при явлениях острой почечной недостаточности.
Осложнения абортов.
Пузырный занос. Превращение ворсинок хориона в пузрьки, которые инфильтративно врастают в стенку матки и сосуды.
Хорионэпителиома - злокачественная опухоль.
Синцитиальный эндометрит и атрофия слизистой.
Бесплодие.
Вывод - аборты всегда ведут к разным осложнениям. Необходимо их избегать и обучать население способам предохранения.
2. ПРЕНАТАЛЬНАЯ ПАТОЛОГИЯ.
Патология дородового периода. Известна давно. Но научное обоснование пренатальная патология получила благодаря работам австралийского офтальмолога Грегга в 1951.
Грегг показал, что для понимания пренатальной патологии необходимо помнить, что это нарушение нормального развития организма. И оно обязательно должно проявляться в форме пороков или ненормальности формирования организма. Причем степень выраженности ненормальности зависит от периода действия повреждающего фактора на формирование организма.
Выделяют 2 периода формирования организма:
Период прогенеза.
Период киматогенеза.
1. Период прогенеза.
Это отрезок времени от созревания половых клеток до их слияния. Про означает до, генез - зарождение.
Патология этого периода проявляется в нарушении состояния половых клеток - гаметопатии. И если поврежденные гаметы в состоянии дать организм, то болезни такого организма проявляются на генном или хромосомном уровнях.
Выделяют 5 видов генной патологии, которая проявляется в форме врожденных ферментопатий (энзимопатий).
1. С нарушением структуры белковой молекулы.
Примеры:
серповидноклеточная анемия;
аномалии эритроцитов.
2. С нарушением синтеза белковой молекулы.
Примеры:
агаммоглобулинемия;
гемофилия.
3. С нарушением функции белковой молекулы.
Примеры: нарушение обмена аминокислот (фенилкетонемия тирозиноз, альбинизм)
4. С нарушением выделительной функции почек.
Примеры:
несахарный диабет;
почечный рахит.
5. Ферментопатии неясной этиологии.
Примеры:
наследственные липидозы
миастения
эндокринопатии
мукополисахаридозы и тд.
Хромосомная патология. Примеры:
1. Болезнь Дауна.
Трисомия по 21 паре хромосом. Проявления: косой разрез глаз, западение спинки носа, высокое небо, низкое расположение ушных раковин, гипотония мышц, пороки сердца и нервной системы.
2. Синдром Потау.
Трисомия по 13-15 парам хромосом. Проявления: поражение глаз, конечностей и центральной нервной системы.
2. Период киматогенеза.
Это отрезок времени от слияния половых клеток до рождения ребенка (слово ким означает зародыш), то есть это внутриутробный этап развития.
Выделяют несколько периодов развития зародыша:
Период эмбриогенеза. Длительность: 16 - 75 дней внутриоутробного периода. В этот момент происходит активный органогенез и в итоге формируются все органы и системы организма.
Период фетогенеза. Длительность: 76 – 280 дней внутриоутробного развития.
Он делится на:
ранний (76- 180 дней), когда формируется жизнеспособный плод;
поздний (181-280 дней), когда происходит созревание плода и старение плаценты.
Патология этого периода тесно связана с периодами развития зародыша. Поэтому соотвественно выделяют:
Бластопатии.
Эмбриопатии.
Ранние фетопатии.
Поздние фетопатии.
Этиология. Факторы:
вирусы (оспа, круснуха, грипп, гепатит);
бактерии (туберкулез, сифилис, токсоплазмоз);
лекарства (талидомид, цитостатики, гормоны и т. д.);
гипоксия;
эндокринная патология (сахарный диабет, тиреотоксикоз);
радиация.
Патогенез. 3 закономерности:
Киматогенез – это всегда искажение нормального хода развития зародыша (порок развития).
Чем раньше действует повреждающий фактор, тем грубее порок развития. При бластопатиях – это организменный порок, при поздних фетопатиях всего лишь тканевой порок (дизонтогенез).
Степень выраженности порока зависит в первую очередь от времени действия повреждающего фактора, во вторую - от характера повреждающего фактора.
1. Бластопатии.
Нарушения формирования плода в целом. Разделение по оси симметрии. Это приводит к грубым организменным порокам.
Двойниковые уродства: диплопагус, сращения двойников в областях:
Они могут быть:
симметричными (сиамские близнецы);
ассиметричными.
Ассиметричные диплопагусы проявляют себя в том, что из одной (большей части) бластулы развивается полноценный организм, а из другой (меньшей части) формируется плод-паразит, недоразвитый близнец. Последний может располагаться в грудной или брюшной полостях нормально развитого плода. И долгое время себя не проявлять. В последующем из него может развиться дисэмбриональная опухоль- тератома.
Терминология.
Краниопагус – сращение в области головы.
Торокопагус – сращение в области грудной клетки.
Ишиопагус - сращение в области таза.
2. Эмбриопатии.
Они выражаются в органных или системных пороках.
Классификация.
По степени распространенности выделяют пороки:
изолированные;
системные;
многосистемные.
Общие проявления пороков:
отсутствие органа (агенезия, аплазия);
недоразвитие органа (гипоплазия);
удвоение (гиперплазия);
изменение формы (слияние, атрезия, деформация, стеноз).
Характеристика пороков по системам.
1. Органы пищеварения.
Пищевод: стеноз, атрезия, свищи, аплазия.
Желудок: отсутствие, недоразвитие, удвоение, деформация, пилоростеноз.
Кишечник: множественные атрезии (связка сосисок), стеноз, удвоение, расширение (болезнь Гиршпрунга), кишечные свищи (пупочно-кишечный, кишечно-мочепузырный, влагалищный, промежностный), меккелев дивертикул.
Печень и желчевыводящие пути: поликистоз, атрезия, агенезия, цирроз.
Поджелудочная железа: аплазия, гипоплазия, кисты.
2. Сердечно-сосудистая система.
Выделяют 3 группы пороков:
Нарушение деления полостей.
Нарушение формирования артериального ствола
Комбинированные пороки.
Нарушения деления полостей. Виды:
дефект межжелудочковой перегородки;
дефект межпредсердной перегородки.
Нарушения формирования артериального ствола. Виды:
общий артериальный ствол;
полная транспозиция легочной артерии и аорты;
стеноз и атрезия легочной артерии;
стеноз и атрезия аорты;
незаращение артериального (Баталова) протока;
сужение (коарктация) аорты.
Комбинированные пороки. Виды:
1. триада Фалло:
деффект межжелудочковой перегородки;
стеноз легочной артерии;
гипертрофия правого желудочка;
2. тетрада Фалло + 4. декстрапозиция аорты
3. пентада Фалло + 5. дефект межпредсердной перегородки.
4. болезнь Лютембаше:
5. болезнь Эйзенменгера: 1. то же что и б. Лютембаше + 2. декстрапозиция аорты.
6. синдром Бланда-Уайта - Гарленда – отхождение левой венечной артерии от легочного ствола.
3. Органы дыхания. Виды:
Аплазия, гипоплазия бронхов.
Бранхиальные кисты.
Врожденные бронхоэктазы.
Трахео-бронхомегалия.
Врожденная эмфизема.
4. Нервная система:
Акрания. Анэнцефалия.
Дефект задней стенки спинно-мозгового канала (спина бифида, рахисхиз).
Грыжы головного мозга:
менингоцеле;
энцефало-менингоцеле;
энцефало-цистоцеле.
4. Циклопия (одна глазная ниша, но в ней 1-2 глазных яблока).
5. Гидроцефалия:
внутренняя - скопление жидкости внутри желудочков;
наружная – скопление жидкости над оболочками.
5. Мочеполовая система. Виды:
Почки - агенезия, аплазия, добавочная почка, подковобразная почка, поликистоз.
Атрезия мочевого пузыря.
Эктопия мочеточноков.
Выворот стенки мочевого пузыря (экстропия), дивертикул мочевого пузыря, агенезия мочевого пузыря.
Гипоспадия (дефект верхней стенки мочеиспускательного канала).
Эписпадия (дефект нижней стенки мочеиспускательного канала).
Крипторхозм- неопущение яичка.
Атрезия, удвоение матки и влагалища.
Гермофородитизм.
6. Костно-суставная и мышечная системы.
Виды:
Хондродисторофия (микромилия)- недоразвитие конечностей.
Несовершенный остеогенез.
Синдактилия - сращение пальцев.
Полидактилия - увеличение числа пальцев.
Амелия - отсуствие конечности.
Сиреномилия - сращение ног.
Расщепления: хейлосхиз – расщепление губы; палатосхиз – расшепление твердого неба.
Пороки лица : микрогнатия – уменьшение нижней челюсти ; гипертелоризм- широкое расстояние между глазами.
Пороки мышц: грыжи диафрагмы; отсутствие передней брюшной стенки с эвентерацией; кривошея.
7. Кожа.
Гипертрихоз, гипотрихоз, атрихоз.
Гиперпигментация, альбинизм.
Полимастия, полителия, очаговая аплазия.
3. Фетопатии.
Виды:
инфекционные;
неинфекционные.
Инфекционные. Проявления:
некроз, васкулиты;
слабая воспалительная реакция;
геморрагический диатез;
слабо выраженный дисонтогенез - только на тканевом уровне;
усиление мезенхимальной реакции и задержка инволюции провизорных органов;
склонность к генерализации воспалительного процесса.
Неинфекционные фетопатии. Виды.
Гемолитическая болезнь- резус конфликт.
Муковисцидоз.
Фиброэластоз эндокарда.
Микро и макропрепараты к лекции
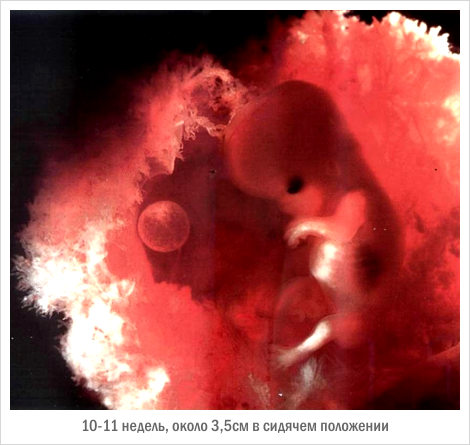
Рисунок 112 - Внематочная беременность.

Рисунок 113 - Синдром Дауна.
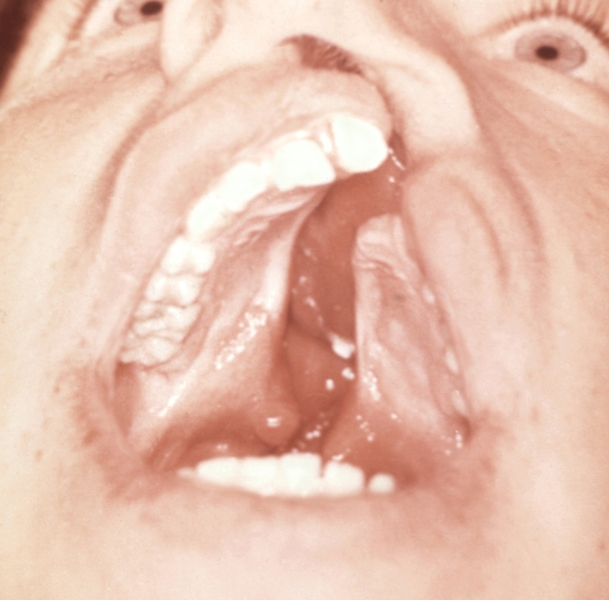
Рисунок 114 - Синдром патау.
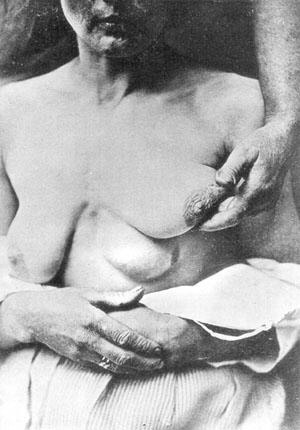
Рисунок 115 – Полимастия.
|
 Скачать 37.07 Mb.
Скачать 37.07 Mb.