Информационный материал. уход за больными терапевтического и хирургического профиля
 Скачать 29.63 Mb. Скачать 29.63 Mb.
|
Гирудотерапия — лечение пиявками. Медицинские пиявки применяются с лечебной целью как кровоизвлекающее и местное противовспалительное средство. Основой лечебного эффекта гирудотерапии является слюна пиявки, которая содержит большое количество биологически активных веществ (БАВ), способствующих нормализации внутреннего гомеостаза (биологические процессы в организме). Секрет слюнных желез пиявок содержит гирудин, который попадает в организм человека после прокусывания пиявкой кожи и продолжает поступать на протяжении всего периода кровососания, обладает способностью снижать свертывание крови и предупреждать развитие тромбозов, кроме этого, в кровь попадают вещества, оказывающие обезболивающий и противовоспалительный эффект. Цель: местное кровоизвлечение, снижение свертываемости крови. Показания: гипертензия артериальная, венозный застой в печени, ишемическая болезнь сердца, тромбоз вен и тромбофлебит, геморрой. Научные исследования, проведенные за последние годы, подтверждают эффективность использования гирудотерапии во всех областях клинической медицины как дополнительного метода при стандартном лечении. Преимущество гирудотерапии перед другими способами природного и технократического лечения состоит, прежде всего, в том, что секрет слюнных желез пиявки вызывает обратный процесс в сфере базовых механизмов развития болезни — ишемия и гипоксия тканей, расстройства микроциркуляции, прерывает патологическую цепь событий в очаге заболевания. Таким образом, гирудотерапию применяют при болезнях обмена веществ; гастроэнтерологических, гинекологических, кожных, ЛОР, сердечнососудистых, урологических заболеваниях; неврологических расстройствах, эндокринных нарушениях, заболеваниях опорно-двигательного аппарата. Противопоказания гемофилия, анемия, аллергия (на секрет пиявки), ярко выраженная гипотония, беременность, лечение антикоагулянтами. Места прикладывания пиявок: 1. Область сосцевидного отростка, по вертикальной линии, отступив на 1 см от ушной раковины. 2. Область сердца в 3 - 5 межреберьях, отступив от грудины на 1 см. 3. Область печени вдоль реберного края. 4. При тромбофлебите (по ходу вен, отступив от вены на 1 см с обеих сторон). 5. Височная область на уровне разреза глаз по горизонтальной линии (при глаукоме). 6. Область копчика и вокруг заднепроходного отверстия (при геморрое). Признаки пригодности пиявок:
Оснащение: стерильные: лоток; пинцеты; тампоны; салфетки; перевязочный материал для давящей повязки; медицинская банка; флакон со спиртом 70°; 40%-ный раствор глюкозы; нашатырный спирт или хлорид натрия; горячая вода в емкости; 6 — 8 подвижных пиявок. Постановка пиявок
33. Горчичники. Лечебный эффект. Показания, противопоказания. Оснащение. Алгоритм действия. Горчичники Действующее вещество горчичников - эфирное горчичное масло, которое входит в состав горчицы и выделяется из неё при температуре 40-45 °С. Масло вызывает раздражение рецепторов кожи и её гиперемию, приводит к расширению кровеносных сосудов, расположенных глубже внутренних органов, за счёт чего достигается болеутоляющий эффект, ускоряется рассасывание некоторых воспалительных процессов. Горчичники применяют при лечении простудных заболеваний, воспалительных заболеваний верхних дыхательных путей (ринит, фарингит), воспа-лительных процессов в лёгких (бронхит, пневмония), неврологических заболеваний (миозитов, невралгий), при стенокардии гипертоническом кризе. Стандартные горчичники - листы плотной бумаги 8 х 12,5 см, покрытые слоем обезжиренного горчичного порошка (срок хранения составляет 8-10 мес.), или мешочки из спрессованной фильтровальной бумаги, между слоями которой находится горчичный порошок. Пригодный для использования горчичник имеет острый запах горчичного масла и не осыпается. Перед его использованием необходимо проверить эти качества. Перед употреблением горчичник смачивают в тёплой воде (40-45 °С). При более высокой температуре горчичное масло разрушается. Горчичники накладывают на 10-15 мин; при этом больной должен ощущать тепло и небольшое жжение, а кожа должна стать гиперемированной (покрасневшей). При более длительном воздействии горчичников возможен ожог кожи. Места постановки горчичников:
Горчичники можно ставить только на неповреждённую кожу. Следует избегать постановки горчичников на молочные железы, область сосков, позвоночник, родимые пятна. Показания к постановке горчичников: воспалительные заболевания верхних дыхательных путей (ринит, фарингит), воспалительные процессы в лёгких (бронхит, пневмония), миозит, невралгия, гипертонический криз (на затылок). Противопоказания к проведению процедуры: заболевания кожи (пиодермии, нейродермит, экзема), высокая лихорадка (выше 38 °С), лёгочное кровотечение или вероятность его развития, злокачественные новообразования. Необходимое оснащение: тёплая вода (40-45 °С), лоток, горчичники, полотенце, фланелевая пелёнка, одеяло. Алгоритм выполнения процедуры: 1. Подготовить тёплую воду. 2. Уложить больного в удобную для него позу, тщательно осмотреть кожу. 3. Погрузить горчичник на 5-10 с в тёплую воду температурой не выше 45 °С. 4. Приложить горчичник стороной, покрытой горчицей, к коже (при повышенной чувствительности кожи горчичник прикладывают через марлю). 5. Область постановки горчичников укрыть полотенцем, затем одеялом. 6. Через 5-10 мин с момента появления ощущения жжения снять горчичники влажной салфеткой с кожи. 7. Удалить остатки горчичного порошка - осторожно протереть кожу салфеткой, смоченной в тёплой воде. 8. Насухо вытереть кожу, укрыть больного одеялом. 34. Грелка. Показания. Противопоказания. Оснащение. Алгоритм действия Грелка - сухая тепловая процедура; она оказывает местное согревающее воздействие. Грелку применяют как болеутоляющее и спазмолитическое средство. При частом и продолжительном использовании грелки кожные покровы больного для предупреждения ожога и гиперпигментации предварительно смазывают вазелином. Показания: воспалительные инфильтраты, невриты, невралгии. Противопоказания: острая боль в животе неясного происхождения, острые процессы в брюшной полости (аппендицит, панкреатит, холецистит и др.), злокачественные новообразования, первые сутки после травмы, кровотечения, инфицированная рана, повреждение кожных покровов, бессознательное состояние. Грелки бывают ёмкостью от 1 до 3 л. Существует несколько вариантов грелок:
Необходимое оснащение: резиновая грелка, горячая вода (около 50 °С), полотенце. Алгоритм выполнения процедуры:
35. Применение пузыря со льдом. Лечебный эффект. Показания. Оснащение. Алгоритм выполнения процедуры Возможные осложнения. Пузырь со льдом применяют для более длительного местного охлаждения. Он представляет собой плоский резиновый мешок с широким отверстием с крышкой, перед использованием заполняемый кусочками льда. Показания: первые часы после травмы, внутреннее кровотечение, второй период лихорадки, начальная стадия некоторых острых заболеваний брюшной полости, ушибы. Противопоказания: спастические боли в животе, коллапс, шок. Необходимое оснащение: лёд, пузырь для льда, полотенце (стерильная клеёнка). Порядок выполнения процедуры 1.Заполнить пузырь на 2/3 объёма кусочками льда и плотно его закрыть. 2.Подвесить пузырь над соответствующим участком тела (головой, животом и пр.) на расстоянии 5-7 см или, обернув его полотенцем, приложить к больному месту. 3.При необходимости длительной процедуры каждые 30 мин делать перерывы в охлаждении по 10 мин. 36. Согревающий компресс. Лечебный эффект. Показания, противопоказания. Оснащение. Алгоритм действия. Согревающие компрессы применяют при лечении местных инфильтратов, поражении мышечно-суставного аппарата. Виды компрессов:
Сухой компресс применяют для согревания и защиты определённых участков тела (шея, ухо и др.) от холода. С этой целью накладывают ватно-марлевую повязку. Компресс для тепловой процедуры выглядит следующим образом: Первый слой (наружный) - вата (ватин, фланель). Второй слой (средний) - клеёнка, полиэтиленовая плёнка или вощёная бумага; длина и ширина этого слоя должны быть на 2-3 см меньше таковых у первого слоя (ваты). Третий слой (внутренний, накладываемый на кожу) - влажная салфетка (мягкая ткань); по размеру она должна быть меньше второго слоя на 2 см. Влажный согревающий компресс Показания: местные воспалительные процессы в коже и подкожной клетчатке, постинъекционные инфильтраты, артриты, травмы. Противопоказания: кожные заболевания (дерматит, гнойничковые и аллергические высыпания), высокая лихорадка, злокачественные новообразования, нарушение целостности кожных покровов. Необходимое оснащение:
Алгоритм выполнения процедуры:
Влажный горячий компресс. Иногда с целью местного обезболивающего эффекта применяют влажный горячий компресс. В этом случае салфетку смачивают в горячей воде (50-60 °С), отжимают и прикладывают на 5-10 мин к соответствующему участку тела, укрыв сверху клеёнкой и толстой шерстяной тканью. 37. Оксигенотерапия. Цели и методы оксигенотерапии. Принципы безопасности. Кислород абсолютно необходим для жизнедеятельности. В легких постоянно происходит газообмен, в результате чего кровь освобождается от углекислого газа и насыщается кислородом. Легкие выделяют также воду, летучие вещества, в том числе лекарственные (анестетики). Частота, глубина и ритм дыхания регулируется дыхательным центром, расположенным в продолговатом мозге. Лечение кислородом называется оксигенотерапией. Кислород помогает больным с тяжелой одышкой, особенно с одышкой в покое. Длительную терапию кислородом проводят через носовой зонд (4 л/мин), поскольку такой метод не мешает больному общаться с окружающими. У больных с хронической одышкой кислород применяют периодически, по потребности, в течение нескольких минут перед физической нагрузкой. Чистый кислород не применяют, так как он угнетает дыхательный центр и вызывает ожог дыхательных путей. При длительном вдыхании кислорода развиваются судороги и даже потеря сознания. Кислород не должен использоваться, если он не дает явного улучшения. Оксигенотерапию осуществляют преимущественно ингаляционным методом (через дыхательные пути). Прежде чем подать пациенту кислородно-воздушную смесь, ее увлажняют, пропуская через воду (в аппарате Боброва при централизованной подаче или через увлажненную и сложенную в 2—3 слоя марлю при применении кислородной подушки). Иногда с целью "подсушивания" (например, при отеке легких, когда в легких скапливается большое количество жидкости), кислородно-воздушную смесь пропускают через пеногаситель, чаще всего 96 % этиловый спирт. К ингаляционным методам относят также подачу кислородно-воздушной смеси через маску непосредственно из баллона или использование кислородной палатки. Неингаляционные методы предусматривают введение кислородно-воздушной смеси подкожно или в желудок (50— 00 мл). Медицинская сестра осуществляет назначенное врачом лечение кислородом (оксигенотерапию). При заболеваниях органов дыхания кислородную терапию применяют в случаях острой и хронической дыхательной недостаточности, сопровождающейся цианозом. Вдыхание чистого кислорода может оказать токсическое действие на организм человека, проявляющееся сухостью во рту, судорогами и др., поэтому для лечения используют обычно газовую смесь, содержащую до 80 % кислорода чаще всего 40—60 %). Подача кислорода через носовые катетеры Пластмассовые трубки надевают на Y-образный тройник на два его отверстия), а третий конец подключают к любому источнику кислорода. Предварительно катетер кипятят, смазывают стерильным вазелиновым маслом и вводят по нижнему носовому ходу в глотку на глубину 15 см — кончик носового катетера закрепляют на лице лейкопластырем. Кислород через увлажнитель (аппарат Боброва) подают со скоростью 2— л в 1 мин. Кислород подают непосредственно из баллона, что позволяет делать это непрерывно в течение длительного времени, баллоны с кислородом имеют емкость 40 л и давление 150 атм. Ввиду того что кислород может применяться под давлением 2—3 атм, к баллону присоединяют специальный прибор — редуктор для понижения давления. Редуктор имеет камеры и 2 манометра, из которых ближайший к баллону оказывает давление в нем. Второй манометр, соединенный с камерой низкого давления, показывает давление кислорода, подаваемого больному. При пользовании баллоном нельзя смазывать руки кремом, хранить в этом же помещении промасленную ветошь, так как сжатый кислород при соприкосновении с жирами воспламеняется и взрывается. При открывании вентиля баллона не следует вставать лицом против него, ибо попадание сильной струи кислорода на слизистую оболочку глаз может вызвать ожог. Кислородные баллоны находятся в специальных помещениях. Оттуда по системе металлических трубок кислород поступает к дозиметрам, где он увлажняется, а затем через носовой катетер подается больному. Действуйте:
Подача кислородно-воздушной смеси из кислородной подушки Способ малоэффективен, используется в тех случаях, когда нет носового катетера или маски. Кислород подают ингаляционным методом. Для введения кислорода используют следующую аппаратуру: баллон с кислородом, снабженный редуктором, кислородную подушку с резиновой трубкой, краном и мундштуком. Кислородная подушка — прорезиненный мешок, имеющий резиновую трубку с краном и мундштуком (емкость 25— 75 л). Объема смеси хватает на 4—7 мин дыхания. Заполнение кислородной подушки:
38. Пути и способы введения лекарственных средств. Лекарственные средства могут оказывать резорбтивное (через кровь) и местное действие. В зависимости от механизма действия лекарственных средств различают пути их введения. Резорбтивное действие осуществляется энтеральным (через пищеварительный тракт), парентеральным (минуя пищеварительный тракт) и сублингвальным путем. Местное действие оказывают лекарственные средства, применяемые наружно. Жирорастворимые лекарственные средства всасываются через кожу (это должен сестринский персонал для обеспечения собственной безопасности!). 39. Правила раздачи лекарственных средств для энтерального применения. Сублингвальный способ применения лекарственных средств. Энтеральные способы введения лекарственных средств: • через рот (per os); •через прямую кишку (per rectum) 1. Применение лекарственных средств через рот Применение лекарственных средств через рот наиболее удобно и широко распространено, так как этим способом можно вводить различные лекарственные формы (порошки, таблетки, пилюли, драже, микстуры и др.). Недостатки:
Кроме того, введение лекарственных средств через рот невозможно при рвоте и в бессознательном состоянии пациента. Эффективность энтеральной лекарственной терапии в лечебном учреждении во многом зависит от принятой методики раздачи лекарственных средств. Оптимальная методика:
Запомните! Прежде чем дать пациенту лекарственное средство:
Запомните! Не прикасайтесь к таблеткам руками, т. к. это небезопасно для вашего здоровья.
Преимуществ такой раздачи лекарственных средств: Во-первых, медицинская сестра контролирует, принял ли пациент препарат. Во-вторых, она может ответить на его вопросы. В-третьих, исключены ошибки при раздаче лекарственных средств. Давая их пациенту, следует предупредить его об особенностях того или иного средства: горьком вкусе, резком запахе, продолжительности действия, изменении цвета мочи или кала после его приема. Запомните! Пациент имеет право знать название, назначение и дозу лекарственного средства. Пациенту нужно сообщить, чем запивать лекарственное средство. Пациент должен быть поставлен в известность об особенностях взаимодействия применяемого им лекарственного средства с пищей. Таблетки, драже, капсулы, пилюли пациент помещает на корень языка и запивает небольшим количеством (не менее 50 мл) воды (в некоторых случаях — киселем или молоком). Если пациент не может проглотить таблетку целиком, можно предложить ему предварительно разжевать ее (если это разрешено в аннотации к лекарственному средству). Драже, капсулы, пилюли принимают в неизмененном виде. Запомните! Разжевывание таблеток и других твердых лекарственных форм часто значительно изменяет действие лекарственного препарата. Порошок высыпают пациенту на корень языка, дают запить водой или предварительно разводят в воде (если это разрешено в аннотации). Настои, растворы, микстуры, отвары чаще всего назначают по столовой ложке (15 мл). При раздаче этих лекарственных форм удобнее пользоваться градуированной мензуркой. Спиртовые настойки, экстракты и некоторые растворы (например, 0,1-процентный раствор атропина сульфата) назначают в каплях. Во флаконах со спиртовыми настойками капельница вмонтирована в пробку. Если ее нет, то пипеткой (отдельной для каждого флакона!) отмеривают в мензурку нужное количество капель, добавляют немного воды и дают выпить пациенту. Жидкость, оставшуюся в пипетке, выливают. В амбулаторных условиях и дома пациент принимает лекарственное средство самостоятельно. Для того, чтобы лекарственная терапия была успешной, сестра обучает пациента и/или членов его семьи. Перед обучением, нужно определить:
Кроме техники приема (введения), необходимо уточнить, знает ли пациент:
Если пациент не имеет всей необходимой информации, это может привести к несоблюдению режима приема (введения) лекарственного средства. Люди, страдающие хроническими заболеваниями, часто забывают постоянно принимать одно или несколько лекарственных средств, или боятся их принимать. Для этого необходим контроль эффективности лекарственной терапии со стороны медицинской сестры. Введение лекарственных средств в прямую кишку: жидкие - отвары, растворы, слизи; твердые -свечи. постановка лечебной клизмы. Сублингвальный способ введения лекарственных средств под язык (sub lingua, в некоторых случаях относится к энтеральному способу). Применяются таблетки, капсулы, растворы. 40. Наружный способ применения лекарственных средств. Компрессы, примочки, присыпки, смазывания, растирания, повязки на раневую поверхность, закапывание капель, ингаляции — все это способы наружного введения различных лекарственных форм: мазей, эмульсий, растворов, болтушек, порошков, настоек и др. Запомните! При любом способе введения лекарственных средств сестринский персонал обязан информировать пациента:
Полную информацию о лекарственном средстве пациенту и/или его близким дает врач. Он же получает согласие пациента на проведение лекарственной терапии. Сестра убеждается в наличии информационного согласия. Применение лекарственных средств на кожу Применение присыпки Втирание мази Нанесение мази на кожу Наложение мазевой повязки на поврежденную кожу Повязка с мазью Наружным путем можно воздействовать не только на кожу, но и на слизистые оболочки глаза, уха, носа и т. д. Применение лекарственных средств на слизистые оболочки Введение лекарственных средств в нос Закапывание масляных растворов в нос Введение мази в нос Вдыхание порошка в нос Закапывание в ухо Закапывание в глаз Введение мази за нижнее веко из тюбика Введение мази за нижнее веко стеклянной палочкой 41. Закапывание капель в глаза. Необходимое оснащение. Алгоритм действий при закапывании капель в глаза I. Подготовка к процедуре
II. Выполнение процедуры
III. Окончание процедуры
вымойте руки. 42. Закапывание капель в нос. Необходимое оснащение. Алгоритм действия. Алгоритм действия при закапывании сосудосуживающих капель в нос. I. Подготовка к процедуре 1) прочитайте название лекарственного средства 2) приготовьте пипетку (если капельница вмонтирована в пробку – можно пользоваться для введения лекарства только одному пациенту) 3) сообщите пациенту необходимую информацию о лекарственном средстве 4) вымойте руки 5) усадите пациента 6) объясните пациенту ход процедуры 7) наберите в пипетку лекарственный раствор. 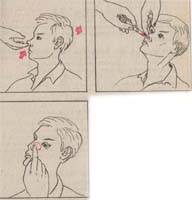 II. Выполнение процедуры: 8) попросите пациента, слегка запрокинув голову, склонить ее к плечу 9) приподнимите кончик носа пациента 10) закапайте в нижний носовой ход 3-4 капли (не вводите пипетку глубоко в нос!) 11) попросите пациента прижать пальцами крыло носа к перегородке и сделать легкие вращательные движения 12) закапайте капли во вторую половину носа, повторите действия, указанные в пунктах 8-11 13) спросите пациента в его самочувствии III. Окончание процедуры 14) положите пипетку в дезинфицирующий раствор 15) вымойте руки Примечание: 1. перед закапыванием капель необходимо очистить носовые ходы от корочек с помощью ватных турунд 2. для каждого пациента необходимо использовать индивидуальную пипетку 3. положение пациента с запрокинутой и несколько отведенной в сторону головой обеспечивает увлажнение каплями как можно большей поверхности слизистой оболочки носа 4. запомните: сосудосуживающие капли нельзя применять более 1 недели, т.к. это вызывает привыкание. При некоторых заболеваниях глотки в нос закапывают масленые капли, которые через нижний носовой ход попадают на заднюю стенку глотки. Алгоритм действий при закапывании масляных растворов в нос. I. Подготовка к процедуре 1) прочитать название лекарственного средства 2) приготовьте пипетку (если капельница вмонтирована в пробку – ею можно пользоваться для введения лекарства только одному пациенту) 3) сообщите пациенту необходимую информацию о лекарственном средстве 4) вымойте руки 5) попросите пациента лечь и слегка запрокинуть голову 6) объясните пациенту ход процедуры 7) предупредите пациента, что он обязательно почувствует вкус капель после закапывания 8) наберите в пипетку масла II. Выполнение процедуры 9) закапайте в каждый нижний носовой ход по 5-6 капель 10) попросите пациента полежать несколько минут 11) убедитесь, что капли попали на заднюю стенку глотки (пациент должен почувствовать вкус капель) III. Окончание процедуры 12) помогите пациенту сесть 13) спросите пациента о его самочувствии 14) положите пипетку в дезинфицирующий раствор 15) вымойте руки 43. Закапывание капель в уши. Необходимое оснащение. Алгоритм действия. Алгоритм действий при закапывании капель в ухо. I. Подготовка к процедуре 1 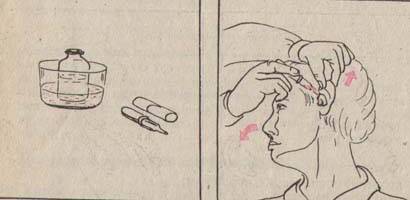 ) прочитайте название лекарственного средства ) прочитайте название лекарственного средства2) подогрейте лекарственный раствор до температуры тела (поставьте флакон в емкость с горячей водой) 3) приготовьте пипетку 4) сообщите пациенту необходимую информацию о лекарственном средстве 5) вымойте руки 6) объясните пациенту ход процедуры 7) помогите пациенту лечь на бок II. Выполнение процедуры 8) наберите в пипетку 6-8 капель лекарственного средства (если нужно закапывать капли в одно ухо) 9) оттяните ушную раковину кзади и кверху 10) закапайте капли в ухо III. Окончание процедуры 11) попросите пациента полежать на боку 10-15 минут 12) помогите пациенту сесть 13) спросите у пациента о самочувствии 14) поместите пипетку в дезинфицирующий раствор 15) вымойте руки Примечание: - перед закапыванием в ухо капли подогревают до температуры тела, т.к. холодные капли могут вызвать дискомфорт у пациента (головокружение рвоту) - если у пациента имеются гнойные выделения из уха, перед закапыванием необходимо с помощью ватной турунды очистить слуховой проход. Иначе введение капель будет не эффективно. 44. Ингаляционный способ введения лекарственных средств (карманный ингалятор). Алгоритм выполнения процедуры. ( см.сборник Алгоритмы медицинских услуг) Введение в организм лекарственных средств путем их вдыхания называется ингаляцией. Лекарственный препарат находится во флаконе в виде аэрозоли. Сестра должна обучить пациента этой процедуре, поскольку он выполняет ее, как правило, самостоятельно. С помощью ингаляции лекарственные средства вводят через рот или нос. Ингаляции лекарственного средства через рот Ингаляции лекарственного средства через нос Запомните! Количество ингаляций и временной промежуток между ними определяет врач. 45. Ректальный способ применения лекарственных средств. Введение лекарственных средств в прямую кишку: жидкие - отвары, растворы, слизи; твердые -свечи. Постановка лечебной клизмы. 46. Внутрикожная инъекция. Места постановки. Цель. Оснащение. Алгоритм действия. Профилактика возможных осложнений ( см. сборник Алгоритмы медицинских услуг) 47. Подкожная инъекция. Оснащение. Алгоритм действий. Профилактика возможных осложнений (см. сборник Алгоритмы медицинских услуг) 48. Внутримышечная инъекция. Места введения. Алгоритм действия. Профилактика возможных осложнений (см.сборник Алгоритмы медицинских услуг) 49. Внутривенная инъекция. Оснащение. Алгоритм действия. Профилактика возможных осложнений (см.сборник Алгоритмы медицинских услуг)
Общий анализ мочи включен в стандартный план обследования, он выполняется перед назначением лечения, а также в профилактических целях. Основная цель исследования заключается в определении органолептических характеристик, клеточного состава, обнаружении патологических примесей, осадка. Данный лабораторный метод позволяет оценить работу мочевыводящей системы, диагностировать воспалительный процесс, мочекаменную болезнь, эндокринные нарушения и пр. В урологии исследование мочи назначается при любых подозрениях на патологию. Запомните: мочу следует доставить не позже 1 часа, с момента ее сбора. Общий анализ мочи. Правила сбора мочи:
Для общего анализа мочи пациент должен собрать в чистую, сухую стеклянную посуду 100-200 мл утренней свежевыпущенной мочи. На емкость наклеить этикетку: В лабораторию направляется | |||||||||||||||||||||||||||||||||||||||||||||||||

 садите или уложите пациента
садите или уложите пациента