Информационный материал. уход за больными терапевтического и хирургического профиля
 Скачать 29.63 Mb. Скачать 29.63 Mb.
|
|
56. Подготовка пациента к ультразвуковому исследованию органов брюшной полости. УЗИ – это ультразвуковые исследования, основанные на регистрации ультразвуковых волн на экране видеомонитора, с фиксацией на фотоплёнке. Ультразвуковые волны отражаются от границ тканей с различной плотностью, позволяют получить представление о характере патологических изменений в любом органе, отличить плотное образование от полости с жидкой средой (опухоль, кисту, поликистоз, гидронефроз и др.) Преимущество этого метода: в организм не вводят какие-либо вещества, безвредность и безопасность, возможность проводить в любом состоянии пациента, мгновенное получение результатов. УЗИ органов брюшной полости - ультразвуковое исследование печени, желчного пузыря, поджелудочной железы, селезёнки Цель: определение положения, формы, размеров, структуры различных органов брюшной полости. Оснащение: аппарат УЗИ. Подготовка к процедуре: 1.Обучить пациента подготовке к исследованию и провести беседу о цели и ходе процедуры. 2. Исключить из питания в течение 3 дней до исследования газообразующие продукты (овощи, фрукты, молочные, дрожжевые продукты, чёрный хлеб, фруктовые соки); не принимать таблетированные слабительные. 3. Поставить очистительную клизму вечером накануне исследования. 4. Принимать при метеоризме по назначению врача активированный уголь. 5. Исключить приём пищи за 18-20 часов до исследования. 6.Натощак, в день исследования явиться в кабинет УЗИ. (При себе иметь полотенце, простыню). 7. Не курить перед исследованием (курение вызывает сокращение желчного пузыря). 57. Промывание желудка. Цель. Оснащение. Алгоритм действия. (см.сборник Алгоритмы медицинских услуг) 58. Помощь пациенту при рвоте. Оснащение. Алгоритм действия. Неотложная помощь при рвоте предотвращает аспирацию (попадание в дыхательные пути) рвотных масс. Подготовьте: полотенце, почкообразный лоток, таз, клеенчатый фартук (или клеенку), 2 % раствор гидрокарбоната натрия, кипяченую воду, салфетки, тампоны, резиновые перчатки. Если больной в сознании:
Если больной ослаблен или без сознания:
Примечание: оказывая помощь при рвоте, медицинская сестра не должна оставлять больного без присмотра, внимательно следит за его состоянием, не допуская аспирации рвотных масс. Если в рвотных массах появилась алая кровь (кровотечение из пищевода) или они имеют вид "кофейной" гущи (кровотечение из желудка), следует:
Обеззараживание рвотных масс Рвотные массы засыпают и перемешивают с сухой хлорной известью из расчета 200 г на 1 кг содержимого в емкости с крышкой. Время обработки — 60 мин, затем содержимое емкости выливают в канализацию. 59. Запор: определение, виды. Помощь при запорах. Запор — снижение частоты дефекаций и (или) физические затруднения при опорожнении прямой кишки. При этом кал обычно имеет твердую консистенцию, процесс дефекации болезнен и требует напряжения. Часты ощущение переполнения живота, могут быть также кишечные колики. Осложнения запора. При невнимании или неадекватном лечении запор вскоре может привести к другим симптомам и осложнениям: анорексии, тошноте, обильной диарее и недержанию кала, задержке мочи, функциональной непроходимости кишечника, делирию. Запор часто бывает вызван сочетанием факторов, большинство из которых обратимо. Больные, которые не имеют возможности совершать акт дефекации в одиночестве, часто задерживают его, что в свою очередь ведет к запору. Это особенно часто наблюдается у лежачих больных, у которых риск развития запора увеличивается из-за низкой активности. В число других категорий больных с высокой степенью риска развития запора относятся пожилые люди и больные раком на поздней стадии, у которых снижена или нарушена моторика кишечника (в связи с вегетативными нарушениями) и отмечается снижение аноректального рефлекса. Причины запора Ситуационные: отсутствие возможности уединиться; неудобное положение. Связанные с состоянием: физическая пассивность; физическая слабость; малый объем потребляемой пиши; обезвоживание. Обусловленные опухолью: кишечная непроходимость; вегетативная дисфункция; гиперкальциемия. Психиатрические: депрессия; спутанность сознания; делирий. Связанные с лечением: опиоиды; антихолинергические препараты; антациды, содержащие алюминий; диуретики (гипокалиемия и дегидратация). Прочие: гипотиреоидизм; боли и дискомфорт в аноректальной области: трещина ануса; геморрой. Анорексия усиливает запор (вследствие уменьшения потребления клетчатки), как и дегидратация. Больные, страдающие частой рвотой, особенно предрасположены к развитию запора, поскольку они потребляют малые количества пищи и жидкости. Делирий не является причиной запора, но запор в делириозном состоянии часто остается не диагностированным, пока не приобретает тяжелого характера. С другой стороны, запор может способствовать развитию делирия. Больные, у которых дефекация болезненна (например, при трещинах анальной области или геморрое), также иногда задерживают дефекацию, что, естественно, только ухудшает ситуацию. У больных раком запор может развиться в результате кишечной непроходимости, гиперкальциемии (чаще связана с выделением продуктов опухоли, а не с метастазами в костях) или депрессии. Опрос больного. Всех больных следует опросить о характере опорожнения кишечника (частота дефекации, объем и консистенция кала) и об изменениях, наблюдаемых в последнее время. Ректальное исследование выполняют, если у больного имеются: стойкий запор; тенезмы (ощущение наполнения прямой кишки после дефекации); выделение жидкого кала из прямой кишки. Основной целью ректального исследования является исключение присутствия калового камня (большая, твердая масса кала в прямой кишке). Профилактика запора. Запор часто можно предупредить одновременным приемом слабительных (если нет явных противопоказаний). Дважды в неделю у всех больных следует справляться о состоянии опорожнения кишечника. Запор легче лечить при своевременном выявлении, и при этом можно предотвратить осложнения. Лечение запора Прежде всего следует выявить осложнения (например, задержка мочи), которые адекватно лечат. Целью лечения не осложненного запора является восстановление способности больного совершать облегчающий симптомы акт дефекации. Для большинства больных достаточно трех опорожнений кишечника в течение недели. Нелекарственные средства:
60. Очистительная клизма. Показания, противопоказания. Оснащение. Алгоритм действия (см.сборник Алгоритмы медицинских услуг) 61. Метеоризм. Причины, симптомы. Помощь пациенту при метеоризме. Метеоризмом называют вздутие кишечника в результате накопления в его полости большого количества газов. Это не заболевание, а признак воспалительного или патологического процесса органов пищеварения. Метеоризм носит как периодический, так и постоянный характер. Признаки заболевания: интенсивные распирающие периодически возникающие и исчезающие боли в области живота, чувство тяжести в желудке и кишечнике, чередование запора и диареи, иногда икота и отрыжка воздухом или содержимым желудка. Причины метеоризма:
Помощь: 1. Ограничение употребления в пищу продуктов, вызывающих газообразование: бобы, разные виды капусты (брокколи, белокочанная капуста, брюссельская капуста), лук, артишоки, груши, яблоки и персики, цельнозерновые продукты, пшеница, отруби, безалкогольные и фруктовые напитки, молоко и молочные продукты, например, мороженое, сыр, продукты, содержащие лактозу, такие как хлеб, крупы. 2. Употребление большого количества воды, бульона, отказ от газированных напитков, пива. 3. Медленное и тщательное прожевывание кусочков пищи 4. Отказ от жевательных резинок, твердых сладостей и курения. 5. Осмотр состояния ротовой полости. 5. По назначению врача прием лекарств, устраняющих метеоризм . 62. Постановка газоотводной трубки. Цель. Оснащение. Алгоритм действия (см.сборник Алгоритмы медицинских услуг) 63. Дыхание, типы дыхания. Виды одышки. Методика подсчета дыхательных движений. Анатомо- физиологические особенности органов дыхания. Дыхание - основной жизненный процесс, обеспечивающий непрерывное поступление в организм кислорода и выделение углекислоты и водяных паров. Система органов дыхания включает носовые ходы, гортань, трахею, бронхи, легкие, плевру, которая окружает легкие тонкой, соединительно-тканной оболочкой. В легких, имеющих богатое кровоснабжение постоянно происходит газообмен, в результате чего кровь насыщается кислородом и освобождается от углекислого газа. Легочная вентиляция обеспечивается благодаря ритмичным движениям грудной клетки - вдоху и выдоху. Вдох - сложный нервно - мышечный акт: возбуждения дыхательного центра ведет к сокращению дыхательных мышц, грудная клетка увеличивается, легкие растягиваются, альвеолярные полости расширяются.  Типы физиологического дыхания зависят от преимущественного участия в дыхании грудной клетки и живота (диафрагмы). Типы патологического дыхания. Дыхание Биотта - характеризуется ритмичными глубокими дыхательными движениями, чередующиеся примерно через равные отрезки времени с продолжительными паузами (апноэ).  Дыхание Чейна - Стокса - после апноэ появляется бес-шумное, поверхностное дыхание, которое быстро нарастает по глубине, а затем в той же последовательности убывает и за-канчивается следующей очередной кратковременной паузой.  Дыхание Куссмауля - шумное, глубокое с продолжительными вдохами и выдохами дыхание, без апноэ.  Проблемы пациента при нарушении функции органов дыхания. 1. Одышка - субъективное ощущение затрудненного дыхания. Объективными признаками одышки является изменение глубины, ритма дыхания. ПРИЧИНЫ: стрессовые ситуации, физические нагрузки, заболевания органов сердца, дыхания и т.д. 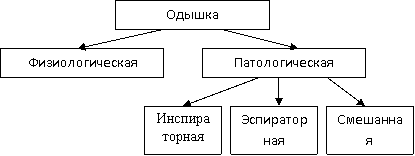 2. Удушье - резкая одышка с глубокими вдохами, выдохами, учащение дыхательных движений. Мучительное ощущение стеснения в груди, нехватке воздуха ПРИЧИНЫ: стрессовые ситуации, физические нагрузки, заболевания органов сердца, дыхания и т.д. Для патологической одышки характерно:
|
