СКРИНИНГ ОБЩИЙ. Вопросы для самоподготовки к ик по модулю Профилактика и скрининг заболеваний
 Скачать 0.5 Mb. Скачать 0.5 Mb.
|
|
Немедикаментозное лечение: Режим: · полупостельный (в течение всего периода лихорадки). Строгая гигиена больного: гигиенический уход за слизистыми оболочками полости рта, глаз, туалет носа. Диета: стол № 13. Приказ 172 от 31 марта 2011 года. О внесении дополнения в приказ МЗ РК от 07.04.2010 №239. «Карманный справочник по оказанию стационарной помощи детям. Схема 16». Рекомендации по питанию здорового и больного ребенка. Дробное теплое питье. Молочно-растительная диета. Медикаментозное лечение: · для купирования гипертермического синдрома свыше 38,50С назначается парацетамол 10-15 мг/кг с интервалом не менее 4 часов, не более трех дней внутрь или ректально или ибупрофен в дозе 5-10 мг/кг не более 3-х раз в сутки внутрь [УД-А]; · с целью десенсибилизирующей терапии хлоропирамин 1-2 мг/кг в сутки через рот или парентерально, два раза в сутки, в течение 5- 7 дней [УД – В]; · везикулезные элементы смазывают 1% спиртовым раствором бриллиантового зеленого или 1-2 % раствором калия перманганата, высыпания на слизистых оболочках обрабатывают водными растворами анилиновых красителей [УД – С]. Профилактические мероприятия [1,2,5]: Неспецифические меры профилактики включают: · раннее выявление изоляция больного в домашних условиях с начала болезни и до 5 суток с момента появления последнего элемента везикулезной сыпи (от момента заболевания 9 дней); · детей не болевших ветряной оспой разобщают с 11-го по 21 день с момента контакта с больным; · дезинфекция не проводится, достаточно проветривания помещения и влажной уборки Мониторинг состояния пациента: • повторный осмотр участкового врача через 2 дня или раньше, если ребенку стало хуже или он не может пить или сосать грудь, появляется лихорадка свыше 38оС; • научить мать, в какой ситуации необходимо срочно вновь обратиться к врачу. Индикаторы эффективности лечения: • полное выздоровление; • отсутствие эпидемического распространения заболевания. Показания для плановой госпитализации [1,2] [УД В] · контактные дети из закрытых и других медицинских учреждений с 11 по 21 дни контакта (по эпидемиологическим показаниям). Показания для экстренной госпитализации [1,2,3,4] [УД В]: · менингит, энцефалит; · у детей до 5 лет наличие общих признаков опасности (не может пить или сосать грудь, рвота после каждого приема пищи и питья, судороги в анамнезе данного заболевания и летаргичен или без сознания); · тяжелые формы ветряной оспы; · любые формы ветряной оспы у дети в возрасте до двух месяцев с температурой 37,50 С и выше. ВЕДЕНИЕ ДЕТЕЙ ПОСЛЕ ПЕРЕНЕСЕННОЙ ПНЕВМОНИИ В УСЛОВИЯХ ПМСП 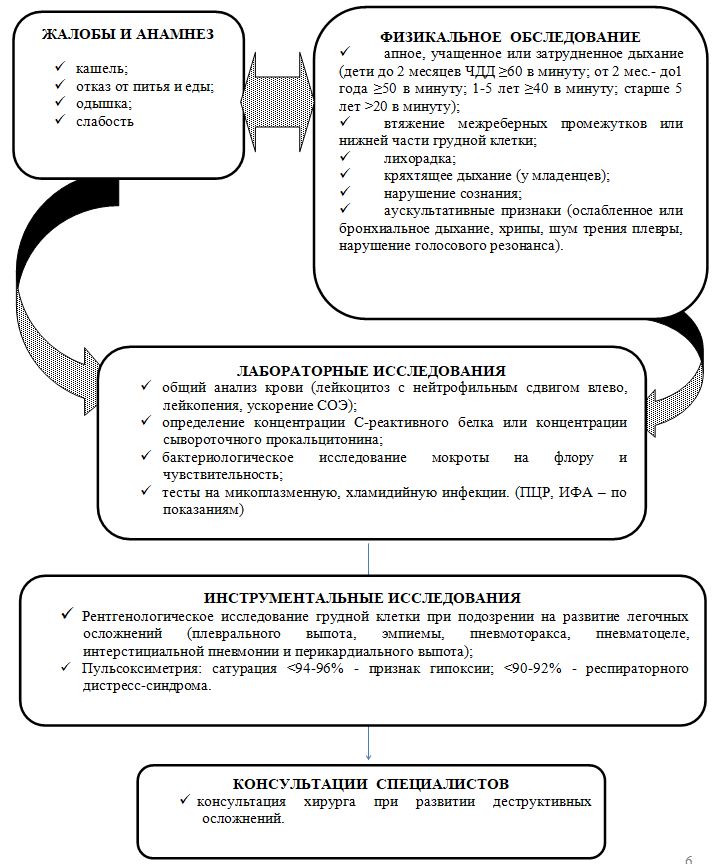 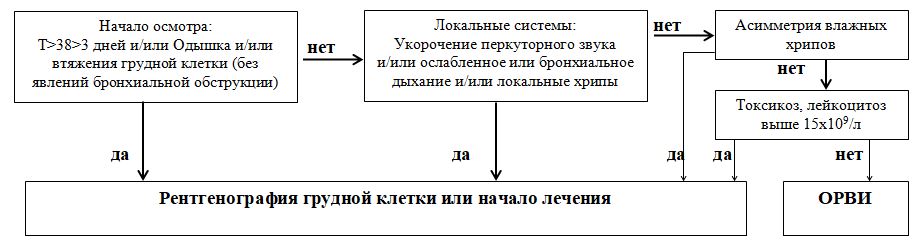
ЛЕЧЕНИЕ Немедикаментозное лечение: · на период подъема температуры - постельный режим; · адекватная гидратация (обильное теплое питье); · поощрение грудного вскармливания и адекватное питание соответственно возрасту; · соблюдение санитарно-гигиенического режима (проветривание помещений, исключение контакта с инфекционными больными). Медикаментозное лечение: Антибактериальную терапию начинают незамедлительно при установленном диагнозе пневмонии, а также при подозрении на пневмонию у тяжелого больного. У детей в возрасте от 2-х месяцев до 5-ти лет лечение нетяжелых, неосложненных пневмоний проводится амбулаторно. При легких формах острой пневмонии больной получает лечение дома в амбулаторных условиях - амоксициллин 15 мг/кг х 3 раза в день в течение 5 дней, или защищенные пенициллины (амоксициллин + клавулановая кислота 45мг/кг 2 раза в сутки) ДОПОЛНИТЕЛЬНО
Дальнейшее ведение: · повторный осмотр участкового врача через 2 дня или раньше, если ребенку стало хуже или он не может пить или сосать грудь, появляется лихорадка, учащенное или затрудненное дыхание (научить мать, когда вернуться немедленно к врачу «КВН» по Памятке для родителей по стандарту ИВБДВ); · дети, перенесшие пневмонию, находятся на диспансерном наблюдении в течение 1 года (осмотры проводят через 1, 3, 6 и 12 месяцев). Индикаторы эффективности лечения: · ликвидация симптомов ДН, общей интоксикации; · восстановление экскурсии легких; · купирование воспалительного процесса в легких; · исчезновение кашля, учащенного дыхания, аускультативных данных пневмонии; · улучшение самочувствия и аппетита. Приказ и.о. Министра здравоохранения Республики Казахстан № 361 от 13 июня 2018 года. Зарегистрирован в Министерстве юстиции Республики Казахстан 16 июля 2018 года № 17206. Об утверждении Санитарных правил "Санитарно-эпидемиологические требования по проведению профилактических прививок населению" http://adilet.zan.kz/rus/docs/V1800017206 Приказ МЗ РК № 995 от 25 декабря 2017 года «Об утверждении "Об утверждении Правил проведения профилактических медицинских осмотров целевых групп населения". http://adilet.zan.kz/rus/docs/V1700016223#z37 СКРИНИНГ ПОЛНОСТЬЮ ОПИСАН, СЛИШКОМ ДОФИГА Грипп и острые респираторные инфекции верхних дыхательных путей у детей. Клинический протокол МЗ РК Ветряная оспа у детей Клинический протокол МЗ РК Пневмония у детей. Клинический протокол МЗ РК 4 КРЕДИТ Физическое и нервно-психическое развитие новорожденных и детей раннего возраста Скрининг психофизического развития детей раннего возраста направлен на раннее выявление нарушений психофизического развития, скрининговую аттестацию детей раннего возраста, оценку зрительных и слуховых функций у детей. Скрининг психофизического развития детей раннего возраста осуществляются на трех уровнях: 1) первый уровень проводится в родовспомогательных организациях (перинатальные центры, родильные дома, родильные отделения); 2) второй уровень проводится в организациях ПМСП; 3) третий уровень проводится в организациях ПМСП в условиях кабинета (центра) здорового ребенка. Мероприятия первого уровня скрининга психофизического развития включают: 1) фенотипический осмотр новорожденного; 2) оценку слуха. На первом уровне скрининга психофизического развития детей раннего возраста врач по специальности "Неонатология" проводит фенотипический осмотр, определение ВПР, микроаномалий развития у новорожденного. На первом уровне скрининга психофизического развития детей раннего возраста врач по специальности "Неонатология" при наличии 5 и более микроаномалий развития организует консультацию новорожденного врачом по специальности "Медицинская генетика" и по показаниям других узких специалистов. Оценка слуха согласно главе 4 к настоящим Правилам проводится врачом по специальности "Неонатология" и (или) специально обученной медицинской сестрой на первом уровне скрининга психофизического развития детей раннего возраста. На первом уровне скрининга психофизического развития детей раннего возраста врач по специальности "Неонатология" отмечает результаты проведенного обследования в истории развития новорожденного по форме № 097/у, утвержденной Приказом № 907, и в выписке из родовспомогательной организации. Мероприятия второго уровня скрининга психофизического развития детей раннего возраста включают оценку нервно-психического развития ребенка согласно центильным таблицам роста, веса, окружности головы. На втором уровне скрининга психофизического развития детей раннего возраста участковый медицинский работник (врач или медицинская сестра) организации ПМСП при первом патронаже ребенка на дому (не позже первых двух месяцев жизни) проводит оценку нервно-психического развития ребенка согласно формам № 112/у-м и № 112/у-д, утвержденным приказом № 907. На втором уровне скрининга психофизического развития детей раннего возраста участковый медицинский работник (врач или медицинская сестра) организации ПМСП при выявлении отклонения в окружности головы, веса, роста более двух сигмальных отклонений в сторону увеличения или уменьшения организует консультацию врача по специальности "Неврология (детская)" и врача по специальности "Медицинская генетика" для проведения дифференциальной и синдромальной диагностики наследственной патологии. Мероприятия третьего уровня скрининга психофизического развития детей раннего возраста включают аттестацию детей раннего возраста по шкале нервно-психического развития до 1 года и старше 1 года жизни. На третьем уровне скрининга психофизического развития детей раннего возраста участковый медицинский работник (врач или медицинская сестра) в условиях кабинета здорового ребенка независимо от результата скрининга психофизического развития детей раннего возраста первого уровня проводит детям аттестацию по шкале нервно-психического развития по алгоритму аттестации детей раннего возраста по шкалам нервно-психического развития детей до 1 года и старше 1 года согласно приложению 13 к настоящим Правилам в возрастные сроки: 3 месяцев, 6 месяцев, 9 месяцев, 1 год, 1 год 6 месяцев, 2 лет, 2 лет 6 месяцев и 3 лет. На третьем уровне скрининга психофизического развития детей раннего возраста участковый медицинский работник (врач или медицинская сестра) при выявлении детей с риском отставания психофизического развития по шкале менее 1,75 баллов организует консультацию ребенка врачом по специальности "Неврология (детская)" и врачом по специальности "Медицинская генетика" для проведения дифференциальной и синдромальной диагностики наследственной патологии. На третьем уровне скрининга психофизического развития детей раннего возраста участковый медицинский работник (врач или медицинская сестра) при выявлении детей с риском отставания в психофизическом развитии по результатам аттестации по шкале нервно-психического развития направляет их в территориальную ПМПК. На третьем уровне скрининга психофизического развития детей раннего возраста участковый медицинский работник (врач или медицинская сестра) при выявлении детей с риском нарушения зрения по результату аттестации по шкале нервно-психического развития и слуха по результатам аудиологического скрининга согласно главе 4 к настоящим Правилам, организует консультацию детей врачами по специальностям "Офтальмология (детская)" и (или) "Оториноларингология (сурдология) (детская)", врачом по специальности "Медицинская генетика" для проведения дифференциальной и синдромальной диагностики наследственной патологии с нарушением зрения или слуха. Руководитель родовспомогательной организации, руководитель организации ПМСП второго и третьего уровней скрининга психофизического развития детей раннего возраста контролирует организацию и качество проведения скрининга психофизического развития детей раннего возраста. Ежегодно организации ПМСП передают Управлениям здравоохранения областей, городов Астана, Алматы и в территориальную ПМПК информацию о детях с психофизическими нарушениями в срок до 10 числа месяца, следующего за отчетным, по форме 1-П согласно приложению 14 к настоящим Правилам. Ежегодно Управления здравоохранения областей, городов Астана, Алматы предоставляют в КФ "UMC" "Национальный научный центр материнства и детства" сводную информацию о детях раннего возраста, охваченных скринингом психофизического развития и направленных в территориальную ПМПК, по форме 2-П согласно приложению 15 к настоящим Правилам Патронаж новорожденных и детей патронаж – проведение медицинскими работниками профилактических и информационных мероприятий на дому (патронаж к новорожденному, патронаж к беременной, родильнице, диспансерному больному) Организация патронажного наблюдения на дому беременных, новорожденных и детей раннего возраста проводится на основе универсально-прогрессивной модели, рекомендуемой Детским фондом ООН (ЮНИСЕФ)с целью выявления и снижения рисков медицинского или социального характера, угрожающих жизни, здоровью, развитию ребенка, а также уменьшения количества обязательных посещений в семьи, не имеющих рисков. При универсально-прогрессивной модели патронажа наряду с обязательными плановыми посещениями (универсальный подход), внедряются дополнительные активные посещения по индивидуальному плану (прогрессивный подход) для беременных, новорожденных и детей, нуждающихся в особой поддержке, в связи с наличием медицинских или социальных рисков для жизни, здоровья или развития ребенка. Универсальное (обязательное) патронажное наблюдение предоставляется всем беременным женщин и детям до 5 лет и состоит из 2 дородовых патронажей к беременной женщине (в сроки до 12 недель и 32 недели беременности) и 9 посещений к детям по Общей схеме наблюдения беременных, новорожденных и детей до 5 лет врачом/фельдшером и средним медицинским работником на дому и на приеме в МО на уровне ПМСП согласно приложению 2 к настоящему Стандарту. Прогрессивный подход предусматривает патронажное наблюдение беременных женщин и детей, у которых были выявлены риски медицинского или социального характера, представляющие угрозу для их жизни, здоровья, развития и безопасности по Схеме универсально-прогрессивной модели патронажа беременных и детей до 5 лет (патронажных посещений на дому средним медицинским работником) согласно приложению 3 к настоящему Стандарту. При выявлении умеренного риска (в том числе проблем с грудным вскармливанием, прикормом, затруднений с навыками гигиены, с игрой, общением и других) средний медицинский работник проводит работу по устранению самостоятельно или совместно с участковым врачом. В случае высокого риска (жестокое обращение, насилие, пренебрежение, инвалидность ребенка и другое), когда семья нуждается в социальном сопровождении, сведения передаются социальному работнику, психологу или представителям других секторов при необходимости (образования, социальной защиты, внутренних дел, акиматов, неправительственных организаций и других). При патронажном посещении на дому новорожденных и детей раннего возраста фельдшер или медицинская сестра берет с собой детский тонометр, измерительную ленту, термометр. При патронажном посещении новорожденного средний медицинский работник: 1) оценивает признаки заболевания или местной бактериальной инфекции у новорожденного и при их наличии немедленно информирует врача; 2) оценивает настроение матери (родителя или иного законного представителя) с целью выявления депрессии, безопасность домашней среды и потребности новорожденного; 3) спрашивает о самочувствии родильницы (жалобы, состояние молочных желез, физическая активность, питание, сон, контрацепция); 4) информирует, консультирует и обучает мать (родителя или иного законного представителя) основному уходу за новорожденным: грудное вскармливание, температурный режим, уход в целях развития и настроенность на ребенка, участие обоих родителей (при наличии) в воспитании ребенка, вопросы гигиены и мытья рук, безопасность при купании, безопасность во сне, предупреждение синдрома внезапной смерти, гигиенический уход за пуповиной и кожей; 5) обучает семью опасным признакам заболеваний, при которых необходимо немедленно обратиться в медицинскую организацию: проблемы с кормлением, сниженная активность новорожденного, учащенное дыхание более 60 в минуту, трудности с дыханием, лихорадка или снижение температуры, судороги, озноб и другие; 6) содействует проведению своевременной вакцинации; 7) проводит первичную оценку социальных рисков, угрожающих жизни, здоровью, безопасности и развитию ребенка и в случае выявления рисков информирует социального работника МО, оказывающей амбулаторно-поликлиническую помощь; 8) выявляет новорожденных, нуждающихся в дополнительной помощи и планирует для них индивидуальные посещения (дети с низкой массой тела при рождении, больные или рожденные от ВИЧ-инфицированных матерей). При патронажном посещении детей раннего возраста средний медицинский работник: 1) оценивает общие признаки опасности, основные симптомы заболеваний (кашель, диарея, лихорадка и другие), проверяет наличие анемии или низкого веса; оценивает настроение матери (родителя или иного законного представителя) с целью выявления депрессии; потребности ребенка в зависимости от возраста; безопасность домашней обстановки в плане травм и несчастных случаев; признаки пренебрежения, жестокого обращения и насилия по отношению к ребенку; 2) проводит мониторинг физического, моторного, психосоциального развития; 3) спрашивает о самочувствии родильницы (жалобы, состояние молочных желез, физическая активность, питание, сон, контрацепция), родильницу по вопросам исключительно грудного вскармливания до 6 месяцев, введению прикорма в 6 месяцев; 4) обучает родителя(ей) или законного представителя содействию развития ребенка через игру, общение, чтение; вопросам гигиены, совместному участию в воспитании ребенка обоих родителей (при наличии), опасным признакам заболеваний, при которых необходимо немедленно обратиться за медицинской помощью; 5) информирует родителя(ей) или законного представителя о признаках болезней детского возраста (кашель, диарея, температура и другие) и дает рекомендации при их возникновении; 6) содействует проведению вакцинации; 7) проводит оценку социальных рисков, угрожающих жизни, здоровью, безопасности и развитию ребенка и в случае выявления рисков информирует социального работника поликлиники. В случае выявления умеренного риска средний медицинский работник совместно с социальным работником, психологом и с участием беременной женщины или родителя(ей) ребенка или законного представителя составляет в рамках прогрессивного подхода индивидуальный план мероприятий патронажного наблюдения согласно приложению 4 к настоящему Стандарту Индивидуальный план мероприятий с целью снижения или устранения рисков для жизни, здоровья, развития и безопасности ребенка включает оценку потребностей ребенка, анализ положения ребенка в семье, информирование старшей медицинской (ого)сестры/брата, участкового врача, заведующего отделением и социального работника. Группы здоровья в детском возрасте Профилактические медицинские осмотры детей позволяют оценить состояние здоровья ребенка и присвоить ему так называемую группу здоровья, от I до V. Критериями для выбора той или иной группы служат наличие или отсутствие функциональных нарушений, хронических заболеваний, состояние основных систем организма, степень сопротивляемости организма неблагоприятным внешним воздействиям, уровень достигнутого развития и степень его гармоничности. Группы здоровья нужны для того, чтобы понимать, к какой физкультурной группе относить ребенка, когда он поступает в дошкольное или учебное учреждение. I группа здоровья – это здоровые дети с нормальным физическим и психическим развитием, не имеющие анатомических дефектов, функциональных и морфофункциональных нарушений. Во II группу здоровья входят дети, у которых нет хронических заболеваний, но есть некоторые функциональные и морфофункциональные нарушения, а также выздоравливающие дети, которые перенесли инфекционные заболевания тяжелой и средней степени тяжести. Также во II группу здоровья попадают несовершеннолетние с общей задержкой физического развития при отсутствии заболеваний эндокринной системы (низкий рост, отставание по уровню биологического развития), с дефицитом или избыточной массой тела. Наконец, в указанную группу включают детей, которые часто и долго болеют острыми респираторными заболеваниями, а также несовершеннолетних с физическими недостатками, последствиями травм или операций с сохранением функций органов и систем организма. III группу здоровья составляют дети с хроническими заболеваниями (с редкими обострениями). Ребенка относят к III группе, если у него есть физические недостатки, он переживает последствия травм и операций, но функции его органов и систем организма компенсируются, позволяют работать и учиться. В IV и V группы здоровья входят дети с хроническими и тяжелыми хроническими заболеваниями, имеющими частые обострения, несовершеннолетние с выраженными физическими недостатками. Отдельно в V группу здоровья входят дети-инвалиды. В течение первого года жизни детей относят, как правило, к I группе здоровья. К подростковому возрасту процент здоровых детей уменьшается, и значительному числу детей присваивают уже II группу здоровья. В целом среди детей от 0 до 18 лет около 30% относятся к I группе здоровья, 60–67% – это II группа, на III, IV и V группу приходится приблизительно 13% детей. Кабинет здорового ребенка Находится во всех мед организациях, оказывающих ПМСП детскому населению Основными задачи КЗР являются: Кабинет профилактической работы с детьми (кабинет здорового ребенка КЗР) является Методическим центром по вопросам развития, воспитания и охраны здоровья детей. Борьба за здорового ребенка начинается с борьбы за здоровье будущей мамы. Еще до кабинет здорового ребенка дважды, где она слушает лекции «Грудное вскармливание» Пропаганда здорового образа жизни в семье; Обучение родителей основным правилам воспитания детей раннего возраста; Санитарное просвещение родителей; Профилактика заболеваний и отклонений в развитии ребенка; Контроль нервно-психического развития детей; Оказание психологической помощи родителям в воспитании ребенка; Подготовка детей в ДДУ, школу Правильное прикладывание груди как правильно добавить прикорм детей от 2- до 6 лет Беседа с родителями как правила развития детей с развивающимися играми от 2 до 6 лет Наблюдение развития ребенка измерение роста и веса. Оснащение кабинета развития ребенка 1) весы детские, взрослые, ростомер до 2-х лет и старше 2-х лет, сантиметровая лента; 2) минимальный набор стимулирующих игрушек для детей раннего возраста, детские книги, картинки, цветные карандаши, бумага для рисования, цветная бумага, детские ножницы, пластилин; 3) набор для проведения практических занятий по соблюдению теплового режима для новорожденного, обучению навыкам купания, кормления, проведения релактации, созданию безопасной среды и оказанию первой помощи в домашних условиях при травмах или несчастном случае; 4) кукла для демонстрации тепловой цепочки, обучению правильному расположению и прикладыванию ребенка к груди, оказанию неотложной помощи; 5) компьютер и другое устройство для демонстрации видеоматериала; 6) место для проведения занятий, стол, стулья; 7) ресурсный центр по обучению приготовлению прикорма для ребенка (при наличии условий для соблюдения техники безопасности); 8) прибор для регистрации отоакустической эмиссии; 9) минимальный набор учебных материалов и наглядных пособий (на русском и казахском языках): буклет схем ИВБДВ, памятка матери, буклет информационных карт по патронажу здорового ребенка, учебно-методическое пособие "Физическое и психосоциальное развитие детей раннего возраста", индивидуальная карта роста и развития ребенка, Календарь "Уход за детьми раннего возраста в семье", "Формы записи для здорового ребенка", "Форма записи 24-часового воспроизведения питания беременной женщины и кормящей матери", видеофильм по грудному вскармливанию, видеофильм по технологии прикорма, памятка матери по технике сцеживания грудного молока ручным способом. Учебные плакаты: техника прикладывания к груди ребенка и расположение ребенка у груди, пирамида питания, вовлечение отцов, безопасная среда и предупреждение травм и несчастных случаев, мониторинг и скрининг развития детей, игры, чтение и общение с детьми. Памятка для матери по методам кормления и технике сцеживание грудного молока ручным способом. 5 кредит Скрининг женщин фертильного возраста. https://zakon.uchet.kz/rus/docs/V090005918_ Ежегодное обследование женщин фертильного возраста участковым врачом акушер-гинекологом, ВОП, терапевтом проводится для своевременного выявления экстрагенитальной, гинекологической патологии и взятия на диспансерный учет согласно приказа Министра здравоохранения Республики Казахстан от 3 июля 2012 года № 452 "О мерах совершенствования медицинской помощи беременным женщинам, роженицам, родильницам и женщинам фертильного возраста". Перечень исследований для целевых групп взрослого населения, подлежащих профилактическим медицинским осмотрам, с разделением по пакетам медицинских услуг Сноска. Приложение 2 с изменениями, внесенными приказом Министра здравоохранения РК от 02.04.2020 № ҚР ДСМ-22/2020 (вводится в действие по истечении десяти календарных дней после дня его первого официального опубликования).
|
