Ответы по топке. Ответы по оперативной хирургии
 Скачать 8.37 Mb. Скачать 8.37 Mb.
|
|
ОТВЕТЫ ПО ОПЕРАТИВНОЙ ХИРУРГИИ. Коллеги! Наступило время сдачи экзамена по базисному предмету всех хирургических дисциплин – оперативной хирургии и топографической анатомии. Изучение оперативной хирургии не заканчивается моментом экзамена, ведь путь от студента-медика до хирурга-профессионала требует постоянного самосовершенствования, обучения практическим и теоретическим навыкам. С целью улучшения подготовки студентов к экзамену было создано данное пособие, посвященное разделу «Оперативная хирургия». В нем использованы как материалы нашей кафедры, так и материалы многочисленных учебников, адаптированные соответственно тенденциям современной хирургии. Отдельную благодарность выражаем сотрудникам нашей кафедры, которые упорно работают со студентами на занятиях и вне их, всегда готовы помочь найти ответ на непонятные и сложные вопросы. Желаем уверенных знаний и отличных ответов на экзамене! ОПЕРАТИВНАЯ ХИРУРГИЯ ГОЛОВЫ. 8. Обработка ран головы. Классификация травм головы: а) закрытые – не нарушена целостность кожных покровов б) открытые – нарушена целостность кожных покровов 1. проникающие – с повреждением твердой мозговой оболочки 2. непроникающие – без повреждения твердой мозговой оболочки Первичная хирургическая обработка ран головы: а) ранняя – в течение первых 3 суток после травмы б) отсроченная – в течение 4-6 суток после травмы в) поздняя – после 6 суток от момента травмы Техника обработки открытых ран: 1. Рентгенограмма в двух проекциях для выявления возможных осколков и переломов 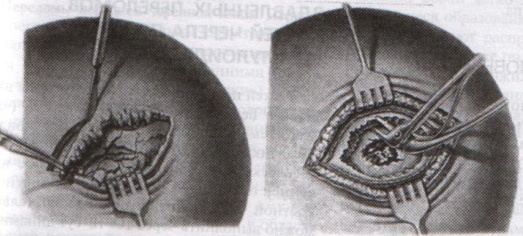 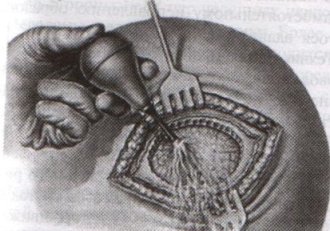 2. Волосы на месте травмы сбривают, обрабатывают и ограничивают операционное поле 3. Экономно иссекают края разможенных тканей (края раны). При скальпированных ранах лоскут не иссекается. 4. Из раны удаляют нежизнеспособные участки травмированных тканей, инородные тела и промывают ее антисептиком. 5. Кусачками расширяют дефект кости до появления неизмененной твердой мозговой оболочки, выравнивают края трепанационного окна, придавая им скос кнаружи. 6. Осматривают дно раны, при обнаружении осколков кости извлекают их лопаточкой. 7. Оценивают состояние твердой мозговой оболочки (в норме: хорошо пульсирует, нормального цвета) а) не повреждена – не рассекается б) напряжена, плохо пульсирует, сквозь нее просвечивается гематома: путем прокола пытаемся аспирировать гематому. Если аспирация крови не удалась или гематома возникает вновь – рассекаем твердую мозговую оболочку, перевязываем или клипируем кровоточащие сосуды, удаляем кровь и ее сгустки с помощью струи изотонического раствора натрия хлорида и марлевых шариков. в) повреждена при ранении: начинаем с осторожного удаления внедрившихся в твердую мозговую оболочку осколков кости экономно иссекаем края дефекта твердой мозговой оболочки разрушенную ткань головного мозга и поверхностно расположенные осколки костей удаляем струей физраствора обрабатываем раны головного мозга (сдавливаем яремные вены для повышения внутричерепного давления – это приводит к выделению мелких фрагментов костей и мозгового детрита), выполняем гемостаз рану твердой мозговой оболочки ушиваем наглухо NB! Возможности повреждение венозного синуса осколком и возникновение кровоточения после удаления осколка кости. 8. Наглухо ушиваем раны мягких тканей головы. Техника обработки закрытых ран: 1. Положение больного на спине или на противоположном стороне повреждения боку. 2. Разрез в зависимости от анатомо-топографических особенностей области повреждения. 3. При осмотре повреждения кости выясняют размеры ее фрагментов, их положение и отношение к твердой мозговой оболочке. Все осколки, не связанные с надкостницей, удаляют. Крупные осколки, при хорошо сохранившейся связи с надкостницей, могут быть оставлены (особенно у детей). Для этого их аккуратно приподнимают из раны, производят осмотр твердой мозговой оболочки для оценки ее состояния и укладывают осколки на место 4. Раны покровов черепа ушиваются наглухо. 9. Трепанация черепа с образованием кожного и костно-надкостнично-мышечного лоскута. Костно-пластический и резекционный методы. Трепанация черепа – вскрытие черепной коробки. Виды трепанации черепа: 1. резекционная (краниоэктомия, декомпенсированная трепанация черепа по Кушингу) 2. костно-пластическая (краниотомия, Вагнера-Вольфа) Показания для резекционной трепанации: а) злокачественное долговременное повышение внутричерепного давления из-за деструкции Сильвиева водопровода, злокачественной неоперабельной опухоли головного мозга б) вдавленный оскольчатый перелом свода черепа Техника резекционной трепанации: 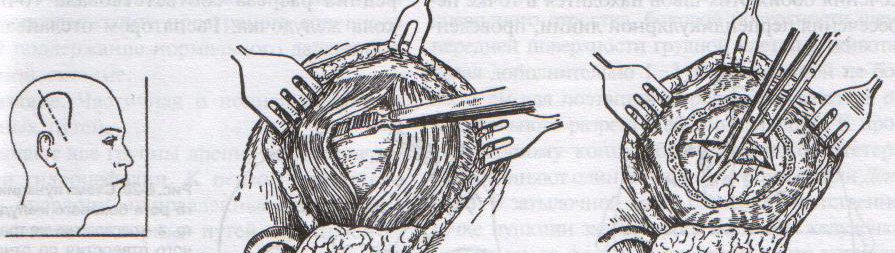 1. Подковообразный разрез кожных покровов по линии прикрепления височной мышцы к кости с основанием, обращенным книзу, т.е. к скуловой кости. 2. Линейным разрезом рассекаем височную мышцу по ходу ее волокон и растягиваем ее кручками, обнажая костную пластинку размером 6Х6 см. Просверливают фрезой костную пластинку с последующим расширением этого отверстия путем скусывания обнаженного участка височной кости. 3. Листообразным разрезом рассекаем твердую мозговую оболочку. 4. Накладываем гемостатические швы на височную мышцы и ушиваем кожную рану. 5. Для предотвращения острого пролабирования мозга в трепанационное отверстия и возможного его ущемления предварительно забираем 30-40 мл спинномозговой жидкости. Показания для костно-пластической трепанации: а) мозговые грыжи б) гидроцефалия в) последствия закрытых и открытых травм черепа, воспалительных процессов г) врожденные и паразитарные заболевания, опухоли головного мозга Техника костно-пластической трепанации: 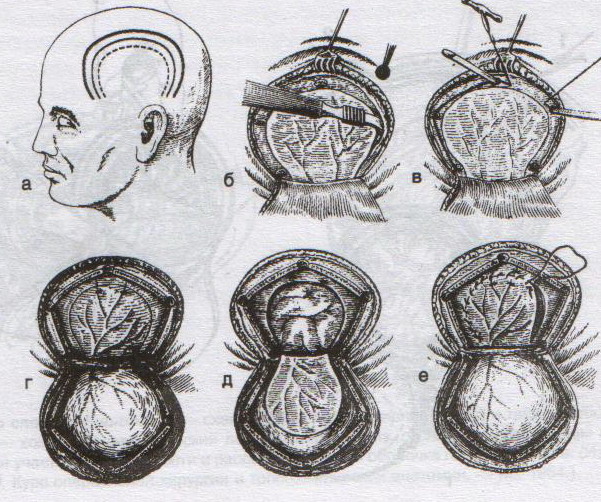 а) схема выкраивания лоскута (жирная линия - кожно-апоневротический лоскут, тонкая линия – надкостница, штриховая – твердая мозговая оболочка) б) отслоение надкостницы распатором в сторону лоскута в) пропиливание промежутков между отверстиями пилой г) надкостнично-костный лоскут отвернут, разрезана твердая мозговая оболочка д) отвернут лоскут твердой мозговой оболочки е) наложение непрерывного шва на твердую мозговую оболочку 1. Дугообразный разрез кожных покровов с одновременным рассечением надкостницы по краю сократившейся кожи (за исключением основания лоскута). Кожный лоскут следует выкраивать больших размеров, чем костный. 2. Распатором отслаивают надкостницу к периферии от линии надреза, стараясь щадить ее в области будущего лоскута. 3. Коловоротом в четырех-пяти местах накладывают фрезевые отверстия. Между двумя соседними трепанационными отверстиями вводят желобоватый проводник, поверх него проводят пилу Оливекрона или Джигли и перепиливают кость. Такую же манипуляцию проводят между остальными отверстиями, исключая нижнюю поперечную линию. Ее слегка надпиливают, чтобы сохранить кровоснабжение надкостницы. 4. Когда перепиливание кости закончено, переходят к откидыванию кожно-надкостнично-костного лоскута. 5. Твердую оболочку головного мозга вскрывают дугообразным разрезом, предварительно удалив 30-40 мл спинномозговой жидкости из люмбального прокола. Основание лоскута обращено к основанию кожно-надкостично-костного лоскута, реже к сагиттальному шву. Линию разреза проводят несколько кнутри от края костного отверстия на 1 см (облегчает наложение швов на твердую оболочку головного мозга в конце операции) 6. Ушиваем твердую оболочку, укладываем на место кожно-надкостнично-костный лоскут, накладываем кетгутовые швы на надкостницу, ушиваем кожно-апоневротический лоскут. 10. Остановка кровотечений при повреждении средней менингеальной артерии и венозных синусов. а) При повреждении средней менингеальной артерии выполняется ее перевязка: 1. По общим правилам трепанации черепа на поврежденной стороне выкраивается в височной области подковообразный кожно-апоневротический лоскут с основанием на скуловой дуге и скальпируют его книзу. 2. В пределах кожной раны рассекают надкостницу, просверливают фрезой несколько отверстий в височной кости, образуют костно-мышечный лоскут и откидывают его книзу. 3. Тампоном удаляют сгустки крови и отыскивают кровоточащий сосуд. 4. Захватывают артерию выше и ниже повреждения двумя зажимами. Артерия прошивается колюще-режущей иглой нерассасывающейся нитью. 5. Лоскут укладывают на место, рану зашивают послойно. б) Повреждения синусов. 1. Линейные повреждения синуса без расхождения его краев ушиваются узловыми швами. 2. Повреждение синуса с расхождением краев: а) пластика по Бурденко (пластика лоскутом, выкроенным из наружной пластинки твердой мозговой оболочки) б) тампонада синуса мышцей на ножке (сначала кусочек мышцы прижимают пальцем в области ранения синуса; если кровотечение продолжается – подшивают кусочек мышцы к твердой мозговой оболочке несколькими узловыми швами или фиксируют кусочек мышцы идущими крест-накрест лигатурами, прошитыми через наружную пластинку твердой мозговой оболочки) 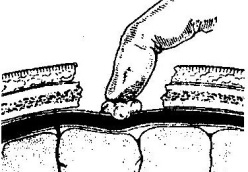  в) марлевая тампонада синуса по Микулич-Радецкому (марлю методично укладывают складками над кровоточащим местом в промежуток между костью и твердой мозговой оболочкой спереди и сзади от места повреждения, что позволяет придавить верхнюю стенку синуса к нижней; марлю извлекают через две недели) 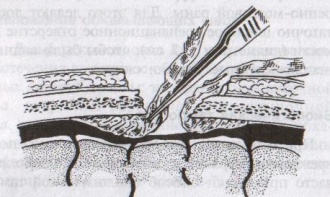 г) перевязка синуса (предварительно нужно достичь временного гемостаза путем прижатия пальца или тампона к видимому дефекту; синус перевязывается выше и ниже места повреждения с помощью толстой изогнутой иглы; вены, впадающие в поврежденное место синуса, также перевязываются).  NB! Чем ближе место перевязки синуса находится к синусовому стоку, тем хуже прогноз и выше летальность. 11. Трепанация сосцевидного отростка. Показания к операции: эвакуация гнойного экссудата, удаление грануляций и дренирование образовавшейся полости при воспалительных процессах в нем. Техника трепанации сосцевидного отростка: 1. Положение больного: на спине с повернутой в здоровую сторону и хорошо фиксированной головой. 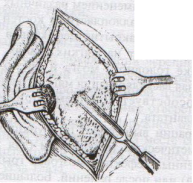  2. Хирург левой рукой оттягивает ушную раковину кпереди и проводит дугообразный разрез до кости параллельно прикреплению ушной раковины, отступя кзади от нее 0,5-1 см. 3. Надкостницу вместе с покровами отслаивают кпереди и кзади, после чего выявляется гладкая костная площадка (треугольник Шипо). В передне-верхней части этого треугольника начинают с помощью желобоватого долота и молотка или стамески Воячека сдалбливать поверхностные пластинки кости, направляя инструмент параллельно задней стенки наружного слухового прохода до тех пор, пока не покажется самая крупная ячейка – сосцевидная пещера, сообщающаяся с верхней полостью (трепанация произведена правильно, если зонд из сосцевидной пещеры попадает в барабанную полость). 4. Расширяя с осторожностью трепанационную рану, вскрывают в пределах треугольника другие пораженные костные ячейки, пока не образуется одна общая полость. 5. Патологически измененные ткани (гной, грануляции) удаляют, полость осушают и оставляют дренаж. 6. Накладывают швы на кожу. ОПЕРАТИВНАЯ ХИРУРГИЯ ШЕИ. 20. Разрезы при флегмонах шеи. Классификация флегмон шеи: 1. Поверхностные – распространяются в подкожную клетчатку грудной стенки 2. Глубокие: а) внутрифасциальные – распространяются между листками первой фасции вниз к молочной железе б) подфасциальные – распространяются позади молочной железы 3. Во влагалище грудинно-ключично-сосцевидной мышцы (опасность возникновения мастоидита Бецольда с переходом в гнойный мастоидит) 4. В надгрудинном и надключичном пространстве – распространяется в область переднего средостения 5. В дне полости рта – распространяется в окологлоточное пространство и подчелюстную ямку по ходу сосудов 6. В предвисцеральном пространстве – распространяется в переднее средостение 7. В позадивисцеральном пространстве – распространяется в заднее средостение 8. В предпозвоночном пространстве – распространяется в заднее средостение Вскрытие гнойных процессов шеи определяется их локализацией: 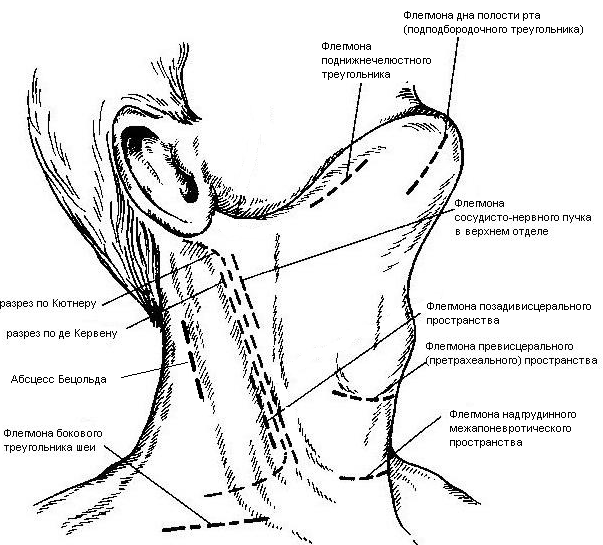 а) подкожная клетчатка передней области - поперечные разрезы через центр флюктуации б) латеральный треугольник шеи - разрез кожи длиной 2 см параллельно и выше ключицы, отступив от заднего края грудинно-ключично-сосцевидной мышцы; при распространении процесса в подтрапециевидное пространство – контрапертура у остистых отростков позвонков в) влагалище грудинно-ключично-сосцевидной мышцы (абсцесс Бецольда): по заднему краю мышцы в верхней ее трети г) сосудисто-нервный пучок медиального треугольника шеи (флегмона Дюпюитрена) 1) изолированная флегмона - разрез по переднему краю грудинно-ключично-сосцевидной мышцы в пределах наибольшей припухлости 2) распространенная флегмона – разрезы де Кервена (по переднему краю грудино-ключично-сосцевидной мышцы + поперечный разрез над ключицей и параллельно ей до переднего края трапециевидной мышцы) или Кютнера (по переднему края грудино-ключично-сосцевидной мышцы + поперечный разрез книзу и кзади от сосцевидного отростка) 3) широкая флегмона – поражение сосудистого пучка с двух сторон – два параллельных разреза по боковым сторонам трахеи д) превисцеральное пространство - поперечный (воротникообразный) разрез между правой и левой грудинно-ключично-сосцевидной мышцей е) дна полости рта и подподбородочного треугольника – продольный разрез от подбородочной ости до тела подъязычной кости или поперечный (воротникообразный) разрез ж) поднижнечелюстной треугольник – разрез на 2 см ниже горизонтальной ветви нижней челюсти з) позадивисцеральное пространство – разрез вдоль переднего края грудинно-ключично-сосцевидной мышцы (заглоточный абсцесс может вскрываться из ротовой полости путем прокола или продольного разреза места наибольшего выпячивания гнойника) и) надгрудинное межапоневротическое пространство – поперечный разрез кожи на 1,5 см выше вырезки грудины между грудинно-ключично-сосцевидными мышцами или продольный разрез по срединной линии. 21. Трахеостомия. Показания и осложнения. Трахеостомия – вскрытие трахеи с введением канюли в ее просвет. Специальные инструменты для трахеостомии: острый крючок (1), расширитель трахеи (2), трахеостомическая канюля (3), внутренняя трубка канюли (4) 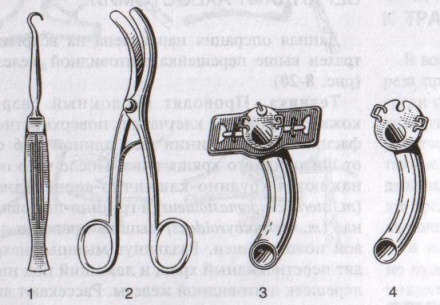 Показания: а) механическая непроходимость верхних дыхательных путей (проводят для предотвращения асфиксии) б) секреторно-аспирационная непроходимость дыхательных путей (проводят для удаления продуктов секреции и аспирации в) проведение вспомогательной или искусственной вентиляции легких Виды трахеостомии: а) верхняя – вскрытие трахеи выше перешейка щитовидной железы б) нижняя – вскрытие трахеи ниже перешейка щитовидной железы 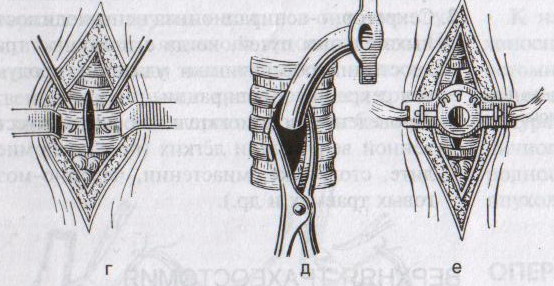 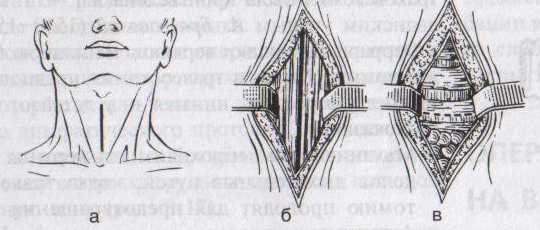 Техника верхней трахеостомии: а – разрез кожи по срединной линии шеи; б – в ране видная белая линия шеи; в – внутришейная фасция рассечена поперечными разрезами; г – трахея взята на крючки, рассечены ее хрящи; д – первый этап введения трубки; е – трубка введена в трахею 1. Послойный разрез кожи, подкожной клетчатки, поверхностной фасции, белой линии шеи длиной 4-6 см от щитовидного хряща вниз. 2. Обнажаем грудинно-ключично-сосцевидные и грудинно-щитовидные мышцы правой и левой половины шеи. Раздвинув мышцы, находим перстневидный хрящ и лежащий под ним перешеек щитовидной железы. 3. Рассекаем листок внутришейной фасции в поперечном направлении, отделяем перешеек от трахеи и отодвигаем его тупым путем книзу, обнажая верхние хрящи трахеи. 4. Фиксируем гортань однозубым остроконечным крючком, чтобы прекратить судорожные движения. Взяв в руку остроконечный скальпель лезвием кверху, кладем указательный палец сбоку лезвия и, не доходя до кончика на 1 см (чтобы не повредить заднюю стенку гортани) вскрываем третий, а иногда и четвертый хрящ трахеи, направляя скальпель вверх от перешейка к гортани. 5. После поступления воздуха в трахею дыхание на некоторое время прекращается. Наступает апноэ с последующим переходом в резкий кашель. Только после этого в трахеостомическую рану вставляется расширитель. 6. Раздвигаем расширитель, берем трахеостомическую канюлю и, поставив ее поперек шеи так, чтобы щиток был в сагиттальной плоскости, проводим ее в просвет трахеи. 7. Расширитель извлекаем, канюлю поворачиваем так, чтобы щиток располагался во фронтальной плоскости с последующим продвижением канюли вниз и фиксацией ее вокруг шеи. 8. Кожная рана ушивается до трахеостомической трубки. Преимущества верхней трахеостомии: 1. большая доступность трахеи вследствие ее поверхностного расположения 2. отсутствие здесь крупных сосудов Недостатки верхней трахеостомии: близость разреза трахеи и канюли к перстневидному хрящу и голосовому аппарату. Техника нижней трахеостомии. 1. Разрез от перстневидного хряща до вырезки грудины. Рассекаем кожу, подкожную клетчатку, поверхностную фасцию, собственную фасцию шеи и проникаем в надгрудинное межапоневротическое пространство. 2. Тупо разъеденяем клетчатку, отодвигаем книзу венозную яремную дугу, рассекаем лопаточно-ключичную фасцию и обнажаем мышцы (грудинно-подъязычную и грудинно-щитовидную) правой и левой половин шеи. 3. Раздвинув мышцы в стороны, разрезаем пристеночную пластинку внутришейной фасции и проникаем в претрахеальное пространство. В клетчатке этого пространства обнаруживаем венозные сплетения и иногда низшую щитовидную артерию. Сосуды перевязываем и пересекаем, а перешеек щитовидной железы оттягиваем кверху. 4. Трахею освобождаем от покрывающего ее висцерального листка внутришейной фасции и рассекаем четвертый и пятый хрящи трахеи. Скальпель держим как при верхней трахеостомии и направляем его от грудины к перешейку, чтобы не повредить плечеголовной ствол. 5. Дальнейшие приемы – как при верхней трахеостомии. Преимущества: 1. редкое развитие после нижней трахеостомии стеноза дыхательного горла 2. отсутствие травмы голосового аппарата Недостатки: опасность повреждения плечеголовного ствола Осложнения трахеостомии: 1. Осложнения, возникающие в процессе выполнения операции – чаще возникают из-за ошибок, допущенных во время операции: а) разрез, проведенный не по срединной линии шеи, может привести к повреждению вен шеи, а иногда и сонной артерии б) недостаточный гемостаз перед вскрытием трахеи может повлечь за собой затекание крови в бронхи и развитие асфиксии в) длина разреза трахеи должна по возможности соответствовать диаметру канюли г) ранения задней стенки трахеи и пищевода д) перед введением канюли следует убедиться в том, что слизистая трахеи рассечена, а просвет трахеи вскрыт (иначе возможно введение канюли в подслизистый слой, что приведет к выпячиванию слизистой в просвет трахеи и усилению асфиксии) 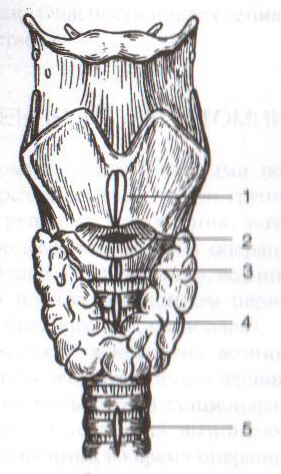 2. Осложнения, возникающие в раннем послеоперационном периоде до выписки больного из стационара 3. Осложнения, возникающие в позднем послеоперационном периоде после выписки больного из стационара Крикоконикотомия-вскрытие гортани путем рассечения дуги перстневидного хряща и щитоперстневидной связки. Выполняется экстренно, когда нет времени для проведения трахеостомии (острая дыхательная недостаточность, травма гортани, обтурация ее просвета инородным телом). Варианты вскрытия трахеи на различных уровнях: 1 – тиреотомия 2 – коникотомия 3 – крикотомия 4 – верхняя трахеотомия 5 – нижняя трахеотомия Техника крикоконикотомии: 1. Одномоментным вертикальным разрезом по срединной линии шеи ниже щитовидного хряща рассекаем кожу, дугу перстневидного хряща и щитоперстневидную связку. 2. В разрез вводим зажим и раздвигаем бранши, что обеспечивает поступление воздуха в дыхательные пути. 3. После исчезновения асфиксии крикоконикотомию заменяем трахеостомией. NB! Длительное нахождение канюли вблизи перстневидного хряща обычно осложняется хондроперихондритом с последующим стенозом гортани и травмой голосового аппарата. |
