ОМП. омп зачет зимняя сессия практика (автовосстановление). 1. Алгоритм abc при оказании помощи больному
 Скачать 2.13 Mb. Скачать 2.13 Mb.
|
|
1.Алгоритм ABC при оказании помощи больному. Базовая сердечно-легочная реанимация включает в себя три этапа (ABC): обеспечение проходимости дыхательных путей (A — Airway); проведение искусственного дыхания (В — Breathing); проведение непрямого массажа сердца (С — Circulation). На практике существует универсальный алгоритм действий при внезапной смерти взрослых, который включает последовательно все эти этапы. 2.Оказание доврачебной помощи при асфиксии, одышке и удушье. Асфиксия: встаньте позади пострадавшего обхватите его руками вокруг пояса сжав одну руку в кулак, прижмите ее большим пальцем к животу пострадавшего прямо над пупом, но ниже ребер. обхватите кулак другой рукой. Резким, направленным вверх движением надавите на живот. Одышка: ограничьте физическую активность подопечного; при тяжелой одышке усадите больного в кресло или на кровати; придайте пациенту возвышенное (сидячее) положение, подложив подголовник или несколько подушек под спину или приподняв верхнюю часть функциональной кровати; успокойте больного и объяснить ему, что после того, как начнется лечение, одышка уменьшится; постарайтесь переключить внимание подопечного; освободите больного от тяжелого одеяла и стесняющей одежды; обеспечьте максимальный приток свежего воздуха, открыв форточку или окно; используйте ингаляции увлажненным кислородом на дому; проводите контроль частоты, глубины и ритма дыхания. Удушье: не стучите человеку по спине постарайтесь успокоить пострадавшего скажите ему, что при наклоне туловища вперед дыхание станет легче внимательно следите за его дыханием и кашлем. Наиболее эффективный кашель - резкий и сильный. При этом дыхание не должно быть глубоким, это способствует проталкиванию предмета внутрь если человек остается в таком состоянии долгое время, вызовите скорую помощь не оставляйте человека одного 3.Первая помощь при судорогах 1. Защитите человека от получения дополнительных травм: До восстановления сознания больного укладывают повернув голову набок, чтобы предотвратить попадание слюны и желудочного содержимого в дыхательные пути. Уберите предметы, о которые больной может получить повреждения во время судорог. Придерживайте голову, руки, ноги, но не противодействуйте судорожным движениям (не фиксируйте тело, руки, ноги, голову больного). Ослабьте тугую одежду (галстук, пояс, ремень), снимите очки. 2. Защитите от внешних угроз: Не перемещайте человека с того места, где случился приступ судорог, если только оно не опасно для жизни (рельсы, река, море и т.п.). Не пытайтесь разжать зубы. Ничего не вставляйте и не кладите в рот. Не мешайте оказанию первой помощи. 3. Не оставляйте человека одного. 4. Зафиксируйте длительность приступа по часам. 5. Вызовите и дождитесь прибытия скорой медицинской помощи. 4.Первая помощь при ларингоспазме. Пользование небулайзером. Успокоиться самим и успокоить пострадавшего. Чаще всего ларингоспазм – это еще и нервно-рефлекторное воздействие. Чем сильнее возбужден и взволнован больной, тем сложнее уходит спазм. Необходимо обеспечить приток свежего воздуха: открыть окна, вынести больного на балкон (если это холодное время года, предварительно укутав в одеяло или плед). Увлажнить воздух вокруг. Например, отнести пострадавшего в ванную комнату, пустить горячую воду, чтобы наполнить пространство паром. Эффективны ингаляции с физраствором, выполняемые с помощью небулайзера (ни в коем случае не горячие; категорически не рекомендуется использовать эфирные масла, которые могут оказать раздражающее действие и усугубить приступ). Если нет физраствора, сгодится обычная питьевая вода. В качестве крайней меры можно использовать приемы внешнего раздражения: брызнуть в лицо холодной водой, ущипнуть, потянуть за кончик языка, попытаться спровоцировать рвотный рефлекс. 5.Методы проведения оксигенотерапии. Чаще всего оксигенотерапию проводят путём ингаляции через носовые катетеры (канюли, вводят через полость носа в носоглотку) реже используют: кислородные маски интубационные и трахеостомические трубки кислородные тенты-палатки, кувезы гипербарическую оксигенацию (ГБО) 6.Алгоритм сердечно-лёгочной реанимации у детей раннего возраста. Очень хотите помочь – начните непрямой массаж сердца: с частотой компрессий 100-120 в минуту; глубина компрессий не более 1/3 грудной клетки. 7.Алгоритм сердечно-лёгочной реанимации у детей старшего возраста. 1. При обнаружении пострадавшего необходимо определить его состояние (жив, мертв, кома), для этого: Установить отсутствие сознания (окликнуть или осторожно «пошевелить» пострадавшего, похлопать ладонями по его щекам или слегка ущипнуть за щеку). Проверить пульс на сонной артерии. Определить реакцию зрачка на свет (приподнять пострадавшему верхнее веко, проверив состояние зрачков). Убедиться в отсутствии дыхания. (Приложить голову к груди пострадавшего) Нельзя тратить время на прикладывание ко рту зеркала или легких предметов! 2. Затем, соблюдая последовательность этапов оживления, предложенную американским доктором Питером Сафаром, приступаем к реанимации. Метод Сафара – «правило АВС». А – восстановление проходимости дыхательных путей; В – восстановление дыхания (начать искусственную вентиляцию легких); С – поддержание кровообращения путем массажа сердца. 8. Алгоритм базовой СЛР у взрослых. 9.Алгоритм базовой СЛР у беременных. Обеспечить доступ специализированной бригаде, зафиксировать время наступления критического состояния. От него будет вестись отсчет всех дальнейших мероприятий и манипуляций. При СЛР у беременных с большим сроком требуется уложить пациентку в наиболее выгодное положение для проведения непрямого массажа сердца. Чтобы добиться наибольшей величины выброса левого желудочка сердца и венозного возврата к правому предсердию по системе полых вен, женщину необходимо повернуть на левый бок. Для фиксации угла поворота необходимо использовать клин или валик, подложенный под спину пострадавшей. При отсутствии таких подручных средств допустимо ручными приемами сместить матку влево, открывая доступ крови к сердцу. Быстро решить вопрос о необходимости экстренного извлечения плода из организма беременной женщины. Считается, что такую лечебную меру надо применять на сроке свыше двадцати недель гестации, в противном случае родоразрешение не будет сопутствовать удачному исходу реанимационных мероприятий. Такой метод – не просто акт отчаяния в надежде спасти жизнь еще не родившегося ребёнка. Этот способ доказанно улучшает эффективность проводимых мероприятий по восстановлению дыхания и кровообращения. Проведенное в течение четырех минут кесарево сечение позволяет выжить ребенку и улучшить прогноз для женщины. Непрямой массаж сердца у беременной женщины требует смещения рук реаниматора на 5-6 сантиметров выше, чем рекомендовано для остальных пациентов. Частота надавливаний не должна быть меньше ста движений в минуту; При наличии патологических сердечных ритмов – желудочковой тахикардии или фибрилляции – требуется проведение дефибрилляции. Методика описана в стандартных рекомендациях по СЛР. Кроме того, в момент разряда мониторинг состояния плода следует отключить от пациентки. Обеспечить постановку венозного доступа в один из сосудов, лежащий выше диафрагмы. Лекарственные препараты используются по схеме, представленной в рекомендациях. ИВЛ подразумевает вентиляцию чистым кислородом. 10. Алгоритм оценки состояния пострадавшего и первая помощь при утоплении. После извлечения пострадавшего из воды необходимо уложить его натвердую поверхность и освободить грудную клетку от стягивающей одежды. Затем оценить сознание, наличие или отсутствие кровообращения(по сердцебиению, пульсации сонных артерий), самостоятельного дыхания (движения грудной клетки, слышимые хрипы), травм, кровотечений; определить наличие в ротовой полости инородных тел (песка, водорослей, ила, съемных зубных протезов), что определит дальнейшую тактику действия спасающего. Если пострадавший в сознании, самостоятельно дышит и у него прощупывается пульс -уложить его на бок, очистить обернутым тканью пальцем полость рта от инородных тел, помочь в удалении воды из дыхательных путей похлопыванием ладонью между лопатками (при сохраненном кашлевом рефлексе), снять промокшую одежду, начать согревание и наблюдать за состоянием до приезда скорой помощи. Если у пострадавшего отсутствует дыхание (а, следовательно, и сознание), но сохранена пульсация на сонных артериях, следуеточистить ему полость рта, уложить на бок (для предупреждения западения языка) и попытаться стимулировать кашель похлопыванием ладонью между лопатками.Если дыхание не восстановилось - срочно начать проведение искусственного дыхания. 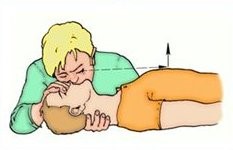 У лежащего на спине пострадавшего одной рукой вывести нижнюю челюсть кпереди и книзу, а другой – закрыть ему нос. Вдохи производить по методике «рот в рот» через ткань либо устройство, содержащее однонаправленный клапан (типа «УДР» - есть во всех автомобильных аптечках), с частотой 12-16 раз в минуту для взрослых и 18-20 раз в минуту – для детей. Искусственное дыхание продолжать до восстановления самостоятельного дыхания или до приезда бригады скорой помощи. Если пострадавший находится в состоянии клинической смерти(отсутствуют дыхание и сердцебиение)необходимо экстренно проводить реанимационные мероприятия, для чего: 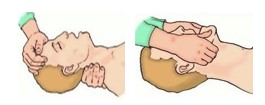 В положении лежа на спине запрокинуть голову пострадавшего назад для освобождения дыхательных путей (нельзя делать при травме ныряльщика!) Выдвинуть нижнюю челюсть вперед, открыть пострадавшему рот и удалить из полости рта инородные предметы (ил, песок, съемные зубные протезы). 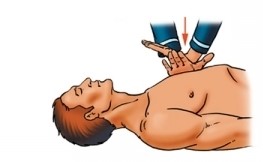 Начать выполнение искусственного дыхания в сочетании с непрямым массажем сердца (кроме пострадавших, у которых имеются травмы грудной клетки): каждые два вдоха чередовать с 30-ю ритмичными надавливаниями на грудину. Непрямой массаж сердца делают основаниями ладоней обеих выпрямленных рук, нажимая на грудину на уровне границы средней и нижней ее трети на глубину 4-5 см. У детей до года непрямой массаж сердца выполняется большими пальцами обеих рук с глубиной нажатия 2-3 см. При восстановлении сердечных сокращений проведение непрямого массажа сердца прекратить; искусственное дыхание выполнять до восстановления самостоятельного дыхания или приезда бригады скорой медицинской помощи. После оказания первой помощи пострадавшего необходимо доставить в стационар, поскольку даже после восстановления дыхания и кровообращения возможно развитие такого угрожающего для жизни осложнения, как отек легких. Так как при возникновении вторичной дыхательной недостаточности (появляется в период от 30 минут до 1-2 суток и более) человек может погибнуть в считанные минуты, он должен находиться под медицинским наблюдением в течение нескольких суток после спасения. Помните! При раннемоказании первой помощи пострадавшие имеют высокие шансы не только выживания, но и полного восстановления всех функций организма даже в случае длительного нахождения в воде в состоянии клинической смерти. 11. Установка пациента в устойчивое боковое положение. 1.Перед началом придания этого положения следует положить пострадавшего ровно, снять очки, если имеются. 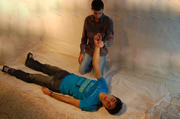 2.Затем поднять ближнюю руку пострадавшего.  3. Положить руку перпендикулярно туловищу.  4.Затем взять дальнюю руку пострадавшего…  5.Приложить ее к щеке пострадавшего тыльной стороной.  … при этом следует продолжать ее удерживать.  6.Далее надо взять дальнюю ногу пострадавшего под коленку.  … и поставить ее на стопу.  Затем, надавливая на колено согнутой ноги…  …надо повернуть пострадавшего набок…  … притянуть ногу к животу…  8.Слегка запрокинуть голову.  Устойчивое боковое положение. 12. Типичные ошибки при выполнении базовой СЛР. Типичными ошибками при проведении сердечно-легочной реанимации являются: 1)затягивание начала сердечно-легочной реанимации, потеря времени на второстепенные диагностические, организационные и лечебные процедуры; 2) отсутствие единого руководителя; 3) неправильная техника проведения закрытого массажа сердца: недостаточная частота (менее 100 в минуту) и глубина компрессий (менее 5 см); 4)задержка с началом проведения или длительные (более 10 секунд) перерывы в компрессиях грудной клетки (обеспечение венозного доступа, интубация трахеи, регистрация ЭКГ и др.); 5) начало проведения реанимационных мероприятий с ИВЛ; 6) неправильная техника ИВЛ (не обеспечена проходимость дыхательных путей, не обеспечена герметичность дыхательного контура и др.); 7) позднее введение адреналина или большие по времени интервалы при его введении (более 5 минут); 8)задержка с проведением электрической дефибрилляции; 9) несоблюдение рекомендованных соотношений между компрессиями и вдуваниями (30 к 2); 10) отсутствие учета проводимых мероприятий, контроля за их выполнениями, назначениями и временем; 11) преждевременное прекращение реанимационных мероприятий; 12) ослабление контроля над больным после восстановления сердечной деятельности. Состояние, которое развивается после восстановления кровообращения и дыхания, является следствием гипоксии и вторичных нарушений обмена веществ. Это не осложнение, а естественное следствие реанимации, вызванное сочетанием предельно тяжелых форм циркуляторной гипоксии с проводимыми реанимационными мероприятиями. 13. Оказание первой помощи пациентам с инородным телом дыхательных путей у детей. 13. Оказание медицинской помощи при ИТ дыхательных путей в амбулаторных условиях: 13.1. попытка извлечения ИТ из дыхательных путей в амбулаторных условиях производится только у пациентов с прогрессирующей острой дыхательной недостаточностью, представляющей угрозу жизни ребенка; 13.2. неотложная медицинская помощь, оказываемая детям до 1 года: 13.2.1. ребенка положить животиком на предплечье левой руки медицинского работника, оказывающего помощь, лицом вниз (позиция «всадника»). Нанести ребром ладони правой руки 5 коротких ударов между лопатками. Проверить наличие ИТ в ротовой полости и удалить их; 13.2.2. если первый вариант не приносит результатов, перевернуть ребенка в положение на спине (голова должна находиться ниже туловища), положив ребенка на свои руки или колени лицом вниз. Произвести 5 толчков в грудную клетку на уровне нижней трети грудины на один палец ниже сосков (не нажимать ребенку на живот); 13.2.3. если ИТ видно, его извлекают; 13.2.4. при отсутствии дыхания и релаксации ввести палец в рот, нащупать вход в гортань, грушевидные синусы и попытаться извлечь или сместить ИТ, после чего (если необходимо) повторить предыдущие мероприятия; 13.3. неотложная помощь, оказываемая детям старше 1 года: 13.3.1. выполнить прием Геймлиха: находясь сзади сидящего или стоящего ребенка, охватить его руками вокруг талии, надавить на живот (по средней линии живота между пупком и мечевидным отростком) и произвести резкий толчок вверх до 5 раз с интервалом 3 секунды; 13.3.2. если пациент без сознания и лежит на боку, оказывающий помощь медицинский работник устанавливает на его эпигастральную область ладонь своей левой руки и кулаком правой руки наносит короткие повторные удары (5-8 раз) под углом 45° в сторону диафрагмы; 13.3.3. осмотреть ротовую полость и если инородное тело видно, его извлечь; 13.3.4. если не удается восстановить проходимость дыхательных путей и нет возможности выполнить экстренную прямую ларингоскопию, проводят экстренную операцию горлосечения: трахеотомию, или коникотомию, или крикотиреотомию; 13.3.5. при остром стенозе дыхательных путей, сопровождающемся шумным дыханием, а также с явлениями гипоксии (I-III степени) проводится оксигенотерапия. |
