ОМП. омп зачет зимняя сессия практика (автовосстановление). 1. Алгоритм abc при оказании помощи больному
 Скачать 2.13 Mb. Скачать 2.13 Mb.
|
|
Техника взятия соскоба на энтеробиоз - 1 способ: Подготовка к процедуре: 1. Объясните маме и ребенку ход предстоящей процедуры; 2. Оформите направление в лабораторию; 3. Уложите ребенка на бок; 4. Обработайте руки, наденьте перчатки. Выполнение процедуры: 1. В правую руку возьмите тампон, смоченный в глицерине 2. Первым и вторым пальцем левой руки раздвиньте ягодицы ребенка 3. произведите тампоном соскоб с поверхности перианальных складок, после чего ребенок может занять удобное положение. 4. Материал с тампоном поместить в пробирку. Окончание процедуры 1. Снимите перчатки, вымойте руки; 2. Доставьте материал с направлением в лабораторию. Техника взятия соскоба на энтеробиоз - 2 способ - «липкой ленты». Подготовка к процедуре: 1. Объясните ребенку и его родителям ход предстоящей процедуры; 2. Оформите направление в лабораторию; 3. Приготовьте предметное стекло и отрезок липкой ленты; 4. Уложите ребенка на бок; 5. Обработайте руки, наденьте перчатки. Выполнение процедуры: 6. В правую руку возьмите отрезок липкой ленты ; 7. первым и вторым пальцем левой руки разводить ягодицы ребенка; 8. Пальцами правой руки приклейте липкую ленту к перианальным складкам ребенка на несколько секунд; 9. Снимите ленту с кожи и плотно приклейте (без пузырьков воздуха) ее на предметное стекло; 10. Ребенок занимает удобное положение. Окончание процедуры: Доставьте материал с направлением в лабораторию. Направление уч. № В клиническую лабораторию направляется соскоб на энтеробиоз больного (Ф.И.), (возраст) адрес: д/с № диагноз - энтеробиоз дата подпись м/с Инфекционный контроль: 1. Снимите перчатки и погрузите в 3% р-р хлорамина на 60 минут, 2. Обработайте руки на гигиеническом уровне. "Техника проведения соскоба с перианальных складок, взятие кала на яйца гельминтов" Цель: диагностическая. Показания: определение вида гельминта. Противопоказания: нет. Оснащения: чистая стеклянная емкость (коробочка); чистая деревянная палочка, направление; лоток для использованного материала, горшок. Алгоритм действия. Подготовка к процедуре: - Приготовьте горшок для сбора кала, чистую палочку, - Вымойте руки. Выполнение процедуры: После дефекации возьмите из нескольких участков палочкой 5-10гр кала без примесей мочи в подготовленную емкость. Окончание процедуры: Напишите направление Направление: В клиническую лабораторию направляется кал для анализа на я/глистов ребенка (Ф.И., возраст) Диагноз-Обследования Адрес: участок № Дата Подпись м/с Доставьте, материал в клиническую лабораторию. ВНИМАНИЕ! Исследование должно проводиться в первые 5 часов после акта дефекации. Инфекционный контроль: 1. Снимите перчатки и погрузите на 60 минут в 3% р-р хлорамина, 2. Обработайте руки на гигиеническом уровне. 25. Техника подготовки и проведения пробы мочи по Зимницкому. ПОДГОТОВКА ПАЦИЕНТА: 1. Объясните пациенту, что питьевой, пищевой и двигательный режимы должны остаться прежними. 2. Собрать мочу необходимо за сутки, в течение каждых 3 часов. 3. Врач отменяет мочегонные за день до исследования. ПОСЛЕДОВАТЕЛЬНОСТЬ ДЕЙСТВИЙ ПАЦИЕНТА: (или медсестры, если пациент находится на постельном режиме) 1. Дайте пациенту 8 пронумерованных емкостей с указанием времени и 9-ю - запасную. В 6 часов утра пациент мочится в унитаз. 2. Затем в течение каждых 3-х часов пациент мочится в соответствующую емкость до 6 часов утра следующего дня, утренняя порция входит в исследование. 3. Полученные емкости должны быть плотно закрыты крышками с наклеенными этикетками, на которых написаны: - Ф.И.О. пациента; - номер отделения; - номер палаты; - интервал времени (6-9; 9-12; 12-15; 15-18; 18-21; 21-24; 24-3; 3-6). 4. Обеспечьте доставку мочи в лабораторию. 5. Используемые перчатки, воронку, диурезницу, судно (мочеприемник) обработайте в дез., растворе, затем замочите в нем - не менее, чем на 60 минут, раздельно. ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ. Медсестра должна помнить, что ночью каждые три часа она должна будить пациента. Моча. собранная в 6 часов утра накануне, не исследуется, так как выделяется за счет предыдущих суток. Если у пациента полиурия и ему не хватает объема одной емкости, медсестра выдает ему дополнительную емкость, на которой указывается соответствующий промежуток времени. Если у пациента в ка-» кой-то интервал времени мочи нет, эта емкость должна оставаться пустой. ОЦЕНКА РЕЗУЛЬТАТОВ ИССЛЕДОВАНИЯ Медсестра должна знать, что дневные порции собираются с 6.00 до 18.00 часов. Дневной диурез составляет 2/3-4/5 суточного. Плотность мочи в норме 1010-1025. Суточный диурез в норме составляет 1,5-2 л и зависит от многих факторов. При оценке результатов медсестра должна определить: - суточный диурез; - сумму всех объемов проб; - отдельно первые 4 (дневных) и последние 4 (ночных) объема; - соотношение между ночным и дневным диурезом; - урометром плотность мочи в каждой порции. - Перелив из емкости мочу в мерный цилиндр и опустив в него урометр так, чтобы он дошел до дна, а затем определить, на каком делении находится уровень мочи ПО НИЖНЕМУ МЕНИСКУ. - Записать результат в направлении. В норме дневные порции мочи имеют более низкую относительную плотность, чем ночные, но не ниже 1010. СНИЖЕНИЕ ПЛОТНОСТИ МОЧИ НИЖЕ 1010 СВИДЕТЕЛЬСТВУЕТ О СНИЖЕНИИ КОНЦЕНТРАЦИОННОЙ ФУНКЦИИ ПОЧЕК. Если для определения плотности мочи недостаточно, то ее плотность определяют так: полученную пробу разводят в 2 раза водой, измеряют урометром и полученный результат умножают на 2. Если объем мочи очень мал, можно развести в 3 раза и более, и, соответственно, умножить результат на эту величину. Полученные данные записать в бланке в соответствующую графу. 26. Техника закладывания глазной мази из тюбика, с помощью стеклянной палочки. Цель: лечебная Оснащение: · перчатки; · стерильная стеклянная палочка; · флакон с глазной мазью; · стерильные салфетки; · лотки Алгоритм действий: 1. Объяснить порядок проведения процедуры пациенту, получить согласие 2. Вымыть, высушить руки, надеть перчатки 3. В положение больного лежа или сидя, попросить его слегка запрокинуть голову и посмотреть вверх 4. Набрать мазь из флакона на палочку таким образом, чтобы она покрывала всю лопаточку 5. Расположить палочку у глаза горизонтально, чтобы лопаточка с мазью была направлена в сторону носа 6. Оттянуть нижнее веко и заложить за него лопаточку мазью к глазному яблоку, а свободной поверхностью к веку 7. Отпустить нижнее веко и попросить больного без усилия сомкнуть веки. 8. Извлечь лопаточку из-под сомкнутых век по направлению к виску. 9. Тоже самое провести с другим глазом 10. Приложить к глазам стерильные салфетки 11. Поместить в емкость использованные предметы 12. Снять перчатки, вымыть руки 13. Использованные перчатки выбросить в коробку безопасной утилизации (КБУ) 27. Уход за гастросомой, кишечными стомами. ? Уход за гастростомической трубкой До и после обработки трубки обязательно мойте руки с мылом проточной водой не менее 30 секунд; После заживления раны (≈7 дней) 1-2 раза в день проворачивайте трубку на 180-360 градусов для правильного формирования стомы, повторяйте действие в течение 3-4 недель; Промывайте трубку до и после принятия пищи и введения лекарств: однократно введите в трубку 50 мл кипяченой воды с помощью шприца, делайте это медленно и без чрезмерного нажима; Если пища поступает не через стому (а, например, через зонд), все равно промывайте трубку 50 мл кипяченой воды каждые 4-6 часов; Вводите воду медленно, без чрезмерного нажима. Уход за колостомой Колостома - это искусственно сформированный свищ толстой кишки, выходящий на поверхность брюшной стенки с образованием нового выхода для продуктов жизнедеятельности организма (каловых масс). В домашних условиях уход за колостомой больной осуществляет самостоятельно или с помощью ухаживающего за ним помощника. Сразу же после вывода прямой кишки на брюшную стенку уход за колостомой такой же, как за грязной раной. После очистки от каловых масс стому обрабатывают растворами антисептиков (фурацилином) и накладывают асептическую повязку. При правильном уходе повязка должна меняться сразу же после загрязнения, а кожа вокруг обрабатываться антисептиками и цинковой мазью. Кожа не должна подвергаться раздражению. 28. Кормление пациента через гастростому. Для правильного кормления через гастростому нужны кипячёная вода и еда температуры тела (специальное питание, гомогенизированная каша или молочная смесь). Главное требование к еде – жидкая консистенция, отсутствие волокон и комочков, чтобы не закупорить гастростомическую трубку. Из оборудования – два шприца (для питания и для воды). Все вещи должны быть чистыми, их нужно подготовить заранее и положить на пеленку или полотенце. Если у ребенка гастростомическая трубка типа «хвост» — кормим через нее. Если низкопрофильная – кормить напрямую через нее нельзя, нужно сначала присоединить удлинитель. Дальше нужно открыть «хвост» или удлинитель и вставить в нее шприц. Если это шприц Жане, то вы вставлять его в широкую часть гастростомической трубки или удлинителя. Для лекарств или жидкости используется шприц типа “Луер”, но при этом объем шприца должен быть не меньше 10 мл. Иначе гастростомическую трубку можно повредить повышенным давлением, которое создает шприц меньшего объёма. Шприц типа Луер вставляется в узкий носик гастростомы или удлинителя. Не перепутайте его с местом выхода для заправки баллона. Если пища, которую заправляют в шприц, отличается густой консистенцией, то используется шприц с широким носиком типа Жене и широкое отверстие на гастростомической трубке. Прежде, чем начинать кормить, нужно, открыв саму трубочку проверить, сколько еды осталось в желудке после прошлого кормления. И, если есть воздух, то выпустить его. Если все сделано правильно, то в трубочке окажется или прозрачный, желтоватый, желудочный сок, или вообще ничего, если ребёнок всё переварил. Затем нужно промыть саму гастростомическую трубку (минимум 10 мл воды), набрать в шприц смесь и очень медленно ввести ее в гастростому. Минимальное время кормления – 15-20 минут, иначе после еды может возникнуть рефлюкс, рвота или отрыжка. При необходимости – время кормления можно увеличить до 40 минут, часа и т.д. Для удобства лучше использовать обычные шприцевые насосы, инфузионные насосы, гравитационные системы для кормления и воды. Или оборудование, которые специально разработано для кормления. Это позволяет освободить время и руки кормящих , а ребенку – даже гулять в коляске на улице. Любое введение через гастростому должно быть безболезненно для ребёнка, не вызывать никаких неприятных ощущений. После кормления необходимо взять шприц с кипячёной водой температуры тела (36 -37 градусов) и промыть гастростомическую трубку от пищи. Объем жидкости зависит от возраста ребенка и как он переносит объем жидкости. Если ему меньше года, то используют, как правило, 10-20 мл, если ребёнок большой и он переносит достаточный объём жидкости – 30-40мл. Промывка нужна, чтобы трубка не забилась: убираются остатки пищи внутри трубки и снаружи со стороны желудка. Промывать тоже нужно медленно. После этого гастростомическая трубка закрывается и протирается чистой салфеткой. Кормление через низкопрофильную гастростомическую трубку имеет свои особенности. Сначала водой заполняется пустой удлинитель, чтобы воздух не попадал в желудок. Для этого нужно присоединить шприц, открыть зажим на удлинителе, заполнить удлинитель водой, закрыть зажим, присоединить удлинитель к гастростомической трубке, открыть зажим и промыть трубку, закрыть зажим, присоединить шприц или систему для кормления, открыть зажим. Далее кормление осуществляется так, как описано выше. После окончания кормления нужно промыть гастростомическую трубку через удлинитель (см. выше), закрывая зажим при отсоединении системы питания, присоединении удлинителя к шприцу, отсоединении удлинителя от гастростомы. Зажим закрывается, чтобы содержимое удлинителя не выливалось. Закрыть гастростомическую трубку. 29. Алгоритм катетеризации мочевого пузыря у женщин. Показания: острая задержка мочи, промывание мочевого пузыря и введение в него лекарственных препаратов, для взятия мочи на исследование. Противопоказания: травмы органов мочевой системы, механическое препятствие самостоятельному выведению мочи (опухоли, камни) и др. Оснащение: стерильный пинцет, стерильный катетер в упаковке, стерильный лоток, стерильные ватные шарики, тёплый раствор антисептика, стерильный глицерин, ёмкость для сбора мочи, ёмкость для использованного материала, перчатки, салфетки, клеёнка, пелёнка или одноразовая пелёнка. 1. Объясните пациенту цель и ход манипуляции, получите согласие на манипуляцию (если есть контакт с пациентом). 2. Поставить ширму. 3. 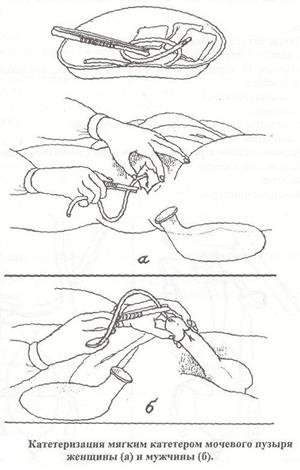 Пациентку уложите на спину с согнутыми в коленях и разведенными ногами. Под таз пациентки постелите клеенку, под крестец поставьте судно. 4. Вымойте руки с мылом и щеткой, наденьте перчатки. 5. Обработайте перчатки антисептиком для перчаток. 6. Подмойте пациентку теплой (38°С) кипячёной водой. 7. Стерильным пинцетом возьмите ватный шарик, смочите его раствором антисептика. 8. Разведите I и II пальцами левой руки большие и малые половые губы. 9. Правой рукой с пинцетом обработайте наружное отверстие мочеиспускательного канала одним из антисептических растворов. Использованные шарики погрузите в 3% раствор хлорамина, а пинцет положите в лоток для дальнейшей обработки. 10. Катетер на лотке смочите стерильным вазелиновым маслом или глицерином на расстоянии 5-6см от слепого конца. 11. Правой рукой возьмите катетер стерильным пинцетом с лотка. 12. Постепенно перехватывая катетер пинцетом, введите его в мочеиспускательный канал на 3-5см, опустив наружный конец в судно. При введении катетера в мочевой пузырь из катетера начнет выделяться моча. 13. Для более полного опорожнения мочевого пузыря слегка надавите левой рукой несколько раз над лобком. 14. Осторожно удалите катетер из мочеиспускательного канала так, чтобы остатки мочи омыли мочеиспускательный канал. 15. Продезинфицируйте руки в перчатках, промойте водой, снимите перчатки. 16. Вымойте чисто руки. 17. Отметьте в Медицинской карте о выполнении процедуры. 30. Техника постановки мягкого мочевого катетера у мужчин. Выполнение катетеризации мягким катетером у мужчин 2 1. Наденьте перчатки, поставьте лоток для мусора между бёдер пациента, проведите гигиеническую обработку наружных половых органов. 2. Просушите поле и сдвиньте лоток, используя его в дальнейшем для мусора. 3. Смените перчатки на стерильные. 4. Оберните пенис стерильными салфетками; 5. Захватите III и IV пальцами левой руки половой член по венечной борозде с боков, потяните вертикально вверх и сдвиньте (если таковая имеется) крайнюю плоть вниз. 6. I и II пальцами осторожно сдавите головку и чуть оттяните её вверх (для большего раскрытия наружного отверстия мочеиспускательного канала). 7. Обработайте головку пениса у отверстия мочеспускательного канала повийодом. 8. Вытяните головку максимально перпендикулярно поверхности тела, чтобы распрямить передний отдел уретры 9. Возьмите правой рукой катетер и полейте вводимый конец стерильным вазелиновым маслом. 10. Стерильным пинцетом захватите катетер Фоли на расстоянии 5-6 см от бокового отверстия, введите его в отверстие уретры и, постепенно перехватывая катетер, продвигайте его по каналу глубже, а половой член подтягивайте кверху, нанизывая его на катетер. 11. Прилагая небольшое равномерное усилие, продвигайте катетер в уретру, пока кончик не достигнет мочевого пузыря, и не появится моча. 12. Наполните баллон катетера при установке постоянного катетера до 5 мл стерильного изотонического раствора натрия хлорида. 13. Если моча не появилась, перед заполнением баллона промойте катетер, чтобы убедиться в правильности его местонахождения. 14. Возвратите на место крайнюю плоть для предупреждения парафимоза. 15. Соедините катетер с емкостью для сбора мочи. Окончание процедуры 1. При разовой катетеризации при спуске мочи извлекать катетер следует немного раньше, чем выйдет вся моча, плотно зажав его наружный конец по окончании выделения мочи, чтобы оставшаяся порция мочи, вытекая, промыла мочеиспускательный канал после извлечения катетера. 2. В случае отсроченного удаления катетера промойте мочевой катетер при помощи шприца Жане теплым раствором фурациллина количеством 500 мл. 3. При удалении катетера оставьте в полости мочевого пузыря 200 мл раствора фурациллина. 31. Техника постановки газоотводной трубки. Цель: вывести газы из кишечника. Показания: 1) Метеоризм. 2) Атония кишечника после операции на ЖКТ. |
