ОМП. омп зачет зимняя сессия практика (автовосстановление). 1. Алгоритм abc при оказании помощи больному
 Скачать 2.13 Mb. Скачать 2.13 Mb.
|
|
37. Антропометрия. Антропометрия –это совокупность методов и приемов измерений морфологических особенностей человеческого тела. Перед процедурой испытуемому рассказывают, что входит в антропометрию. Информация создает адекватное представление об анализе. В ходе антропометрии проводят измерения: запястья; предплечья (1-2 см от локтевого сгиба); бицепсов (при сгибе руки в локте); шеи (под складкой кадыка); плечевого пояса (через верх грудных мышц); груди (на 2-3 см от сосков); живота (над пупком); таза (посередине ягодичных мышц); бедра (в расширенной части ноги); лодыжки (над ступнями при согнутых ногах). 38. Местное применение холода (пузырь со льдом). Подготовительный этап выполнения манипуляции. 1. Установить доверительные отношения с больным, объяснить цель и ход процедуры, получить согласие на ее проведение. 2. Наполнить пузырь кусочками льда на 2/3 объема. 3. Вытеснить из пузыря воздух. 4. Плотно завинтить крышку пузыря. 5. Проверить пузырь со льдом на герметичность. 6. Обернуть пузырь полотенцем или пеленкой. Основной этап выполнения манипуляции. 7. Подать пузырь больному. 8. Вымыть руки и осушить полотенцем. 9. Держать пузырь со льдом 20-30 минут, делая перерыв на 10-15 минут. Сливать воду по мере таяния льда, а в пузырь добавлять свежие кусочки льда. 10. На область головы класть пузырь не рекомендуется. При необходимости используют приспособления для подвешивания пузыря на 3-5см над головой на 20 минут. 11. Снять пузырь, осмотреть поверхность кожи. Заключительный этап выполнения манипуляции. 12. Из пузыря вылить воду, удалить остатки льда. 13. После применения пузырь для льда продезинфицировать (согласно инструкции по применению данного дезинфектанта). 14. Вымыть руки и осушить полотенцем. Возможные осложнения: 1) отморожение. Примечание: держать пузырь со льдом можно в течение суток, делая перерыв через каждые 20-30 минут на 10 – 15 минут. Сливать воду по мере таяния льда, а в пузырь добавлять свежие кусочки льда. ПРИМЕНЕНИЕ ПУЗЫРЯ СО ЛЬДОМ Показания. Асфиксия и перинатальное повреждение центральной нервной системы; лихорадка с температурой 38 °С и выше; острые воспалительные процессы в брюшной полости; травмы черепа, ушибы (в первые сутки); укусы насекомых. Общие сведения. Сухой холод снижает потребность клеток мозга в кислороде, приводит к сужению кровеносных сосудов кожи, а также более глубоко расположенных органов и тканей, уменьшает чувствительность периферических рецепторов. При асфиксии, перинатальном повреждении центральной нервной системы, черепно-мозговых травмах, лихорадке пузырь со льдом подвешивают на 20 — 30 мин на расстоянии 2 — 3 см от назначенной для охлаждения области. В случае повторного его применения делают перерыв на 10—15 мин и вновь подвешивают пузырь. При остром воспалительном процессе в брюшной полости, ушибах и укусах насекомых пузырь предварительно заворачивают в пеленку и прикладывают к коже на 5 — 10 мин с перерывом 20—30 мин. Оснащение рабочего места: 1) пузырь для льда; 2) кусочки льда; 3) пеленки; 4) емкость с дезинфицирующим средством для обеззараживания использованного оснащения. Подготовительный этап выполнения манипуляции. 1. Информировать больного (близких родственников) о необходимости выполнения и сущности манипуляции. 2. Получить согласие больного (близких родственников) на выполнение манипуляции. 3. Взять пузырь и заполнить его кусочками льда. 4. Вытеснить из пузыря воздух. 5. Плотно завинтить пробку. Основной этап выполнения манипуляции. 6. Подвесить пузырь с помощью пеленки к кроватке или приложить к назначенной области. Для профилактики отморожения при прикладывании пузыря завернуть его в пеленку, сложенную в несколько слоев. 7. В случае повторного применения сделать перерыв и вновь приложить (подвесить) пузырь. Заключительный этап выполнения манипуляции. 8. После окончания процедуры дезинфицировать наружную поверхность пузыря. 9. Вымыть и просушить руки, обработать кремом при необходимости 39. Действия при контакте с биологическими средами пациента. Первая помощь при уколе использованной иглой. - в случае порезов и уколов немедленно снять перчатки, вымыть руки с мылом под проточной водой, обработать руки 70%-м спиртом, смазать ранку 5%-м спиртовым раствором йода; - при попадании крови или других биологических жидкостей на кожные покровы это место обработать 70%-м спиртом, обмыть водой с мылом и повторно обработать 70%-м спиртом; - при попадании крови и других биологических жидкостей на слизистую глаз, носа и рта: ротовую полость промыть большим количеством воды и прополоскать 70% раствором этилового спирта, слизистую оболочку носа и глаза обильно промыть водой (не тереть); - при попадании крови и других биологических жидкостей на халат медицинского работника, одежду: снять рабочую одежду и погрузить в дезинфицирующий раствор или в бикс (бак) для автоклавирования. При наличии риска заражения ВИЧ-инфекцией необходимо в течение первых двух часов после аварии, но не позднее 72 часов обратиться в лечебное учреждение для начала приема антиретровирусных препаратов, в целях постконтактной профилактики заражения ВИЧ. 40. Алгоритм гигиенической обработки рук. Пункт первый. Снимите с рук украшения (кольца, браслеты, опускающиеся ниже запястья и пр.). Пункт второй. Откройте кран, вымойте руки с мылом. Пункт третий. Снова намыльте руки (как с внутренней, так и с наружной стороны, между пальцами), смойте мыло с рук. Пункт четвертый. Высушите с помощью электрополотенца или вытрите руки насухо, желательно с помощью одноразового полотенца. При необходимости, на высушенные руки нанести кожный антисептик в соответствии с инструкцией по применению. 1. Ладонь к ладони тереть возвратно0поступательными движениями пять - шесть раз. 2. Правой ладонью растирать над левой тыльной поверхностью пять – шесть раз. 3. Левой ладонью растирать над правой тыльной поверхностью пять – шесть раз 4. Ладонь к ладони пять-шесть раз: пальцы одной руки в межпальцевых промежутках другой. Тереть внутренние поверхности пальцев вверх и вниз. 5. Соединить пальцы в замок. Тыльная сторона согнутых пальцев растирает ладонь другой руки пять-шесть раз. 6. Охватить основание большого пальца левой кисти между большим и указательным пальцами правой кисти для вращательного трения больших пальцев пять – шесть раз. Повторить на запястье пять-шесть раз и поменять руки. 7. Круговыми движениями тереть ладонь левой кисти кончиками пальцев правой кисти, поменять руки. Если не было контакта с выделениями или кровью пациента, проводится гигиеническая обработка спиртсодержащим антисептиком без предварительного мытья рук. 41. Смена постельного белья на кровати у больного, находящегося на постельном режиме. Алгоритм действий медицинской сестры: Поперечный способ применяется, когда пациента нельзя повернуть на бок, но можно посадить или приподнять верхнюю часть туловища. 1. Вымойте руки, наденьте перчатки. 2. Простыню скатайте валиком по ширине на 2/3. 3. Попросите санитарку приподнять пациента, поддерживая его за спину и плечи. 4. Уберите подушки, скатайте валиком грязную простыню к спине пациента. 5. Чистую простыню раскатайте валиком к спине пациента. 6. Подложите подушки в чистых наволочках, опустите пациента на подушки. 7. Попросите санитарку приподнять пациента в области таза. 8. Скатайте грязную простыню с освободившейся части кровати и раскатайте чистую, положите пациента. 9. Попросите санитарку приподнять ноги пациента. 10. Уберите с кровати грязную простыню в непромокаемый мешок и раскатайте до конца чистую. Алгоритм действий медицинской сестры: Продольный способ применяется, когда пациента можно повернуть на бок. Вымойте руки, наденьте перчатки. Чистую простыню сложите валиком по длине на 2/3. Уберите одеяло, осторожно приподнимите голову пациента и уберите подушки. Поверните пациента на бок от себя. На освободившейся половине постели скатайте грязную простыню валиком к середине кровати (под пациента). На освободившуюся часть кровати раскатайте подготовленную чистую простыню валиком к пациенту. Поверните пациента на другой бок лицом к себе. Уберите с кровати грязную простыню в непромокаемый мешок и раскатайте до конца чистую. Уложите пациента на спину, подложите подушки в чистых наволочках. Смените пододеяльник, укройте пациента одеялом. Снимите перчатки, вымойте руки. 42. Уход за полостью рта больного. Уход за полостью рта осуществляется всеми больными ежедневно, больные чистят зубы 2- 3 раза в день, желательно после каждого приема пищи, при отсутствии возможности пациенты могут полоскать рот после еды слегка подсоленной водой (1/4 чайной ложки поваренной соли на стакан воды) или раствором питьевой соды (1/2 чайной ложки на стакан воды). Тяжелобольным уход за полостью рта осуществляет медицинская сестра. 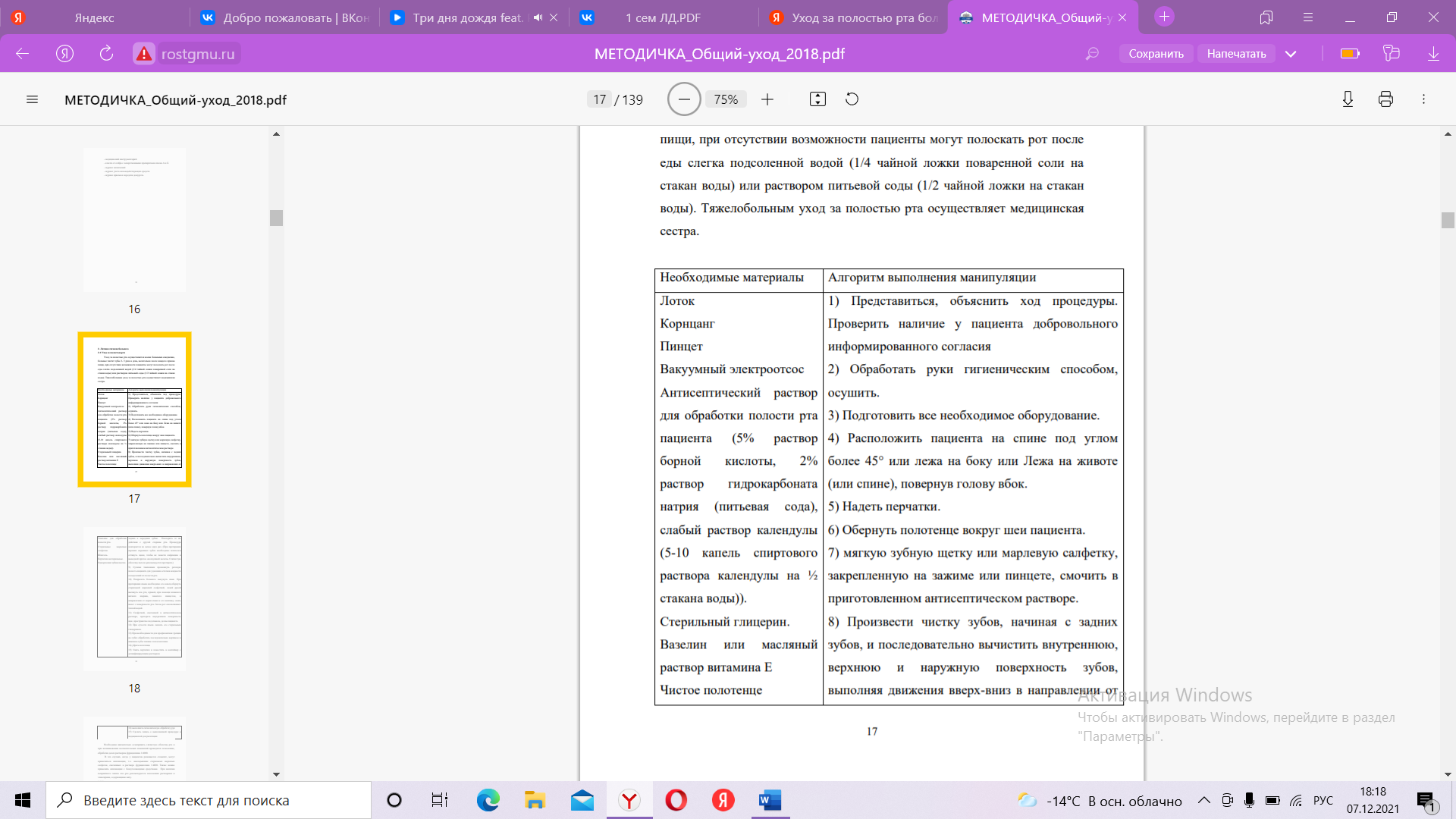 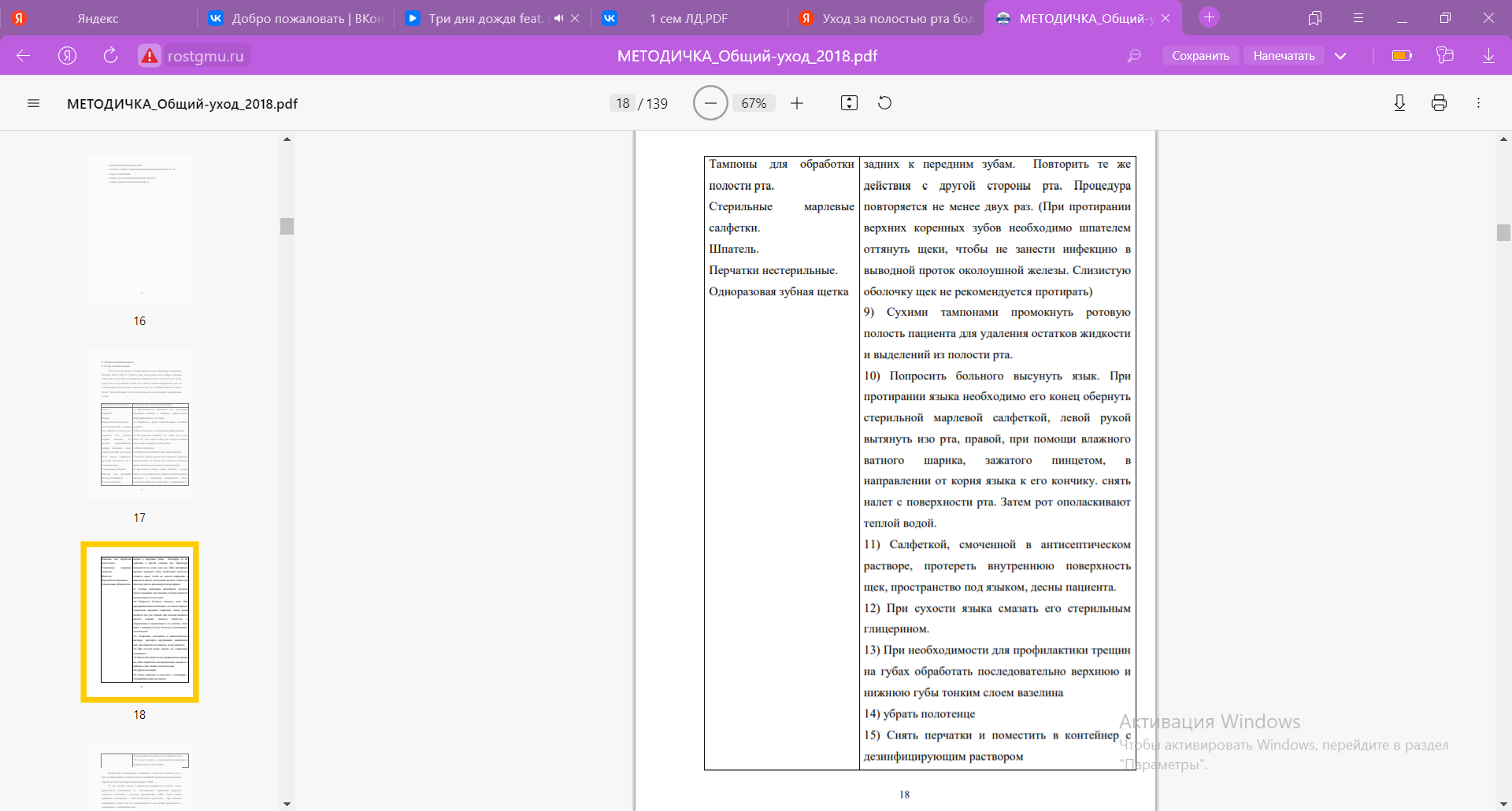 Необходимо внимательно осматривать слизистую оболочку рта и при возникновении воспалительных изменений проводится полоскание, обработка десен раствором фурациллина 1:4000. В тех случаях, когда у пациентов развивается стоматит, могут применяться аппликации, т.е. накладывание стерильных марлевых салфеток, смоченных в растворе фурациллина 1:4000. Также можно применять аппликации с болеутоляющими средствами. При наличии неприятного запаха изо рта рекомендуются полоскания растворами и эликсирами, содержащими мяту. 43. Закапывание капель в глаза, уши, носовые проходы. Последовательность действий: 1. Прочитать название лекарственного средства. 2. Сообщить пациенту необходимую информацию о предстоящей процедуре. 3. При необходимости предварительно провести туалет носовых ходов, ушных раковин, наружного слухового прохода, глаз. Закапывание капель в нос: 1. Усадить пациента со слегка запрокинутой головой или уложить на спину без подушки. 2. Вымыть руки, надеть перчатки. 3. Набрать в пипетку лекарственный раствор из флакона в объеме достаточном для проведения процедуры. 4. Наклонить голову пациента к правому плечу, если пациент сидит, повернуть вправо - если лежит. 5. Приподнять кончик носа пациента большим пальцем левой руки. 6. Ввести пипетку в правый носовой ход на глубину 1-1,5 см, стараясь не касаться слизистой носа и закапать 3-4 капли. 7. Аналогично через 20-30 секунд закапать лекарственный раствор в левый носовой ход. 8. Провести дезинфекцию пипетки. 9. Снять перчатки, погрузить в емкость с дезинфицирующим средством, вымыть руки. II. Закапывание капель в ухо 1. Поставить флакон с лекарственным раствором в емкость с горячей водой и подогреть до температуры тела (36-37°С). 2. Уложить пациента на бок. 3. Вымыть руки, надеть перчатки. 4. Набрать в пипетку лекарственный раствор. 5. Проверить температуру лекарственного раствора (нанести раствор на тыльную поверхность ладони). 6. Оттянуть левой рукой ушную раковину верх и назад (для выпрямления наружного слухового прохода). 7. Закапать 2-3 капли лекарственного раствора в ухо. 8. При наличии перфорации барабанной перепонки слегка надавить несколько раз на козелок с целью распределения лекарственного препарата в барабанной полости. 9. Ввести в наружный слуховой проход пациента марлевый тампон. 10. Попросить пациента полежать в данном положении 10-15 минут. 11. Спросить пациента о самочувствии. 12. Аналогично закапать лекарственный раствор в другое ухо. 13. Провести дезинфекцию предметов ухода. 14. Снять перчатки, поместить в емкость с дезинфицирующим средством, вымыть руки. Осложнение: ожог слизистой оболочки барабанной перепонки и барабанной полости. Закапывание капель в глаз. 1. Усадить пациента или уложить на спину без подушки лицом к источнику- света со слегка запрокинутой головой. 2. Вымыть руки, надеть перчатки. 3. Набрать правой рукой в пипетку лекарственный раствор. 4. Взять в левую руку стерильный марлевый шарик. 5. Попросить пациента посмотреть вверх. 6. Оттянуть нижнее веко левой рукой с помощью марлевого шарика. 7. Закапать в нижний конъюктевальный мешок 1-2 капли лекарственного раствора ближе к носу (не подносить пипетку близко к конъюнктиве!). 8. Попросить пациента закрыть глаза и повращать глазное яблоко для равномерного распределения лекарственного раствора. 9. Промокнуть шариком остатки капель у внутреннего угла глаза. 10. Аналогично закапать капли в другой глаз. 11. Спросить пациента о самочувствии. 12. Поместить весь использованный материал в соответствующие емкости с дезинфицирующими средствами. 13. Снять перчатки, погрузить в емкость с дезинфицирующим средством, вымыть руки. Примечание: 1. Для каждого лекарственного препарата нужна отдельная пипетка; 2. Флаконы с лекарственным раствором, если они хранятся в холодильнике, необходимо вынуть не менее, чем за 2 часа до применения. 44. Профилактика пролежней. Позиционирование больного. Лечение пролежней, как правило, состоит из регулярных перевязок имеющихся ран и предупреждения появления новых пролежней. Терапию подбирает лечащий врач, ссылаясь на индивидуальные потребности пациента, непереносимость им определенных лекарственных препаратов и стадии самого заболевания. Самостоятельно подбирать препараты не желательно, поскольку неумелый подход может лишь усугубить ситуацию. Обработка раны происходит один-два раза в день неагрессивными препаратами, такими как, например, хлоргексидин, после чего накладывается повязка с ранозаживляющими мазями. Если уход за лежачим больным происходит дома без участия специалиста, перед обеззараживающими манипуляциями сначала следует оценить общее состояние пролежня – установить, имеется ли в ране наличие некроза (серо-желтые или черные мягкие ткани по краям раны), а также классифицировать степень пролежня. Современная медицина определяет несколько видов пролежней: 1 стадия пролежня. Кожный покров на месте костного выступа раздражен, имеется венозная эритема, общее локальное покраснение. Пациент жалуется на повышенную чувствительность в данном месте, или напротив – на онемение. В некоторых случаях наблюдается повышение температуры тела до субфебрильных показателей; 2 стадия пролежня. Имеется небольшая рана, поврежден эпидермис и часть дермы. На месте локализации пролежня появляется пузырь, наполненный гнойными массами розоватого или желтоватого оттенка; 3 стадия пролежня. Некроз распространяется по всей глубине дермы, захватывая подкожную жировую клетчатку. Сам пролежень выглядит как кратерообразная рана с дном из омертвевшей ткани грязно-желтого или серого цвета; 4 стадия пролежня. Пролежень достигает сухожилий, мышц и костей. Некротические массы на дне пролежня имеют черный оттенок. Пролежни любой стадии желательно лечить под контролем опытного врача. Медицинский персонал Юсуповской больницы регулярно проводит повышение квалификации, что позволяет всегда лечить наших пациентов самыми современными методиками и препаратами. Профилактика пролежней у лежачих больных: алгоритм действий Наилучшая профилактика пролежней - это качественный и регулярный уход за больным, который может проводиться как дома, так и в стенах стационара. К основным правилам выполнения уходовых манипуляций относятся: регулярная смена и стирка белья неагрессивными порошками. Поскольку больной постоянно контактирует с ложем, белье, на котором он лежит, всегда должно быть чистым. Грязные простыни являются рассадником вредоносных микроорганизмов, которые могут спровоцировать развитие не только пролежней, но и других дерматологических заболеваний. Если человек страдает недержанием мочи и кала, следует пользоваться специальными средствами гигиены, такими как одноразовые подстилки или памперсы для взрослых; подкладывание под крестец, затылок и другие необходимые места специального резинового круга, перестеленного гипоаллергенной пленкой. Резиновый подкладной круг является незаменимым средством в уходе за лежачими больными. Благодаря полости внутри него, рана не соприкасается с поверхностью, находясь в пространстве, тем самым не возникает болевых ощущений и не происходит присоединение инфекции; следует регулярно, раз в час переворачивать больного на другой бок для восстановления кровообращения и предупреждения застоя лимфы и крови в определенном участке кожи; по рекомендации врача можно выполнять легкие расслабляющие массажи в местах возможного образования пролежней; регулярное обмывание лежачего больного под теплой проточной водой с использованием мягких моющих средств гигиены. По наставлению врача также следует протирать места мацерации неагрессивным антисептическим раствором, после чего используя детскую присыпку. |
