Билеты Микробиология. 1. Бактериофаги (фаги)
 Скачать 0.53 Mb. Скачать 0.53 Mb.
|
|
Специфический иммунитет Лимфоидная ткань Кроме лимфатических узлов, расположенных за пределами полости рта и "обслуживающих" ее ткани, в ней самой располагаются четыре лимфоидных образования, различающихся по своему строению и функциям. Миндалины (небные и язычные) являются единственными лимфоидными образованиями полости рта, имеющими классическую структуру лимфатических фолликулов, состоящих из перифолликулярных В- и Т-клеток. Плазмоциты и лимфоциты слюнных желез участвуют в синтезе slgA. В деснах располагается лимфоидное скопление, образованное лимфоцитами, макрофагами и полиморфноядерными лейкоцитами, которое играет основную роль в иммунном конфликте с бактериями зубных отложений. Итак, основным назначением лимфоидной ткани ротовой полости является прежде всего синтез slgA и антибактериальная защита слюнных желез. Клеточные элементы специфического иммунитета слизистой оболочки Т-лимфоциты. В зависимости от специализации Т-лимфоциты способны или многократно усиливать местный иммунный ответ на появление чужеродного агента, или непосредственно уничтожать сам чужеродный агент. Плазмоциты (и В-лимфоциты). Играют важную роль в синтезе и секреции иммуноглобулинов, эффективны только в присутствии Т-лимфоцитов и клеток-хелперов (фагоцитов). Мастоциты. Являясь мощными индукторами местной воспалительной реакции, мастоциты играют второстепенную роль в борьбе с инфекциями слизистых оболочек полости рта. Специфический гуморальный иммунитет полости рта IgG. В небольшом количестве IgG попадают в полость рта с током крови, но они могут также синтезироваться непосредственно в ней плазмоцитами после специфической стимуляции. Затем они поступают в место иммунного конфликта - в подслизистый или слизистый слой. IgM. Попадая в полость рта теми же путями, что и IgG, IgM быстрее появляются на месте иммунного конфликта. Они менее эффективны, чем IgG, но оказывают важное иммуностимулирующее действие на местную лимфатическую систему. IgA. Гиперсекреция IgA в слюне позволяет считать данный класс иммуноглобулинов самым важным в местной иммунной защите полости рта. Следует также отметить менее заметную, но важную роль несекреторных IgA, вырабатываемых плазмоцитами и попадающих с током крови на место иммунного конфликта. 3сиб язва Сибирская язва известна с глубокой древности. Возбудитель ее — Вacillis anthracis — впервые был описан Поллендером (1849) и Давеном (1850). Большой вклад в изучение сибирской язвы внесли Кох (1876), Пастер (1881) и Л. С. Ценковский (1883). Морфология и биологические свойства. Возбудитель сибирской язвы (В. anthracis) представляет собой крупную палочку с обрубленными концами (в среднем 1,5X8 мкм). В окрашенном препарате палочки располагаются одиночно, попарно или цепочкой (рис. 38, 1)стрептобациллы. 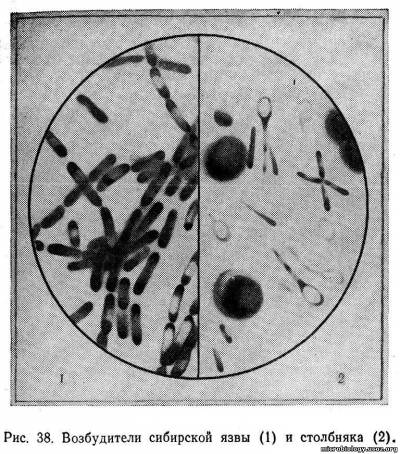 Грамположительны. Микроб неподвижен, окружен прозрачной капсулой, образование которой характерно для вирулентных штаммов. Капсула образуется как в организме больных людей и животных, так и при культивировании на специальных питательных средах. В неблагоприятных условиях внешней среды при доступе кислорода и температуре от 15 до 42°С микроб образует спору, которая располагается центрально и имеет овальную форму. Диаметр ее не превышает поперечника клетки. При попадании в благоприятную среду споры прорастают в течение нескольких часов. Возбудитель сибирской язвы относится к факультативным аэробам. Оптимальная температура роста 35— 37°С и рН 7,4—8,0. Микроб нетребователен к питательным средам, поэтому может расти даже на таких субстратах, как настой соломы, сырой и вареный картофель, экстракты злаков, гороха и др. На мясо-пептонном агаре рост настолько характерен, что имеет диагностическое значение. Через 24 ч роста появляются колонии: серебристо-серые, зернистые, диаметром 3—5 мм, с бахромчатыми краями и отходящими от них пучками нитей, напоминающими голову медузы или львиную гриву. Такой рост (R-форма) характерен для вирулентных штаммов. В старых культурах появляются гладкие S-формы колоний, авирулентные. В бульоне через 18—24 ч образуется осадок в виде хлопьев - вата, а сам бульон остается прозрачным. Биохимическая активность невелика: разлагает глюкозу, мальтозу, сахарозу с образованием кислоты, молоко медленно свертывает и пептонизирует. Характерен рост в столбике желатина: в виде «опрокинутой елочки», позже желатин воронкоооразно разжижается; на кровяном агape не дает гемолиза, чем отличается от сходных с ним почвенных и ложносибиреязвенных бацилл. Патогенетическими факторами возбудителя сибирской язвы являются его способность продуцировать экзотоксин и образовывать капсулу. С экзотоксином связывают воспалительное и летальное действие возбудителя. Обнаружено, что токсин также подавляет фагоцитарную активность лейкоцитов. Капсула препятствует фагоцитозу бацилл, способствуя проявлению действия основного патогенетического фактора — токсина. Токсин вызывает в организме повышение проницаемости сосудов, расстройство дыхания вследствие поражения центральной нервной системы, изменяет клеточный и химический состав крови. Устойчивость. Вегетативные формы малоустойчивы: в трупе погибают в течение 1—3 сут, при 60°С — через 15 мин, а при 75°С — через минуту. Споры сибиреязвенных бацилл отличаются большой устойчивостью. Они сохраняются во внешней среде длительнее, чем все другие известные патогенные спорообразующие микробы. Выдерживают сухой жар 120—140°С в течение 2—3 ч, автоклавирование при 120°С — 5—10 мин. Дезинфицирующие растворы (сулема 1 : 1000, 5% раствор карболовой кислоты, 5—10% раствор хлорамина) убивают их только за несколько часов, а этиловый спирт в концентрациях от 25% до абсолютного — за 50 дней. Антигенная структура. Возбудитель сибирской язвы содержит в клеточной стенке полисахаридный антиген и капсульный протеиновый антиген. К обоим антигенам в организме вырабатываются антитела, но защитными свойствами они не обладают. В организме животных и человека микроб образует особый протективный антиген, который обусловливает состояние иммунитета. Патогенность. Сибирской язвой болеют преимущественно домашние травоядные животные. Заражение животных происходит главным образом через инфицированный корм, что приводит к развитию кишечной формы сибирской язвы и сопровождается выделением большого количества микробов с испражнениями. В лабораторных условиях наиболее чувствительны к сибирской язве морские свинки, белые мыши и кролики. При подкожном введении даже небольших доз микроба животные погибают через 2—4 дня. На вскрытии сибиреязвенные бациллы обнаруживаются в крови и различных органах. Патогенез и клиника. Инкубационный период при сибирской язве длится 2—3 дня. Различают несколько клинических форм заболевания в зависимости от способа заражения: кожную, легочную и кишечную. Наиболее часто (в 98% случаев) встречается кожная форма болезни. На месте внедрения бацилл сибирской язвы появляется красное пятнышко, которое затем превращается в папулу, пустулу и при усилении воспалительного процесса — в сибиреязвенный карбункул. Чаще всего он располагается на лице, руках и других открытых частях тела. Общее состояние больного тяжелое: температура 0°С сильная головная боль, увеличение регионарных лимфатических узлов. Обычно кожная форма при своевременном лечении заканчивается выздоровлением. Однако при неблагоприятном течении возбудитель может попасть в кровь, что приводит к развитию сепсиса и заканчивается, как правило, летально. Легочная форма возникает только у человека и характеризуется высокой температурой, развитием бронхопневмонии, тяжелой одышкой и другими симптомами. При кишечной форме наблюдаются боли в животе, вздутие, диспепсические явления. При легочной и кишечной формах прогноз неблагоприятный — заболевание заканчивается смертью больного. В очень редких случаях при массивном заражении вирулентными штаммами сибиреязвенных бацилл развивается (первично) септическая форма, приводящая к летальному исходу. Иммунитет. При сибирской язве нестойкий, возможны повторные заболевания. Основная роль в защите организма принадлежит фагоцитарной реакции, обусловленной образованием протективного антигена. Микробиологическая диагностика. В лабораторию направляют патологический материал, взятый у больного: отделяемое карбункула, мокроту, испражнения, кровь, материал от животных (шерсть, кожа, мясо, трупный материал и др.), воду, почву, смывы с различных объектов внешней среды. Лабораторная диагностика сибирской язвы складывается из микробиологического исследования, биопробы, кожно-аллергической пробы, реакции термопреципитации по Асколи. При микробиологическом исследовании готовят мазок из патологического материала, окрашивают по Граму, микроскопируют. Затем материал засевают на мясо-пептонный агар и мясо-пептонный бульон и выращивают сутки в термостате при 37°С. Выделенную культуру идентифицируют по морфологическим и культуральным свойствам. Для выделения чистой культуры сибиреязвенных бацилл, исследуемый материал можно вводить подкожно морским свинкам или белым мышам (биопроба). Животные погибают обычно через 1—2 дня. Характерная патологоанатомическая картина при вскрытии и микроскопия мазков из различных органов (наличие капсульных сибиреязвенных бацилл) помогают поставить диагноз. Применяют также кожно-аллергическую пробу, положительную уже с первых дней заболевания. Метод основан на способности организма больного отвечать местной аллергической реакцией на введение сибиреязвенного аллергена (антраксин). С целью обнаружения сибиреязвенного антигена в различных объектах (кожевенное, меховое сырье и др.) используют реакцию термопреципитации Деколи с преципитирующей противосибиреязвенной сывороткой. Реакция эта высокочувствительна, отрицательный результат исключает наличие сибирской язвы. Профилактика и лечение. Поскольку источником инфекции являются животные, основные профилактические мероприятия проводит ветеринарная служба. Специфическая профилактика — введение живой сибиреязвенной вакцины СТИ, полученной из бескапсульного штамма бацилл сибирской язвы. Вакцинацию проводят по эпидемиологическим показаниям лицам, связанным с животноводством. Иммунитет после прививки сохраняется до года. Для лечения используют антибиотики, специфическую противосибиреязвенную сыворотку и глобулин. 27 билет(помойму был уже) 1)Стерилизация,оценка стерилизации Стерилизация – полное освобождение какого- либо предмета от всех видов микроорганизмов, включая бактерии, их споры, грибы, вирионы, находящиеся на поверхностях, оборудовании, в пищевых продуктах и лекарствах. Существует три основных метода стерилизации: тепловой, лучевой, химической. Тепловая стерилизацияоснована на чувствительности микробов к высокой температуре. При 60 "С и наличии воды происходит денатурация белка, деградация нуклеиновых кислот, липидов, вследствие чего вегетативные формы микробов погибают. Споры, содержащие очень большое количество воды в связанном состоянии и обладающие плотными оболочками, инактивируются при 160—170 °С. Для тепловой стерилизации применяют, в основном, сухой жар и пар под давлением. Стерилизацию сухим жаром осуществляют в воздушных стерилизаторах (прежнее название — «сухожаровые шкафы или печи Пастера»). Воздушный стерилизатор представляет собой металлический плотно закрывающийся шкаф, нагревающийся с помощью электричества и снабженный термометром. Обеззараживание материала в нем производят, как правило, при 160 °С в течение 120 мин. Однако возможны и другие режимы: 200 °С - 30 мин, 180 "С - 40 мин. Стерилизуют сухим жаром лабораторную посуду и другие изделия из стекла, инструменты, силиконовую резину, т. е. объекты, которые не теряют своих качеств при высокой температуре. Большая часть стерилизуемых предметов не выдерживает подобной обработки, и поэтому их обеззараживают в паровых стерилизаторах. Обработка паром под давлением в паровых стерилизаторах (старое название — «автоклавы») является наиболее универсальным методом стерилизации. Паровой стерилизатор (существует множество его модификаций) — металлический цилиндр с прочными стенками, герметически закрывающийся, состоящий из водопаровой и стерилизующей камер. Аппарат снабжен манометром, термометром и другими контрольно-измерительными приборами. В автоклаве создается повышенное давление, что приводит к увеличению температуры кипения. Поскольку кроме высокой температуры на микробы оказывает воздействие и пар, споры погибают уже при 120 °С. Наиболее распространенный режим работы парового стерилизатора: 2 атм — 121 °С — 15—20 мин. Время стерилизации уменьшается при повышении атмосферного давления, а следовательно, и температуры кипения (136 °С — 5 мин). Микробы погибают за несколько секунд, но обработку материала производят в течение большего времени, так как, во-первых, высокая температура должна быть и внутри стерилизуемого материала и, во-вторых, существует так называемое поле безопасности (рассчитанное на небольшую неисправность автоклава). Стерилизуют в автоклаве большую часть предметов: перевязочный материал, белье, коррозионно-устойчивые металлические инструменты, питательные среды, растворы, инфекционный материал и т. д. Одной из разновидностей тепловой стерилизации является дробная стерилизация, которую применяют для обработки материалов, не выдерживающих температуру выше 100 °С, например, для стерилизации питательных сред с углеводами, желатина. Их нагревают в водяной бане при 80 °С в течение 30—60 мин. В настоящее время применяют еще один метод тепловой стерилизации, предназначенный специально для молока — ультравысокотемпературный (УВТ): молоко обрабатывают в течение нескольких секунд при 130—150 °С. Химическая стерилизацияпредполагает использование токсичных газов: оксида этилена, смеси ОБ (смеси оксида этилена и бромистого метила в весовом соотношении 1:2,5) и формальдегида. Эти вещества являются ал-килирующими агентами, их способность в присутствии воды инактивировать активные группы в ферментах, других белках, ДНК и РНК приводит к гибели микроорганизмов. Стерилизация газами осуществляется в присутствии пара при температуре от 18 до 80 °С в специальных камерах. В больницах используют формальдегид, в промышленных условиях — оксид этилена и смесь ОБ. Перед химической стерилизацией все изделия, подлежащие обработке, должны быть высушены. Этот вид стерилизации небезопасен для персонала, для окружающей среды и для пациентов, пользующихся простерилизованными предметами (большинство стерилизующих агентов остается на предметах). Однако существуют объекты, которые могут быть повреждены нагреванием, например, оптические приборы, радио- и электронная аппаратура, предметы из нетермостойких полимеров, питательные среды с белком и т. п., для которых пригодна только химическая стерилизация. Например, космические корабли и спутники, укомплектованные точной аппаратурой, для их деконтаминации обезвреживают газовой смесью (оксид этилена и бромистого метила). В последнее время в связи с широким распространением в медицинской практике изделий из термолабильных материалов, снабженных оптическими устройствами, например эндоскопов, стали применять обезвреживание с помощью химических растворов. После очистки и дезинфекции прибор помещают на определенное время (от 45 до 60 мин) в стерилизующий раствор, затем прибор должен быть отмыт стерильной водой. Для стерилизации и отмывки используют стерильные емкости с крышками. Простерилизованное и отмытое от стерилизующего раствора изделие высушивают стерильными салфетками и помещают в стерильную емкость. Все манипуляции проводят в асептических условиях и в стерильных перчатках. Хранят эти изделия не более 3 суток. Лучевая стерилизацияосуществляется либо с помощью гамма-излучения, либо с помощью ускоренных электронов. Лучевая стерилизация является альтернативой газовой стерилизации в промышленных условиях, и применяют ее также в тех случаях, когда стерилизуемые предметы не выдерживают высокой температуры. Лучевая стерилизация позволяет обрабатывать сразу большое количество предметов (например, одноразовых шприцев, систем для переливания крови). Благодаря возможности широкомасштабной стерилизации, применение этого метода вполне оправданно, несмотря на его экологическую опасность и неэкономичность. Еще одним способом стерилизации является фильтрование. Фильтрование с помощью различных фильтров (керамических, асбестовых, стеклянных), а в особенности мембранных ультрафильтров из коллоидных растворов нитроцеллюкозы или других веществ позволяет освободить жидкости (сыворотку крови, лекарства) от бактерий, грибов, простейших и даже вирусов. Для ускорения процесса фильтрации обычно создают повышенное давление в емкости с фильтруемой жидкостью или пониженное давление в емкости с фильтратом. В настоящее время все более широкое применение находят современные методы стерилизации, созданные на основе новых технологий, с использованием плазмы, озона. 2)Антигены бактерий и вирусов Антигены – вещества генетически чужеродные для того организма куда они поступают, которые попав в организм вызывают разные формы иммунного ответа. Основные всойства антигенов: Чужеродность при парентеральном введении Антигенность (специфичность) Имунногеннность. Чужеродность: лучше всего проявляется на белках, антигены всегда органические вещества. В структуре белковых молекул реализуется специфичность работы генома каждого организма, такие вещества как аминокислоты, моносахара, азотистые основания, простые соединения (химические элементы) имеют у всех организмов одинаковую структуру и антигенами не явояются. Есть сильные антигены – микробные экзотоксины, белки сыворотки крови и слабые антигены – желатин, гемоглобин, инсулин (антигенные свойства связаны с низкой молекулярности). Антигенность зависит так же от молекулярной массы. Чем больше различий в аминокислотной последовательности тем выше антигенные свойства. Например такие белки как гистоны, за 1,5 млрд лет в них произошли всего 2 аминокислотных замены. Полисахариды антигенные свойства слабее, поэтому они, а также липо-поли-сахаридные комплексы проявляют антигенные свойства слабенько, но некоторые например моно, олиго сахара, липиды являются гаптенами т.е. неполноценными антигенами. Полноценные антигены при введении в организм вызывают иммунный ответ и способны с антителами или Т-лимфоцитами взаимодействовать как in vivo так и in vitro. Им присуще 2 функции: Вызвать иммунный ответ Способны вступить с ними в взаимодействие Неполноценным антигенами присуще только способность вступать в взаимодействие и не способны вызвать образование антител. Гаптены легко соединяются с белками носителями и в таком виде становятся полноценными антигенами при этом их специфичность определяется молекулами гаптена, а белок выполняет роль носителя. Что бы превратить в гаптен в антиген надо присоединить белок. Липиды, глицерины – являются гаптенами. Нуклеиновые кислоты – слабые антигены. Антигенные свойства зависят от дозы, от метода введения и от жесткости его структуры (насколько устойчив к протеолитическим ферментам) Антигенные совйства могут быть усилены если к антигену добавить адъювант – неорганические вещества (гидроксид алюминия, квасцы, липиды; синтетические – полиоксидон; органические – цитоксины). Адъюванты повышают антигенные свойства и усиливают иммунный ответ т.е. имунногеность. Специфичность: ей обладают поверхностные структуры антигена и носят название активных центров (эпитопов) именно эти группы распознаются макрофагами, В-лимфоцитами и является активными центрами антигена. Количество этих групп разнообразное. Активные центры антигена определяют силу связи между антигеном и антителом т.е. определяю последнюю стадию иммунного ответа. Среди гаптенов различают полугаптены – неорганические радикалы (йод, бром, азот, -ОН), которые присоединяясь к белковой молекуле могут изменять специфичность и они вызывают выработку антител, которые и располагаются на поверхности полного белкового антигена. Проантигены – гаптены, которые соединяются с белками организма при введении парентерально и сенсибилизировать такой организм как аутоантиген. В качестве проантигена может выступить любой лекарственные препарат. Классификация антигенов. Видоспецифические Типоспецифически Группоспецифические Общие антигены Гетероантигены |
