микроциркуляция. микроциркуляция патфиз. 1. Классификация основных форм нарушений микроциркуляции
 Скачать 1.26 Mb. Скачать 1.26 Mb.
|
|
18.Причины и механизмы развития основных патогенетических видов венозной гиперемии. Предрасполагающие факторы: наследственная слабость эластического аппарата вен, недостаточное развитие и пониженный тонус гладкомышечных элементов их стенок, длительное пребывание в вертикальном положении. Венозная гиперемия развивается также при ослаблении функции правого желудочка сердца, уменьшении присасывающего действия грудной клетки при экссудативном плеврите, затруднении кровотока в малом круге кровообращения (пневмосклероз, эмфизема легких, ослабление функции левого желудочка). Причины венозной гиперемии Механическое препятствие оттоку венозной крови от тканей или органа в результате сужения просвета венул или вен при: – их сдавлении (опухолью, отёчной тканью, рубцом, жгутом, тугой повязкой); – их обтурации (тромбом, эмболом, опухолью); – сердечной недостаточности; – низкой эластичности венозных стенок, сочетающейся с образованием в них расширений (варикозов) и сужений. Проявления венозной гиперемии (рис. 7) 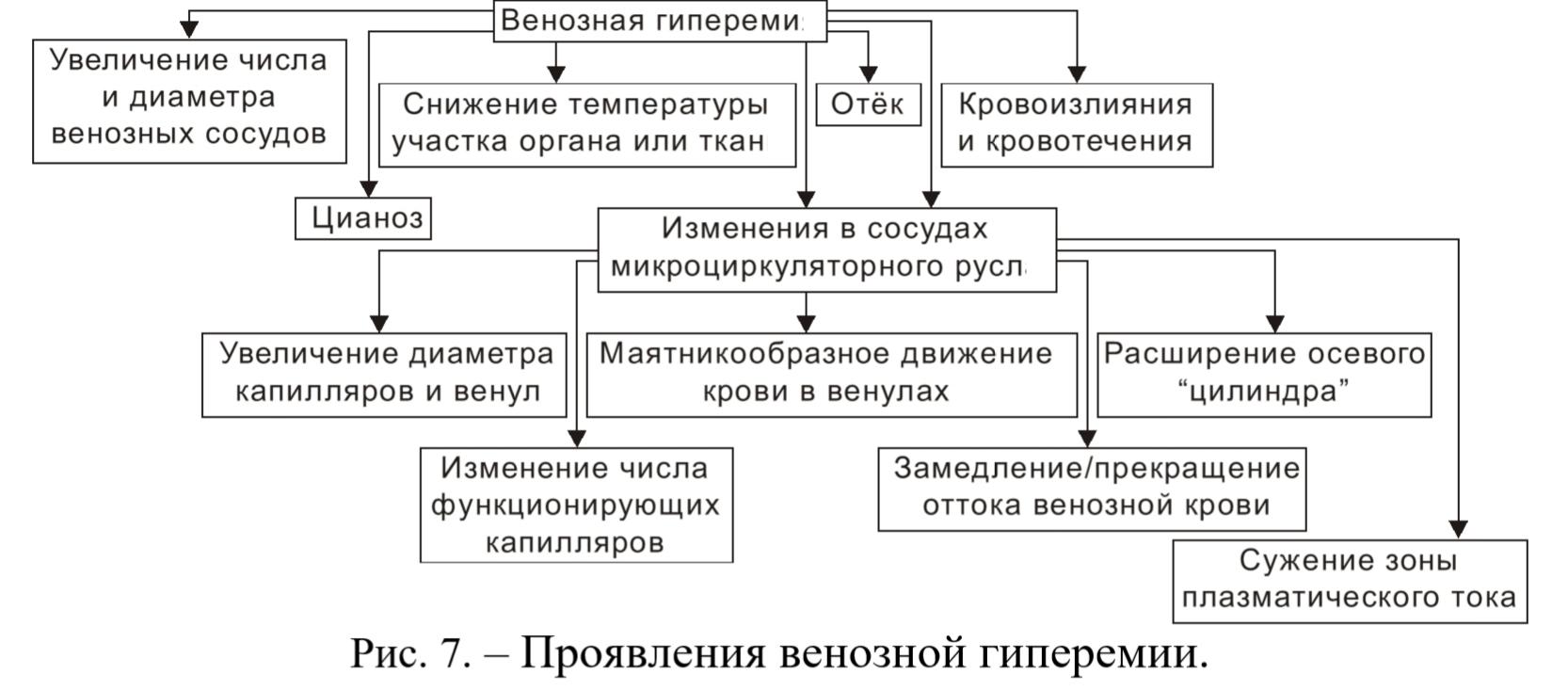 Гемодинамика при венозной гиперемии характеризуется уменьшением оттока крови при неизменном её притоке. Вследствие этого переполняются кровью и растягиваются венулы и капилляры, преимущественно, их венозные концы. Давление в венулах растет, артериоло-венулярный градиент давления понижается и, как следствие, уменьшается объёмная и, особенно, линейная скорость кровотока. При турбулентном характере потока крови утрачивается деление на осевой и плазматический кровоток. При прогрессирующем застое крови кровоток утрачивает равномерность. Появляется толчкообразное движение крови с пропульсией в систолу и остановкой в диастолу. Это отражает момент уравнивания давления в венулах с диастолическим артериальным. При маятникообразном движении крови ортоградный ток в систолу сменяется ретроградным — в диастолу. Это связано с отражением крови от тромба или иного механического препятствия. И толчкообразный, и маятникообразный кровоток возможны только на фоне значительного перерастяжения капилляров и венул и утраты их эластически-демпфирующих свойств. Из-за повышения гидростатического давления в обменных сосудах, точка околоравновесного состояния старлинговских сил сдвигается к венозному концу капилляра и транссудация плазмы идет почти по всей его длине. Так как прирост фильтрующего давления и площади фильтрации нивелирует противоотёчный буферный запас ткани, несмотря на активизацию лимфообразования, формируется отёк. Умеренно понижается парциальное напряжение кислорода в ткани и её рН, растет местное рСО2. При более или менее длительной венозной гиперемии поверхностные ткани охлаждаются. Артериоло-венулярная разница по кислороду увеличивается, так как каждый миллилитр медленно протекающей по сосудам крови теряет значительно больший процент кислорода, чем в норме. Поэтому содержание восстановленного гемоглобина в венозной крови растёт, а когда она превышает 5-6%, возникает цианоз — синюшная окраска кожи, слизистых или поверхности застойного органа (от греческого χυανοσ — тёмно-синий). В данном случае цианоз является периферическим, по механизму своего возникновения. При застое в венах малого круга кровообращения, из-за нарушения артериализации крови в лёгких, возможен и центральный цианоз. Периферический цианоз часто бывает холодным, в то время как центральный может быть тёплым, то есть не сопровождается венозным застоем. В начальной стадии венозной гиперемии какой-либо части тела цианотическая окраска кожи наблюдается только в её дистальных отделах (например, на кончиках пальцев), что именуют акроцианозом. Однако, по мере прогрессирования венозного застоя, цианоз охватывает всё большие площади кожи и становится разлитым. Вовлечённые в венозную гиперемию области внешне характеризуются увеличением объёма, припуханием. Венозные сосуды при длительном застое не просто расширяются, а приобретают извитой характер (так называемые вариксы). Основные патогенные факторы венозной гиперемии: – гипоксия (вначале циркуляторного типа, а при длительной гиперемии смешанного типа); – отёк ткани (в связи с увеличением гемодинамического давления на стенку венул и вен, повышения проницаемости их стенок, гиперосмии и гиперонкии в регионе венозной гиперемии); – множественные мелкоточечные кровоизлияния в ткани (в результате перерастяжения и разрывов стенок посткапилляров и венул); – кровотечения (внутренние и наружные). Механизм Венозная гиперемия начинается с максимального расширения прекапиллярных сфинктеров, которые становятся нечувствительными к вазоконстрикторным стимулам и венозный отток затрудняется. После этого замедляется ток крови в капиллярах и приносящих артериолах. Главной причиной развития венозной гиперемии является экссудация - выход жидкой части крови из микроциркуляторного русла в окружающую ткань. Экссудация сопровождается повышением вязкости крови, периферическое сопротивление кровотоку возрастает, скорость тока крови падает. Кроме того, экссудат сдавливает венозные сосуды, что затрудняет венозный отток и также усиливает венозную гиперемию. Развитию венозной гиперемии способствует набухание в кислой среде форменных элементов крови, сгущение крови, нарушение десмосом, краевое стояние лейкоцитов, образование микротромбов. Кровоток постепенно замедляется и приобретает новые качественные особенности из-за повышения гидростатического давления в сосудах: кровь начинает двигаться толчкообразно, когда в момент систолы сердца кровь продвигается вперед, а в момент диастолы кровь останавливается. При дальнейшем повышении гидростатического давления кровь в систолу продвигается вперед, а в момент диастолы возвращается обратно - т.е.возникает маятникообразное движение. Толчкообразное и маятникообразное движение крови определяет возникновение пульсирующей боли. Постепенно экссудация вызывает развитие стаза - обычное явление при воспалении. Как правило, стаз возникает в отдельных сосудах венозной части микроциркуляторного русла из-за резкого повышения ее проницаемости. При этом жидкая часть крови быстро переходит во внесосудистое пространство и сосуд остается заполненным массой плотно прилегающих друг к другу форменных элементов крови. Высокая вязкость такой массы делает невозможным продвижение ее по сосудам и возникает стаз. Эритроциты образуют "монетные столбики", границы между ними постепенно стираются и образуется сплошная масса в просвете сосуда - сладж (от англ. sludge - тина, грязь). 19.Клинические проявления венозной гиперемии. Клинико-морфологические проявления венозной гиперемии: синюшный цвет: слизистых оболочек, губ, кожных покровов, ногтей; отёк на коже; снижение температуры; высокое давление; снижена скорость тока крови; возможен венозный стаз (остановка кровотока). Характерные изменения в органах Печень Увеличена в размерах, дряблая, пестрый вид — «мускатная печень» — определяется следующими изменениями в капилляро-соединительнотканных структурах: - Полнокровие синусоидов; - Гибель гепатоцитов центральных отделов долек; - Дистрофия и гипертрофия периферических отделов долек; Повреждаются только центральные отделы долек, т.к. существует rеte mirabile — чудесная сеть кровоснабжения и они более активны. Вышеуказанные процессы могут приводить к индукции | Склероза | Цирроз (он в данном случае носит кардиоваскулярный характер) | Портальная гипертензия | Открытие порто-кавальных анастомозов Легкие Очень характерна бурая индурация (гемосидероз). Характерно утолщение базальной мембраны сосудов, также возникают диапедезные кровотечения. В просветах альвеол накапливаются макрофаги, которые поглощают обломки эритроцитов и вырабатывают гемосидерин, содержат ферритин. Это так называемые клетки сердечных пороков. Почки Цианотическая индурация почек. Наиболее полнокровны мозговое вещество и пирамидки. В последних наблюдается радиальная исчерченность, сосочки могут набухать и ущемляться в почечных чашечках. Неравномерность гиперемии объясняется существование так называемого юкстамедуллярного шунта — редуцированного кровотока (по многочисленным анастомозам на границе коркового и мозгового вещества), который наступает в силу вазоконстрикции артерий и артериол коркового вещества и особенно выражен при ишемии почки. Селезенка- Цианотическая индурация селезенки. Конечности-Цианоз, отек. Полости-Накопление тканевой жидкости. Последствия венозной гиперемии: – снижение специфической и неспецифических функций органов и тканей; – гипотрофия и гипоплазия структурных элементов тканей и органов; – некроз паренхиматозных клеток; – развитие соединительной ткани (склероз, цирроз) в органах. 20.Изменение линейной, объемной скорости кровотока и лимфотока при венозной гиперемии. если кратко, то УМЕНЬШАЕТСЯ ОБЪЕМНАЯ И ЛИНЕЙНАЯ СКОРОСТЬ КРОВОТОКА. Непосредственно перед местом препятствия для кровотока в венах кровяное давление повышается. Это ведет к замедлению кровотока в мелких артериях, капиллярах и венах. Если отток крови в венозную систему полностью прекращается, то давление перед препятствием возрастает настолько, что достигает диастолического давления в артериях, приносящих кровь в данный орган. В этих случаях кровь в сосудах останавливается во время диастолы сердца и опять начинает течь во время каждой систолы (толчкообразное движение). Если же давление в венах перед препятствием повышается еще больше, превышая диастолическое приводящих артерий, то нормальный ток крови наблюдается только во время систол сердца, а во время диастол наступает обратный толчок крови. Такой кровоток называется маятникообразным. 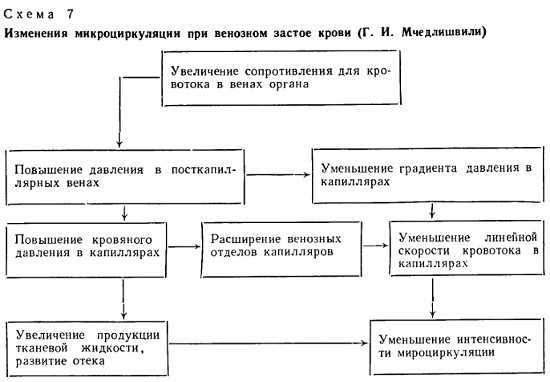 Повышенное внутрисосудистое давление начинает растягивать сосуды и вызывает их расширение. При венозном застое происходит расширение всех функционирующих вен, а также раскрытие тех венозных сосудов, которые до того не функционировали. Капилляры также расширяются, преимущественно в венозных отделах, так как степень повышения давления здесь больше и стенка более растяжима, чем вблизи артериол. Таким образом, внутрисосудистое давление увеличивается, а сила, противодействующая их растяжению, т. е. напряжение стенки, наоборот, уменьшается. Расширение сосуда происходит до тех пор, пока они не уравновесится, иначе неизбежен разрыв сосудистой стенки. Расширенные капилляры и вены, а также раскрытые ранее нефункционирующие сосуды заполнены кровью. Вследствие этого кровенаполнение органа при венозном застое крови всегда увеличивается. Хотя площадь поперечного сечения сосудистого русла органа при венозном застое увеличивается, линейная скорость кровотока падает значительно больше и потому объемная скорость кровотока оказывается закономерно уменьшенной. 21.Особенности обмена веществ в тканях при венозной гиперемии, последствия. (Конкретно про обмен веществ ничего нет, но можно сказать,что там все очень и очень плохо) Последовательная смена артериальной гиперемии венозной в зоне воспаления приводит к развитию явлений престаза, стаза, резкому снижению напряжения кислорода, что обусловливает подавление окислительно-восстановительных реакций, накопление промежуточных продуктов гликолиза, липолиза, протеолиза, в частности молочной, ПВК, жирных кислот, аминокислот и др. Избыточное накопление кислых метаболитов лежит в основе развития в зоне альтерации (совокупность нарушений метаболизма и деструктивных изменений в клетках и тканях организма) в начале компенсированного, а затем декомпенсированного метаболического ацидоза. На фоне венозной гиперемии в связи с развитием локального метаболического ацидоза возникает комплекс типовых нарушений: набухание митохондрий, разобщение процессов окислительного фосфорилирования и дыхания, снижение уровня макроэргических соединений в клетках, подавление различных энергозависимых реакций, в частности трансмембранного переноса ионов, синтеза белков и др. Венозная гиперемия оказывает повреждающее действие на ткани и органы за счёт ряда патогенных факторов. • Основные патогенные факторы: гипоксия (циркуляторного типа в начале процесса, а при длительном течении — смешанного типа), отёк ткани (в связи с увеличением гемодинамического давления на стенку венул и вен), кровоизлияния в ткани (в результате перерастяжения и разрывов стенок посткапилляров и венул) и кровотечения (внутренние и наружные). 22.Определение понятия «ишемия», основные патогенетические виды, причины и механизмы развития. Ишемия – уменьшение кровенаполнения органа или ткани вследствие уменьшения притока крови в его сосудистую сеть. Патогенетические виды: 1.Этиологические виды: Обтурационная Обтурация («закупоривание») — закупорка полого анатомического образования (кровеносного сосуда, желчного протока, мочеточника, бронха, кишечника и т. д.) с нарушением его проходимости. Обтурация сосудов может быть вызвана тромбами, эмболами, атеросклеротическими бляшками, инородными телами, гранулемами. Тромб — прижизненный сгусток крови в просвете кровеносного сосуда или в полости сердца, образующийся в результате активации системы свертывания крови и возникающий в ответ на повреждение сосуда. Эмбол (ударение на Э) — любой несвязанный внутрисосудистый субстрат (твёрдый, жидкий или газообразный), циркулирующий по кровеносному руслу, не встречающийся там в нормальных условиях, способный вызвать закупорку артериального сосуда на достаточно большом расстоянии от места появления. Примеры: тромбоэмбол — оторвавшийся от стенки сосуда или сердца тромб; жировой — капли жира; холестериновый; воздушный — пузырьки воздуха внутри сосуда; микробный (септический); тканевой — кусочек клеточной ткани; эмбол-инородное тело. Атеросклеротическая бляшка — отложение на сосудистой стенке продуктов обмена жиров и холестерина. Гранулема – очаговое разрастание соединительнотканных клеточных структур. Ангиоспастическая (рефлекторная) Ангиоспазм— патологическое сужение просвета артерий с резким ограничением или даже прекращением кровотока в них вследствие избыточного для данных гемодинамических условий сокращений мышц сосудов. Механизмы ангиоспазма: Внеклеточные, связанные с влиянием циркулирующих вазоконстрикторных (сужающих кровеносные сосуды) веществ: катехоламинов, лейкотриенов, тромбоксанов, адреномиметиков. Мембранные, обусловленные нарушением биоэлектрических процессов на плазматической мембране. Внутриклеточные – дефекты кальциевого транспорта и сократительных белков гладких мышц. Компрессионная Компрессионная ишемия развивается в результате сдавления стенки артериального сосуда извне растущей опухолью, соединительно-тканным рубцом, инородным телом, наложением жгута, перевязкой. 2.В зависимости от длительности развития патологии (характера течения) Острая - процесс, характеризующейся резким нарушением кровоснабжения тканей, приводящему к недостатку в них воздуха и питательных веществ. Чем быстрее произошло перекрытие, тем более глубокие повреждения будут в ткани, поскольку за короткое время не успевают включиться коллатеральные (обходные) пути кровотока. Острая ишемия вызывает дистрофию и некроз, которым предшествуют разрушение компонентов клеток, замедление активности ферментов и биохимических реакций - прединфарктное состояние, за которым следует инфаркт. Хроническая - постепенное снижение уровня кровотока в пораженном участке. Со временем из-за него может произойти необратимое повреждение органов, но этот процесс занимает более длительное время, чем при острой ишемии. Если ишемия носит длительный характер, в ткани начинается атрофия, а постоянная гипоксия активирует клетки соединительной ткани фибробласты, которые начинают активно образовывать коллаген. Следствием длительной ишемии становится склероз.  3.В зависимости от локализации: Цереброваскулярная — головной мозг; Ишемия сердца; Абдоминальная ишемия — закупорка или сужения висцеральных ветвей аорты, снабжающих кровью органы ЖКТ (ишемия кишечника, печеночная ишемия); Ишемия нижних конечностей. Причины ишемии: Ишемия возникает при значительном увеличении сопротивления кровотоку в приводящих артериях и отсутствии/недостаточности коллатерального (окольного) притока крови в данную сосудистую территорию. Увеличение сопротивления в артериях: связано главным образом с уменьшением их просвета; происходит при увеличении вязкости крови; обусловлено патологической вазоконстрикцией (ангиоспазмом), полной или частичной закупоркой просвета артерий (тромбом, эмболом), склеротическими и воспалительными изменениями артериальных стенок и сдавлением артерий извне. |
