1 Переломы верхнего отдела плечевой кости. Классификация по aoasif. Показания к консервативному и оперативному лечению. Техника операционного лечения
 Скачать 0.71 Mb. Скачать 0.71 Mb.
|
|
34. Повреждение прямой кишки при огнестрельных ранениях таза. Клиника. Хирургическое лечение. Огнестрельные ранения таза относятся к категории наиболее тяжелых. Это связано с тем, что огнестрельные изолированные переломы костей, сочетанные ранения костей и в особенности сочетанные ранения костей таза и тазовых органов, а также органов брюшной полости сопровождаются, как правило, тяжелым шоком, кровопотерей; при них стремительно развиваются гнойные и септические осложнения.Огнестрельные ранения прямой кишки в быту встречаются редко, а в условиях войны составляют 0,15—0,5% всех ранений; из них внутрибрюшных около 5%. Различают ранения касательные, фронтальные, сагиттальные, косые и вертикальные. Ранящий снаряд нередко повреждает мягкие и костные ткани, а также предстательную железу и другие органы (кишечник, мочевой пузырь, мочеточники). Огнестрельные ранения ампулярной части прямой кишки дают до 40% смертельных исходов в течение первой недели после ранения. Ранения даже поверхностных мягких тканей таза сопровождаются значительным наружным кровотечением, особенно при осколочных ранениях, взрывах противопехотных мин, когда, прежде всего, страдают стопа, голень, а взрывная волна и осколки причиняют обширные повреждения мягких тканей, гениталий. Мягкотканные ранения с повреждениями кровеносных сосудов осложняются, помимо наружных кровотечений, внутритканевыми кровоизлияниями: образованием пульсирующих гематом и травматических аневризм. При полном или частичном повреждении седалищного нерва возникают парезы, паралич, атрофия мышц голени, трофические язвы. Мягкотканные ранения таза часто осложняются гнойной, гнилостной, анаэробной инфекцией.Огнестрельные ранения прямой кишки встречаются у 10% раненых в область таза. Как правило, ранения прямой кишки сочетаются с переломами костей таза, повреждением кровеносных сосудов, мочевого пузыря или уретры. Проекция раневого канала часто не соответствует топографо-анатомическому расположению прямой кишки, что существенно затрудняет диагностику. Выделяются внутрибрюшинные (20%) и внебрюшинные (80%) ранения прямой кишки. Внутрибрюшинные ранения протекают ярко, с развитием клиники калового перитонита. Тем не менее, диагноз повреждения прямой кишки ставится в ходе лапаротомии. Среди внебрюшинных ранений прямой кишки выделяются ранения ампулярной и промежностной ее части, поскольку они различаются тяжестью клинического течения, характером осложнений и хирургической тактикой. Более тяжелыми являются ранения ампулярной (тазовой) части кишки, когда каловые массы попадают в клетчаточные пространства таза и в течение 6-12 ч развивается анаэробная инфекция. Ранения промежностной (анальной) части прямой кишки протекают более благоприятно, что обусловлено удаленностью области повреждения от внутритазовых клетчаточных пространств и отделением ее от них диафрагмой таза. Диагноз повреждения прямой кишки при огнестрельных ранениях таза основывается на оценке направления раневого канала, выделении крови из заднего прохода, отхождении кала и газов через рану. При пальцевом исследовании прямой кишки, которое является обязательным диагностическим приемом обследования всех раненных в таз, выявляется кровь. Диагностика огнестрельных переломов костей таза и повреждений тазовых органов основывается на клинических данных. Прежде всего, ориентируются на положение раненого, расположение входных и выходных раневых отверстий, гематом. Так, положение в позе лягушки свидетельствует о повреждении седалищных костей, признак "прилипшей пятки" типичен для переломов горизонтальной ветви лобковой кости. Распознать повреждения и ранения прямой кишки при значительных повреждениях нетрудно; при небольших повреждениях и расположении входного раневого отверстия не в непосредственной близости от заднего прохода и прямой кишки (например, в ягодичной области, в нижней половине живота, а иногда в области тазобедренного сустава) повреждение кишечной стенки, особенно во внебрюшинной части кишки, легко можно просмотреть. Этому способствует отсутствие кровянистых выделений вследствие замыкания сфинктера. Поэтому при всяком повреждении крестцово-тазовой области и нижней половины живота следует производить обследование прямой кишки, включая наружный осмотр промежности и заднего прохода и обязательное пальцевое исследование и осмотр прямой кишки при помощи зеркала. Лечение.Небольшие раны внутрибрюшинного отдела прямой кишки ушиваются двухрядным швом (7,1%), затем на сигмовидную кишку накладывается двуствольный противоестественный задний проход. При обширных ранах прямой кишки производится резекция нежизнеспособного участка и выведение приводящего конца кишки на переднюю брюшную стенку в виде одноствольного противоестественного заднего прохода. Отводящий конец ушивается наглухо (операция Гартмана). При ранении внебрюшинного отдела прямой кишки операция выполняется в два этапа. На первом накладывается двуствольный противоестественный задний проход на сигмовидную кишку. После этого отводящая часть прямой кишки отмывается антисептическим раствором от каловых масс. На втором этапе промежностным доступом вскрывается ишиоректальное пространство. Раневое отверстие в стенке кишки по возможности ушивается, сфинктер восстанавливается при его повреждении. Обязательным является эффективное дренирование параректального пространства. Наиболее частые осложнения ранений прямой кишки — несостоятельность швов, образование внутрибрюшных и внутритазовых абсцессов, перитонит, забрюшинная и внутритазовая флегмона. 35. Внутрисуставные переломы верхнего отдела костей голени. Диагноз. Классификация. Роль КТ. Протокол лечения на этапах оказание помощи в мирное время. Переломы проксимального отдела могут быть внутрисуставные и внесуставные. К внутрисуставным переломам относят переломы межмыщелкового возвышения суставной поверхности большеберцовой кости, переломы одного мыщелка (неполный внутрисуставной перелом).Т- и V-образные переломы – полные внутрисуставные переломы. Все они могут быть неоскольчатыми, малооскольчатыми и многооскольчатыми. Переломы костей чаще встречаются у людей молодого возраста. Эти больные всегда нуждаются в длительных сроках лечения и могут быть инвалидами в случае несращения перелома или остеомиелита после открытого перелома или неудачного оперативного лечения. При переломах верхнего конца большеберцовой кости может быть повреждена и тромбирована подколенная артерия, поэтому при этих переломах особо внимательно надо ощупать стопы (нет ли разницы в температуре) и изучить пульсацию тыльной артерии стоп и задней большеберцовой артерии. Диагноз выставляется на основании клинических и рентгенологических признаков. Для уточнения плоскости излома и положения отломков, наряду со снимками в стандартных проекциях, нередко выполняют рентгенограммы в специальных укладках и тангенциальных проекциях. При необходимости пациента направляют на КТ сустава, МРТ сустава и артроскопию. Роль КТ:Результаты компьютерной томографии (КТ) позволяют определить тип переломов мыщелков большеберцовой кости, направление и степень смещения отломков в основных плоскостях.Возможность создания трехмерных реконструктивных изображений играет важную роль в предоперационном планировании. Протокол: Первая медицинская помощь: остановка наружного кровотечения, наложение асептической повязки (в случае открытого перелома), транспортная иммобилизация 3 шинами Крамера, обезболивание, введение а/б peros или в/м, если перелом открытый. Доврачебная помощь: исправление неправильно наложенных шин, повязок, обезболивание. Первая врачебная помощь: контроль жгута, обезболивание в гематому, исправление и укрепление ранее наложенной шины, введение анальгетиков, столбнячного анатоксина, Квалифицированная помощь: окончательная остановка кровотечения, терапия шока, операции по поводу анаэробной инфекции, ПХО, пункция сустава при выраженном гемартрозе, иммобилизация гипсовыми повязками, табельными шинами. Специализированная помощь: все методы фиксации костей (шурупы, опорная или углообразная пластина, гипсовая повязка при переломе без смещения или с незначительным смещением). 36. Клинические симптомы при переломах и вывихах. Симптомы обратимой и необратимой ишемии при нарушении магистрального артериального кровотока. Пять основных признаков перелома: Крепитация (появляется при трении отломков друг о друга.Специальной проверки не требует ввиду появления выраженной боли). Укорочение (из-за смещения отломков по длине. Измеряется мягкой сантиметровой лентойи сравнивается со здоровой конечностью. Верхняя конечность – от акромиального отростка плечевой кости до нижнего края шиловидного отростка лучевой кости. Плечо – от акромиального отростка лопатки до наружного мыщелка плеча. Предплечье – от наружного мыщелка плеча дом нижнего края шиловидного отростка лучевой кости. Нижняя конечность – от верхней передней ости подвздошной кости до нижнего края внутренней лодыжки. Бедро – от верхней передней ости подвздошной кости или верхушки большого вертела до нижнего края наружного мыщелка или до верхнего края надколенника при разогнутом полностью коленном суставе. Голень – от верхнего края бугристости большеберцовой кости до нижнего края внутренней лодыжки). Боль при осевой нагрузке (Именно при осевой, так как при пальпации боль может определяться и при ушибе кости.Врач давит рукой на пятку при переломе ноги или на локтевой отросток при согнутом под прямым углом предплечье при исследовании руки). Деформация (из-за смещения отломков по длине, под углом и ротационного смещения) Патологическая подвижность (может быть замечена при выполнении транспортной иммобилизации. Специальной проверки не требует ввиду появления выраженной боли). Признаки вывиха: Деформация сустава (особенно ярко выражен, если вывих произошел в суставе, окруженном малым количеством мягких тканей). Изменение оси конечности (например, при заднем вывихе в тазобедренном суставе бедро приведено и ротированокнутри, при переднем вывихе – бедро отведено и ротировано кнаружи). Пружинящая фиксация конечности при попытке совершить пассивное движение (при попытке отведения конечности она занимает прежнее положение). Признаки обратимой ишемии при нарушении магистрального кровотока: Снижение температуры конечности дистальнее повреждения Отсутствие пульса дистальнее повреждения Бледность кожи Признаки необратимой ишемии: Боль дистальнее повреждения Контрактура мышц, суставов, не объясняющаяся переломом Нарушение всех видов чувствительности 37. Надсиндесмозныепереломо-вывихи голеностопного сустава. Механизм повреждения и последовательность повреждения анатомических структур. Первичная лечебная иммобилизация этих переломов. Техника операции при них. Переломо-вывихи голеностопного сустава являются наиболее частыми повреждениями нижней конечности и составляют около 80% переломов голени. Количество подобных уличных травм, возникающих при пешеходном движении, имеет определенную сезонность с пиком в феврале и ноябре, что связано с гололедицей. В своей повседневной практике рекомендуется пользоваться классификацией АО (Вебер), как наиболее полной и практически значимой. Согласно этой классификации все переломы подразделяются на три типа: А — подсиндесмозный (супинационный), В — чрессиндесмозный (пронационный), С — надсиндесмозный (пронационный). В свою очередь, каждый из типов в зависимости от характера перелома малоберцовой кости (простой, оскольчатый, с укорочением и без наличия перелома заднего края большеберцовой кости) имеет на три группы. Механизм:
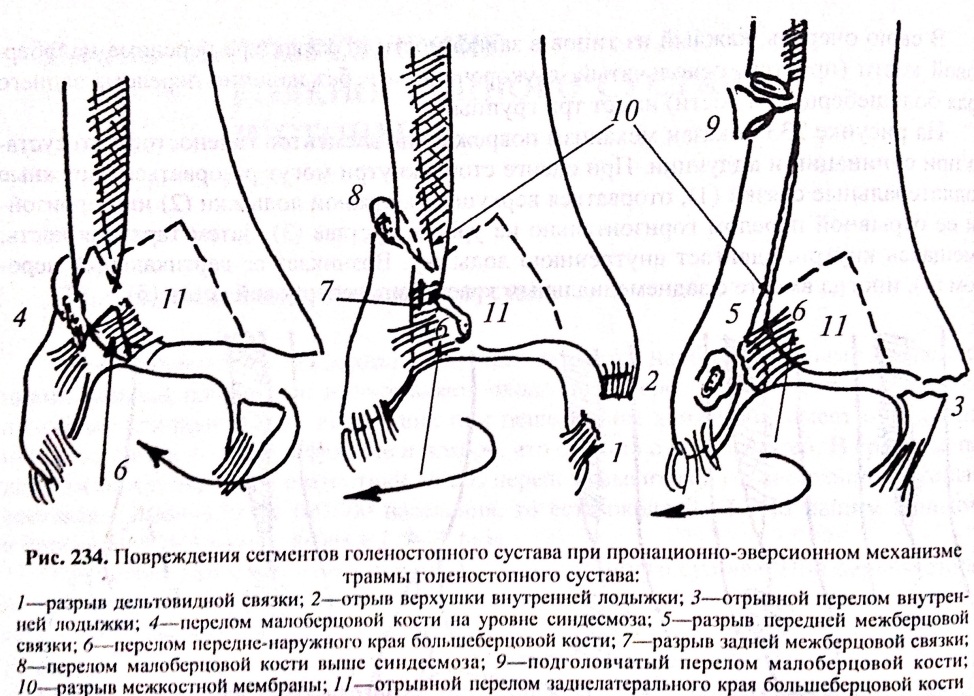 Первичная лечебная иммобилизация: при поступлении устраняется вывих стопы кзади и кнаружи и на поврежденную конечность до средней трети бедра надевается тугой сетчатый бинт. Он фиксируется турами мягкого бинта на уровне коленного и голеностопного суставов. У кончиков пальцев бинт завязывается узлом, и нога на пружине подвешивается к балканской раме. Бедро укладывается на шину Белера, стопа и голень остаются в подвешенном состоянии. При этом стопа под действием силы тяжести устанавливается в среднефизиологическом положении относительно большеберцовой кости. Происходит нейтрализация действия мышц антагонистов (передней большеберцовой и короткой малоберцовой; задней большеберцовой и длинной малоберцовой; длинных разгибателя и сгибателя пальцев; длинных разгибателя и сгибателя большего пальца). За счет натяжения связок, капсулы и сухожильно-мышечного аппарата стопа встает в положение неполной супинации, инверсии и аддукции. Отломки репонируются самопроизвольно. Подвывиху кзади препятствует натяжение трехглавой мышцы голени, смещающей голень и бедро назад при фиксированной стопе. Техника операций:После стандартной обработки операционного поля на стопу надевается стерильная перчатка. Наложение жгута является предметом выбора хирурга. Доступ к перелому малоберцовой кости или наружной лодыжки обязательно должен быть дугообразным и огибать ее спереди или сзади, не совпадая с проекцией расположения пластины. Особое внимание уделяется тому, чтобы не повредить поверхностный малоберцовый нерв. Доступ к медиальной лодыжке выполняется в виде дугообразного разреза, окаймляющего ее спереди или сзади. Задний край может быть обнажен из прямого разреза в проекции межберцового синдесмоза. Этапы выполнения остеосинтеза. 1. Устранение укорочения малоберцовой кости и ее ротационных смещений. 2. Восстановление синдесмоза. 3. Фиксация заднего края. 4. Репозиция и фиксация медиальной лодыжки или шов дельтовидной связки. 5. Зашивание капсулы сустава. Методика выполнения остеосинтеза малоберцовой кости зависит от уровня и характера ее повреждения. Фиксация производится путем наложения стягивающего 3,5 мм винта при поперечном косом и винтообразном переломе с последующей нейтрализацией третьтрубчатой пластиной, моделированной по контуру наружной лодыжки. Третьтрубчатая пластина может быть наложена по задней поверхности малоберцовой кости в качестве противососкальзывающей (методика Вебера), с целью предотвращения смещения дистального отломка наружной лодыжки кзади. После остеосинтеза малоберцовой кости однозубым крючком проверяется стабильность синдесмоза. При наличии патологической подвижности фиксация осуществляется позиционным 4,5 мм кортикальным винтом, введенным через малоберцовую кость и наружный кортикальный слой большеберцовой кости. Подголовчатые переломы малоберцовой кости не фиксируются пластинами ввиду опасности повреждения общего малоберцового нерва, а растягиваются по длине и удерживаются 4,5 мм позиционным винтом. После полной репозиции и фиксации перелома малоберцовой кости заднелатеральный край, связанный с ее дистальным отломком посредством межберцового синдесмоза, вправляется самопроизвольно.Остеосинтез внутренней лодыжки выполняется 4,0 мм малым губчатым винтом и деротационной спицей. Если фрагмент внутренней лодыжки мал и при оскольчатом ее переломе, осуществляется фиксация стягивающей проволочной шлей по Веберу. Дельтовидная связка сшивается сухожильным швом, или производится ее пластика местными тканями с фиксацией шва на винте по В. Мюллеру. Операция заканчивается устранением интерпозиции капсулы из полости сустава и ее швом. 38. Травматический шок. Причины. Определение величины кровопотери. Классификация степени тяжести шока. Шок — это нарушение функции всех органов и систем в ответ на тяжелую травму. Причиной шока при травме являются боль и кровопотеря. В последующем тяжесть состояния пострадавшего усугубляется токсемией (попадание в сосудистое русло продуктов распада тканей из-за нарушения функции кишечной стенки и печени при необратимых нарушениях микроциркуляции этих органов), гипоксией и гиперкапнией (последствия нарушений тканевого кровообращения), жировой эмболией. Таким образом, шок полиэтиологичен — помимо патологической эфферентной импульсации с места повреждения и кровопотери, важную роль играют нарушения функций всех органов и систем вследствие универсальной гипоксии, а также специфических повреждений отдельных органов. Шок вызывают механические и термические повреждения. Развитию его способствуют физическое и психологическое переутомление, переохлаждение и перегревание, голодание и жажда, интоксикации, повторные травмы (из-за нещадящей транспортировки, перекладываний при внутрибольничной транспортировке, операции). Развитию шока способствуют сочетанные повреждения и множественная травма, при одинаковой тяжести повреждений шок чаше встречается у стариков и детей. Маскируют шок опьянение и наркотики. Шок маскирует и травма мозга — артериальное давление остается на высоких цифрах, поэтому даже при значительных по тяжести изолированных, множественных и сочетанных повреждениях диагноз шока ошибочно не выставляется. Типичную картину шока изменяют повреждения спинного мозга (параличи, анестезия), травмы груди (расстройство дыхания) и живота (перитонит), множественные переломы (возможность жировой эмболии), обширные разрушения мышц (токсемия). Определение величины кровопотери: ОЦК у мужчин =7% от массы тела, у женщин – 6,5% от массы тела. 1)При закрытых переломах: Таз (переднее полукольцо) 0,8л; таз (заднее полукольцо) 2-3л; Позвоночник до 2л; Бедро до 2,5л; Голень 0,5-1л; Плечо до 1л; Предплечье до 0,5л. 2)По площади раны: Малые раны (поверхность повреждения меньше поверхности ладони) 10% ОЦК Раны средних размеров (поверхность повреждения не превышает 2 ладони) до 30% ОЦК Большие раны (>3 ладоней, но <5) около 50% ОЦК Очень большие раны (>5 ладоней) около 50% ОЦК 3) методика Пожариского __Ht2___ ОЦК = V* Ht1-Ht2 ОЦК - объем циркулирующей крови, V - объем перелитой плазмы, полиглюкина, Ht1 - величина гематокрита до переливания плазмы, полиглюкина, Ht2 - величина гематокрита спустя 30 минут после переливания плазмы, полиглюкина. 4)По гематокриту (метод Дженкинса) 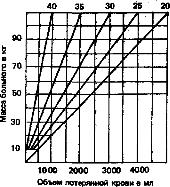 5) КП=ОЦКд * (Гтд-Гтф)/Гтд (гематокрит может быть заменен на гемоглобин) КП – кровопотеря ОЦКд – должный ОЦК для данного раненого Гтд – должный гематокрит для данного раненого (42-45%) Гтф – фактический гематокрит у данного раненого Для оценки степени тяжести шока используются такие показатели, как максимальное артериальное давление, частота пульса, величина центрального венозного давления и почасовой диурез. Причем целесообразно усвоить понятие критическое артериальное давление. Это давление, при котором почки перестают выделять мочу. Вот почему пострадавшему, у которого возможен шок, хирург непременно должен катетеризировать мочевой пузырь. Если после выведения остаточной мочи она больше не вытекает по катетеру, значит, максимальное артериальное давление ниже критического, а если моча выделяется, то артериальное давление выше критического. Пользоваться понятием критическое артериальное давление целесообразно потому, что для каждого человека есть свой критический уровень артериального давления. У людей пожилого возраста и гипертоников критическое артериальное давление выше, чем у молодых и гипотоников. Различают две фазы течения травматического шока — фазу возбуждения (эректильную) и торпидную фазу. В первой фазе — эректильной — больной возбужден, эйфоричен, дыхание и пульс учащены, артериальное давление нормальное или даже повышено. В торпидной фазе он безучастен, заторможен, кожа бледная, может быть покрыта холодным потом; пульс учащен, артериальное давление снижено или не определяется. Степени тяжести торпидной фазы шока: I степень — легкий шок. Состояние больного средней степени тяжести, он слегка заторможен. Пульс учащен, но не более 100 в минуту, артериальное давление не ниже 100 мм рт. ст., почки выделяют мочу (она течет по катетеру, введенному в мочевой пузырь). II степень — шок средней степени тяжести. Состояние больного тяжелое, он заторможен. Пульс в пределах 100—120 в минуту, максимальное артериальное давление ниже 100 мм рт.ст., но больше критического (почки продолжают фильтровать мочу, хотя ее меньше, чем должно быть — менее 50 мл в час). III степень — тяжелый шок. Состояние больного крайне тяжелое. Он безучастен, не реагирует на прикосновения, изменение положения поврежденной конечности. Кожа бледная, холодная на ощупь, периферические вены запавшие. Артериальное давление определяется, но ниже критического уровня. Почки не выделяют мочу — анурия. Пульс чаще 120 в минуту. IV степень — терминальный шок. Состояние больного терминальное, артериальное давление и пульс на конечностях не определяются, почки не выделяют мочу — анурия. Терминальный шок переходит в агонию. Она характеризуется нарушением ритма дыхания. Затем наступает клиническая смерть — с момента последнего вдоха (сердцебиения еще могут быть). Следует отметить, что легкий шок не имеет четких объективных критериев. Показатели частоты пульса и максимального артериального давления не надежны, из-за централизации кровообращения они могут оставаться на обычных для больного цифрах. Если больной гипертоник, то его пониженное давление (110—130 мм рт.ст.) может оцениваться как «нормальное». При обычных цифрах артериального давления и пульса диагноз легкого шока выставляется при любой политравме (множественные переломы или сочетанное повреждение), при возможной большой кровопотере (например, перелом заднего полукольца таза), при переломе бедренной кости, при вертельном переломе бедренной кости у пожилых и стариков, при переломе костей голени, если пострадавший доставлен без иммобилизации. Также нецелесообразно I степень торпидной фазы шока называть «ЛЕГКИМ ШОКОМ». Понятие «легкий шок» не мобилизует хирурга на строгую необходимость противошоковой инфузионной терапии. Поэтому необходимо торпидную стадию шока разделить на две фазы — фазу скрытой декомпенсации (синоним легкого шока), когда пульс и артериальное давление остаются в обычных пределах (декомпенсация тканевого кровообращения за счет спазма артериол и прекапиллярныхсфинкторов есть, но мы ее пока обычными клиническими исследованиями определить не можем), и фазу явной декомпенсации, когда артериальное давление начинает падать ниже 100 мм рт.ст. Вэтой фазе надо различать шок средней степени тяжести — пульс чаще 100, но реже 120, артериальное давление меньше 100 мм рт.ст., но больше критического, почки фильтруют мочу, и она вытекает по катетеру, введенному в мочевой пузырь; шок тяжелый — пульс чаще 120, артериальное давление ниже критического, почки не фильтруют мочу, и она не вытекает по катетеру, введенному в мочевой пузырь; шок терминальный — пульс и артериальное давление на периферии не определяются. |
