Клин. фарма ЭКЗАМЕН. 1. Предмет и задачи клинической фармакологии. Клиническая фармакология (КФ)
 Скачать 0.86 Mb. Скачать 0.86 Mb.
|
|
Период полувыведения (T1/2) — время, в течение которого концентрация препарата в организме снижается на 50 %. Равновесная концентрация (Css) – концентрация препарата, которая установится в плазме (сыворотке) крови при поступлении препарата в организм с постоянной скоростью. При прерывистом введении (приеме) препарата через одинаковые промежутки времени в одинаковых дозах выделяют максимальную (Css max) и минимальную (Css min) равновесные коцентрации. Клиренс отражает скорость очищения плазмы от лекарственного вещества. Клиренс =Скорость элиминации вещества/ Концентрация вещества в плазме 9. Понятия: высвобождение, абсорбция, механизмы абсорбции. Скорость высвобождения из лекарственных форм. Высвобождения лекарственного вещества из лекарственной формы может колебаться в значительной степени, что обусловлено различными ингредиентами, из которых состоит лекарственная форма. В зависимости от лекарственной формы препараты имеют разную биодоступность. После высвобождения из лекарственной формы лекарственное вещество в действующей (активной) форме поступает в биофазу. Предварительно происходит ее растворение в биологической жидкости: это желудочный или кишечный сок при энтеральном пути введения, плазма крови при парентеральном введении, липиды (пот) при нанесении на кожу. Растворенные действующее вещество диффундирует к мембран эпителиальных клеток слизистой оболочки желудка, ротовой полости, альвеолоцитив, эпителия носа, глотки, конъюнктивы и т. д., где происходит абсорбция лекарственного вещества. После высвобождения лекарственного вещества с лекарственной формы образуются анионов и катионы слабых кислот и щелочей, которые существенно влияют на фармакокинетику этого вещества. Всасывание (абсорбция) – процесс поступления ЛС из места их введения в системный кровоток. МЕХАНИЗМЫ АБСОРБЦИИ (ВСАСЫВАНИЯ)
Скорость высвобождения из лекарственных форм. В зависимости от степени управления процессом высвобождения различают: I - лекарственные формы с контролируемым высвобождением; II - лекарственные формы пролонгированные. Обе эти группы в зависимости от кинетики процесса могут подразделяться на лекарственные формы: • с периодическим высвобождением; • с непрерывным высвобождением; • с отсроченным высвобождением. Большинство современных лекарственных форм имеет разновидности с модифицированным высвобождением. К формам с модифицированным временем наступления эффекта относятся лекарственные формы: 1 - рапид; 2 - максирапид; 3 - регуляр; 4 - формы с замедленным (отсроченным) действием. К формам с модифицированной продолжительностью действия относятся лекарственные формы: 1 - с продленным действием; 2 - с повторным действием; 3 - с поддерживающим действием. К формам с модифицированной выраженностью действия относятся лекарственные формы: 1 - форте; 2 - семи; 3 - мите. 10. Энтеральный путь введения ЛС: сублингвальный, пероральный, ректальный. Лекарственные средства чаще всего вводят в желудочный тракт (через рот или прямую кишку). Достоинством этого пути является удобство применения (не требуется помощь медицинского персонала), а также сравнительная безопасность и отсутствие осложнений, характерных для парентерального введения. Лекарственные препараты, вводимые энтерально, могут оказывать как местное (некоторые противомикробные и противоглистные средства), так и системное действие. Прием внутрь через рот (peros). При лечении заболеваний внутренних органов перорально следует назначать лекарственные средства, которые хорошо всасываются слизистой оболочкой желудка или кишечника. Если необходимо создать высокую концентрацию препарата в желудочно-кишечном тракте, наоборот, используют лекарственные средства, которые плохо всасываются, что позволяет получить хороший эффект при отсутствии системных побочных реакций. При тяжелом течении некоторых заболеваний, например, дизентерии, желательно, чтобы концентрация лекарственных средств была высокой как в просвете кишечника, так и в крови. Недостатками перорального пути применения лекарственных средств при необходимости получения системного эффекта являются следующие: относительно медленное развитие терапевтического действия; возможность больших индивидуальных различий в скорости и полноте всасывания; влияние пищи и других лекарственных средств на всасывание; невозможность применения лекарственных веществ, плохо абсорбирующихся слизистой оболочкой желудка и кишечника (например, стрептомицина) и разрушающихся в просвете желудка и кишечника (инсулин, окситоцин и т.д.) или при прохождении через печень (гормоны), а также веществ, оказывающих сильное раздражающее действие. Введение лекарственных средств через рот невозможно или очень неудобно при рвоте и бессознательном состоянии больного. Внутрь лекарственные вещества вводят в форме растворов, порошков, таблеток, капсул, пилюль. Чтобы предотвратить раздражающее действие некоторых лекарственных веществ на слизистую оболочку желудка, используют таблетки, покрытые пленками, устойчивыми к действию желудочного сока, но распадающимися в щелочной среде кишечника. Имеются лекарственные формы (таблетки с многослойными оболочками и т.п.), обеспечивающие постепенное, длительное высвобождение действующего начала, что позволяет пролонгировать терапевтическое действие препарата. Следует помнить о том, что некоторые таблетки и капсулы в случае их приема больными в положении лежа могут задерживаться в пищеводе и вызывать его изъязвление, особенно у пожилых людей, у которых нарушена перистальтика. Для профилактики этого осложнения таблетки и капсулы следует запивать большим количеством воды. Применение под язык (сублингвально). Слизистая оболочка ротовой полости имеет обильное кровоснабжение, поэтому всасывающиеся через нее вещества быстро попадают в системный кровоток и начинают действовать через короткое время. Сублингвально особенно часто применяют нитроглицерин для купирования приступов стенокардии, а такженифедипин и клофелин при гипертонических кризах. При сублингвальном применении лекарственное средство не подвергается действию желудочного сока и попадает в системный кровоток по венам пищевода, минуя печень, что позволяет избежать его биотрансформации. Препарат следует держать под языком до полного рассасывания. Проглатывание его части со слюной снижает преимущества этого пути введения лекарственных средств. При частом сублингвальном применении лекарственных средств может возникнуть раздражение слизистой оболочки ротовой полости. Введение в прямую кишку (ректальное). Прямая кишка имеет густую сеть кровеносных и лимфатических сосудов, поэтому многие лекарственные вещества (особенно неионизированные жирорастворимые соединения) хорошо всасываются с поверхности ее слизистой оболочки. Вещества, абсорбирующиеся в нижней части прямой кишки, через нижние геморроидальные вены попадают в системный кровоток, минуя печень. Ректальное введение препаратов позволяет избежать раздражения желудка. Кроме того, таким образом можно применять лекарственные средства в тех случаях, когда затруднено или неосуществимо их введение per os (тошнота, рвота, спазм или непроходимость пищевода). К недостаткам этого пути относят выраженные индивидуальные колебания в скорости и полноте всасывания препаратов, психологические затруднения и неудобства применения (на работе, в путешествии и т.п.). Ректально вводят свечи (суппозитории) и жидкости с помощью клизм. Этот путь введения используют как для получения местного (например, при язвенном колите), так и системного эффекта. 11. Парэнтеральный путь введения: внутривенное, внутриартериальное, внутримышечное, подкожное введение. Способы применения лекарственных средств, при которых они не вводятся в желудочно-кишечный тракт, называются парентеральными. К парентеральным способам относятся различные виды инъекций, ингаляции, электрофорез и поверхностное нанесение препаратов на кожу и слизистые оболочки. Внутривенное введение. Введение лекарственных веществ в вену обеспечивает быстрое наступление и точное дозирование эффекта; быстрое прекращение поступления препарата в кровяное русло при возникновении побочных реакций; возможность введения веществ, которые не всасываются из желудочно-кишечного тракта или раздражают его слизистую оболочку. При внутривенном введении лекарственных средств следует соблюдать предосторожность. Прежде чем вводить препарат, необходимо убедиться в том, что игла находится в вене. Попадание лекарственного вещества в околовенозное пространство может сопровождаться сильным раздражением, вплоть до некроза тканей. Некоторые препараты, например сердечные гликозиды, вводят очень медленно, так как быстрое повышение их концентрации в крови может быть опасным. Внутриартериальное введение. Для лечения заболеваний некоторых органов (печень, конечности) лекарственные вещества, которые быстро метаболизируются или связываются тканями, вводят в артерию. При этом высокая концентрация препарата создается только в соответствующем органе, а системного действия удается избежать. Следует помнить, что возможный тромбоз артерии является значительно более серьезным осложнением, чем тромбоз вены. Внутримышечное введение. При внутримышечном введении препарата обеспечивается относительно быстрое наступление эффекта (растворимые лекарственные вещества всасываются в течение 10-30 мин). Таким образом можно применять лекарственные средства, оказывающие умеренное раздражающее действие, а также депо-препараты. Объем вводимого вещества не должен превышать 10 мл. После введения препаратов внутримышечно могут появиться местная болезненность и даже абсцессы. Не следует делать инъекции вблизи нервных стволов, так как раздражающие вещества могут повреждать нервные волокна, в результате чего появляются сильные боли, а иногда парез мышц. Опасным может оказаться случайное попадание иглы в кровеносный сосуд. Подкожное введение. При подкожном введении всасывание лекарственных веществ, а следовательно, и проявление терапевтического действия происходит медленнее, чем при внутримышечном и внутривенном введении. Однако эффект сохраняется более длительно. Следует помнить, что подкожно введенные вещества плохо всасываются при недостаточности периферического кровообращения (например, при шоке). 12. Парэнтеральный путь введения: ингаляционный, интратекальный, местное применение, электрофорез. Способы применения лекарственных средств, при которых они не вводятся в желудочно-кишечный тракт, называются парентеральными. К парентеральным способам относятся различные виды инъекций, ингаляции, электрофорез и поверхностное нанесение препаратов на кожу и слизистые оболочки. Ингаляция. Путем ингаляций лекарственные вещества вводят в виде аэрозолей (b-адреномиметики), газов (летучие анестетики) и порошков (хромогликат натрия). При ингаляционном введении лекарственные вещества быстро всасываются и оказывают местное и системное действие. При использовании газообразных веществ прекращение ингаляции ведет к быстрому прекращению их действия (эфир для наркоза, фторотан). При вдыхании аэрозоля достигается высокая концентрация лекарственного средства в бронхах (беклометазон, сальбутамол) при минимальном системном эффекте. Ингаляционным путем невозможно применение раздражающих лекарственных веществ. Следует помнить о возможном действии ингалируемых лекарственных препаратов, например, средств для наркоза, на окружающих людей. Кроме того, при ингаляциях лекарственные вещества поступают сразу в левые отделы сердца через легочные вены и могут оказать кардиотоксическое действие. Интратекальное введение. Для непосредственного действия на ЦНС лекарственные вещества вводят в субарахноидальное пространство. Так применяют местные анестезирующие средства для спинномозговой анестезии. Этот путь используется также в тех случаях, когда необходимо создать высокую концентрацию вещества (например, антибиотика или глюкокортикоида) в субарахноидальном пространстве. Местное применение. Нанесение лекарственных средств на поверхность кожи или слизистых оболочек используется для получения локального эффекта. Однако некоторые вещества при нанесении их на слизистые оболочки носа, глаз и даже кожу могут всасываться и оказывать системное действие. Например, длительное нанесение на кожу глюкокортикоидов приводит к возникновению у больного побочных реакций, подобных таковым при пероральном применении этих препаратов. В последнее время разработаны особые лекарственные формы, которые фиксируются клейким веществом на коже и обеспечивают медленное и длительное всасывание лекарственного средства, за счет чего увеличивается продолжительность его действия. Таким путем вводятся, например, нитроглицерин и скополамин. Электрофорез. Метод основан на использовании гальванического тока для переноса лекарственных веществ с поверхности кожи в глубоко расположенные ткани. 13.Распределение лекарственных средств. Моделирование фармакокинетических процессов, однокамерная фармакокинетическая модель. Фармакокинетическая кривая, площадь под фармакинетической кривой. РАСПРЕДЕЛЕНИЕ - процесс поступления ЛС из кровенос ного русла в органы и ткани, характер которого зависит от того, какой фармакокикетической модели соответствует распределение данного ЛС в организме. Выделяют следующие фармакокинетические модели распреде ления ЛС: 1) Однокамерная модель - при этом подразумевается фармакокинетическая однородность тканей и распределение ЛС в организме является равномерным. 2) Двухкамерная модель - при этом ЛС, попав в центральную камеру (под которой обьгчно подразумевают кровь, интен сивно кровоснабжаемые органы и межтканевую жидкость) затем переходит в периферическую камеру (которая включа ет умеренно и слабо кровоенабжаемые органы и ткани). 3) Трехкамерная модель - при этом наблюдается кумуляция ЛС в каком-либо органе или ткани. Фармакокинетическая кривая отображает изменение концентрации лв. в организме с течением времени. 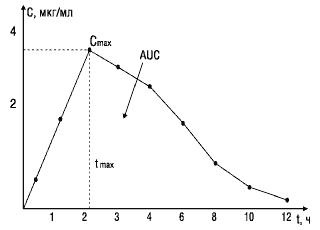 Площадь под кривой “концентрация — время” (AUC) — площадь фигуры, ограниченной фармакокинетической кривой и осями координат (AUC = C0/Kel – константа элиминации). Величина (AUC) связана с другими фармакокинетическими параметрами — объемом распределения, общим клиренсом. При линейности кинетики препарата в организме величина AUC пропорциональна общему количеству (дозе) препарата, попавшего в системный кровоток. Часто определяют площадь под частью кривой (от нуля до некоторого времени t); этот параметр обозначают AUCt, например, площадь под кривой от 0 до 8 ч — AUC8. 14.Понятиe эффекта первичного прохождения через печень. Метаболизм лекарственных средств: несинтетические и синтетические реакции. Эффект первого прохождения через печень или ''пресистемная элиминация'' ЭЛИМИНАЦИЯ-1БИОТРАНСФОРМАЦИЯ -2 ВЫВЕДЕНИЕ В НЕИЗМЕННОМ ВИДЕ БИОТРАНСФОРМАЦИЯ - совокупность фи зико-химических и биохимических процессов, спо собствующих превращению ЛС в метаболиты, при годные к удалению из организма. Выделяют два основных типа биотрансформации: 1) микросомальный (катализируемый ферментами, находящимися на мембранах эндоплазматическо-го ретикулума печени и других тканей, способные преобразовываться в везикулы-микросомы); 2) немикросомальный (осуществляемый ферментами другой локализации). В реакциях биотрансформации можно выделить два этапа(ФАЗЫ) : Реакции I фазы (несинтетические)
Реакции II фазы (синтетические)
15.Выведение лекарственных средств. Понятие клиренса: общий, почечный, печеночный. Экскреция - процесс выделения лс. из организма. Основные пути выведения лекарственных веществ и их метаболитов из организма: почки, потовые железы, лёгкие, кишечник.
Dподдерж. = CSSClобщ где CSS – равновесная концентрация Клиренс выражают в мл/мин или л\ч.Всвязи с тем, что общие пути выведении – почечный и печеночный, общ клиренс складывается из них:почечный отражает выведение ЛП с мочой, печеночный-метаболич.инактивацией ЛС в печени и выведение препарата с желчью (желечный клиренс). Основн физиол.ф-ры, определ-е общий клирес – функцион сост. физиолг.сис-м организма, объем притекающей крови, скорость кровотока в органе. Печеночный клиренс зависит от скорости кровотока в печени и функц сост. метаболизирующих систем.с помощью общего клиренса можно рассчитать поддерж дозу, она= СL/Css (равновесн конц). О выведении ЛСиз организма можно судить по периоду полувыведения или периоду полуэ-лиминации, который определяют как время снижения концентрации препарата в крови на 50% от введенного количества препарата или выведения 50% биодоступного количества препарата. Термин "ПЕРИОД ПОЛУЭЛИМИНАЦИИ" более удачен, чем "ПЕРИОД ПОЛУВЫВЕДЕНИЯ", так как лекарства не только выводятся, но и биотрансформируются. Период полуэлиминации можно определить по графику "концентрация-время", измерив интервал времени, за который любая концентрация вещества на кривой уменьшилась наполовину. За один период полувыведения из организма выводится 50% ЛС, за два периода - 75%, за три периода - 90%, за четыре - 94%. |
