Ваготомия в хирургической гастроэнтерологии. Курыгин А.А.. А. акурыгин, В. В. Румянцев ваготомия в хирургической гастроэнтерологии спетербург. 1992
 Скачать 1.86 Mb. Скачать 1.86 Mb.
|
Глава 3МЕТОДЫ КОНТРОЛЯ ЗА ПОЛНОТОЙ ВАГОТОМИИ Методы контроля за эффективностью ваготомии подразделяются на интраоперационные, проводимые во время хирургического вмешательства, и послеоперационные, выполняемые в разные сроки после операции. Результаты интраоперацион-ных тестов могут в ходе операции повлиять на план хирургического вмешательства, и хирург на основании показателей операционного секреторного теста может отказаться от первоначального варианта операции. Секреторные тесты, проводимые в разные сроки после операции, не могут изменить прогноз данного хирургического вмешательства, но их результаты м6-гут быть использованы при оценке эффективности того или иного метода лечения и учтены в последующем при выборе операции у других больных. ОПЕРАЦИОННЫЕ МЕТОДЫ КОНТРОЛЯ ПОЛНОТЫ ВАГОТОМИИОдной из самых частых причин рецидива язвы двенадцатиперстной кишки после ваготомии считается неполное пересечение ветвей блуждающего нерва, идущих к кислотообразующей части желудка. Неполная ваготомия в первую очередь может быть обусловлена вариабельностью ветвления абдоминального отдела блуждающего нерва и трудностями поиска его ветвей. Сущность операционных тестов во время операции заключается в том, что они проводятся на операционном столе до пересечения блуждающих нервов и после ваготомии. Если, например, при рН-метрии после пересечения блуждающих нервов рН слизистой оболочки желудка оказывается выше 5, то операция считается адекватной. Когда же после ваготомии среда в желудке остается очень кислой (рН ниже 5), то ваготомия считается неполной и хирург продолжает поиски непересеченных желудочных ветвей блуждающих нервов. Тест Грассн. Наиболее распространен-ным из операционных тестов в хирургической практике считается тест Грасси [Вах-рушев А. В., 1978; Grassi G., Orecchia С., 1969; Grassi G., 1971; Donovan W., Myers В., 1979]. Методика проведения теста заключается в том, что после пересечения блуждающих нервов желудок промывают дистиллированной водой, просвет его вскрывают на небольшом протяжении и слизистую оболочку протирают марлевыми тампонами. После этого внутривенно вводят гистамин из расчета 0,04 мг/кг массы тела больного и на этом фоне измеряют рН слизистой оболочки желудка с помощью рН-электрода, введенного в желудок через проделанное в его стенке отверстие. Если ваготомия сочетается с пилоропла-стикой, то для проведения теста Грасси используют отверстие для пилоропластики. По мнению автора метода, рН среды желудка, равный 5,5—7,0, свидетельствует о полной ваготомии. В последующем было установлено, что протирание слизистой оболочки желудка и внутривенное введение гистамина, предусмотренные тестом Грасси, извращают желудочную секрецию [Курыгин А. А., Меркулов О. А., 1979; Van den Berg W., Borman P., 1974]. Механическая травма слизистой оболочки желудка в виде протирания ее марлевыми тамяонами сама по себе на некоторое время, по крайней мере в момент проведения пробы, резко угнетает желудочную секрецию. Показано также, что обкладочные клетки слизистой оболочки желудка и после ваготомии сохраняют способность в течение неопределенного времени вырабатывать соляную кислоту при стимуляции гистамином [Матросова Е. М. и др., 1974]. Следовательно, в ряде случаев под влиянием ложных показателей операционного теста Грасси хирург вынужден продолжать ненужные поиски непересеченных ветвей блуждающего нерва, которых в действительности нет. Все чаще стали появляться работы, отрицательно оценивающие достоверность теста Грасси [Нишанов Ф.Н., 1977; Nyhus L., Hobsley М., 1980]. По этой причине некоторые авторы при проведении теста Грасси во избежание травмы слизистой оболочки желудка заменили осушивание желудка с помощью протирания марлевыми тампонами на осторожное осушивание с помощью легкого промокания марлевыми шариками, а в ряде случаев отказались от проведения теста Грасси и заменили его внутри-желудочной рН-метрией. рН-метрия желудка. Существуют два способа рН-метрии желудка. Одни авторы (Панцырев Ю. М. и др., 1972] проводят ее с помощью двухэлектродного рН-зонда, введенного в желудок через рот. Концевая олива (первый электрод) устанавливается в препилорическом отделе желудка, а второй электрод— на уровне тела желудка. Правильность положения электродов контролирует пальпаторно оперирующий хирург. После пересечения блуждающих нервов желудок промывают и на фоне максимальной гистаминовой стимуляции секреции измеряют его рН. Другие авторы при проведении внутрижелудочной рН-мет-рии отказались от гистаминовой стимуляции секреции (Меркулов О. А., 1979, 1982]. После ваготомии желудок тщательно промывают 3 л дистиллированной воды, после чего без вскрытия просвета желудка жидкость тщательно отсасывают с помощью электроотсоса. При этом хирург со стороны брюшной полости контролирует опорожнение желудка, а затем измеряет его рН. Во время измерения рН хирург также пальпаторно контролирует положение концевой оливы электрода и регулирует ее контакт со слизистой оболочкой желудка в фундальном отделе, теле и его антральной части. Полученные О. А. Меркуловым данные показали, что внутрижелудочная рН-метрия без гистаминовой стимуляции секреции и протирания слизистой оболочки в отношении оценки эффективности ваготомии оказалась более достоверной, чем тест Грасси. Так, при классическом проведении теста Грасси его показатели свидетельствовали о неполной ваготомии у 71 больного из 78 оперированных, в то время как инсулиновая проба, проведенная через 6 нед после вмешательства, показала неадекватность операции лишь у 17 человек. При операционной внутрижелудочной рН-метрии по методу О. А. Меркулова расхождения между показателями инсулиновой пробы и рН-метрии были значительно меньше. В тех случаях, когда внутрижелудочная рН-метрия свидетельствовала об эффективности ваготомии, инсулиновая проба, проведенная после операции, оказалась отрицательной в 83 % случаев, т. е. подтверждала адекватность вмешательства. Некоторые авторы в качестве операционного метода контроля за эффективностью ваготомии вместо внутрижелудочной рН-метрии применяют рН-метрию желудочного содержимого, извлеченного из желудка. Для этого вначале производится рН-метрия желудочного содержимого до операции, а затем — через несколько минут после ваготомии. Исследуя таким образом желудочное содержимое 189 больных, подвергшихся ваготомии, Ю. М. Панцырев и соавт. (1972) пришли к выводу, что измерение рН непосредственно в желудке значительно точнее рН-метрии извлеченного из желудка содержимого. Установлено, что при параллельном измерении рН желудочного содержимого непосредственно в желудке и в пробирке наблюдается разница, превышающая 1. Это объясняется, вероятно, большей концентрацией водородных ионов в непосредственной близости от слизистой оболочки желудка по сравнению с извлеченным желудочным содержимым [Уголев А. М., 1969]. По этой причине рН-метрия желудочного содержимого, извлеченного из желудка, как операционный тест контроля за эффективностью ваготомии не нашла широкого применения. Однако в отдельных случаях, когда по каким-то причинам внутрижелудочная рН-метрия невозможна, рН-метрия желудочного содержимого может оказаться полезной. Окраска слизистой оболочки желудка. В последние годы в хирургии язвы желудка и двенадцатиперстной кишки в качестве операционного теста применяется фиброгастрохромоско-пия [Савельев В. С. и др., 1973; Pritchard G. et al., 1968; Weber Т. et al., 1975]. В основу этого теста положена способность слизистой оболочки желудка в зависимости от ее кислотообразующей функции по-разному окрашиваться при введении индикаторных красителей в кровеносное русло или полость желудка. При этом становится заметной граница между частью желудка, продуцирующей соляную кислоту, и его антральным отделом. С помощью гастрохромоскопии можно определить истинные размеры антрального отдела, что позволяет при сочетании ваготомии с антрумэктомией резецировать его в пределах анатомических границ. Существуют различные методы хромогастроскопии. Одни авторы [Мое R. et al., 1963] производят широкую гастротомию, выстилают внутреннюю поверхность желудка одним слоем белой марли, смоченной изотоническим раствором натрия хлорида, а затем орошают слизистую оболочку желудка свежеприготовленным конго красным. При этом тело желудка окрашивается в черный цвет, а антральный отдел — в красный. Как можно видеть, такой метод достаточно громоздок и неудобен во время операции. В последующем он был значительно упрощен, отпала необходимость в широкой гастротомии [Лактионова Т. И., 1973; Панцырев Ю. М. и др., 1978]. Усовершенствование метода заключается в том, что во время операции желудок промывается через зонд 100 мл 5 % раствора натрия гидрокарбоната для нейтрализации кислого желудочного содержимого. Через 2—3 мин раствор удаляют из желудка через тот же зонд и в него вводят 50 мл 2 % раствора конго красного. Вслед за этим в желудок вводят трансиллюминатор и желудок раздувают воздухом. Кроме того, производят стимуляцию желудочной секреции гистамином вдозе0,4мг/10кг массы больного, а также вводят 2 мл 2,5 % раствора супра-стина. Через 10 мин после стимуляции желудочной секреции с помощью трансиллюминации становится видной граница между телом желудка, окрасившимся в темно-красный цвет, и антральным отделом, приобретающим в проходящем свете ярко-красную окраску. Оперирующий хирург в это время цветными лигатурами помечает со стороны серозного покрова про-ксимальную границу антральной части желудка. В последующем метод хромогастроскопии для определения протяженности антрального отдела желудка еще более упрощен за счет введения в кровеносное русло индикаторных красок, которые окрашивают тело и антральный отдел желудка в разные цвета. Так, при внутривенном введении толуидино-вого голубого, тело желудка окрашивается в голубой цвет, а антральный отдел остается неокрашенным. При этом определяемая с помощью красителей протяженность антрального отдела желудка точно совпадает с его гистологическими границами [Capper W. et al., 1962]. Наибольшее распространение получил метод операционной хромогастроскопии, включающий внутривенное введение 5 мл 1 % раствора нейтрального красного и визуальное наблюдение через фиброгастроскоп за выделением красителя слизистой оболочкой желудка [Буянов В. М., Балалыкин А. С., 1973; Савельев В. С. и др., 1977]. При этом кислотообразующая зона желудка окрашивается в малиновый цвет, а антральный отдел приобретает желтую окраску. При фиброгастроскопии в этот момент становится видной граница между указанными отделами желудка. Более того, врач-эндоскопист, выпячивая концом эндоскопа стенку желудка, может обозначить хирургу эту границу, а хирург с помощью цветных нитей отмечает ее со стороны серозного покрова желудка. Таким образом, можно точно определить протяженность антрального отдела и резецировать его в пределах анатомических границ. Некоторые авторы отмечают, что наиболее четко границы антрального отдела желудка при хромогастроскопии обозначаются после введения красителя в систему левой желудочной артерии [Сибуль У. Ф. и др., 1979]. Как видно из приведенных данных, метод определения границы антрального отдела желудка во время операции разработан достаточно хорошо. В то же время имеются весьма тща-, тельные клинико-анатомические исследования [Ahonen J. et al., 1979], свидетельствующие, что хотя анатомические ориентиры, в частности разветвление нерва Латарже в стенке желудка, не совпадают с гистологической проксимальной границей антрального отдела, в ряде случаев в практической хирургии ими можно воспользоваться. Так, клинические эффекты селективной проксимальной ваготомии на кислую секрецию оказались одинаковыми в группе больных с язвой двенадцатиперстной кишки, у которых хирургическое вмешательство производилось с учетом только анатомических ориентиров верхней границы антрума, и в группе больных, у которых протяженность антрального отдела определялась с помощью красителей. При фиброгастрохромоскопии было также отмечено, что слизистая оболочка кислотообразующей зоны желудка, лишенная парасимпатической иннервации, остается неокрашенной. Некоторые авторы [Савельев В. С. и др., 1973] попытались воспользоваться этим феноменом для определения полноты ваготомии во время операции. А. С. Лисицын (1976, 1977) установил, что экскреторная функция желудка после ваготомии подвергается значительным изменениям, однако на основании данных фиброгастрохромоскопии судить о полноте пересечения блуждающих нервов можно лишь в отдельных случаях. Среди 45 больных, подвергшихся ваготомии и гастрохромоскопии во время операции, неполное пересечение блуждающих нервов подтвердилось только в одном случае, в то время как по данным других методов исследования неэффективная ваготомия была установлена у нескольких из этих больных. Полученные данные подтвердились клиническим наблюдением за этими больными. Окраска нервных волокон. Из предложенных для определения полноты ваготомии во время операции методов привлекает внимание окрашивание ветвей блуждающих нервов мети-леновым синим—проба Ли [Lee M., 1969]. Эта проба основана на избирательном окрашивании нервных волокон 0,4 % метиле-новым синим, смешанным с 7,02 % аскорбиновой кислоты и 1,68 % натрия гидрокарбоната и нанесенной марлевым тампоном на десерозированную поверхность в области пересечения блуждающих нервов. Через 1—2 мин краску смывают с раневой поверхности стерильным изотоническим раствором натрия хлорида или новокаина, но при этом нервные волокна остаются окрашенными в темно-синий цвет. Мы применили пробу Ли у 42 больных, и у 14 из них были обнаружены интактные нервные волокна, оставшиеся непересеченными после обычной стволовой ваготомии. Во всех этих случаях обнаруженные волокна дополнительно иссечены и подверглись гистологическому исследованию, при котором в них обнаружена нервная ткань. Раздражение нервов электрическим током. Другим операционным тестом на полноту ваготомии является электростимуляция блуждающих нервов—тест Бюрдже [Burdge H., Vane I., 1958]. Этот метод исследования основан на физиологическом феномене сокращения мускулатуры желудка в ответ на раздражение блуждающих нервов электрическим током и повышении внутрижелудочного давления, возрастание которого более чем на 2 мм вод. ст. (0,196 кПа) считается показателем неполной ваготомии и основанием для дополнительных поисков интактных нервных волокон. Этот метод исследования был изучен нами совместно с О. А. Меркуловым и С. А. Калашниковым (1978) в эксперименте. Для получения максимально достоверных данных электростимуляция блуждающих нервов проводилась одновременно с их окраской метиленовым синим у одной и той же собаки с последующим анатомическим и гистологическим исследованием препарата. > Таким образом, результаты обоих методов подверглись перекрестной проверке. Полученные данные представлены в табл. 4. Из представленных данных видно, что, когда тест Бюрдже указывает на неполную ваготомию, с помощью пробы Ли в большинстве случаев обнаруживаются интактные нервные волокна. Дополнительное пересечение этих волокон часто делает ваготомию полной, если судить о ней по данным повторной электростимуля*ции. Что же касается опытов, в которых первые показатели пробы Бюрдже были отрицательными и должны были бы свидетельствовать о полной ваготомии, то с помощью краски это не всегда подтверждалось. Однако следует напомнить, что как при окраске метиленовым синим, так и при Таблица 4Результаты теста Бюрдже и пробы Ли 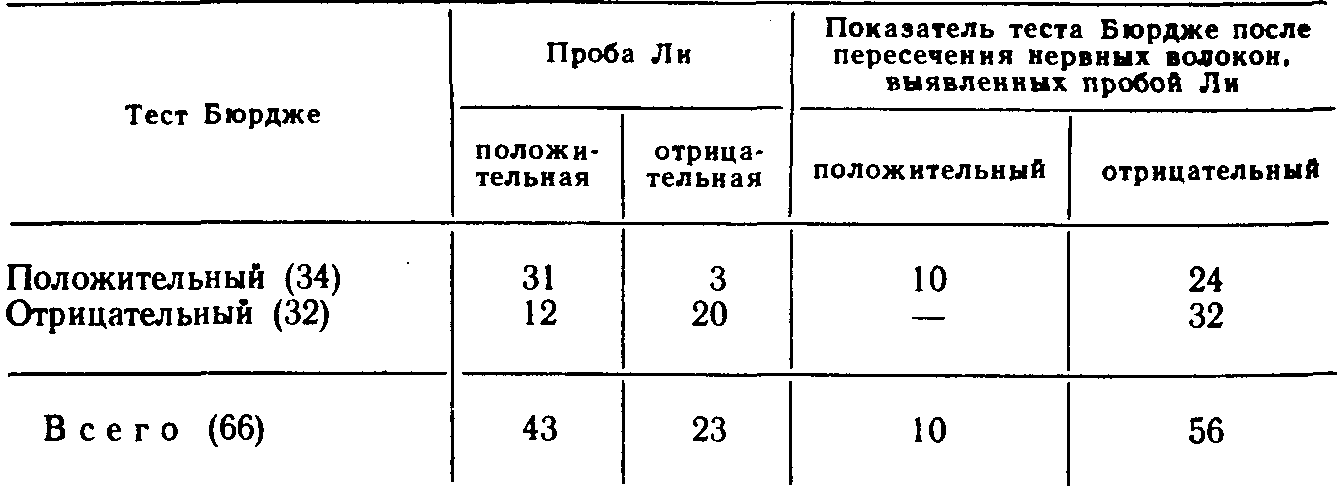 гистологическом исследовании четко отличить симпатические нервные веточки от парасимпатических невозможно. Результаты оценки полноты ваготомии по данным проб Бюрдже и Ли были сопоставлены также с результатами анатомического исследования (табл. 5). Как видно, на основании анатомического исследования препаратов о полной ваготомии можно было думать у 52 собак из 66, а у 14—предполагалось неполное пересечение блуждающих нервов. Мы не ставим достоверность анатомических исследований в виде препарирования нервных сплетений выше физиологических методов, но, оценивая все данные в совокупности, тест Бюрдже нельзя считать надежным показателем полноты ваготомии, хотя некоторые авторы возлагают на него значительно большие надежды. Проба Ли, по нашему мнению, помогает во время операции во- многих случаях обнаружить оставшиеся непересеченными ветви блуждающих нервов, она проста и доступна всем хирургам. Таблица 5 Результаты анатомического исследования  Определение эффективности ваготомии в послеоперационном периоде. В качестве секреторных тестов, с помощью которых после операции делаются попытки оценить результаты хирургического вмешательства по поводу язвы двенадцатиперстной кишки и желудка, широкое распространение получили инсулиновый тест Холландера, максимальный гистаминовый тест, рН-метрия желудка и пищевода и некоторые другие. Инсулиновый тест Холландера. Стимулирующее действие инсулина на желудочную секрецию известно давно. Предполагается, что гипогликемия, развивающаяся после введения инсулина, является сильным раздражителем ядер блуждающих нервов и через них—секреторных клеток желудка [Winkelstein A., Hess M., 1948]. Метод проведения инсулинового теста разработан Ф. Холландером [Hollander F., 1946, 1948] и заключается в следующем (табл. 6). С помощью тонкого зонда удаляют все желудочное содержимое. После этого в течение часа, а по данным ряда других авторов—в течение 15—30 мин [Winkelstein А., Hess M., 1948; Decker G., 1969] весь желудочный сок аспирируют и каждые 15 мин собирают в отдельные банки (порции 1, 2 или 1, 2, 3, 4). Затем внутривенно вводят инсулин в дозе 18—20 ЕД, и желудочный сок собирают еще в течение 2 ч, т. е. получается еще восемь 15-минутных порций. В каждой порции определяют количество желудочного сока и его кислотность. В ходе исследования контролируют содержание сахара в крови (один раз до введения инсулина и два раза после него). Результаты инсулинового теста считаются трактабельными, если после введения инсулина уровень сахара в крови понижается примерно до 2,8 ммоль/л и ниже. В ряде случаев содержание сахара в крови в ответ на введение инсулина падает весьма существенно, а иногда развивается ги-погликемическая кома. Описаны случаи смерти при проведении инсу-линовой пробы [Decker G„ Myburgh J., 1969; Read R„ Do-herty J., 1970], особенно у больных с сахарным диабетом [Root Н., Brandley R., 1959]. Некоторые авторы отмечают увеличение содержания адреналина в крови в 7 раз и более после введения инсулина. Таблица 6 Схема инсулинового теста Холландера  Именно поэтому многие считают инсулиновый тест опасным fRead R., Doherty J., 1970; Thompson В., Read R., 1970] и предлагают в случае необходимости его проведения тщательно отбирать больных старше 50 лет и исключать больных с заболеваниями сердечно-сосудистой системы, изменениями ЭКГ и сахарным диабетом. Мы в своей практике также наблюдали случаи развития пипогликемиче-ской комы при проведении инсулинового теста, что заставило нас отказаться от этого теста у больных с заболеваниями сердца, ослабленных и пожилых людей, а также уменьшить дозу инсулина до 5—10 ЕД. Систематическое исследование сахара в крови показало, что после введения уменьшенной дозы инсулина гипогликемия с уровнем сахара в крови около 2,8 ммоль/л развивается ничуть не реже, чем после введения 18—20 ЕД препарата. При этом на многие сотни проведенных инсулиновых тестов мы больше ни разу не наблюдали гипогли-кемической комы. Таким же образом поступают многие другие авторы (Bachrach W., 1962; Decker G., 1969, и др.]. В случае развития комы больному срочно вводят в вену 40,% раствор глюкозы до восстановления сознания. 'Очевидно, что инсулиновый тест Холландера должен проводиться под контролем врача и при наличии в готовности стерильного шприца и раствора глюкозы. Тест Холландера считается положительным, если в любых Двух 15-минутных порциях желудочного сока, полученных в течение 2 ч после введения инсулина, уровень свободной соляной кислоты увеличивается не менее чем на 20 ммоль/л по сравнению с базальным уровнем. Повышение уровня свободной соляной кислоты в соке желудка в течение 1-го часа исследования после введения инсулина называется ранней положительной реакцией или ранним положительным тестом (табл. 7), а повышение в течение 2-го часа—поздним положительным тестом (табл. 8). Если в базальном соке свободная соляная кислота отсутствует, то инсулиновый тест считается положительным и в том случае, когда уровень свободной соляной кислоты в любых двух последовательных 15-минутных порциях сока повышается хотя бы до 10 ммоль/л. Когда в ответ на инсулин уровень свободной соляной кислоты не превышает базальный, тест считается отрицательным (табл. 9). Раннюю положительную реакцию на инсулин у больных, перенесших ваготомию, большинство авторов рассматривают как показатель неполной или, как говорят, неадекватной ваго-томии [Ross В., Кау А., 1964]. Отрицательный тест Холландера, по мнению тех же авторов, свидетельствует о полном пересечении блуждающих нервов. Трактовка поздней положительной реакции до сих пор остается спорной. Многие авторы не считают поздний положительный инсулиновый тест показателем неполной ваготомии, а связывают его с реакцией надпочечников на инсулнновую гипогликемию [Grossman M., 1974]. Таблица 7 Схема раннего положительного инсулинового теста 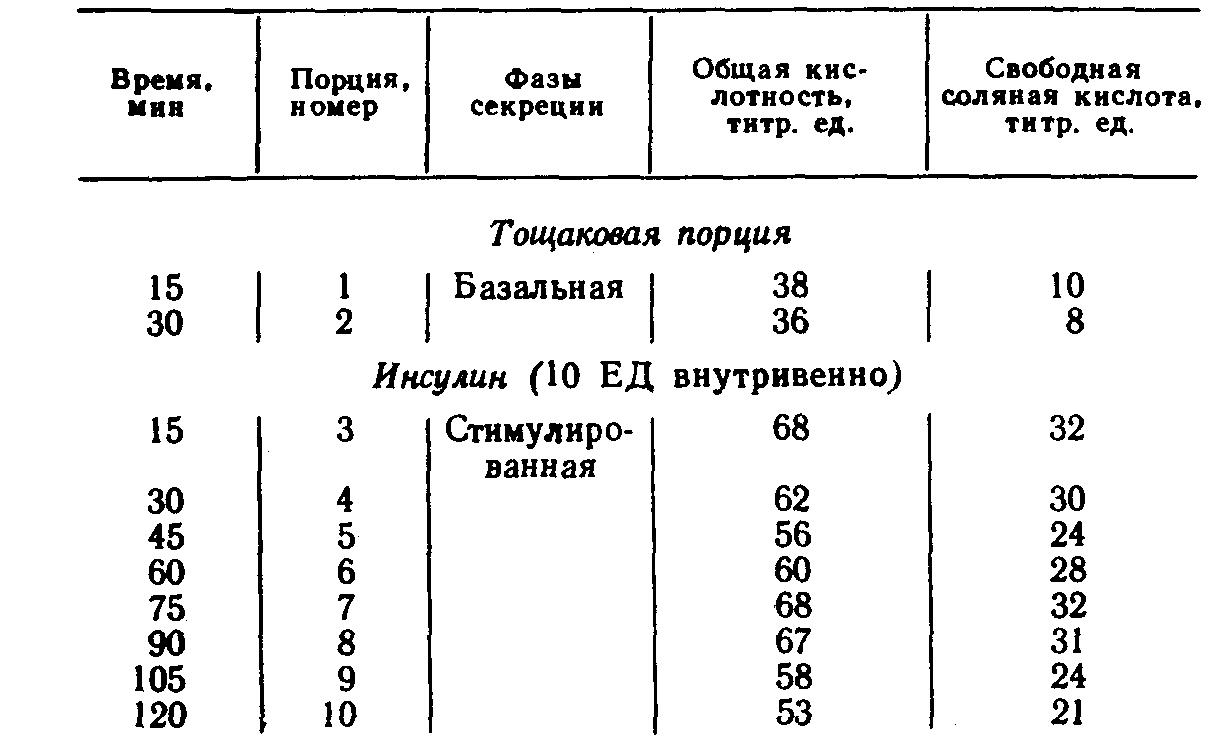 Известно, что показатели инсулинового теста у больных, перенесших ваготомию, определяются не только парасимпатической денервацией желудка, но и рядом других физиологических факторов, в частности возрастом больных. Мы просле дили ответную реакцию на инсулин при исследовании желудочной секреции у 394 больных в различных возрастных группах после ваготомии, выполненной по поводу язвы двенадцатиперстной кишки (табл. 10). Таблица 8 Схема позднего положительного инсулинового теста 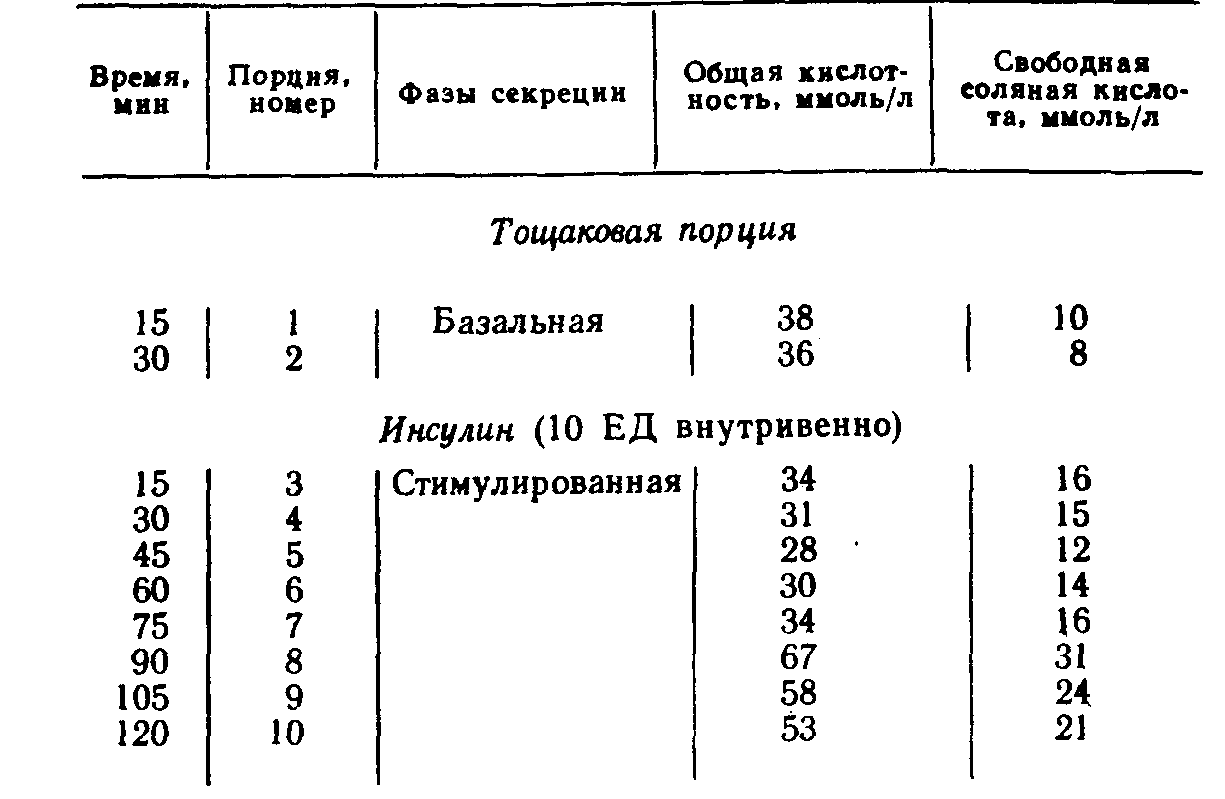 Таблица 9 Схема отрицательного инсулинового теста  Как видно из приведенных данных, после ваготомии инсу-линовая проба оказывается положительной тем реже, чем старше больной на момент операции. Очевидно, что различия в ответной реакции желудочной секреции на инсулин у больных разного возраста зависят-от состояния секреторного аппарата желудка до операции. Известно, что по мере старения организма реакция секреторного аппарата желудка на различные стимуляторы снижается [Дорофеев Г. И., 1976; Лисов-ский В. А. и Ар., 1984]. По данным Н. M. Жуковой и Б. Л. Смолянского (1973), Таблица 10 Частота положительных инсулиновых тестов после ваготомии у больных разного возраста 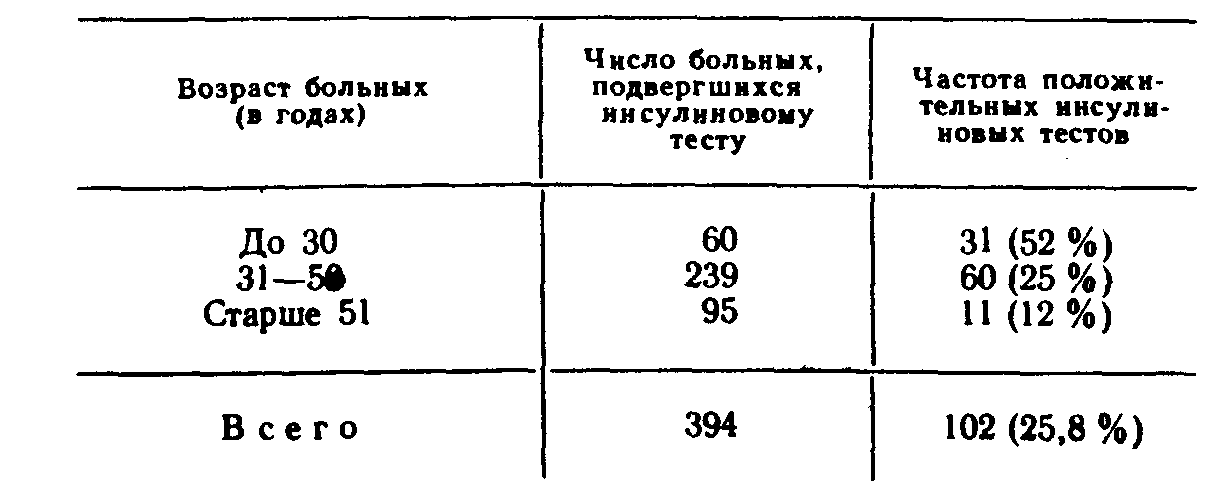 у здоровых людей в возрасте 75 лет и старше толщина слизистой оболочки желудка уменьшается в 1,5 раза, а протяженность секреторной зоны—в 1,8 раза. Установлено также, что начиная с 30—35 лет снижается образование соляной кислоты в желудке, особенно базальной секреции. По некоторым данным [Krentz К., 1964], у здоровых людей уже к 40 годам базальное кислотовыделенне снижается в 2 раза по сравнению с таковым в 20-летнем возрасте. Отмечено, что с возрастом реакция секреторного аппарата желудка на различные раздражители снижается. Так, при субмаксимальной стимуляции дебит свободной соляной кислоты в среднем и зрелом возрастах по сравнению с молодым падает в. 1,3 раза, в пожилом — почти в 2 раза, а в старческом — в 2,5 раза [Валенке-вич Л. Н., 1984]. Не является исключением и реакция желудочной секреции на стимуляцию инсулином (Fikry M., 1965]. Установлено также, что показатели инсулинового теста зависят от функционального состояния антрального отдела желудка. Имеются сведения о том, что инсулиновый тест бывает положительным после ваготомии с пилоропластикой в 4 раза чаще, чем после ваготомии в сочетании с резекцией антрального отдела желудка [Jordan P., Condon R., 1970]. Мы исследовали влияние инсулина на желудочную секрецию у 60 больных, перенесших резекцию желудка по поводу язвенной болезни двенадцатиперстной кишки и желудка [Курыгин А. А., Мовчан К. Н., 1981]. У всех 60 больных в желудочном соке, полученном без стимуляции, обнаружена ахлоргидрия. При проведении теста Холландера лишь у 7 больных из 60 он оказался положительным на 2-м часу исследования, что именуется, как отмечено выше, поздней положительной реакцией желудка на инсулин. Для проверки кислотообразующей функции обкладочных клеток желудка нами у всех 60 больных был проведен гистаминовый тест. При этом оказалось, что из 53 больных, у которых инсулиновый тест был отрицательным, у 50 в ответ на гистамин также обнаружена ахлоргидрия, а у 3 больных выявлено крайне незначительное количество свободной соляной кислоты. Что касается больных с поздней положительной инсулиновой реакцией, то в ответ на гистамин у них выделяется свободная соляная кислота в таких же ничтожных количествах, как и у 3 больных с отрицательной ответной реакцией на инсулин. Морфологическое исследование слизистой оболочки желудка у этих же больных, проведенное С. А. Калашниковым, показало, что в случаях отрицательного инсулинового теста имеет место картина хронического атрофического гастрита с полным исчезновением клеток секреторной зоны или в редких случаях—с их низкой дифференциацией. При положительном инсулиновом тесте гистологическое исследование слизистой оболочки желудка обнаруживает сохранившуюся секреторную зону. Эти данные никак не согласуются с представлениями об инсулиновой пробе как критерии полноты ваготомии. Очевидно, что ни возраст больных, ни удаление антрального отдела желудка не могут повлиять на полноту пересечения блуждающих нервов. Однако это совершенно не исключает того, что главной точкой приложения инсулиновой гипогликемии являются ядра блуждающего нерва. Есть все основания полагать, что показатели пробы Холландера существенно зависят от многих других физиологических факторов. / В настоящее время можно считать твердо установленным, что, независимо от механизмов реакции на инсулин, проба Холландера достаточно четко отражает кислотообразующую функцию желудка после ваготомии и резекции желудка. В этом смысле тест может использоваться как критерий эффективности хирургического вмешательства по поводу язвенной болезни. Мы проследили в течение 10 и более лет (до 29 лет включительно) за 184 больными, подвергшимися стволовой ваготомии по поводу язвы двенадцатиперстной кишки. Было установлено, что из 78 больных с положительной инсулиновой реакцией желудочной секреции рецидив язвы наступил у 14 (19,2%) человек, а из 106 больных, у которых инсулино-вая проба оказалась отрицательной, возврат болезни отмечен лишь у 7 (6,6%) больных [Нечай А. И. и др., 1985]. В то же время по одному только инсулиновому тесту невозможно установить причину недостаточного подавления желудочной секреции после ваготомии [Агейчев В. А. и др., 1975; Курыгин А. А., 1977; Матросова Е. M. и др., 1981]. Из этого следует, что термин «неполная ваготомия», который применяется при положительном инсулиновом тесте Холландера, неправомочен, и в этих случаях следует говорить о недостаточном снижении желудочной секреции. Максимальный гистаминовый тест. В настоящее время широкое применение нашли методы исследования желудочной секреции, при которых применяются мощные стимуляторы продукции желудочного сока. Наиболее распространенный в клинической практике считается так называемый максимальный или усиленный гистаминовый тест Кея [Кау А., 1953]. Считая гистамин непосредственным стимулятором обкладочных клеток, А. Кей предложил для максимальной стимуляции желудочной секреции вводить 4-кратную разовую дозу гистамина фосфата (0,04 мг/кг массы тела) или гистамина дигидрохлорида (0,024 мг/кг массы тела). Установлено, что такая доза гистамина вызывает максимальный выброс соляной кислоты обкладочными клетками и дальнейшее увеличение количества вводимого гистамина не ведет к усилению секреторного ответа желудка. Подсчитано, что у здоровых мужчин в слизистой оболочке желудка имеется около 1 биллиона обкладочных клеток, у женщин—на 25— 30 % меньше. 50 млн обкладочных клеток за 1 ч вырабатывают 1 ммоль соляной кислоты. При этих условиях в ответ на максимальную дозу гистамина у здоровых мужчин выделяется 18—22 ммоль/ч (660—800 мг/ч) соляной кислоты, а у женщин, как упоминалось,— на 25—30 % меньше. Следовательно, по секреторному ответу желудка на максимальную дозу гистамина можно приблизительно судить о гиперплазии или атрофии массы обкладочных клетрк [Фишзон-Рысс Ю. И., 1972]. Для предупреждения вредного побочного действия большой дозы гистамина при проведении теста Кея за 30 мин до введения гистамина вводят противогистаминные препараты—супра-стин, димедрол или пипольфен — некоторые, как считается, не снижают сколько-нибудь заметно желудочную секрецию. Метод проведения максимального гистаминового теста заключается в следующем. После 12-часового голодания в желудок вводят зонд и с помощью шприца аспирируют весь тощаковый желудочный сок. В течение 30 мин наблюдается спонтанная (базальная, ВАО—basal acid output) секреция кислого желудочного сока. Полученный сок собирают. После этого вводят антигистаминный препарат (например, димедрол в количестве 2 мл внутримышечно или подкожно) и аспирируют еще две 15-минутные порции желудочного сока. После этого подкожно вводят гистамин в указанной выше дозе, но, как показывает практика, не более 2,5 мл, и собирают желудочный сок еще в течение 1 ч, который отражает максимальную стимулированную секрецию (МАО—maximal acid output). В полученном соке определяют количество соляной кислоты (по общей кислотности), которое выражается в ммоль/ч или в мг. За норму базальной секреции у здорового мужчины принято считать 2,5—3,5 ммоль/ч, или 90—130 мг/ч соляной кислоты. Нормальной стимулированной максимальной секрецией считается 18— 22 ммоль/ч, или 660—800 мг/ч соляной кислоты [Фишзон-Рысс Ю. И„ 1972; Коростовцев С. Б., Ивашкин В. Т., 1977]. Говоря о максимальном гистаминовом тесте, следует отметить три момента. Во-первых, 4-кратная разовая доза гистамина не так безвредна, как об этом принято думать. Известны случаи резкого нарушения гемодинамики, особенно у больных гипертонической болезнью. Описано развитие тяжелого эрозивного гастрита, осложненного кровотечением [Katz D. et al., 1969]. Поэтому проведение этого теста противопоказано ослабленным и пожилым людям, больным с заболеваниями сердечно-сосудистой системы и больным, перенесшим незадолго до исследования желудочное кровотечение. Во-вторых, имеются известные сомнения в отношении достоверности этой пробы. Установлено, что эффект гистамина на секрецию соляной кислоты желудком носит транзиторный характер, что создает ложную картину максимальной выработки соляной кислоты. Для устранения такой ошибки предложено исследовать желудочную секрецию не после одномоментного введения гистамина, а на фоне непрерывной внутривенной инфузии в течение 2—3 ч. Только в этом случае можно получить близкую к истине характеристику кислой желудочной секреции [Aubrey D., 1970; Hector R., Webb J., 1970]. В-третьих, трактовка результатов максимального гистаминового теста крайне затруднительна из-за больших колебаний его показателей как у здоровых людей, так и при различных заболеваниях. Эти колебания обусловлены быстро меняющейся скоростью выделения желудочного сока, его неучитываемыми потерями вследствие естественной постоянной эвакуации в двенадцатиперстную кишку и рядом других факторов [Hassan M., Hobsley M., 1971]. Для предотвращения отрицательного побочного влияния гистамина на организм человека некоторые авторы рекомендуют применять в качестве стимулятора желудочной секреции синтетический гастриноподобный пентапептид—пентагастрин [Johnston D., Jepson К., 1967; Mason M., Giles G., 1969]. Внутривенное введение пентагастрина, как и гистамина, вызывает более высокую продукцию соляной кислоты, чем подкожное. Для максимальной секреции соляной кислоты подкожно вводится пентагастрин в дозе 6 мг/кг массы тела [Isenberg J. et al., 1968]. Несмотря на указанные выше недостатки максимального гистаминового теста, эта секреторная проба широко применяется в клинической практике. Некоторые авторы для оценки эффективности хирургического вмешательства на желудке, в частности ваготомии, используют тест Кея [Gillespie I., Kay А., 1961; Chacon J. et al., 1969]. Снижение базальной секреции и в особенности максимальной стимулированной секреции не менее чем на 55 % по сравнению с дооперационным уровнем считается надежным прогностическим показателем эффективности ваготомии. Средний показатель стимулированной кислой секреции после ваготомии (менее 15 ммоль/ч соляной кислоты) может рассматриваться как безопасный в отношении рецидива язвы [Панцырев Ю. M,. Гринберг А. А., 1979]. Мы уже приводили результаты наших исследований [Мат-росова Е. M. и др., 1981], которые свидетельствуют, что после ваготомии полная атрофия секреторного аппарата желудка наблюдается редко. Лишь у 9 из 42 наших больных, перенесших ваготомию и подвергшихся тесту Кея, имела место истинная ахлоргидрия. В остальных 33 случаях обкладочные клетки сохраняли способность выделять соляную кислоту в ответ на гистамин нередко в резко выраженной степени. Однако у тех больных, у которых после ваготомии сохранялась способность к слабой секреторной реакции желудка на гистаминовый стимулятор, рецидивы заболевания наблюдались крайне редко. Таким образом, на основании максимального гистаминового теста также можно сказать, что для оценки эффективности ва-готомии наибольшее значение имеет не полнота ваготомии, для определения которой пока не существует надежного критерия, а общее состояние желудочной секреции. С этих позиций гистаминовый тест имеет большое практическое значение. рН-метрия желудка. В клинической практике для оценки отдаленных результатов ваготомии находит широкое применение рН-метрия желудка [Агейчев В. А., Климинский И. В.. 1973; Shimada H., 1975]. Если, например, после ваготомии рН в желудке сдвигается в щелочную сторону и достигает 4—7, а щелочное время удлиняется до 20 мин и более, то результаты операции считаются положительными (Панцырев Ю. М. и др., 1972]. Известно, что при исследовании кислотности желудочного сока титрационным методом у больных, подвергшихся резекции желудка по поводу язвенной болезни, ахлоргидрия обнаруживается более чем в 80 % случаев. При этом высокая продукция свободной соляной кислоты рассматривается как фактор риска в отношении развития пептической язвы тощей кишки (Самохвалов В. И. и др., 1972]. В то же время при исследовании желудочной секреции у этих больных с помощью рН-метрии желудка более чем в 85 % случаев обнаруживается сохраненная кислотообразующая функция, хотя пептические язвы развиваются лишь у 7 % больных [Лея Ю. Я., 1976]. Такие различия в результатах исследования желудочной секреции объясняются значительно большей чувствительностью рН-метрического метода по сравнению с титрационным. Однако в диагностическом отношении титрационный метод определения кислотности желудочного сока, прошедший проверку временем и широтой применения, не только не утратил своего значения, но во многих случаях остается предпочтительным. Исследование базальной секреции. Из литературы известно, что о первой фазе желудочной секреции можно составить представление на основании определения базальной секреции в течение 30—60 мин без применения каких-либо раздражителей [Ноздрачев В. И., 1968; Smithwick R. et al., 1974]. Мы воспользовались таким исследованием базальной секреции желудка для определения результатов ваготомии у тех больных, у которых проведение инсулинового теста представлялось опасным. Результаты исследования базальной секреции сопоставлялись с показателями инсулиновой пробы (табл. 11). Как видно из приведенных данных, среди 98 больных, у которых в базальном желудочном соке свободная соляная кислота отсутствует, или ее содержание не превышает 0,5 ммоль/л, инсулиновый тест оказался положительным у 17 (17%). Из Таблица 11 Соотношение показателей базальной секреции желудка и инсулиновой пробы у больных с язвой двенадцатиперстной кишки после ваготомии 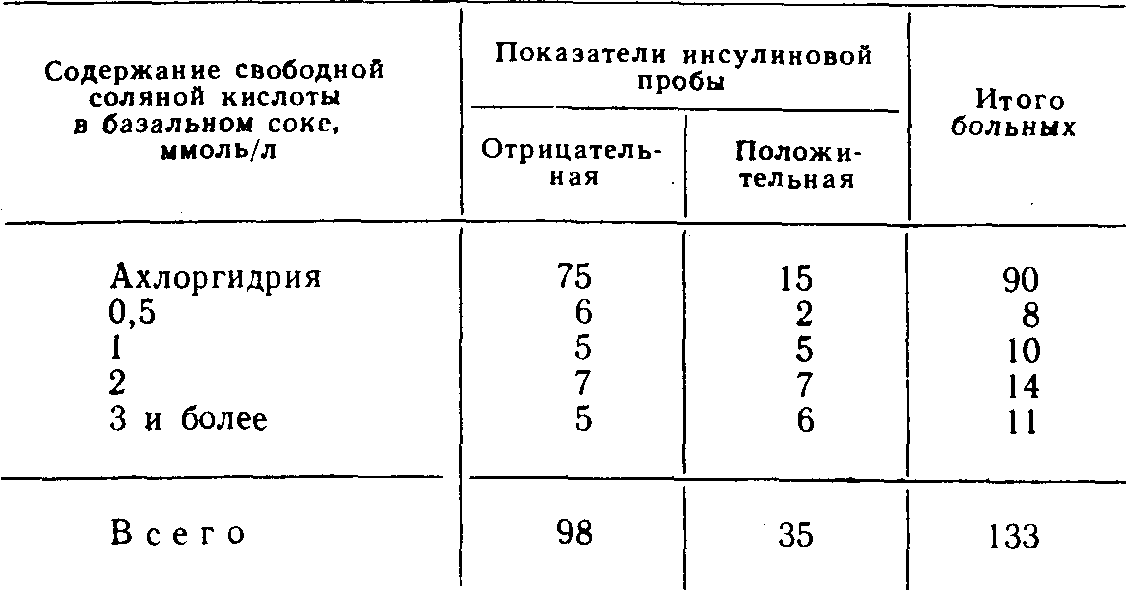 тех больных, у которых содержание свободной соляной кислоты в базаль'ном соке достигает 1—3 ммоль/л, проба Холлан-дера была положительной у 18 из 35, т. е. более чем в половине случаев. Таким образом, уже на основании простого исследования базальной желудочной секреции можно в значительной степени составить представление об эффективности ваготомии. При ахлоргидрии в базальном соке или уровне свободной соляной кислоты, не превышающем 0,5 ммоль/л, можно надеяться на стойкое подавление желудочной секреции ваготомией у 5 больных из 6 оперированных. Мы полагаем, что результатами такого исследования можно воспользоваться для оценки эффективности ваготомии у тех больных, у которых проведение инсулинового теста опасно или почему-либо неосуществимо. Исследование пепсинообразующей функции желудка. Влияние ваготомии на пепсинообразующую функцию желудка изучено недостаточно, хотя роль пепсина в патогенезе язвенной болезни велика. Мы уже сообщали о наших исследованиях пепсинообразующей функции желудка у 180 больных с язвой двенадцатиперстной кишки до ваготомии и в разные сроки после нее [Кевхишвили А. В. и др., 1974]. Было установлено, что содержание пепсина в базальном желудочном соке у больных с язвой двенадцатиперстной кишки до операции было очень высоким и в отдельных его порциях превышало нормальный уровень в 3 раза. После ваготомии выработка пепсина значительно снижается и соответствует таковой здорового человека. Полное угнетение пепсинообразующей функции желудка после ваготомии наблюдается лишь в отдельных случаях. Тогда же было доказано, что главные клетки слизистой оболочки желудка сохраняют способность вырабатывать пепсин в ответ на гистамин и мясной бульон даже через 5—7 лет после вагото-мии. Однако этот ответ существенно зависит от степени подавления кислой желудочной секреции. При значительном снижении свободной соляной кислоты уровень пепсина после вагото-мии резко снижается. При активной продукции свободной соляной кислоты и положительной инсулиновой пробе содержание пепсина остается высоким, а после гистаминовой стимуляции—резко возрастает и не отличается от дооперационного. Такие же данные получены при инсулиновой стимуляции желудочной секреции (табл. 12). Как видно, в случаях отрицательной инсулиновой пробы уровень пепсина в желудочном соке после введения инсулина не возрастает, а у больных с положительной пробой Холлан-дера после инсулиновой стимуляции выработка пепсина резко увеличивается. Эти физиологические данные перекликаются с морфологическими исследованиями слизистой оболочки желудка [Матросова Е. М. и др., 1981]. У больных, у которых после ваготомии развилась ахлоргидрия и инсулиновая проба была отрицательной, при гистологическом исследовании обнаружен умеренный атрофический гастрит, главные клетки были редкими, слабобазофильными, располагались на дне железы, а в теле ее не обнаруживались. Отмечается обеднение их секреторными гранулами, и выраженная вакуолизация протоплазмы. В группе больных с так называемой неполной вагото-мией, по данным инсулиновой пробы, атрофические процессы в слизистой оболочке желудка носят очаговый характер, главных желез бывает больше, чем у больных после полной ваготомии. Таким образом, показатели концентрации пепсина в желудочном соке после инсулиновой стимуляции секреции наряду с показателями выработки соляной кислоты можно использовать для оценки эффективности ваготомии. К такому же выводу приходят и другие авторы [Жупан В. Ф., Сацукевич В. Н., 1974; Smithwick R. et al., 1974]. Т а б л и ц а 12 Соотношение показателей инсулиновой пробы после ваготомии и содержания пепсина в желудочном соке 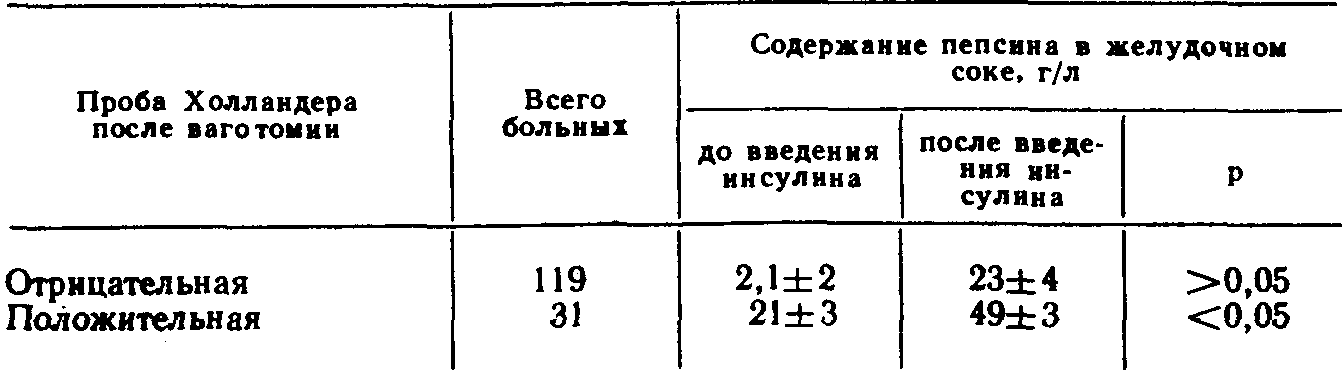 Наш опыт и наблюдения других авторов свидетельствуют о том, что в клинической хирургии исследование кислой желудочной секреции после операции играет большую роль при оценке результатов хирургического лечения язвы двенадцатиперстной кишки и желудка, пептической язвы тощей кишки, синдрома Цоллингера—Эллисона и некоторых других заболеваний. Без точных сведений о состоянии кислой желудочной секреции невозможно оценить результаты ваготомии. Значительно сложнее обстоит дело с операционными тестами на полноту ваготомии, однако и здесь, мы полагаем, такие методы исследования, как проба Ли и рН-метрня желудка, во многих случаях помогут уже во время хирургического вмешательства судить о полноте денервации желудка, следовательно, об эффективности операции. Глава 4 ОСЛОЖНЕНИЯ И ПАТОЛОГИЧЕСКИЕ ПОСЛЕДСТВИЯ ВАГОТОМИИ Многие авторы пишут о ваготомии как вмешательстве простом и безопасном. Однако было бы большой ошибкой считать ваготомию в сочетании с дренирующей операцией или без нее операцией, лишенной осложнений. Мы здесь не имеем в виду те осложнения, которые могут встретиться при любой операции. В настоящей работе изучались не только широко известные, но и 'более редкие осложнения, наблюдавшиеся во время ваготомии, в ближайшем послеоперационном периоде и в отдаленные сроки после операции. Кроме того, изучались операционная летальность и течение раннего послеоперационного периода. |
