Ваготомия в хирургической гастроэнтерологии. Курыгин А.А.. А. акурыгин, В. В. Румянцев ваготомия в хирургической гастроэнтерологии спетербург. 1992
 Скачать 1.86 Mb. Скачать 1.86 Mb.
|
ОПЕРАЦИОННАЯ ЛЕТАЛЬНОСТЬСреди наших больных, подвергшихся ваготомии по поводу различных заболеваний, в раннем послеоперационном периоде умерли 55 (2,74%). Более общие сведения о них приведены в табл. J6 и 17. Как видно из приведенных данных, у 41 больного из 55 умерших причина смерти не была связана непосредственно с ваготомией, а была обусловлена тяжестью основного заболевания или его осложнениями, и только у 14 больных смерть наступила от осложнений самой операции. Большинство авторов также приводят величину операционной летальности после ваготомии с дренирующими вмешательствами на желудке менее 3 % [Маят В. С. и др., 1970; Шалимов А. А. и др., 1970; Курыгин А. А., 1977; Goligher J. et al., 1972; Griffith С. et al., 1972]. Однако, когда мы говорим о летальности после ваготомии, необходимо учитывать соотношение неотложных и плановых операций в приводимых статистических данных В тех работах, которые касаются только ваготомии, выполненной в плановом порядке, летальность будет значительно ниже, чем в работах, касающихся неотложной ваготомии, главным образом у больных с массивным язвенным кровотечением. Анализируя операционную летальность после ваготомии, необходимо также разграничивать ваготомию с дренирующими желудок операциями, без них и в сочетании с антрумрезекцией. Известно, что ваготомия с антрумэктомией сопровождается более высокой летальностью по сравнению с ваготомией, сочетающейся с пилоропластикой, и достигает, по данным многих авторов, 3—4% [Hoerr S., 1973]. Лишь немногие хирурги сообщают о более низкой операционной летальности после ваготомии с антрумэктомией, равной 1,5—2% [Жуков Б. П., 1973; Herrington J„ 1971]. По мнению многих авторов, экономная резекция желудка таит в себе такой же операционный риск, как и обычная резекция желудка [Bakaloudis P., 19721. Таким образом, наши данные, как и материалы других авторов, показывают, что среди причин смерти больных, подвергшихся ваготомии, преобладают заболевания, не являющиеся специфическими для пересечения блуждающих нервов, и что низкая летальность после этой операции является одним из важных преимуществ данного метода лечения язвы двенадцатиперстной кишки и некоторых других заболеваний по сравнению с резекцией желудка, особенно у больных с повышенным операционным риском. Таблица 16 Операционная летальность после ваготомии при различных заболеваниях 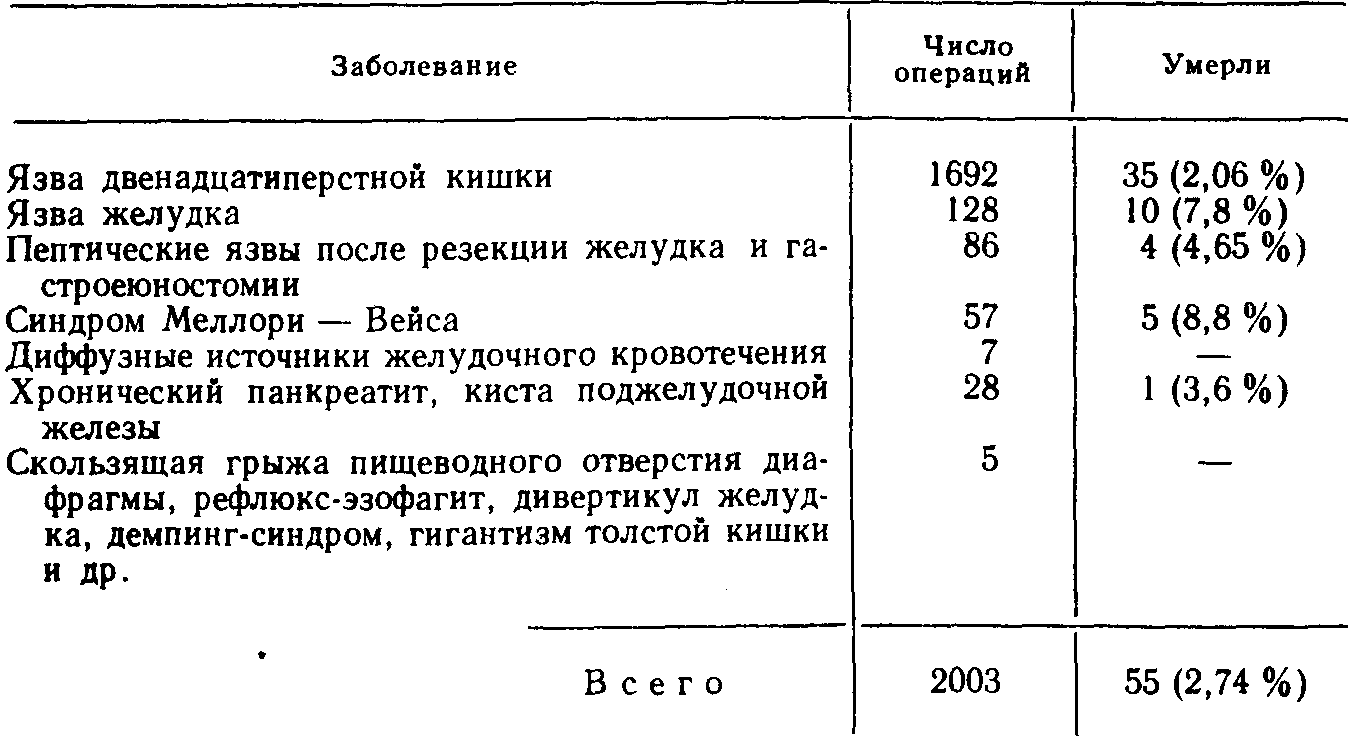 Таблица 17 Наиболее общие причины операционной летальности среди больных, подвергшихся ваготомии  ПОЗДНИЕ ОСЛОЖНЕНИЯ ВАГОТОМИИПоздние осложнения ваготомии, как и осложнения раннего периода, в одних случаях являются следствием пересечения блуждающих нервов, в других зависят от дренирующей операции. Такое деление во многом условно, так как патогенез некоторых осложнений значительно сложнее, чем это кажется на первый взгляд. Функциональные моторно-эвакуаторные нарушения желудка. Поздние функциональные моторно-эвакуаторные нарушения желудка после ваготомии наблюдаются вплоть до 2—3 лет после операции. По данным литературы, частота этого осложнения исчисляется 9—10%, но в большинстве своем оно протекает в легкой форме и лишь в отдельных случаях приобретает тяжелое течение [Hoeffel J. et al„ 1971]. Из 728 больных, у которых в отдаленные сроки после ваготомии мы изучали моторно-эвакуаторную функцию желудка, функциональные нарушения ее наблюдались у 19 (2,6%): в легкой степени—у 9 (1,2%), в средней—у 6 (0,8:%), и у 4 (0,5;%) больных они достигли тяжелой степени. Это осложнение развилось у 12 больных через 1—4 мес после ваготомии. у 2—через 5 мес, у 1 — через 2 года и еще у 1 больного — через 3 года после операции. Если патогенез атонии желудка, развившейся через 4—5 мес после ваготомии, в значительной степени понятен и обусловлен, как и ранние моторно-эвакуаторные нарушения, по всей вероятности, параличом блуждающего нерва и недостаточными к этому времени компенсаторными возможностями автономной нервной системы желудочно-кишечного тракта, то происхождение более поздних двигательных нарушений желудка остается неясным. Клиническая картина этого осложнения сходна с проявлениями ранней атонии желудка, но развивается медленнее. В случаях тяжелого течения заболевания больных беспокоят тяжесть и боли в надчревной области, обильная рвота застойным желудочным содержимым. Они истощаются и обезвоживаются. Дифференциальная диагностика позднего функционального желудочного стаза более трудна, чем распознавание ранней формы этого осложнения. Врач при этом обычно не думает о возможности развития функциональной атонии желудка и все свое внимание сосредоточивает на зоне пилоропластики, предполагая прежде всего рубцовое сужение гастродуоденального канала. К тому же при рентгенологическом исследовании нередко в силу неизбежной послеоперационной деформации этой области желудка создается впечатление о механическом сужении [Курыгин А. А., Дозорцев В. Ф., 1973; Hermann G., John-son V., 1970]. В качестве иллюстрации приводим одно из наших наблюдений. Больной Ж., 42 лет, 13.12.65 г. подвергся селективной ваготомии с пило-ропластикой по Гейнеке — Микуличу по поводу язвы двенадцатиперстной кишки. Послеоперационный период протекал благополучно. Через 3 года после операции появилось ощущение тяжести и ноющей боли в надчревной области, тошнота, жидкий стул, значительное похудание. При исследовании ночной желудочной секреции, а также при проведении гистаминовой пробы Кея и инсулинового теста установлена истинная ахлоргидрия. При рентгенологическом исследовании желудка обнаружена деформация пилородуоденального канала, эвакуация из желудка резко замедлена, желудок растянут, перистальтика вялая. Через 24 ч желудок свободен от контрастирующей массы. С диагнозом «рубцовое сужение пилорического канала> больной оперирован. Во время операции установлено, что желудок резко растянут, атоничен, но выходной отдел его хорошо проходим, язвы не обнаружено. Наложен позади-ободочный гастроеюноанастомоз на короткой петле. Послеоперационное течение без осложнений. Наблюдение за пациентом в течение последующих 18 лет показало, что он здоров. В случаях легкого течения заболевания расширения желудка, как правило, не бывает, и отмечается лишь вялая и мелкими волнами перистальтика желудка. Опытный рентгенолог обратит внимание на то, что у больных с поздней постваготомической атонией желудка размеры его увеличены главным образом за счет расширения тела, а не дистальной части. Кроме того, в желудке таких больных нередко обнаруживаются ячеистые тени (дефекты наполнения), создаваемые безоарами (рис. 20). У некоторых больных безоары заполняют весь желудок и становятся особенно заметными на фоне газового пузыря. В ряде случаев в желудке развиваются так называемые «дрегштед-товские» язвы. Тип ваготомии не влияет на частоту и тяжесть поздних нарушений моторно-эвакуаторной функции желудка. Что касается влияния типа дренирующей операции на частоту возникновения поздней атонии желудка, то оказалось, что на 728 прослеженных на этот счет больных функциональная атония желудка наблюдалась у 16 (2,2%): в легкой степени—у 9 (1,2%), в средней—у 6 (0,8%), и у 1 больного она достигла тяжелой степени. Как и при ранних нарушениях моторно-эвакуаторной функции желудка, поздняя форма этого осложнения после пилоропластики по Финнею развивается в 2 раза реже, чем после пилоропластики по Гейнеке—Микуличу,' хотя операция по Финнею производится нами почти исключительно у больных со стенозирующей язвой двенадцатиперстной кишки и, казалось бы, атония желудка при уже имевшемся его расширении, обусловленном предшествующим стенозом, должна развиваться чаще. Складывается убеждение, что пилоропластика по Гейнеке—Микуличу не всегда обеспечивает хорошее опорожнение желудка, что в ряде случаев способствует развитию поздней атонии желудка. В связи с этим у некоторых больных бывает особенно трудно отличить функциональные нарушения эвакуации из желудка от нарушений, обусловленных в какой-то степени механической причиной. Мы допускаем, что в части случаев имеет место сочетание этих двух факторов в развитии поздних нарушений моторно-эвакуаторной функции желудка. Лечение тяжелых форм поздней атонии желудка функциональной природы до введения нами в лечебную практику ган-глиоблокаторов представляло большие трудности. Обычное консервативное лечение оказывается малоэффективным, и все авторы в таких случаях прибегают или к еюногастростомии, или к резекции желудка [Hermann G., Jonson V., 1970]. Из 8 наших больных, у которых поздняя атония желудка развилась в то время, когда лечение ганглиоблокаторами еще не применялось, троих пришлось повторно оперировать: 2 больным произведена гастроеюностомия, 1 — резекция желудка. Все эти больные выздоровели. 5 больных, у которых атония желудка развилась в первые 4 мес после ваготомии и носила умеренный характер, были излечены систематическими промываниями желудка. С введением в клиническую практику метода лечения ганглиоблокаторами (бензогексоний в таблетках по 0,1 г 2—3 раза в день за 30 мин до приема пищи или по 1 мл 2,5 % раствора внутримышечно или подкожно 2—3 раза в день) положение в корне изменилось. Из 11 наших больных, леченных таким способом, у 10 наступило полное выздоровление, и лишь 1 больной произведена резекция желудка. Курс лечения составляет обычно 2—3 нед. Если все же возникает необходимость в хирургическом лечении, то характер операции определяется состоянием желудочной секреции. При ахлоргидрии наиболее целесообразным вмешательством считается гастроеюностомия. Тем больным, у которых сохранена продукция свободной соляной кислоты и проба Холландера положительная, показана резекция желудка. Наши наблюдения показывают, что у больных с поздней атонией желудка, как правило, обнаруживаются ахлоргидрия и отрицательная инсулиновая проба. Из 19 больных с поздней постваготомической атонией желудка инсулиновая проба проводилась у 17, и у 16 из них она оказалась отрицательной. Механическая непроходимость гастродуоденального канала. Среди причин неудач ваготомии с дренирующими операциями видное место занимает поздняя механическая непроходимость гастродуоденального канала. Из 728 больных, прослеженных нами в разные сроки после ваготомии, такое осложнение наблюдалось у 9 (1,2%), и все они потребовали повторного хирургического вмешательства. Поздняя механическая непроходимость гастродуоденального канала может быть обусловлена неадекватной дренирующей операцией, рубцовым процессом и просмотренным во время операции залуковичным стенозом двенадцатиперстной кишки [Hines J. et al., 1976]. Последняя причина нарушения эвакуации из желудка возможна только в том случае, если хирург не придерживается твердого правила обязательного пальцевого исследования просвета двенадцатиперстной кишки во время выполнения пилоропластики. Из 9 наших больных с поздней непроходимостью гастродуоденального канала у 6 она была обусловлена неадекватной с самого начала дренирующей операцией, а у 3—обширным спаечным процес сом между выходным отделом желудка и нижней поверхностью печени. В этих 3 последних случаях выходной отдел желудка оказался подтянутым высоко к печени, что и затрудняло эвакуацию его содержимого. Такое осложнение развивается в разные сроки в зависимости от причины, вызвавшей сужение. Технические погрешности в выполнении пилоропластики, а также воспалительные инфильтраты в этой области с переходом вруб-цовую ткань приводят к непроходимости выходного отдела желудка в первые месяцы после операции. Выбор ошибочной, но правильно выполненной дренирующей операции приводит к нарушению эвакуации из желудка в более поздние сроки. Из 9 наших больных с поздно развившейся непроходимостью выходного отдела желудка у 2 она появилась через 1 мес после операции, у 2 — через 2'/а мес, у 2 — через 1 год, у 2 — через 2 года и у 1 больного —'через 4 года после вмешательства. Некоторые авторы не придают большого значения выбору дренирующей операции и в большинстве случаев сочетают ва-готомию с пилоропластикой по Гейнеке—Микуличу, независимо от изменений в области язвы. Такая точка зрения не только спорна, но и в ряде случаев порочна. Мы убедились в том, что пилоропластика по Гейнеке—Микуличу хороша там, где нет стеноза двенадцатиперстной кишки и отсутствует резко выраженный спаечный процесс в области выходного отдела желудка. При значительном стенозе двенадцатиперстной кишки наиболее выгодными дренирующими операциями являются пилоропластика по Финнею, гастродуоденоанастомоз по Джабу-лею, а при невыполнимости этих операций—гастроеюноанасто-моз. В гл. 5 этот вопрос будет обсуждаться более подробно, а пока укажем на то, что среди наших 374 больных, оперированных по поводу язвы двенадцатиперстной кишки без стеноза, в отдаленном периоде механическая непроходимость выходного отдела желудка тяжелой степени развилась лишь у 1 больного (0,2%) после пилоропластики по Гейнеке—Микуличу, а из 353 больных язвенным стенозом двенадцатиперстной кишки такое осложнение наступило у 8 (2,2%) больных. Зависимость частоты возникновения данного осложнения от вида дренирующей операции показана в табл. 18. Приведенные данные свидетельствуют о больших преимуществах пилоропластики по Финнею и гастроеюноанастомоза, когда речь идет о язве двенадцатиперстной кишки, осложненной стенозом. Следует отметить, что чем тяжелее стеноз двенадцатиперстной кишки, тем чаще пилоропластика по Гейнеке—Микуличу приводит к вторичному рубцовому сужению пилородуоденального канала. Больные с поздней механической непроходимостью пилородуоденального канала требуют, как правило, хирургического лечения, и наши 9 больных, как уже указывалось, оперированы: Таблица 18 Зависимость поздней механической непроходимости желудка у больных язвенным стенозом двенадцатиперстной кишки от вида дренирующей операции 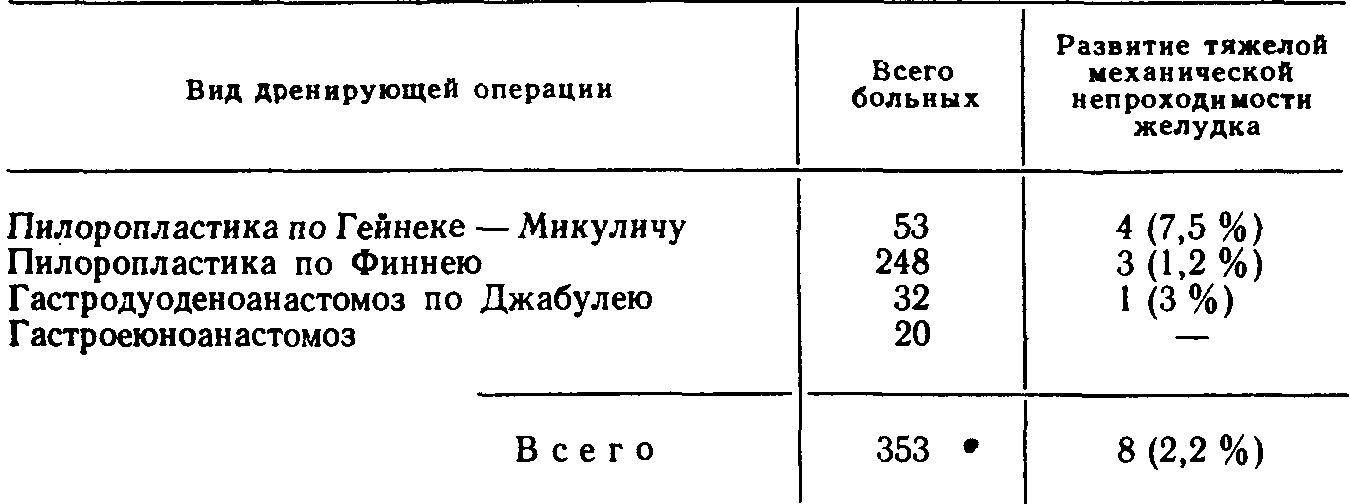 5 больным с ахлоргидрией произведена гастроеюностомия, 3— при наличии в желудке свободной соляной кислоты — резекция желудка, и одному больному выполнена повторная операция в виде пилоропластики по Гейнеке—Микуличу. Все больные после гастроеюностомии выздоровели. У 1 из них после повторной операции прошло 13 лет, у 1—14, у 1—15, у 2—17 лет. Из 3 больных, перенесших резекцию желудка, у 1 после повторной операции прошло 16 лет, у 1 —20 лет и у 1 больной— 22 года. Все они практически здоровы. У одного больного, которому произведена повторная пилоропластика, сохранилась продукция свободной соляной кислоты, через 6 лет он поступил в другое лечебное учреждение по поводу массивного кровотечения на почве рецидивной язвы двенадцатиперстной кищки, подвергся резекции желудка и умер от послеоперационных осложнений. Таким образом, материалы наших исследований показывают, что поздняя механическая непроходимость гастродуоденального канала имеет значительный удельный вес среди причин неудач ваготомии и что наиболее эффективным методом предупреждения этого осложнения являются правильный выбор дренирующей операции и соблюдение определенных правил ее' выполнения. Диарея. Пожалуй, ни одному из осложнений ваготомии не уделено в литературе столько внимания, как диарее. В сущности только это осложнение используется многими авторами в качестве аргумента против ваготомии или, по крайней мере, против ее стволового варианта, после которого диарея развивается чаще всего. Данные о частоте постваготомической диареи крайне разноречивы—от 10 до 40% и более [Панцы-рев Ю. М. и др., 1975; Goligher J. et al., 1972; Johnston D. et al„ 1972]. Сведения о частоте тяжелой формы заболевания колеблются от 1 % [Шалимов А. А. и др., 1973] до 5 % [Price W. et al., 1970; Humhrey С. et al., 1971]. Такой разброс бывает обусловлен неодинаковым числом наблюдений, различными сроками наблюдения за больными и неодинаковой тщательностью обследования больных. Мы в настоящей работе из общего числа больных взяли группу из 657 человек, подвергшихся трем видам ваготомии по поводу язвы двенадцатиперстной кишки, каждый из которых был подробно опрошен и в большинстве своем обследован. При этом из 657 больных 62 % оперированных наблюдались после ваготомии свыше 3 лет, а 30 % — свыше 5 лет. Диарея установлена у 52 (7,9 %) больных, из которых у 33 (5%) она протекала в легкой форме, у 13 (2%) — средней тяжести и у 6 (0,9%) —в тяжелой форме. У женщин диарея после ваготомии развивалась почти в 2 раза чаще, чем у мужчин (16,6 % против 8,8 %). Некоторые авторы считают главной причиной постваготоми-ческих поносов дизбактериоз кишечника, развивающийся вследствие ахлоргидрии и желудочного стаза [Ballinger W., 1967; McKelvey S., 1970]. Однако по этому поводу можно привести ряд неопровержимых контраргументов. В частности, множество людей имеют ахилию, но не страдают поносами и, более того, жалуются на постоянные запоры. У больных, перенесших резекцию желудка, в большинстве случаев наступает ахилия, но небольшая часть из них страдает поносами. Из числа наших больных, у которых развилась диарея после ваготомии, у 38 установлена ахлоргидрия, а у 14—в желудочном соке обнаружена свободная соляная кислота и у некоторых из них на довольно высоком уровне. Что касается застоя и бродильных процессов в желудке как причины диареи, то только 6 наших больных диареей страдали умеренной атонией желудка, причем ни у одного больного с тяжелой формой диареи мы не обнаружили затрудненной эвакуации содержимого желудка. Известно, что диарея наблюдается нередко у больных с демпинг-синдромом, развившимся после резекции желудка или гастроеюностомии [Самохвалов В. И., 1971]. В этом случае диарея рассматривается как составная часть клинической картины демпинг-синдрома. Что касается сочетания постваготомической диареи с демпинг-синдромом, то мы обнаружили его у 17 из 52 наших больных с диареей. Примерно такие же данные приводят многие другие авторы [Kennedy Т., Connell A., 1969]. Таким образом, происхождение постваготомической диареи в большинстве случаев нет оснований связывать ни с застоем и ахлоргидрией в желудке, ни с демпинг-синдромом, который после ваготомии крайне редко достигает резко выраженной степени.Хотя патогенез постваготомической диареи остается неясным, нам представляется несомненной ведущая роль пересечения блуждающих нервов с последующими нарушениями моторной и секреторной функций тонкой кишки. Нельзя также исключать того, что диарея после ваготомии развивается в соответствии с законом Кеннона. Как известно, W. Cannon (1939) выдвинул положение о сверхчувствительности органа к химическим агентам после его денервации. J. Tinker и соавт. (1970) в эксперименте на собаках, а затем и в условиях клиники показали, что после стволовой ваготомии скорость продвижения пищи, помеченной радиоактивными нуклидами, по кишечнику резко возрастает по сравнению с дооперационными показателями. И все же в происхождении диареи остается много неясного. Так, например, трудно объяснить факт развития диареи после селективных вариантов ваготомии, хотя и реже, чем после пересечения основных стволов блуждающих нервов [Humh-rey С. et al., 1971; Johnston D. et al., 1972]. Среди наших больных после стволовой ваготомии диарея развилась у 33 (10,4%) на 315 операций, после селективной— у 8 (6,2%) на 129 операций и после селективной проксималь-ной ваготомии—у 11 (5,1 %) больных из 213 оперированных. При этом диарея в тяжелой форме после стволовой ваготомии наблюдалась в 2 раза чаще, чем после селективной (1,5:% против 0,8 %) и ни разу не обнаружена у больных, перенесших селективную проксимальную ваготомию. Диарея средней тяжести наблюдалась практически с одинаковой частотой после всех трех видов ваготомии (2,2%; 2,3%; 1,4%), и лишь легкая форма диареи после стволовой ваготомии развивалась в 2 раза чаще, чем после двух других видов операции (соответственно 6,6%; 3,1%; 3,7%). Происхождение диареи после селективных вариантов ваготомии предположительно можно объяснить все же травмой стволов блуждающих нервов во время выполнения этих вмешательств, а также влиянием дренирующей операции на моторику и секрецию тонкой кишки. Из числа наших больных, перенесших селективную проксимальную ваготомию, диарея средней тяжести наблюдалась у тех из них, у кого ваготомия сочеталась с пилоропластикой. Постваготомическая диарея нередко появляется в первые дни после операции, но лишь в 10—15% случаев она приобретает хронический рецидивирующий характер, а у остальных больных прекращается через несколько дней с момента появления. В большинстве же случаев диарея развивается через 1—2 мес после ваготомии, редко — через несколько лет. Установлено, что диарея провоцируется молочной и богатой углеводами пищей, большим количеством одномоментно выпитой жидкости, особенно в утренние часы. Различают три степени тяжести диареи: легкую, среднюю и тяжелую. Диарея легкой и средней степени проявляется в виде жидкого стула от 2 до 5 раз в сутки в течение нескольких дней, сопровождается большим газообразованием и громким урчанием в животе. Такие циклы повторяются через 3—4 нед. Хотя общее состояние больных при этом существенно не страдает, но неожиданное, свзрывное» появление умеренной диареи причиняет больному значительные неудобства. Диарея тяжелой степени проявляется частым жидким стулом (до 10—15 раз в день), и период обострения заболевания затягивается иногда до 2 мес и более, больные истощаются и вынуждены находиться постоянно дома. Описаны случаи молниеносного, крайне тяжелого течения постваготомической диареи с летальным исходом [Dubois F., Leuriot J., 1969]. В редких случаях, несмотря на частый и жидкий стул, заболевание протекает по типу острой кишечной непроходимости. Одно такое осложнение мы наблюдали в 1967т. [Матросова Е. М. и др., 1981]. Больной, 47 лет, 05.06.67 г. подвергся стволовой ваготомии по поводу пептической язвы тощей кишки, развившейся после резекции желудка, произведенной за 4 года до этой операции в связи с язвой двенадцатиперстной khiiikw. Через 2 мес после ваготомии пептическая язва рецидивировала, и с предполржнтельным диагнозом синдром Цоллингера — Эллисона 20.11.67 г. больному произведена экстирпация культи желудка (В. М. Ситенко). Через 6 лет после этой операции больной поступил в клинику с жалобами на жидкий стул до 16 раз в сутки, резкое вздутие живота, затрудняющее дыхание, жажду, в связи с чем он выпивал до 14 л воды в сутки, постоянные боли в животе. При обследовании больного обращало на себя внимание резкое равномерное вздутие живота, слышимое на расстоянии урчание в нем. При тщательном обследовании с участием опытных эндокринологов и инфекционистов каких-либо нарушений эндокринной системы и дизентерии не обнаружено. Лечение переливаниями крови и белковых препаратов, диетой, препаратами поджелудочной железы и многими другими средствами успеха не имело. Начато лечение бензогексонием до 1 мл 2,5 % раствора внутримышечно 3 раза в день. Через 3 дня от начала введения ганглиоблокатора частота стула уменьшилась до 5—6 раз в сутки, а затем и до 2—3 раз. Исчезли вздутие живота и боли, пропала жажда. Введение бензогексония было заменено приемом таблеток этого препарта, и больной был вскоре выписан в удовлетворительном состоянии. Последующее наблюдение за ним в течение 5 лет подтвердило высокую эффективность бензогексония при рецидивах диареи. Особенность постваготомической диареи заключается еще и в том, что с течением времени она ослабевает и в большинстве случаев проходит без лечения [Курыгин А. А., 1977; Schlicke C„ Logan A., 1972; Brooks J. et al., 1975]. Из 13 наших больных диареей средней степени у 9 она исчезла в течение 3 лет, у 1 — через 4 года, у 1 — через 5 лет, у 1 — через 6 лет, и у 1 больного диарея сохранялась в течение 8 лет и исчезла. Из 6 больных с тяжелой формой диареи у 3 она в течение 1—2 лет приобрела легкое течение, у 2—сохранялась 3 года, а затем исчезла, и 1 больной продолжал страдать тяжелой формой диареи в течение 4 лет, после чего он выпал из наблюдения. Перехода легких форм диареи в тяжелую мы не наблюдали. Наибольшую актуальность приобретают вопросы, связанные с лечением постваготомической диареи. Легкие формы этого заболевания не требуют лечения, больные обычно обходятся одним только соблюдением диеты, исключив из питания молоко, обильное питье и другие продукты, провоцирующие поносы. Для многих больных легкая диарея становится более приемлемой, чем запоры, которыми они страдали до ваготомии. При диарее средней тяжести иногда больному бывает достаточно перейти на более грубую пищу, включающую ржаной хлеб, отварное нежирное мясо, овощи, как поносы прекращаются. Некоторым больным помогает прием микстуры Бехтерева, содержащей кодеин. Наиболее эффективным методом лечения диареи является предложенная нами методика с применением ган-глиоблокатора бензогексония [Курыгин А. А., Гройсман С. Д., 197I]. Лечение состоит в приеме таблеток бензогексония по 0,1 г 3 раза в день за 30 мин до еды. Как правило, понос прекращается в ближайшие сутки. После этого препарат принимается еще в течение 2—3 дней, и на этом лечение прекращается. Возобновляется прием препарата при очередном приступе диареи. Многие больные начинают прием бензогексония при нояв-лении предвестников диареи в виде урчания в животе, повышенного газообразования и тем самым предупреждают приступ заболевания. Во время лечения диареи ганглиоблокатором рекомендуется исключить из рациона питания продукты, провоцирующие понос. При тяжелой форме диареи ни диета, ни применение антибиотиков, ферментов поджелудочной железы и дубящих средств успеха обычно не приносят. Некоторые хирурги в особо тяжелых случаях применяют хирургическое лечение в виде реконструкции пилоруса [Christiansen P. et al., 1974] и инверсии сегмента тонкой кишки [Sawyers J„ Herrington J., 1969; Schlicke С., Logan A., 1972]. Последняя операция состоит в том, что из тонкой кишки на расстоянии 100—135 см от plicae duodenojejuna-lis выкраивается сегмент длиной 10—12 см на брыжейке с сохранением питающих сосудов, поворачивают его на 180° и вшивают на свое место, но уже с противоположным направлением перистальтики. Сообщается, что во всех этих случаях диарея стойко излечивается. Лечение бензогексонием приносит неизменный успех и у больных с тяжелой формой постваготомической диареи. Этот метод получил большое распространение в нашей стране [Шалимов А. А., Саенко В. Ф., 1972; Шовский О. Л., Черняке-вич С. А., 1975, и др.] и пока является единственным эффективным методом. Правда, он не радикален, только обрывает приступ диареи, но и при этом условии больные сохраняют рабо тоспособность, а с течением времени, как уже говорилось, диарея ослабевает и прекращается. Таким образом, можно говорить о том, что диарея как осложнение ваготомии уже не может компрометировать эту операцию настолько, чтобы на этом основании, как было ранее, отказываться от ее применения. Демпинг-синдром. Ваготомия выгодно отличается от резекции желудка, в частности тем, что после нее демпинг-синдром в тяжелой форме практически не наблюдается [Березов Ю. Е. и др., 1974; Панцырев Ю. М. и др., 1975; Hancock В. et al., 1974]. Частота демпинг-синдрома средней степени колеблется от 4 до 10 % [Imperati L. et al., 1972; Brooks J. et al., 1975], и лишь легкая степень этого заболевания, по данным разных авторов, доходит до 25 % [Удовский Е. Е. и др., 1975]. Среди наших хорошо прослеженных и детально обследованных 657 больных демпинг-синдром обнаружен у 74 (11,2%), из них в легкой форме— у 66 (10 %), средней тяжести—у 8 (1,2%), а случаев тяжелого демпинг-синдрома не наблюдалось. У женщин, подвергшихся ваготомии, это осложнение развивается на 5 % чаще, чем у мужчин. Можно почти безошибочно говорить о том, что .происхождение демпинг-синдрома после ваготомии связано не с пересечением блуждающих нервов, а с дренирующей операцией на желудке, т. е. с нарушением запирательной функции пилорической мышцы [Кузин М. И., Постолов П. М., 1974; Grassi G., 1971; Imperati L. et al., 1972]. Доказательством справедливости такой точки зрения является крайне редкое развитие этого осложнения у больных, подвергшихся селективной проксимальной ваготомии без дренирующей операции. Так, среди наших 57 больных, перенесших указанное вмешательство, демпинг-синдром наблюдался у 3 (5,4 %), и то только в легкой степени. В то же время посл& 156 операций селективной проксимальной ваготомии в сочетании с пилоропластикой демпинг-синдром легкой степени наблюдался в 11 (7 %) случаях и средней тяжести—у 3 (2 %) больных. Анализируя частоту и тяжесть демпинг-синдрома после различных дренирующих операций, мы, как и большинство других авторов, обнаружили это осложнение после пилоропластики по Гейнеке—Микуличу в 2 раза чаще, чем после пилоропластики по Финнею и гастроеюностомии (16% против 8%). Этот факт как будто противоречит логике вещей, так как развитие демпинг-синдрома связывают с ускоренной эвакуацией желудочного содержимого в тонкую кишку, а пилоропластика по Финнею, как известно, обеспечивает более быстрое опорожнение желудка, чем пилоропластика по Гейнеке—Микуличу. Нами установлено, что демпинг-синдром, когда он развивается, появляется обычно вскоре после операции и стойко сохраняется почти в неизмененном виде в течение многих лет. Лишь у отдельных больных (не более 10%) демпинг-синдром с годами ослабевает и еще реже исчезает вовсе. Демпинг-синдром после ваготомии с дренирующими желудок операциями проявляется в виде плохой переносимости угле-водистой и молочной пищи, легкой тахикардии, общей слабости, иногда потливости и тошноты. Эти проявления заболевания длятся 15—30 мин, появляются чаще в утренние часы и очень редко—во второй половине дня. Эти особенности заболевания позволяют больным после 14 ч значительно расширять свой пищевой рацион, вплоть до употребления свежего молока и сладкого чая. В редких случаях демпинговая атака появляется в ответ на другие виды пищи.' Работоспособность больных, как правило, не нарушается. Таким образом, демпинг-синдром, развивающийся после ваготомии, чаще всего не имеет сколько-нибудь серьезного практического значения, за исключением редких случаев средней тяжести заболевания, вынуждающих больных более строго соблюдать режим питания. Изучение вопроса, касающегося развития демпинг-синдрома после ваготомии, важно с двух точек зрения. Во-первых, он свидетельствует о больших преимуществах этой операции по сравнению с резекцией желудка, после которой резко выраженные формы данного осложнения наблюдаются не менее чем в 10 % случаев [Самохвалов В. И., 1971]. Во-вторых, как указывалось в разделе, посвященном диарее, выяснение этого вопроса .свидетельствует, вероятнее всего, о простом сочетании этих осложнений и менее всего—о значении демпинг-синдрома в происхождении диареи. Напомним, что из 52 наших больных с диареей демпинг-синдром наблюдался у 17 (32%), а из 74 больных с демпинг-синдромом диарея установлена только у 14 (19%) больных. Скользящая грыжа пищеводного отверстия диафрагмы. В литературе имеются указания на то, что после поддиафраг-мальной ваготомии в результате повреждения диафрагмально-пищеводной связки иногда образуются скользящие грыжи пищеводного отверстия диафрагмы [Бокарева Г. С., 1976; Post-lethwait R. et al., 1969]. Некоторые авторы обнаруживают у больных, перенесших ваготомию, несостоятельность кардиаль-ного жома в виде рефлюкс-эзофагита и по этой причине настаивают завершать ваготомию вмешательствами, корригирующими угол Гиса. Однако убедительных данных в пользу такой точки зрения пока нет. Наоборот, имеются работы, основанные на тщательном исследовании больных, свидетельствующие о том, что образование скользящей грыжи не свойственно ваготомии [Crispin J., 1967]. Среди наших больных лишь в одном случае после ваготомии была обнаружена небольших размеров скользящая грыжа пищеводного отверстия диафрагмы, однако точных доказательств того, что эта грыжа не существовала еще до операции, у нас нет, так как в то время мы не подвергали всех наших больных специальному в этом отношении обследованию. В последующем мы стали обращать внимание на возможность сочетания язвы двенадцатиперстной кишки с грыжей пищеводного отверстия диафрагмы и обнаружили ее у 8 больных почти на 500 обследованных. Мы не могли также сколько-нибудь часто обнаружить у больных, которым предстояло произвести ваготомию, клинические и эндоскопические признаки рефлюкс-эзофагита. По данным М. П. Гвоздева (1973), грыжи .пищеводного отверстия диафрагмы наблюдаются у 3—15 % больных с заболеваниями желудка, что допускает вероятность сочетания язвы двенадцатиперстной кишки со скользящей грыжей независимо от ваготомии. Такого же мнения придерживаются и многие другие хирурги [Гуща А. Л., Воложин С. И., 1973; Харитонов Л. Г. и др., 1973; Черноусов А. Ф. и др., 1973]. Мы никогда не сочетаем ваготомию с «профилактическими» операциями, направленными на так называемую коррекцию угла Гиса, и ни разу не имели повода для сожаления. Если у больного, подвергающегося ваготомии, имеется скользящая грыжа пищеводного отверстия диафрагмы, то следует произвести пластику пищеводного отверстия, но делать это должен опытный хирург. Приводим одно из наших наблюдений. Больной, 57 лет, поступил в клинику с жалобами на голодные, ночные и сезонные боли в надчревной области, тошноту, рвоту пищей, съеденной накануне, сильную изжогу и жжение по ходу пищевода, особенно в горизонтальном положении, из-за чего вынужден принимать до 100 г питьевой соды в день. Болен 26 лет, многократно лечился с переменным успехом. Обострения заболевания наступают весной и осенью. При исследовании желудочного сока в ночные часы и после гистаминовой стимуляции установлена гиперсекреция. При рентгенологическом исследовании желудка обнаружено выпадение абдоминального отдела пищевода и кардиального отдела ^келудка в заднее средостение, значительное расширение желудка, луковица двенадцатиперстной кишки резко деформирована, на ее передней стенке имеется язвенная ниша диаметром 1 см, а просвет кишки сужен до 0,5 см. Эвакуация из желудка резко замедленная, через 24 ч значительная часть контрастирующей массы находится в желудке. 28.02.73 г. больной оперирован. Диагноз язвы двенадцатиперстной кишки, осложненной субкомпенсированным стенозом, и скользящей грыжи пищеводного отверстия диафрагмы подтвердился. Выполнены стволовая поддиафрагмальная ваготомия, пластика пищеводного отверстия диафрагмы путем сшивания ее ножек позади пищевода, пилоропластика по Финнею. В течение 4 дней у больного наблюдался резко выраженный метеоризм, разрешившийся под влиянием консервативной терапии, включая бензо-гексоний. Кроме этого, в течение 2 нед отмечалась значительная дисфагия, которая тоже исчезла без какого-либо вмешательства. Больной наблюдался более 5 лет, жалоб Не предъявляет, кроме легкой непереносимости свежего молока. При исследовании желудочной секреции, в том числе после инсулино-вой стимуляции, установлена ахлоргидрия. Дисфагия и изжога не возобновлялись. В то же время мы не можем категорически отрицать возможность образования скользящей грыжи пищеводного отверстия диафрагмы или нарушения запирательной функции карди-ального жома после ваготомии и поэтому во всех случаях тщательно зашиваем отверстие в брюшине и диафрагмально-пищеводной связке, проделанное при поиске блуждающих нервов. Образование камней в желчном пузыре. Изучение состояния желчной системы у больных, перенесших ваготомию, совершенно необходимо как в плане выяснения нежелательных последствий этого вмешательства, так и для выработки практических рекомендаций, направленных на повышение эффективности операции. Давно замечено, что после стволовой ваготомии нередко обнаруживаются камни в желчном пузыре [Niel-sen J., 1964; Lagache G. et al., 1966; Inberg M., Vurio M., 1969;Field E., 1971; Hopton D., 1973]. При обследовании наших больных, подвергшихся ваготомии по поводу язвы двенадцатиперстной кишки, мы столкнулись с тем, что многие женщины предъявляли жалобы на периодические ноющие боли в правом подреберье, а у некоторых из них боли приобретали характер печеночных колик. При холецистографии у них обнаруживались камни в желчном пузыре. В последующем совместно с А. M. Жуком мы стали подвергать плановому обследованию больных в разные сроки после ваготомии, независимо от наличия или отсутствия клинических признаков заболевания желчной системы. Оказалось, что из 35 женщин, перенесших ваготомию в ее стволовом варианте, у 11 обнаружены камни в желчном пузыре, из 20 женщин после селективной ваготомии камни выявлены лишь у 1. В то же время из 178 мужчин, перенесших стволовую (163) и селективную (15) ваготомию, камни в желчном пузыре обнаружены у 1 больного, однако у него и до операции в желчном пузыре были камни, которые во время ваготомии удалены, а холецистэктомия не производилась из-за тяжелого общего состояния больного. Вновь камни в желчном пузыре у этого больного образовались через несколько лет после ваготомии и холецистолитотомии. В последующем, когда эта работа была продолжена [Не-чай А. И. и др., 1982] и клинический материал увеличился в 2 раза, камни в желчном пузыре были обнаружены еще у 1 больного после стволовой и у 1 больного—после селективной проксимальной ваготомии. Что касается женщин, то после стволовой ваготомии у них камни обнаруживались с такой же частотой (у каждой 3-й), зато после селективных вариантов операции камни выявлены у каждой 5-й больной. Причина образования желчных камней после ваготомии остается неясной. По данным некоторых авторов, после стволовой ваготомии повышается тонус сфинктеров Одди и Люткенса, снижаются тонус и сократительная функция желчного пузыря, что приводит к застою желчи в нем и повышению концентрации пигмента [Nana А. et al., 1969; Schein С., Gliedman M., 1970]. Из общего числа наших больных двигательная функция желчного пузыря у 57 человек изучена до ваготомии и после вмешательства, у 152—в разные сроки после ваготомии, не имея исходных дооперационных рентгенологических данных, и у 27 больных исследование повторялось в разные сроки после операции. В результате исследования установлено, что двигательная функция желчного пузыря после стволовой и селективной ваготомии не претерпела существенных изменений по сравнению с дооперационным состоянием, в том числе и у больных с образовавшимися камнями в желчном пузыре. Увеличение объема желчного пузыря (более 100 мл) после ваготомии обнаружено у 13 больных, из которых 12 были мужчины (7— перенесли стволовую и 5—селективную ваготомию) и 1 женщина, перенесшая селективную ваготомию. Ни у одного из этих больных сокращение желчного пузыря не было нарушено, а камни в желчном пузыре образовались только у женщины и расценены они нами были не как образовавшиеся после ваготомии, а как «забытые», во время операции, так как обнаружены они были очень рано после вмешательства (через Г/з мес) и имели слишком большие для столь короткого срока размеры (1—1,5 см в диаметре). Таким образом, наши исследования не обнаружили «застойного» желчного пузыря после ваготомии. При этом нельзя не отметить очень больших колебаний показателей тонуса и двигательной функции желчного пузыря у одних и тех же больных. При повторных исследованиях, проведенных у 10 больных через короткие сроки после первого, обнаружены колебания объема желчного пузыря в покое от 2 до 46 %. Известно, что камни в желчном пузыре образуются не только после ваготомии, но и у больных, перенесших резекцию желудка [Krause U., 1963; Zundman Т. et al., 1964], причем •почти с одинаковой частотой у мужчин и женщин. На этом основании некоторые авторы считают причиной образования желчных камней после ваготомии и резекции желудка развивающуюся после операции ахлоргидрию. Категорически отрицать такую точку зрения нельзя, однако можно привести многочисленные факты, противоречащие подобным взглядам. Известно, что у 70 % больных Желчнокаменной болезнью обнаруживается ахлоргидрия в желудке. В то же время огромное число людей, не подвергавшихся операциям на желудке, страдают ахлоргидрией в течение многих лет и не имеют камней в желчном пузыре. Если встать на сторону авторов, считающих ахлогидрию причинным фактором камнеобразования, то тогда становится непонятным избирательное поражение женщин. Весьма интересным представляется исследование В. А. За-кревского (1982), касающееся холелитогенного эффекта ваго-томии. Автор в эксперименте на собаках обнаружил изменение химического состава желчи после пересечения блуждающих нервов, характеризующееся снижением содержания желчных кислот и относительным возрастанием уровня холестерина, что весьма условно можно принять за повышение литогенных свойств желчи. При этом не обнаружено существенных различий между изменениями химического состава желчи после пересечения переднего и заднего блуждающих нервов. Загадочным остается факт образования желчных камней после селективных вариантов ваготомии, при которых предполагается сохранение иннервации желчной системы. Однако и в этом вопросе остается много спорного. В частности, отсутствуют доказательства сохранения нормальной парасимпатической иннервации желчной системы у больных, подвергшихся селективной ваготомии. Более того, многие авторы отрицают сохранение вагусной иннервации желчной системы после селективной ваготомии [Tinker J., Сох А., 1967; McKelvey S. et al., 1973]. И все же клиническая сторона вопроса свидетельствует о влиянии пересечения блуждающих нервов на образование камней в желчном пузыре. Обращает на себя внимание тот факт, что все камни, обнаруженные после ваготомии у тех больных, у которых до операции их не было, одинаковы на вид: желто-белого цвета, легкие и плавают, с лучистой структурой на изломе, от 0,1 до 0,5 см в диаметре. На холецисто-граммах они выглядят в виде слоя плавающих конкрементов (рис. 21). Во всех случаях камни обнаруживаются в довольно ранние сроки после операции (от 4 мес до 2 лет), и ни разу не обнаружено образования камней в более поздние сроки, если их не было через 2 года после ваготомии. Кстати, этот факт, если он действительно является безошибочным, говорит против прямой зависимости камнеобразования от послеоперационной ахлоргидрии, влияние которой с течением времени должно нарастать. Таким образом, вопрос о причинах образования желчных камней у женщин, подвергшихся ваготомии (редкими случаями образования камней у мужчин можно пренебречь), остается, как и прежде, открытым, и пока нет возможности давать на этот счет какие-либо практические советы. Несомненным, пожалуй, остается то, что после селективной и селективной проксимальной ваготомии камни в желчном пузыре образуются реже, и поэтому у женщин целесообразно производить селективные варианты ваготомии и не делать, по возможности, стволовой. Безоары желудка. В желудке здоровых людей, не имеющих некоторых дурных привычек и соблюдающих обычный для них образ питания, безоары образуются очень редко. При ахлоргидрии и нарушении эвакуаторной функции желудка (стаз) в нем нередко образуются безоары, состоящие главным образом из плотных остатков фруктов и овощей или из массы дрожжеподобных грибов [Пономарев А. А., Курыгин А. А., 1987]. Такие безоары нередко образуются у больных, перенесших ваготомию [Телия И. К., Телия А.В., 1973; Osalladore D. et al., 1977]. Частота образования безоаров в желудке после ваготомии колеблется, по данным литературы, в пределах 10 % [Miller G., Clemenson G., 1973]. Мы не можем с определенностью говорить о частоте возникновения безоаров желудка после ваготомии среди наших больных, так как всем им не делали необходимого для этого целенаправленного рентгенологического и эндоскопического исследования. Однако у 92 наших больных, перенесших различные виды ваготомии с дренирующими операциями и без них по поводу язвы двенадцатиперстной кишки, были обнаружены безоары. Безоары образуются как в ранние сроки после ваготомии (в течение месяца) , так и через много лет. Клиническая картина безоаров желудка характеризуется многообразием жалоб на тошноту, ноющие боли в надчревной области, отрыжку пищей с дурным запахом, понижение аппетита, чувство быстрого насыщения, апатию и общую слабость. Формируясь в крупные комки и перемещаясь в тонкую кишку, безоары могут стать причиной рецидивирующей кишечной непроходимости. Иногда же наступает полная закупорка тонкой кишки. У некоторых больных безоары желудка клинически не проявляются и обнаруживаются случайно при рентгенологическом или эндоскопическом исследовании. В ряде случаев диспепсия проявляется в виде периодических обострений заболевания, которые стихают после рвоты. Иногда такое обострение принимается за пищевое отравление, больным назначают обильное питье минеральной воды или промывание желудка, которые приносят облегчение в результате удаления безоарных масс из желудка. Как уже указывалось в разделе, касающемся^ поздней атонии желудка, при рентгенологическом исследовании в нем, преимущественно в его проксимальной части, обнаруживаются бесформенные дефекты наполнения ячеистого строения, хорошо видимые на фоне газового пузыря и легко смещаемые при компрессии под экраном. Этот последний признак позволяет дифференцировать безоар от опухоли желудка. Во время фиброгастроскопии безоары оперированного желудка распознаются значительно чаще, нежели при рентгенологическом исследовании. В крови у таких больных нередко обнаруживается низкий уровень гемоглобина и снижение числа эритроцитов. При исследовании желудочного сока у 75 % наших больных с безоа-рами желудка установлена ахлоргидрия или очень низкий уровень свободной соляной кислоты. При посевах желудочного содержимого и частиц безоара на микрофлору у 14 больных из 16 получен интенсивный рост грибов рода Candida. Лечение безоаров желудка после ваготомии включает многократные промывания желудка содовой водой с рекомендацией систематически принимать во время еды желудочный сок, минеральную воду, жидкую и легкоусвояемую пищу с временным ограничением овощей и фруктов. Некоторые авторы рекомендуют принимать протеолитические ферменты, способствующие разрушению безоаров [Goldstein H. et al., 1973; Mir A., Mir M., 1973]. Такое лечение обычно продолжается в течение 1—2 нед. Если оно эффекта не дает, а у больного обнаруживаются массивные безоары в желудке, то в таких случаях безоары разрушают концом эндоскопа, биопсийными щипцами или струёй жидкости. Если безоары образуются на фоне функциональной атонии желудка, то мы с успехом пользуемся ганглиоблокатором бензогексонием, нормализующим моторику желудка. Указанное лечение оказывается, как правило, успешным, однако возможны рецидивы заболевания, и тогда курс лечения необходимо повторить. Если безоары образуются у больных с механической непроходимостью выходного отдела желудка, то в зависимости от степени сужения пилоро-дуоденального канала может ставиться вопрос о хирургическом лечении. Представленные материалы свидетельствуют о том, что ваготомия, как и другие методы хирургического лечения, не лишена недостатков и «подводных камней». Некоторые осложнения и патологические последствия этой операции зависят от пересечения блуждающих нервов, другие связаны с дренирующей операцией на желудке, но все они в большой степени определяются опытностью хирурга и пониманием физиологических аспектов данной проблемы. В настоящее время ряд постваготомических нарушений моторно-эвакуаторной функции желудка и кишечника можно предупредить путем соблюдения выработанных принципов выбора и исполнения дренирующей операции с помощью профилактического применения ганглиоблокаторов в раннем послеоперационном периоде, а при возникновении этих осложнений—успешно с ними бороться. В значительной степени решен вопрос о лечении постваготомической диареи и безоаров желудка, а также о предупреждении образования желчных камней путем дифференцированного подхода к выбору вида ваготомии у мужчин и женщин. В настоящее время достаточно хорошо разработаны технические приемы различных вариантов ваготомии, соблюдая которые можно избежать ряд осложнений, связанных с повреждением некоторых органов. По мере изучения проблемы ваготомии в хирургической гастроэнтерологии многие осложнения этой операции уже не могут быть основанием для отказа от нее, и ваготомия, таким образом, вполне обоснованно все шире внедряется в клиническую практику. Однако было бы неправильным считать эту проблему полностью изученной. В ней и в настоящее время существует ряд неясных вопросов, решение которых позволит повысить эффективность ваготомии и расширить сферу ее применения. |
