Ваготомия в хирургической гастроэнтерологии. Курыгин А.А.. А. акурыгин, В. В. Румянцев ваготомия в хирургической гастроэнтерологии спетербург. 1992
 Скачать 1.86 Mb. Скачать 1.86 Mb.
|
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ЯЗВЫ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИВсех больных с язвой двенадцатиперстной кишки, подлежащих хирургическому лечению, необходимо разделить на 2 принципиально разные группы: больные, которых оперируют в плановом порядке, и больные, оперируемые по неотложным показаниям. Больные этих групп требуют различного подхода к предоперационной подготовке, выбору операции и дальнейшему лечению. Операции, выполненные в плановом порядке и по неотложным показаниям, сопровождаются неодинаковой летальностью и дают различные отдаленные результаты. Плановое хирургическое лечение язвы двенадцатиперстной кишки в большинстве случаев предполагает максимально радикальное вмешательство, и лишь в отдельных случаях, например при декомпенсированном стенозе двенадцатиперстной кишки у крайне ослабленных больных, хирург преднамеренно выполняет паллиативную операцию в виде гастроеюноанастомоза или пилоропластики для восстановления проходимости желудочно-кишечного тракта и избавления больного от прогрессирующего истощения. В экстренных ситуациях хирургу нередко приходится склоняться к более простому оперативному вмешатель ству. Именно с таких позиций мы в дальнейшем будем излагать лечение язвы двенадцатиперстной кишки ваготомией. Вначале мы остановимся на плановом применении ваготомии в лечении язвы двенадцатиперстной кишки по следующим показаниям. Неэффективность консервативного лечения. Вопросы хирургического лечения неосложненной язвы двенадцатиперстной кишки, не поддающейся консервативному лечению, в настоящее время привлекают повышенное внимание в связи с появившейся в литературе и клинической практике тенденцией оперировать таких больных до развития осложнений [Кузин М. И. и др., 1982]. Пропагандируется даже своего рода афоризм: «Операция впереди осложнений». Такая тактика в отношении неосложненной язвы двенадцатиперстной кишки считается приемлемой благодаря широкому применению ваготомии, в частности селективной проксимальной, и весьма обнадеживающим ее результатам. Многие хирурги пытаются определить сроки консервативного лечения неосложненной язвы двенадцатиперстной кишки, при безуспешности которого можно ставить вопрос об операции. В качестве таких сроков одни авторы называют 1—2 мес [Буянов В. М. и др., 1986], другие— 1'/а года [Курыгин А. А., 1975]. Частота операций по поводу неосложненной язвы двенадцатиперстной кишки у разных авторов колеблется в очень широких пределах: от 4,3 %, (Мыш Г. Д., 1980] до 26,7—34 % [Несте-ренко Ю. А. и др., 1985; Чернявский А. А. и др., 1986; Черно-усов А. Ф. и др., 1988], а у отдельных авторов такие больные составляют свыше 60 % от всех оперированных по поводу язвы двенадцатиперстной кишки [Буянов В. М. и др., 1986]. Чаще всего больных с неосложненной язвой двенадцатиперстной кишки оперируют сторонники селективной проксимальной ваготомии и очень редко—приверженцы резекции желудка, которая в таких случаях дает неудовлетворительные отдаленные результаты. Сколь активной должна быть хирургическая тактика в отношении больных с неосложненной язвой двенадцатиперстной кишки, может решить длительное наблюдение за большим числом больных, подвергшихся оперативному лечению, и в том числе ваготомии. Мы подвергли ваготомии и проследили после операции в течение многих лет 162 больных с язвой двенадцатиперстной кишки, не поддающейся консервативной терапии. Среди этих больных мужчин было 135, женщин—27. Стволовая ваготомия произведена 105 больным, селективная—44 и селективная прок-симальная—13. В качестве дренирующих операций пилоропла-стика по Гейнеке—Микуличу выполнена 141 раз, по Финнею— у 8 больных. Все больные перенесли операцию. Сроки наблюдения за ними представлены ниже. Из приведенных данных видно, что 140 больных (86,4%) после операции прослежены свыше 3 лет, а 72 (44%) больных—более 10 лет, что позволяет достаточно определенно оценивать отдаленные результаты вмешательства, так как большинство рецидивов язвенной болезни после ваготомии наступает и проявляется в течение первых 2—3 лет [Нечай А. И. и др., 1985]. Разбираемые больные по. составу неоднородны, и среди них можно выделить 2 группы. В 1-ю группу включены 142 больных, у которых на момент операции не было осложнений язвы, но обнаруживались большие изменения в двенадцатиперстной кишке в виде язвенного кратера с воспалительным инфильтратом и сращениями вокруг. Некоторые из этих больных ранее перенесли перфорацию (21 человек) или кровотечение (32 человека). 2-ю группу составили 20 больных, у которых в анамнезе и на момент операции не было никаких осложнений язвы, а при рентгенологическом и эндоскопическом исследованиях, а также во время хирургического вмешательства обнаружены минимальные изменения в двенадцатиперстной кишке в виде небольшого звездчатого рубца без язвенного кратера в слизистой оболочке и без воспалительных изменений вокруг. Эти больные оперированы в связи с жалобами на упорные боли. Обращают на себя внимание у этих больных многочисленные жалобы невротического характера. Результаты ваготомии в указанных двух группах больных оказались неодинаковыми (табл. 19). Как видно из приведенных данных, в группе больных с минимальными морфологическими изменениями в двенадцатиперстной кишке Уз результатов оказались неудовлетворительными: лишь 6 из 20 оперированных выздоровели, у остальных 14 либо наступил рецидив заболевания (9), либо они продолжали страдать диспепсией, хотя язва у них отсутствовала (5). В то же время среди 142 больных со значительными изменениями в двенадцатиперстной кишке на почве язвы рецидив заболевания и диспепсические нарушения после ваготомии встречаются соответственно в 6 и 2 раза реже, чем у больных предыдущей группы. Таблица 19 Результаты ваготомии в зависимости от степени морфологических изменений в области язвы  Что касается сроков рецидива язвы после ваготомии у наших больных, то у 11 человек из 24 он наступил в течение первых 2 лет, у 9—через 3—4 года, у 3—через 5—6 лет и еще у 1 больного—через 7 лет. Кислотность желудочного сока у больных с рецидивом язвы оставалась у всех высокой, а проба Холландера—положительной. 11 из этих 24 больных чувствуют себя вполне удовлетворительно и лишь периодически проходят курс противоязвенного лечения, а 13 человек оперированы повторно. Двоим из них произведена реваготомия, но уже выше диафрагмы, после которой они в течение 9 лет здоровы, хотя у одного из них содержание свободной соляной кислоты в желудке остается высоким. 11 больных подверглись резекции желудка, после которой 7 выздоровели, а 4 продолжают страдать тяжелой диспепсией и демпинг-синдромом. Что касается осложнений ваготомии у больных разбираемых групп, то в наших материалах не обнаруживается каких-либо существенных различий при сравнении с больными, оперированными по различным другим показаниям. С одинаковой частотой отмечалась атония желудка, которая в раннем периоде развилась у 3 больных и была излечена консервативными средствами, а у 3 больных—в позднем послеоперационном периоде. Эту последнюю форму атонии желудка не удалось устранить консервативными мерами, и больные были повторно оперированы. Одному из них через 2 года после ваготомии наложен гастроеюноанастомоз, после чего он в течение 13 лет здоров; другому больному через год после ваготомии произведена резекция желудка, после которой в течение 14 лет отмечается умеренный демпинг-синдром; еще 1 больная подверглась резекции желудка через 6 мес после ваготомии, но и она не избавила ее от рвот; в одной из клиник Воронежа этой больной произведена реконструктивная операция на желудке, и после этой, 3-й по счету, операции у больной сохраняются рвота и тяжелый демпинг-синдром; она крайне истощена и остается глубоким инвалидом. Мы уже подчеркивали важность наложения однорядного шва при выполнении пилоропластики. Несоблюдение этого правила в первые годы работы привело к тому, что у 3 больных, оперированных по поводу неосложненной язвы двенадцатиперстной кишки, наступило рубцовое сужение гастродуоденального канала после пилоропластики по Гейнеке—Микуличу. Одна из этих больных в течение 19 лет после операции не предъявляет никаких жалоб, и сужение у нее было выявлено только при контрольном рентгенологическом исследовании желудка, а 2 других больных пришлось повторно оперировать. Одному больному через 3 нед после ваготомии произведена резекция желудка, второму—через 2 нед после вмешательства наложен га-строеюноанастомоз. Оба больных поправились. Причиной механического препятствия у них была грубая деформация гастродуоденального канала вследствие инвагинации его стенки вторым рядом швов. После того, как мы отказались от двухрядного шва, рубцовое сужение в области пилоропластики стало большой редкостью. Из других осложнений ваготомии необходимо указать на диарею, развившуюся у 15 больных (9 %), из которых у 10 она была в легкой степени, у 4—средней тяжести и у 1 больного— в тяжелой форме. Независимо от степени тяжести диареи, во всех случаях это заболевание хорошо поддается лечению ган-глиоблокатором бензогексонием, но больные диареей средней тяжести периодически страдали этим заболеванием в течение 2—5 лет, после чего поносы прекратились и более не возобновлялись. Тяжелая форма диареи сохранялась у больного в течение 1 года, затем перешла в легкую форму и через 4 года исчезла. У 28 больных (17,2%) развился демпинг-синдром, однако только у 2 (1,2 %) из них это осложнение достигло средней степени тяжести. Из 27 женщин, перенесших ваготомию с дренирующими операциями по поводу неосложненной язвы двенадцатиперстной кишки, у 6 в последующем образовались камни в желчном пузыре, из них у 5 — после стволовой ваготомии и у 1 — после селективной. У 2 больных камни были обнаружены через 1 год после операции, у 1—через 4 года и у 3—через 5 лет. Нельзя исключить, что и у последних 4 больных желчные камни образовались в более ранние сроки, однако обследованы они были на этот предмет лишь через 4 и 5 лет. 5 из этих больных подверглись холецистэктомии, 1 больная от операции воздерживается. Оценивая ваготомию у больных с неосложненной язвой двенадцатиперстной кишки, несмотря на отсутствие летальных исходов, следует признать ее результаты неутешительными. В самом деле, у 15 % больных (24 из 162) наступил рецидив заболевания, еще 15 % больных в последующем подверглись повторным операциям. Правда, сторонники профилактического оперативного лечения неосложненной язвы двенадцатиперстной кишки могут возразить по этому поводу на основании того, что мы, в отличие от них, применяли различные виды ваготомии, а не исключительно селективную проксимальную. На этот счет можем заметить, что и из 13 наших больных, перенесших селективную проксимальную ваготомию, рецидив заболевания наступил у 2, а если еще учесть, что этот вид ваготомии стал применяться значительно позже, чем стволовая и обычная селективная, то можно без сомнения ожидать возрастания числа рецидивов заболевания после этой операции по мере увеличения сроков наблюдения за больными. Так или иначе, но пока получены неудовлетворительные результаты после всех видов ваготомии в группе больных с язвой двенадцатиперстной кишки с незначительными морфологическими изменениями в области язвы и несколько лучший терапевтический эффект у больных с большими язвенными изменениями в двенадцатиперстной кишке. В связи с этим очень важной становится дооперационная диагностика. До 70-х годов диагностические возможности ограничивались выяснением клинической картины заболевания, анализом желудочного сока и рентгенологическим исследованием желудка и двенадцатиперстной кишки, которые не во всех случаях позволяли установить истинную степень поражения двенадцатиперстной кишки. С введением в клиническую практику совершенных эндоскопических методов исследования представляется возможность еще до операции в большинстве случаев точно определить степень язвенного поражения желудка и двенадцатиперстной кишки и резко уменьшить число неоправданных оперативных вмешательств у больных с неосложненной язвой двенадцатиперстной кишки. Полученные нами данные дают основание считать, что показания к хирургическому лечению неосложненной язвы двенадцатиперстной кишки, в том числе и к ваготомии, должны быть ограничены случаями с яркой клинической картиной и резко выраженными морфологическими изменениями в области язвы, установленными как с помощью традиционных методов исследования, так и на основании данных фиброгастродуоденоскопии. Вопреки появившемуся в литературе мнению о расширении показаний к лечению неосложненной язвы двенадцатиперстной кишки ваготомией, наши материалы заставляют более строго подходить к применению этой операции у таких больных. Столь осторожное отношение к хирургическому лечению неосложненной язвы двенадцатиперстной кишки в настоящее время особенно актуально в связи с появлением эффективных методов консервативной терапии, в частности с применением блокаторов Н2-рецепторов. Пенетрацня. Пенетрация язвы двенадцатиперстной кишки в соседние органы часто сочетается с другими осложнениями этого заболевания, такими как кровотечение и рубцовое сужение двенадцатиперстной кишки. В этих случаях показанием к хирургическому лечению является не пенетрация язвы, а то другое осложнение, с которым пенетрация сочетается. Однако у 10—15 % больных с язвой двенадцатиперстной кишки, подвергавшихся хирургическому вмешательству в плановом порядке, пенетрация оказывается единственным осложнением заболевания, но оно, почти как правило, обнаруживается во время операции и редко фигурирует в предоперационном периоде в качестве показания к хирургическому лечению. Тем не менее существуют признаки, на основании которых еще до операции можно заподозрить или даже точно определить пенетрацию язвы в соседние органы. Относительными клиническими симптомами пе-нетрирующей язвы двенадцатиперстной кишки являются упорные боли, плохо поддающиеся терапии, и их иррадиация, характерная для поражения того органа, в который язва пенетрирует. Так, при пенетрации язвы в органы желчной системы боли нередко распространяются по ходу правого диафрагмального нерва, при пенетрации в поджелудочную железу они могут принимать опоясывающий характер. Более надежными признаками пенетрации язвы считаются обнаруживаемые при рентгенологическом исследовании глубокие «ниши», превышающие толщину стенки кишки, а также наличие газа в желчных протоках в сочетании с клиническими симптомами язвенной болезни, что свидетельствует, как правило, о существовании билиодигестивного свища язвенного происхождения. Наибольшую практическую значимость приобретает не клиническая картина пенетрирующих язв двенадцатиперстной кишки, а хирургическая тактика при них. Известно, что во время оперативного вмешательства по поводу пенетрирующей язвы двенадцатиперстной кишки хирург нередко сталкивается с большими воспалительными инфильтратами в подпеченочном пространстве и сложными взаимоотношениями органов этой области, которые затрудняют ориентировку и способствуют повреждению желчных и панкреатических протоков. В такой ситуации некоторые авторы прибегают к резекции желудка для выключения [Кушниренко О. Ю., Суе-тин Г. Н., 1985], а отдельные хирурги сочетают резекцию желудка с выделением из воспалительного инфильтрата общего желчного протока и реплантацией его в двенадцатиперстную кишку. Такие операции сопровождаются высокой летальностью, достигающей 20 % [Топчиашвили 3. А., Капров И. Б., 1984]. К этому следует добавить, что при резекции желудка для выключения иногда оставляют участок слизистой оболочки ан-трального отдела, что в ряде случаев приводит к сохранению выработки свободной соляной кислоты и образованию пепти-ческих язв [Ситенко В. М., Самохвалов В. И., 1968; Hodekin G. et al., 1970]. Все сказанное заставляет искать другие радикальные, но менее рискованные, чем резекция желудка, методы хирургического лечения пенетрирующих язв двенадцатиперстной кишки. В качестве такого вмешательства в настоящее время многие хирурги используют ваготомию в сочетании с дренирующими операциями и без них [Нечай А. И., Курыгин А. А., 1982; Посто-лов М. П., Постолов П. М„ 1987]. Мы выполнили ваготомию у 124 больных с пенетрирующей язвой двенадцатиперстной кишки. Из этого числа у 48 больных язва пенетрировала в головку поджелудочной железы, у 23— в печеночно-дуоденальную связку и малый сальник, у 24— в желчный пузырь без прорыва в его просвет, у 19—в желчные протоки, у 5 — в печень и у 5 больных — в толстую кишку. Стволовая поддиафрагмальная ваготомия выполнена у 83 больных, селективная—у 9, селективная проксимальная в сочетании с дренирующими операциями — у 22 и селективная проксимальная без дренажа—у 10 больных. Выбор дренирующей операции на желудке определяется особенностями патологического процесса. При отсутствии больших воспалительных инфильтратов в области язвы и билиоди-гестивных свищей ваготомию сочетают с пилоропластикой по Гейнеке—Микуличу или даже выполняют селективную прокси-малЬную ваготомию без дренажа. При наличии больших воспалительных инфильтратов в подпеченочном пространстве, би-лиодигестивных свищей или иных сложных анатомических соотношений между органами производятся дренирующие операции в обход инфильтратов. Наиболее выгодной в таких случаях оказалась пилоропластика по Финнею (рис. 22). Достаточно эффективным, но менее предпочтительным по сравнению с пилоропластикой по Финнею является гастроеюноанастомоз. Менее всего выгодной дренирующей операцией в этих случаях считается гастродуоденоанастомоз по Джабулею. Эти последние две дренирующие операции в значительной степени являются вынужденными, так как в случае недостаточного снижения желудочной секреции после ваготомии возникает опасность образования пептической язвы желудочно-кишечного соустья. Что касается больных, у которых язва двенадцатиперстной кишки пенетрирует в головку поджелудочной железы, печень, желчный пузырь без прорыва язвы в его просвет и малый сальник, то при выполнении операции у них мы не встретили больших технических трудностей, так как в этих случаях обычно отсутствует большой воспалительный инфильтрат, и дренирующая операция выполняется вне зоны патологического очага, что делает хирургическое вмешательство простым и безопасным. Все эти больные хорошо перенесли операцию. Следует только добавить, что у 3 больных с пенетрацией язвы в желчный пузырь операция была дополнена холецистэкто-мией и еще у 2 больных сопровождалась удалением камней из желчного пузыря. Из прослеженных в последующем 106 больных при средних сроках наблюдения 5,3 года рецидив язвы наступил у 10 (9,4 %). 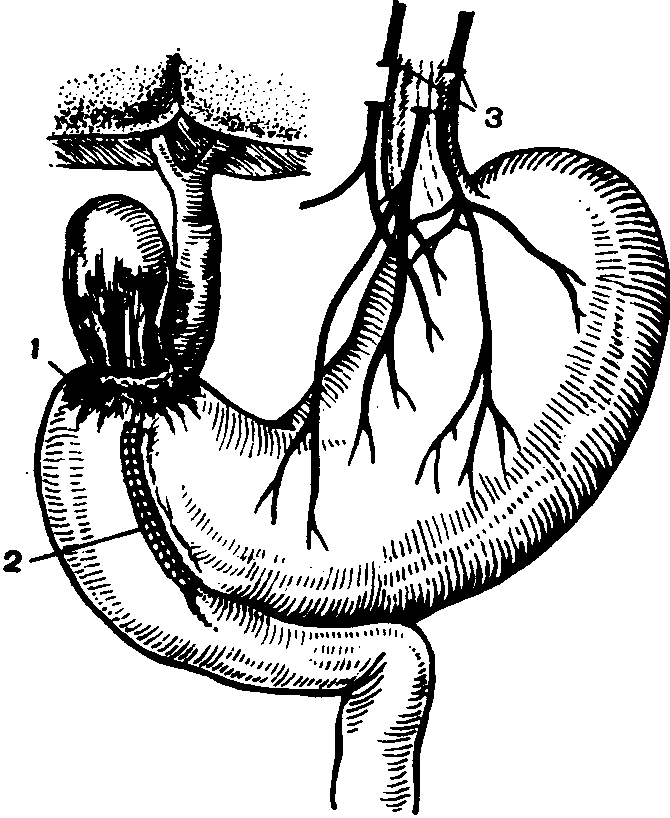 Рис. 22. Схема ваготомии с пилоропластикой по Финнею при язве двенадцатиперстной кишки, осложненной пенетрацией в желчный пузырь и общий желчный проток. 1 — зона пенетрации язвы; 2 — пнлоропласгтика по Финннею, выполненная в обход зоны пенетрации; 3 — стволовая ваготомия. Наибольшие сложности для лечения представляют язвы двенадцатиперстной кишки, пенетрирующие в желчные протоки и толстую кишку с образованием внутреннего кишечного свища. Среди наших больных с пенетрирующими язвами двенадцатиперстной кишки у 19т—язва пенетрировала во внепеченочные желчные протоки, из которых у 8 больных сформировались би-лиодигестивные свищи, именуемые некоторыми авторами эн-теробилиарными, чем подчеркивается их образование со стороны двенадцатиперстной кишки, а не из желчных протоков [Нидерле Б. и др., 1982], у 11—заболевание сопровождалось механической желтухой вследствие сдавления холедоха воспалительным инфильтратом. У 5 больных язва пенетрировала в толстую кишку, но лишь у одного из них образовался внутренний свищ между двенадцатиперстной кишкой и печеночным углом толстой кишки. В диагностике поражений желчных протоков у больных с язвой двенадцатиперстной кишки большое значение имеют анамнез и клиническая картина заболевания. По характеру клинической картины заболевания этих больных можно разделить на 3 группы [Пономарев А. А., Куры-гин А. А., 1987]. У одних больных (7) заболевание протекает как язва двенадцатиперстной кишки, у других (8) имеются симптомы поражения желчной системы без признаков язвенной болезни, наконец, у третьей группы больных (4) присутствуют признаки поражения желчной системы и клиническая картина язвы двенадцатиперстной кишки. При подробном расспросе больных, у которых заболевание, на первый взгляд, протекает типично для язвы, нередко выявляется иррадиация болей в лопатку и надключичную область справа, а у больных с типичной печеночной коликой и рецидивирующей желтухой без четких клинических признаков язвенной болезни часто обнаруживается строгая сезонность обострения заболевания. Указанные особенности проявления болезни могут навести на мысль о пенетрации язвы двенадцатиперстной кишки в желчные протоки. Большую ценность для диагностики заболевания у такого рода больных представляет исследование желудочного сока, в особенности ночной желудочной секреции. При язве двенадцатиперстной кишки, как правило, обнаруживается высокое содержание свободной соляной кислоты в желудочном соке, тогда как желчнокаменной болезни более свойственна ахлоргидрия. Решающее значение в диагностике пенетрации язвы в желчные протоки имеют эндоскопический и рентгенологический методы исследования. Фибродуоденоскопия позволяет почти всегда обнаружить язву в двенадцатиперстной кишке, но лишь у 1 нашего больного с энтеробилиарным свищом при этом исследовании в кратере язвы было замечено свищевое отверстие, из которого поступала желчь. Зато при рентгенологическом исследовании у 18 больных обнаружена язва двенадцатиперстной кишки, еще у 1 больного имелись косвенные признаки этого заболевания и, кроме того, из 8 больных с холедоходуо-денальными свищами у 6 на обзорном снимке верхней части живота в желчных протоках был виден газ (рис. 23), а у 3 из этих больных желчные протоки заполнились взвесью бария сульфата со стороны луковицы двенадцатиперстной кишки (рис. 24). При наличии желтухи большую услугу могут оказать ультразвуковое исследование и эндоскопическая ретроградная холангиография. Наличие язвы в двенадцатиперстной кишке, отсутствие камней в желчных протоках и желчном пузыре, а также возникновение желтухи в период обострения язвенной болезни дают основание заподозрить пенетрацию язвы в желчные протоки. Следует только помнить о том, что в 3—5 % случаев язва двенадцатиперстной кишки сочетается с желчнока-менной болезнью и наряду с наличием язвы механическая желтуха может быть обусловлена холедохолитиазом [Вересова А. А.,1972]. В то время, когда господствующим методом оперативного лечения язвы двенадцатиперстной кишки была резекция желудка, хирургические вмешательства при пенетрации язвы в желчные протоки представляли необычайную сложность и були уделом, как правило, особенно опытных хирургов. С введением в хирургическую Практику ваготомии лечение этих больных упростилось, в сущности, до банальности. Все наши 19 больных подверглись ваготомии в сочетании с дренирующими вмешательствами на желудке. В 17 случаях выполнена стволовая ваготомия, в 1—селективная и у 1 больного—селективная проксимальная ваготомия. В качестве дренирующей операции пилоропластика по Финнею произведена у 11 больных, по Гей- неке—Микуличу—у 4, гастроеюноанастомоз—у 2 и гастро-дуоденоанастомоз по Джабулею—у 2 больных. Важным вопросом при хирургическом лечении язвы двенадцатиперстной кишки, пенетрирующей в желчные протоки, является тактика в отношении вовлеченных в патологический процесс желчных протоков, а она может быть различной. При выборе вида хирургического вмешательства должны учитываться результаты операционной холангиографии, выполнение которой у всех больных такого рода совершенно необходимо. В тех случаях, когда отсутствуют препятствие для оттока желчи в двенадцатиперстную кишку и приступы холангита, достаточно ограничиться ваготомией с дренирующей операцией. Такое вмешательство было выполнено у 13 наших больных, в том числе у 4 —с холедоходуоденальным свищом. В качестве примера приводим одно из наших наблюдений. Больной, 67 лет, поступил в клинику с типичной клинической картиной язвы двенадцатиперстной кишки. Болен 5 лет. Желтух в анамнезе не было. При исследовании ночной желудочной секреции обнаружена чрезвычайно активная продукция свободной соляной кислоты—88 ммоль за 12 ч. При рентгенологическом исследовании желудка н двенадцатиперстной кишки на обзорном снимке виден газ в желчных протоках, установлена язва задней стенки луковицы, и взвесь бария сульфата свободно заполняет желчные протоки. 26.10.77 г. больной оперирован. На задневерхней стенке луковицы двенадцатиперстной кишки обнаружена язва без большого инфильтрата вокруг, пенетрирующая в желчный проток, который не расширен. Произведена стволовая поддиафрагмальная ваготомия и без каких-либо затруднений — пило-ропластика по Финнею. Послеоперационное течение без осложнений. Прослежен в течение 5 лет, здоров. При исследовании желудочной секреции через 6 нед и год после операции инсулиновая проба оказалась положительной. У 9 из 13 больных в анамнезе отмечались периодические желтухи, совпадающие обычно с периодом обострения язвенной болезни. На момент операции желтухи у них не было, а операционная холангиограмма показывала свободное поступление контрастирующего вещества в двенадцатиперстную кишку. Поэтому у хирурга были все основания отказаться от вмешательства на желчных протоках, а ограничиться операцией, направленной на излечение язвы. При наличии вторичного воспалительного сужения желчного протока ваготомия с дренирующей операцией дополняется хо-ледоходуоденостомией (2 больных), холедохоеюностомией (1 больной) или бужированием и наружным дренированием общего желчного протока (1 больная). У этой последней больной была выполнена еще холецистэктомия в связи с наличием камней в желчном пузыре. Приводим еще одно наше наблюдение. Больной, 31 года, поступил с жалобами на приступы болей в верхней части живота, во время которых больной не находит места. Боли длятся по 6—8 ч, иррадиируют в спину и сопровождаются повышением температуры тела до 38 °С. В период приступов моча приобретает темно-желтую окраску. С 1956 г. страдает язвой двенадцатиперстной кишки, но только в течение последних 4 мес боли стали носить характер приступов. Периодически лечится от алкоголизма. При осмотре желтухи нет, живот в правом подреберье болезненный при пальпации. Ночная желудочная секреция—41,2 ммоль за 12 ч. При рентгенологическом исследовании обнаружена резкая деформация луковицы двенадцатиперстной кишки, на ее верхнезадней стенке — язва. Контрастирующее вещество заполняет желчные протоки со стороны луковицы, а на обзорной рентгенограмме области печени виден газ в желчных протоках. 17.03.69 г. больной оперирован (проф. В. М. Ситенко). Верхним срединным разрезом, дополненным пересечением правой прямой мышцы живота, вскрыта брюшная полость. На верхнепередней стенке луковицы двенадцатиперстной кишки имеется язва, пенетрирующая в общий желчный проток и с большим воспалительным инфильтратом вокруг. Желчный пузырь с резко утолщенной стенкой и значительными воспалительными изменениями вокруг. При пункции желчного пузыря в его просвете обнаружен гной без примеси желчи. Произведена стволовая поддиафрагмальная ваготомия. Желчный пузырь удален от шейки, стенка его на большом протяжении некротизирована, в просвете мягкой консистенции камни. Из-за невозможности выполнить пило-ропластику в связи с большим воспалительным инфильтратом в подпеченоч-ном пространстве в качестве дренирующей операции наложен позадиободоч-ный гастроеюноанастомоз на короткой петле. Подпеченочное пространство дренировано резиновой трубкой и марлевым тампоном. Послеоперационный период протекал без осложнений. При исследовании желудочного сока с инсулином установлена ахлоргидрия. Больной наблюдался в течение 4 лет, патологических изменений желудка и желчной системы не обнаружено, если не считать легкого демпинг-синдрома. Через 4 года после операции больной умер от асфиксии в состоянии алкогольного опьянения. Наконец, еще у 1 больного селективная ваготомия и пилоропластика по Финнею сочетались с иссечением длинной культи пузырного протока, оставленной 8 лет назад при холецистэк-томии. Разъединение связанных свищом двенадцатиперстной кишки и общего желчного протока мы производили только у тех больных (3), у которых имелись приступы холангита. У 2 из этих больных после устранения свища в дополнение к ваготомии и дренирующей операции был наложен холедоходуоденоанасто-моз, а у 1 желчные протоки дренировали Т-образным дренажем, введенным в общий желчный проток через свищевое отверстие в его стенке. Несмотря на сложность разбираемого патологического состояния, все наши больные благополучно перенесли операцию, и о всех о них собраны сведения в разные сроки после вмешательства. Из 11 больных, оперированных по поводу пенетрирующей в желчные протоки язвы двенадцатиперстной кишки, явившейся причиной нарушения оттока желчи, 1 больная, у которой ваготомия и пилоропластика по Финнею сочетались с бужированием общего желчного протока, умерла через 4 мес после операции от печеночной недостаточности на почве рецидива механической желтухи. Следует признать ошибкой примененную нами хирургическую тактику у этой больной. Необходимо было не ограничиваться бужированием рубцовой стриктуры общего желчного протока, а выполнить билиодигестивный анастомоз. Один больной умер через 10 лет от цирроза печени, и еще у одного больного через 7 мес наступил рецидив язвы двенадцатиперстной кишки, по поводу чего ему выполнена резекция желудка. После операции он здоров. Остальные 8 больных здоровы. Что касается 8 больных с холедоходуоденальным свищом на почве язвы двенадцатиперстной кишки, то 1 из них прослежен после операции в течение 17 лет, 1 — 16 лет, 1 — 14 лет, 1—7 лет, 1—2 года, 1—8 мес. Все эти б больных считают себя здоровыми. Из оставшихся 2 больных 1 умер через 8 лет после операции от гипогликемической комы на почве инсулиномы, о 2-м больном, умершем от асфиксии, уже упоминалось. У обоих этих больных признаков язвы и заболевания Желчной системы не было. Наконец, коротко необходимо остановиться на хирургическом лечении дуодено-ободочного свища, развившегося на почве хронической язвы двенадцатиперстной кишки. В широкой хирургической практике операция в таких случаях сводится к разъединению двенадцатиперстной и поперечной ободочной кишок с ушиванием отверстий в толстой кишке и резекции желудка. Если больной еще достаточно крепок, то такая операция чаще всего приносит успех. Однако такие больные из-за наличия дуодено-ободочного свища часто очень быстро истощаются и попадают на операционный стол в крайне тяжелом состоянии. В таких случаях более выгодной следует признать поддиафрагмальную стволовую ваготомию, разобщение двенадцатиперстной и толстой кишок, ушивание отверстия в стенке толстой кишки и пилоропластику. При этом свищевое отверстие в стенке двенадцатиперстной кишки включается в разрез для пилоропластики. Мы с успехом выполнили такую операцию у 1 больного, о чем уже имели возможность сообщить [Пономарев А. А., Ку-рыгин А. А., 1987]. Таким образом, наши материалы свидетельствуют о высокой эффективности ваготомии с дренирующими операциями на желудке у больных с очень сложными патологическими изменениями, связанными с пенетрацией язвы двенадцатиперстной кишки в соседние органы. Эта операция по своей эффективности, простоте и крайне малой степени риска, по сути дела, должна вытеснить резекцию желудка у тех больных, у которых язва пенетрирует или тем более перфорирует в желчные протоки. Мы убеждены в том, что даже самые горячие противники ваготомии должны иметь ее в своем арсенале для тех случаев, когда хирург сталкивается с очень сложной анатомией органов панкреатодуоденальной зоны, обусловленной пенетрацией язвы или жестоким воспалительным процессом. |
