Ваготомия в хирургической гастроэнтерологии. Курыгин А.А.. А. акурыгин, В. В. Румянцев ваготомия в хирургической гастроэнтерологии спетербург. 1992
 Скачать 1.86 Mb. Скачать 1.86 Mb.
|
|
Кровотечение. Ряд вопросов лечения острых язвенных же-лудочно-кишечных кровотечений решен далеко не полностью. Много здесь определяется материально-технической оснащенностью лечебных учреждений, а также опытом хирургов и реа-ниматологов. Однако существуют отдельные частные вопросы, от которых в неменьшей степени зависит решение проблемы в целом. Прежде всего привлекает внимание терминологическая путаница, которая имеется в названиях операций в зависимости от сроков их выполнения с момента поступления больного в лечебное учреждение. Можно встретить такие названия оперативных вмешательств при желудочно-кишечных кровотечениях, как «экстренные», «неотложные», «срочные», «немедленные», которые схожи по языковому значению, но, как оказывается, разные авторы вкладывают в них неодинаковый практический смысл [Бова С. М. 1967; Братусь В. Д., 1972; Панцы-рев Ю. М., Гринберг А. А., 1979; Ерюхин И. А. и др., 1983; Савельев В. С. и др., 1985; Постолов П. М. и др., 1987; Груб-ник В. В., 1988}. Такое вольное толкование названия операций не только затрудняет сопоставление научных данных разных авторов, но и дезорганизует практическую деятельность хирургов. Достаточно обратиться к соответствующим справочникам, чтобы убедиться, что слова «экстренный», «немедленный», «неотложный» и «срочный» имеют одинаковое смысловое значение. Поэтому применительно к хирургическим вмешательствам их целесообразно трактовать как «неотложная» операция. По нашему мнению, такой операции должны подвергаться больные с продолжающимся кровотечением, представляющим непосредственную угрозу для жизни. Эти больные направляются сразу в операционную, где им одновременно с анестезиологическим пособием проводится восполнение кровопотери, эндоскопическая диагностика и при невозможности остановки кровотечения через эндоскоп, а иногда и после успешной такой манипуляции при очень большой кровопотере, выполняется неотложное хирургическое вмешательство. Второй вид хирургического вмешательства по поводу острого желудочно-кишечного кровотечения целесообразно называть отсроченной операцией и выполнять ее в течение первых 24 ч с момента поступления больного. К этой группе относятся больные с остановившимся кровотечением, но большой крово-потерей или признаками неустойчивого гемостаза, больные, у которых кровотечение возобновилось, а также больные с небольшой кровопотерей, но с неустойчивыми гемодинамическими показателями. Всем этим больным с момента поступления до операции проводится интенсивная трансфузионная терапия. Среди больных данных групп могут быть такие, у которых тяжелое сопутствующее заболевание представляет не меньшую угрозу для жизни, чем риск рецидива кровотечения. Поэтому этих больных следует оперировать только лишь при явном возобновлении кровотечения. Наконец, третья группа больных с остановившимся кровотечением, кровопотерей умеренной степени и признаками устойчивого гемостаза подвергается плановой операции, обычно через 3 нед после тщательного обследования. Показания к оперативному лечению у них определяются на основании данных клинического обследования и в зависимости от основного и сопутствующего заболеваний. Среди наших 1441 больного с острыми желудочно-кишеч-ными кровотечениями язвенной этиологии, из которых 982 страдали хронической язвой двенадцатиперстной кишки и 459— хронической язвой желудка, выписаны без операции 537 (37,2%) и оперированы 904 (62,8%). Из числа оперированных 237 (26,2%) выполнена неотложная операция, 307 (34%)— отсроченная и 360 (38,8 %)—плановая. Летальность в этих группах больных составила соответственно 5,2%, 11 %, 1,8%. С введением в клиническую практику новых эндоскопических методов исследования желудка и двенадцатиперстной кишки появились понятия «устойчивый» и «неустойчивый гемо-стаз», трактовка которых часто бывает весьма разноречивой [Jones P. et al., 1973; Haut P. et al., 1979; Gilbert D. et al., 1981]. По опыту нашей клиники, основанному на 6728 эндоскопических исследованиях больных с желудочно-кишечными кровотечениями, признаками устойчивого гемостаза следует считать отсутствие свежей крови в желудке и двенадцатиперстной кишке, наличие в области источника кровотечения плотного фиксированного сгустка белого цвета и отсутствие видимой пульсации сосуда в этом месте. К эндоскопическим признакам неустойчивого гемостаза отнесены наличие свежей крови в желудке или двенадцатиперстной кишке, наличие в язвенном кратере пульсирующего сосуда, в просвете которого виден тромб красного или желто-коричневого цвета, а также наличие в язвенном кратере рыхлого сгустка красного цвета. Установлены расхождения между эндоскопическими признаками устойчивого гемостаза и окончательным исходом. Так, при язве луковицы двенадцатиперстной кишки лишь в 1 % случаев кровотечение рецидивировало у тех больных, у которых эндоскопически гемостаз признан устойчивым, при залукович-ных язвах частота такого расхождения составила 4%, а при язве желудка — 2,4 %. Тяжесть кровопотери и вероятность рецидива кровотечения в большой степени зависят от локализации язвы [Румянцев В. В., 1980; Hunt Ph., 1987]. Тяжелая степень кровопотери у больных с залуковичной язвой двенадцатиперстной кишки наблюдалась нами у 21 (30%) больного из 70, при язве тела желудка— у 169 (36,8%) из 459 больных, при язве луковицы двенадцатиперстной кишки—у 112 (11,4%) из 982, наконец, при язвах препилорического отдела тяжелая кровопотеря наблюдалась у 3 (4,4 %) из 68 больных. Эндоскопические методы остановки кровотечения оказались неэффективными у больных с язвой луковицы двенадцатиперстной кишки в 35% случаев, при препилорических язвах— у 33,8% больных, при залуковичной язве—в 40% и при язве тела желудка — в 55 % случаев. Полученные данные заставили нас более сдержанно относиться к лечебной эндоскопии при острых кровотечениях из хронической язвы тела желудка и язв залуковичной локализации. В этих случаях мы часто используем ее как метод временной остановки кровотечения для выведения больного из критического состояния, чтобы затем его оперировать в течение ближайших 24 ч, не дожидаясь рецидива кровотечения. Большое практическое значение в лечении острых гастро-дуоденальных кровотечений язвенной этиологии имеет сама операция. До самого последнего времени, да и в настоящее время, распространенным хирургическим вмешательством при остром язвенном кровотечении считалась резекция желудка [Углов Ф. Г., Сурмава Р. Т.. 1973; Горбашко А. И., 1974], после которой, по данным многих авторов, погибают от 10 до 26 % больных [Darle N„ 1985; Kim В. et al., 1985]. Лишь отдельные хирурги сообщают о более низкой летальности после резекции желудка [Hunt Ph. S., 1987]. Однако эти данные относятся к тем клиникам, в которых ставятся более широкие показания к такой операции при язвенном кровотечении. Если же кровотечение принимает угрожающий характер, то летальность после резекции желудка повышается до 60 % [Brooks J., 1967; Herring-ton J., Davidson J., 1987]. Следовательно, и в настоящее время, несмотря на успехи анестезиологии и реаниматологии, вопрос о снижении операционной летальности при массивных язвенных гастродуоденальных кровотечениях является столь же актуальным, как и много лет назад. Как видно из данных литературы, с помощью одной резекции желудка эту проблему решить пока не удается, и, естественно, возникает вопрос об использовании других хирургических методов лечения, в частности ваготомии. J. Farris и G. Smith с 1951 г. начали применять ваготомию с пилоропластикой у больных с язвенным массивным кровотечением, дополнив ее прошиванием или иссечением кровоточащей язвы [Smith G., Farris J., 1958; Farris J., Smith G., I960]. С тех пор в отечественной и зарубежной литературе опубликовано большое число работ, посвященных применению данной операции при язвенном кровотечении. В проблеме лечения массивных гастродуоденальных кровотечений язвенной этиологии ваготомией привлекают внимание три главных вопроса: операционная летальность, надежность гемостаза и отдаленные результаты в отношении излечения язвы. Ваготомия с дренирующими желудок операциями была применена нами у 591 больного с язвой двенадцатиперстной кишки, осложненной кровотечением: 279 из них оперированы в условиях уже остановившегося кровотечения, а у 312—вмешательство производилось на высоте кровотечения. Что касается 279 больных, оперированных при остановившемся кровотечении, то их лечение мало отличается от планового применения ваготомии у больных с язвой двенадцатиперстной кишки, и мы на них в данном разделе останавливаться не станем; укажем лишь, что из этого числа умерли 4 (1.43%). Предметом специального обсуждения являются 312 больных, оперированных в момент кровотечения, из них 121 поступил в состоянии геморрагического шока. 306 больным была выполнена ваготомия, из них умерли 23 (7,5%). 6 произведена резекция желудка с 2 летальными исходами. Среди больных, поступивших в состоянии геморрагического шока, умерли 16 (13,2%). Для сравнения непосредственных результатов ваготомии и резекции желудка при язвенном кровотечении приводим наши данные. При остановившемся кровотечении из язвы двенадцатиперстной кишки резекция желудка была выполнена 15 больным без летальных исходов, в то время как при продолжающемся кровотечении из 6 больных, подвергшихся этой операции, умерли 2, а при геморрагическом шоке умерли 2 из 4 больных. Наш клинический материал свидетельствует о том, что резекция желудка при продолжающемся кровотечении из язвы двенадцатиперстной кишки значительно опаснее ваготомии, а при особо тяжелых кровотечениях она для многих больных непереносима. В качестве примера приведем 2 наших наблюдения, когда больные были спасены и радикально излечены только лишь благодаря малой травматичности ваготомии. 1. Больная, 32 лет, с 27.10.71 г. находилась на лечении в клинике инфекционных болезней по поводу вирусного гепатита, осложнившегося некрозом печени и печеночной комой. Лечение включало преднизолон до 210 мг/сут. В течение 6 лет больная периодически лечилась по поводу язвы двенадцатиперстной кишки, протекающей с очень активной кислой желудочной секрецией. 13.11.71 г. возникло массивное кровотечение из язвы двенадцатиперстной кишки, не поддающееся консервативной терапии. Состояние больной крайне тяжелое, печеночная кома. При исследовании крови содержание билирубина 90 г/л, гемоглобина 12 г/л. Ввиду угрожающего состояния больная в тот же день оперирована (В. И. Самохвалов). Во время операции установлено: печень серо-зеленого цвета, в желчном пузыре многочисленные мелкие камни, желчные протоки узкие, на операционной холангиограмме тень их однородная, контрастирующее вещество свободно поступает в двенадцатиперстную кишку. Весь кишечник заполнен кровью. На задней стенке луковицы двенадцатиперстной кишки обнаружена язва диаметром 1 см с глубоким кратером и зияющим артериальным сосудом в центре. На передней стенке вторая, более поверхностная язва. Произведена стволовая ваготомия, кровоточащая язва на задней стенке луковицы двенадцатиперстной кишки прошита лавсановой нитью, язва на передней стенке иссечена. Выполнены пилоропластика по Гей-неке — Микуличу и холецистэктомия. Послеоперационное течение без осложнений, острый гепатит разрешился в неожиданно короткое время. Наблюдение в течение последующих 18 лет показало, что пациентка здорова, при исследовании желудочного сока после инсулиновой стимуляции обнаружена стойкая ахлоргидрия. 2. Больная, 22 лет, поступила в хирургическое отделение 29.12.83 г. по поводу язвы двенадцатиперстной кишки, осложненной кровотечением, которое проявлялось рвотой «кофейной гущей» и обильным дегтеобразным стулом. Кроме этого, у больной была беременность 37 нед. При поступлении состояние тяжелое, содержание гемоглобина в крови 62 г/л, эритроцитов 2 • 1012/л, гематокритное число 0,18. Сердцебиение плода 160 уд/мин. Проводилась интенсивная инфузионная терапия, включая массивные гемотрансфузии. 30.12.83 г. кровотечение усилилось, состояние больной стало угрожающим, АД 80/60 мм рт. ст., пульс 140 уд/мин, едва определяется. Сердцебиение плода неотчетливое. Больная срочно оперирована на фоне массивной гемотрансфузии (А. А. Курыгин, анестезиолог А. Б. Антипов). Из-за больших размеров матки, достигающей почти мечевидного отростка, операция из срединного доступа невыполнима. Брюшная полость вскрыта правосторонним косым подреберным разрезом. На передней стенке луковицы двенадцатиперстной кишки обнаружена кровоточащая язва, которая частично иссечена, а оставшаяся часть ее захвачена в швы при выполнении пилоропластики по Гейнеке — Микуличу. Стволовая ваготомия. К моменту завершения хирургического вмешательства, после остановки кровотечения и возмещения кровопотери отмечено активное шевеление плода. 13.01.84 г. родила здорового мальчика массой 3200 г. Выписана в хорошем состоянии. В связи с тем, что операция выполнялась на территории ГДР, пациентка в дальнейшем выпала из наблюдения. Обсуждая приведенные наблюдения, с полной уверенностью можно сказать, что в таких исключительных ситуациях ваготомия в сочетании с дренирующей операцией и прошива-нием кровоточащей язвы является единственным радикальным и малотравматичным методом лечения. Таким образом, одним из основных вопросов в хирургическом лечении острых гастродуоденальных кровотечений, выгодно отличающих ваготомию, является операционная летальность. По материалам редакционной статьи British Medical Journal [1971.—Vol. 1.—No 5751], в Англии за 15 лет благодаря применению ваготомии операционная летальность среди больных с массивным язвенным кровотечением снизилась с 15 до 5%. Н. Jensen и Е. Amdrup (1969) из Швеции таким же способом понизили операционную летальность до 2,5 %. Е. Snyder и С. Stellar (1986) из 131 больного, подвергшегося ваготомии по поводу крайне тяжелого язвенного кровотечения, потеряли 22 (16%) человека. Судя по приведенным данным, каждое из этих оперативных вмешательств можно было назвать, пользуясь терминологией С. С. Юдина и Б. С. Розанова, операцией отчаяния, при которой резекция желудка дает 34—50 % летальности. Известно, что на операционную летальность при массивном язвенном кровотечении сильно влияет возраст больных. О. Farmer (1969) на 1368 операций по поводу массивного язвенного кровотечения получил операционную летальность у больных старше 50 лет в 4 раза выше, чем среди больных моложе 50 лет. Некоторые авторы считают ваготомию с пило-ропластикой операцией выбора не только iy больных пожилого возраста, но и у ослабленных пациентов [Лыткин М. И., Румянцев В. В., 1975]. J. Brooks (1967) выполнил ваготомию у 38 больных в возрасте старше 75 лет с массивным гастро-дуоденальным кровотечением, и при этом летальность составила только 15 %. Отмечено, что больные в возрасте старше 60 лет особенно тяжело переносят геморрагический шок. Резекция желудка в этих случаях сопровождается летальностью до 60 %. Ваготомия у этих больных является оптимальным радикальным методом лечения. Из 66 наших больных в состоянии геморрагического шока, возраст которых превышал 60 лет, ваготомию не перенесли только 9 (13,6%), а из 51 больного моложе 60 лет после ваготомии умерли 4 (7,8%). Укажем, что всех больных в состоянии геморрагического шока из приемного отделения подавали непосредственно в операционную и оперировали в неотложном порядке параллельно с инфузионной терапией и диагностической фиброга-строскопией. Промедление с операцией, даже при проведении инфузионно-трансфузионной терапии, приводит к резкому возрастанию операционной летальности. Причинами летального исхода среди больных, подвергшихся резекции желудка по поводу продолжающегося кровотечения из язвы двенадцатиперстной кишки, чаще всего были несостоятельность культи двенадцатиперстной кишки и сердечно-сосудистая недостаточность. Среди таких же больных, подвергшихся ваготомии, наиболее частыми причинами смерти были инфаркт миокарда, эмболия легочной артерии и крайне тяжелая, несовместимая с жизнью, хотя и восполненная крово-потеря. В качестве примера можно привести одно из трех необычных наших наблюдений. Больной, 67 лет, поступил в клинику 25.11.78 г. по поводу язвы двенадцатиперстной кишки, осложненной декомпенсированным стенозом. Больной крайне истощен в связи с почти полной непроходимостью двенадцатиперстной кишки. В ходе предоперационной подготовки 29.11.78 г. у больного внезапно возникло крайне тяжелое кровотечение. АД не определялось, пульс на лучевых артериях не прощупывался. Начата инфузионная терапия, появился пульс и АД повысилось до 90/60 мм рт. ст. Содержание гемоглобина в крови 24 ед., эритроцитов 1,35-1012/л, гематокритное число 0,10. В связи с продолжающимся кровотечением больной оперирован (А. А. Курыгин). Вся задняя полуокружность луковицы двенадцатиперстной кишки разрушена язвой, которая глубоко пенетрирует в головку поджелудочной железы. Желудок больших размеров, просвет двенадцатиперстной кишки на уровне язвы сужен до 0,2—0,3 см. Кишечник заполнен кровью. Произведена стволовая ваготомия, прошивание кровоточащего сосуда в язве и пилоропластика по Финнею. На 5-й день после операции больной внезапно умер. На вскрытии обнаружены некроз всей толстой кишки, многочисленные кровоточащие язвы слизистой оболочки ободочной кишки и в отдельных местах флегмонозное воспаление ее стенки. Тромбоза магистральных артерий, питающих толстую кишку, не обнаружено. Обнаруженные изменения в толстой кишке патологоанатомами трактовались как следствие крайне тяжелой кровопотери. В последующем мы наблюдали еще два таких осложнения, происхождение которых нельзя было связать ни с чем иным, как с тяжелой кровопотерей из язвы двенадцатиперстной кишки. Другим очень важным критерием оценки оперативного вмешательства при язвенных кровотечениях является надежность гемостаза. Конечно, резекция желудка, если при ней удаля ется язва, в этом отношении более радикальна. Однако кровоточащая язва двенадцатиперстной кишки нередко располагается низко, часто пенетрирует в поджелудочную железу или печеночно-дуоденальную связку, что не всегда позволяет ее удалить, и тогда хирург вынужден вмешиваться дополнительно на самой язве чаще всего в виде ее прошивания лигатурой. Ваготомия, выполняемая при кровоточащей язве двенадцатиперстной кишки, сочетается обычно с иссечением язвы, если она располагается на передней стенке, или с прошива-нием сосуда в язве при локализации ее на задней стенке. Для этого используются нити из нерассасывающегося материала и применяются 8-образный или П-образный швы (рис. 27). При отсутствии сопутствующего стеноза двенадцатиперстной кишки в качестве дренирующей операции производится пилоропластика по Гейнеке — Микуличу, при значительном рубцовом сужении двенадцатиперстной кишки наиболее рациональной дренирующей операцией является пилоропластика по Финнею. Эта операция обеспечивает хороший доступ к кровоточащей язве, позволяет ее надежно прошить. Пилоропластика по Финнею особенно выгодна при низких залуковичных язвах. Следует заметить, что применяемая некоторыми авторами тампонада язвенного кратера кусочком сальника или мышцы крайне ненадежна и применяться, как правило, не должна. Наш опыт свидетельствует о том, что опасность прошивания язвы с захватом в шов паренхимы поджелудочной железы сильно преувеличена, и на много десятков таких операций мы ни разу не наблюдали сколько-нибудь значительного послеоперационного панкреатита, зато надежность гемостаза резко возрастает. Данные литературы по вопросу о рецидиве кровотечения в раннем периоде после ваготомии с пилоропластикой весьма разноречивы. J. Farris и G. Smith (1967) на 100 операций наблюдали такое осложнение у 9 больных, a S. Ноегг (1967) на гакое же число вмешательств не наблюдали рецидива кровотечения ки разу. Большинство же авторов сообщают о 10— 12 % рецидивов кровотечения в раннем послеоперационном периоде (Snyder E., Stellar С., 1968; Jensen H., Amdrup E., 1969]. Среди наших больных рецидив кровотечения в раннем послеоперационном периоде после ваготомии с пилоропластикой наблюдался у 5 (0,8%). Анализ причин рицидива кровотечения после ваготомии показывает, что он наступает в тех случаях, когда по каким-то причинам недостаточно надежно была прошита или не полностью иссечена кровоточащая язве. В ряде случаев повторное желудочно-кишечное кровотечение в раннем послеоперационном периоде возникает из второй, просмотренной при гастроскопии и во время операции язвы, 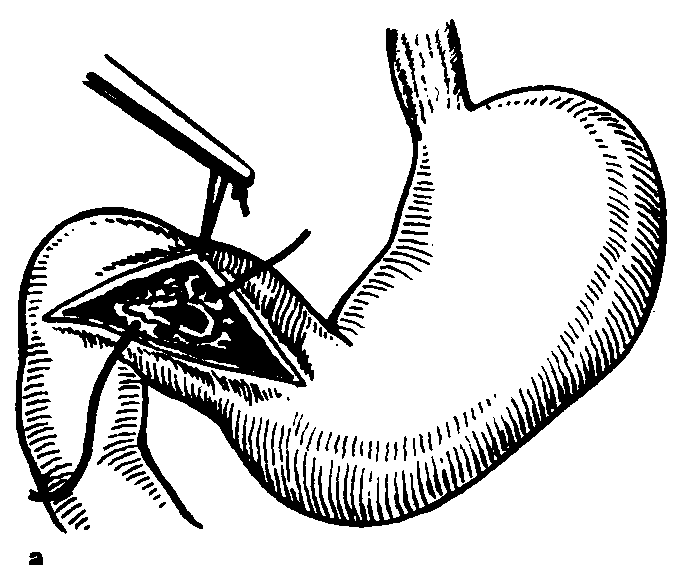 Рис. 27. Схема операции при кровоточащей язве. а — прошивание язвы 8 образным швом: б — прошнвание язвы П-образным швом: в — пилоропластика по Гейнеке — Мику-личу. 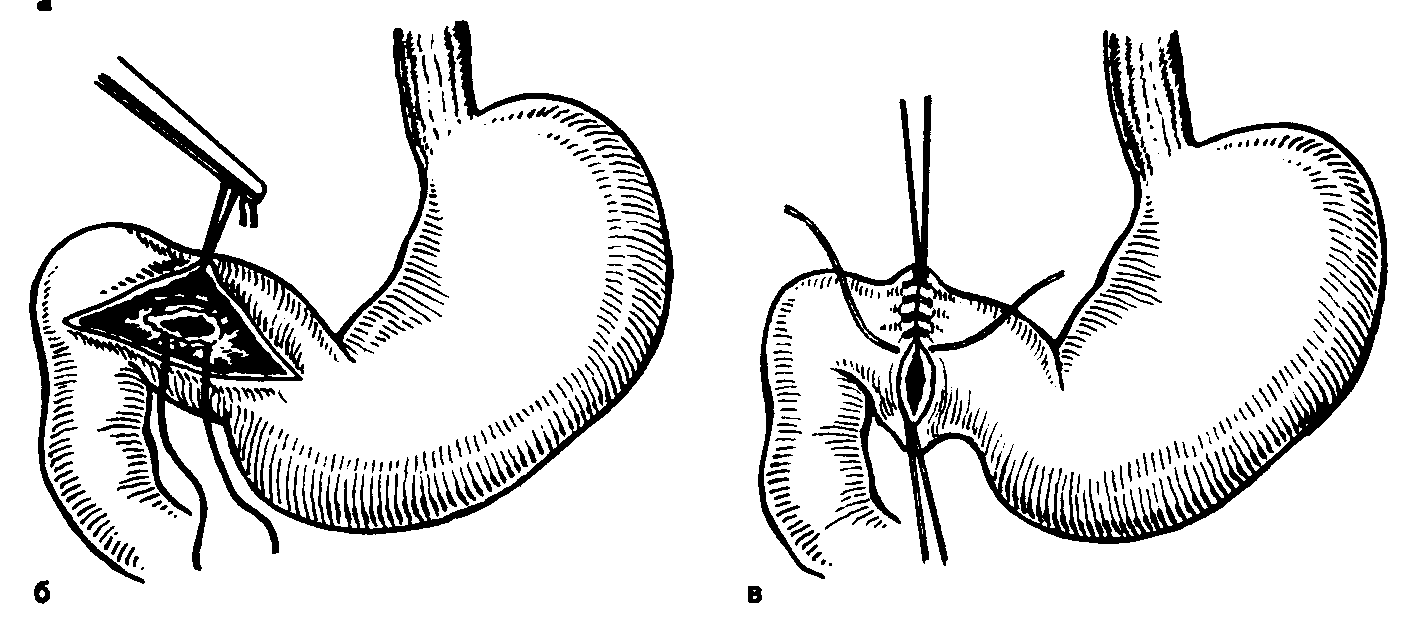 которая может располагаться в двенадцатиперстной кишке или в желудке. Приводим наше наблюдение. Больной, 21 года, поступил в хирургическое отделение 22.03.83 г. в тяжелом состоянии, обусловленном массивным кровотечением из язвы двенадцатиперстной кишки. При поступлении пульс 100 уд/мин, АД 90/60 мм рт. ст., эр. 2,8-1012/л, содержание гемоглобина 56 г/л. Проводилась интенсивная инфузионно-трансфузионная терапия. При фиброгастродуоденоскопии обнаружена язва на передней стенке луковицы двенадцатиперстной кишки под рыхлым сгустком. 23.03.83 г. кровотечение возобновилось, была потеря сознанич, и больной в экстренном порядке оперирован. На операции установлено, что весь кишечник заполнен кровью, на передней стенке луковицы двенадцатиперстной кишки обнаружена язва с кровоточащим сосудом в центре. Язва прошита, выполнены пилоропластика по Финнею и стволовая ваготомия. В течение первых 24 ч состояние больного оставалось стабильным, а затем внезапно возобновилось массивное желудочное кровотечение. АД 70/40 мм рт. ст., эр. 2•1012/л, содержание гемоглобина 51 г/л, пульс 120 уд/мин. Срочная релапаротомия. В желудке около 1200 мл крови, весь кишечник заполнен кровью. Сняты швы с передней губы гастродуоденоанастомоза. При ревизии установлено, что прошитая ранее язва не кровоточит, а на задней стенке луковицы двенадцатиперстной кишки имеется вторая «зеркальная> язва диаметром 0,6 см с кровоточащим сосудом в центре кратера. Язва прошита, наложены швы на переднюю губу соустья и к нему подведен трубчатый дренаж. Послеоперационное течение без осложнений. Таким образом, во время первой операции была просмотрена вторая язва, которая и явилась источником массивного кровотечения в раннем послеоперационном периоде. Все изложенное приводит к выводу, что резекция желудка в отношении гемостаза при условии удаления язвы имеет преимущества перед ваготомией, однако более низкая летальность после этой последней операции и небольшая частота рецидива кровотечения в раннем послеоперационном периоде (0,8%) делают ваготомию вполне оправданной при массивных кровотечениях, особенно у лиц с высоким операционным риском. Обязательное иссечение или тщательное прошивание язвы, а также детальный осмотр желудка и двенадцатиперстной кишки на предмет наличия второй язвы значительно снижает риск повторного кровотечения. Что касается отдаленных результатов ваготомии у больных с язвой двенадцатиперстной кишки, осложненной кровотечением, то они не отличаются от результатов операции у больных, оперированных в плановом порядке по поводу других осложнений дуоденальной язвы. Эти данные будут приведены в разделе, посвященном итоговым результатам лечения язвы двенадцатиперстной кишки ваготомией. Залуковичные язвы. Среди больных с язвой двенадцатиперстной кишки частота залуковичных язв составляет от 5— 8 % [Василенко В. X. и др., 1975] до 15—20 % [Мыш В. Г., 1982; Махов Г. А. и др., 1986]. Вопрос об оперативном лечении низких залуковичных язв двенадцатиперстной кишки не нов, трудности хирургического вмешательства при них хорошо известны. Резекция желудка в таких ситуациях сопряжена с повышенным риском повреждения желчных протоков и крупных кровеносных сосудов, а несостоятельность швов культи двенадцатиперстной кишки наблюдается от 3 до 19 % с летальностью до 30 % и более [Земляной А. Г., Алиев С. А., 1985; Митюк И. И. и др., 1986]. Не случайно число методик закрытия культи двенадцатиперстной кишки при низких язвах не поддается учету, и ни одна из них не является надежной. В связи с этим хирурги вынуждены прибегать к так называемой резекции для выключения, одним из недостатков которой является развитие пептических язв желудочно-кишечного соустья, частота их достигает 15 % [Калиш Ю. И. и др., 1986]. Разногласия в решении вопроса, относящегося к залуко-вичным язвам двенадцатиперстной кишки, касаются, главным образом, особенностей их клинического течения, состояния желудочной секреции и методов хирургического вмешательства [Виниченко А. Г. и др., 1982; Постолов П. М. и др., 1982; Гор-башко А. И. и др., 1987; Черноусое А. Ф. и др., 1987]. Разработка более эффективных методов лечения больных с залу-ковичными язвами является важной задачей. Мы оперировали 208 больных с низкими, залуковичными язвами двенадцатиперстной кишки, из них мужчин было 183, женщин—25. По возрасту они распределились так: до 40 лет—72, от 41 года до 60 лет—100 и старше 60 лет— 36 больных. Длительность язвенного анамнеза колеблется от 1 года до 35 лет и в среднем составляет 12 лет. Многие авторы указывают на особую агрессивность залу-ковичных язв и считают, что среди таких больных нередко оказываются больные с синдромом Цоллингера—Эллисона. Известно, что язвы двенадцатиперстной кишки на почве га-стриномы сопровождаются жестокими болями, очень активной желудочной секрецией и тяжелыми осложнениями. Анализ нашего клинического материала показывает, что низкие язвы двенадцатиперстной кишки действительно часто приводят к различным осложнениям. Так, из 208 наших больных у 193— наблюдалось кровотечение в анамнезе или в момент поступления в клинику, из них у 62—многократное; у 12—имелись в прошлом перфорации язвы, у 6—развился декомпенсиро-ванный стеноз двенадцатиперстной кишки. Следует еще отметить, что пенетрация язвы, наряду с другими осложнениями, установлена у 156 больных из 208. У большинства больных во время операции отмечены резко выраженные перивисцерит и воспалительные инфильтраты в области язвы. У многих из этих больных имелось по две язвы. Важно также подчеркнуть, что осложнения залуковичных язв развиваются в течение короткого времени и у всех наших больных консервативное лечение было безуспешным. Как уже было указано, некоторые авторы считают характерной для больных с залуковичнымн язвами гиперсекрецию желудочного сока. Мы исследовали желудочную секрецию у 62 больных, поступивших в плановом порядке, методом определения ночной секреции, проведения максимального гистами-нового теста и рН-метрии желудка. При этом гиперреактивный тип секреции обнаружен у 33 (55%) больных, нормальный— у 17 (28,3%) и гипореактивный—у 10 (16,6%). Средние показатели ВАО составили 9 ммоль/ч (при норме 2,5— 3,5 ммоль/ч), МАО—20,3 ммоль/ч (при норме 18—20 ммоль/ч). Как видно из приведенных данных, гиперсекреция у больных с низкими язвами имела место лишь в 55 % случаев, но и среди этих больных не было ни одного такого, у которого была бы обнаружена чрезвычайно высокая продукция свободной соляной кислоты, характерная для синдрома Цоллингера— Эллисона. И действительно, из 208 больных ни разу не было обнаружено гастриномы, а при дальнейшем наблюдении за ними после операции данных за наличие синдрома Цоллингера—Эллисона также не получено. Дооперационная диагностика низких, залуковичных, язв оказалась непростой. Так, при рентгенологическое исследовании из 48 больных только у 29 был поставлен правильный диагноз, у 17 язва обнаружена, но не распознана ее залуковичная локализация, у 2 патологических изменений в двенадцатиперстной кишке не было обнаружено. Примерно такие же данные получены при фиброгастродуоденоскопии. Из 37 обследованных таким способом плановых больных диагноз низкой язвы поставлен у 18, еще у 18 больных язва обнаружена, но не распознана ее залуковичная локализация, и у 1 больного язва не обнаружена вовсе. В практическом отношении важно всех больных с залуковичными язвами двенадцатиперстной кишки разделить на 2 группы: больные, оперированные в плановом порядке, и больные, оперированные по неотложным показаниям, как правило, по поводу массивного кровотечения. В плановом порядке нами оперированы 70 больных с залуковичными язвами, из них мужчин было 64, женщин—6. Для выбора планового хирургического вмешательства при залуковичных язвах большое значение имеет локализация язвы и ее осложнения, такие как стеноз двенадцатиперстной кишки и пенетрация язвы в соседние органы. По всеобщему признанию, хирургическое вмешательство и в особенности резекция желудка тем труднее и опаснее, чем ниже располагается язва и чем сложнее взаимоотношения органов, вовлеченных в язвенный воспалительный инфильтрат. Из 70 наших плановых больных у 22 язва располагалась сразу за луковицей двенадцатиперстной кишки, у 47—в верхней трети нисходящей ее части и у 1 больного—ниже большого дуоденального соска. ЗаДневнутренняя полуокружность двенадцатиперстной кишки—наиболее частая зона локализации залуковичных язв (59%). Выше мы уже касались невыгодных сторон резекции желудка при «трудных» язвах двенадцатиперстной кишки. Вначале мы коснемся результатов ваготомии, выполненной 69 больным из 70, поступивших в плановом порядке. Стволовая ваготомия в сочетании с дренирующими операциями на желудке произведена нами 54 больным, селективная проксималь-ная с пилоропластикой и без нее—15, и 1 больному, ранее перенесшему стволовую ваготомию с пилоропластикой по Гей-неке—Микуличу по поводу перфорации залуковичной язвы, выполнена резекция, желудка. Из всех больных, подвергшихся ваготомии, лишь у 2 выполнена селективная проксимальная без дренирующей операции, у 40—ваготомия сочеталась с пилоропластикой по Финнею, у 14—с гастродуоденоана-стомозом по Джабулею, у 12—из-за больших воспалительных инфильтратов в области язвы в качестве дренирующей операции наложен гастроеюноанастомоз на короткой петле, и в 1 случае выполнена пилоропластика по Гейнеке—Микуличу. 3 больным в связи с пенетрацией язвы в желчный пузырь произведена одновременно с ваготомией холецистэктомия, и у 2 больных устранена скользящая грыжа пищеводного отверстия диафрагмы. Операционная летальность составила 1,4%. Умер 1 больной 63 лет, которому 8 лет назад была произведена стволовая ваготомия с пилоропластикой по Гейнеке—Микуличу. В течение 5 лет считал себя здоровым, а затем наступил рецидив язвы, осложненной кровотечением. Больной оперирован нами после остановки кровотечения в плановом порядке, и во время операции был обнаружен интактный задний блуждающий нерв. Мы очень сдержанно относимся к повторной ваготомии при рецидивах язвы двенадцатиперстной кишки, но в данном случае из-за тяжелой гипертонической болезни, ожирения и ишемической болезни сердца решено было ограничиться рева-готомией и пилоропластикой по Финнею. Однако и этого мало-травматичного вмешательства больной не перенес и умер через 1 ч после операции от острой сердечной недостаточности. У остальных 69 больных послеоперационный период протекал без осложнений. Отдаленные результаты лечения прослежены у 65 больных. В сроки от 1 года до 3 лет наблюдались 27 человек, от 3 до 6— 12, от 6 до 9— 16, от 9 до 12— 10 человек. Из этого числа наблюдаемых 40 человек здоровы и трудоспособны, у 18 больных язвы не обнаружено, и у них отсутствуют клинические признаки этого заболевания, но имеются легкие демпинг-синдром и диарея при полном сохранении работоспособности. 5 больных в период наблюдения умерли от причин, не связанных с операцией, и у них не было рецидива язвы. Возврат болезни наступил у 2 (3%) больных через 3 и 8 лет после ваготомии. 4 больных выпали из наблюдения. Полученные нами непосредственные и отдаленные результаты ваготомии не являются случайными. При хирургическом лечении больных с низкими, залуковичными язвами двенадцатиперстной кишки ваготомией большое значение имеет выбор дренирующей операции на желудке. Вопреки многим авторам, мы при язвах залуковичного отдела, и тем более осложненных стенозом, крайне редко сочетаем ваготомию с пилоропластикой по Гейнеке—Микуличу. Эта операция очень часто не обеспечивает хорошего опорожнения желудка и является причиной различных осложнений и рецидива заболевания. Наиболее эффективными, по нашему опыту, оказались пилоропластика по Финнею и несколько хуже — гастродуоде-ноанастомоз по Джабулею. Благоприятные результаты дает ваготомия в сочетании с гастроеюноанастомозом на короткой петле, но эту операцию мы производим при невозможности выполнить пилоропластику по Финнею или гастродуоденоана-стомоз по Джабулею. Еще более важным практическим вопросом является хирургическое лечение залуковичных язв, осложненных массивным кровотечением. При резекции желудка в этих случаях язва оказывается неудалимой, а операция для выключения не гарантирует от рецидива кровотечения из оставленной язвы, что вынуждает дополнительно вмешиваться на самой язве обычно в виде ее прошивания или тампонады. По поводу кровотечения из низких язв двенадцатиперстной кишки мы оперировали 138 больных, из них в неотложном порядке—73 (53%), в отсроченном (в первые 2—3 сут от начала кровотечения)—17 (12,3%) и в плановом порядке при остановившемся кровотечении (через 2—3 нед) — 48 (34,7%) больных. Следует отметить тот факт, что тяжелая и очень тяжелая степень кровотечения у больных с залуковичными язвами наблюдается в 2 раза чаще, чем при язве луковицы двенадцатиперстной кишки (38% против 17,4%). Именно поэтому больные с залуковичными язвами, осложненными кровотечением, оперированы в неотложном порядке в 53 % случаев, тогда как с гастродуоденальными язвами иной локализации—только в 17%. К этому следует добавить, что эндоскопические методы остановки кровотечения из язв луковицы двенадцатиперстной кишки оказались неэффективными у 35 % больных, в то время как у больных с залуковичными язвами—в 40%. Кроме того, нами установлены расхождения между эндоскопическими признаками устойчивости гемостаза и окончательным исходом. Оказалось, что при язве луковицы двенадцатиперстной кишки только в 1 % наблюдений кровотечение рецидивировало у тех больных, у которых эндоскопически гемостаз признан устойчивым, а при залуковичных язвах такое расхождение составило 4 % [Курыгин А. А. и др., 19&8]. Приведенные данные свидетельствуют о повышенной опасности кровотечения на почве залуковичных язв, требующего более активной хирургической тактики, чем при язвах луковицы двенадцатиперстной кишки. Технические трудности при хирургическом вмешательстве по поводу кровоточащих залуковичных язв, кроме их низкого расположения, обусловливаются еще рядом особенностей. Так, у 16 % наблюдавшихся нами больных язва располагалась непосредственно над большим дуоденальным соском, у 1 % — ниже него, у 51 % больных язва пенетрировала в поджелудочную железу, а у 30 % — в печеночно-дуоденальную связку и желчные протоки. Учитывая сложность хирургического лечения больных с низкими залуковичными язвами двенадцатиперстной кишки, осложненными массивным кровотечением, мы за 10 лет убедились в целесообразности ваготомии. Из 138 больных, оперированных нами по поводу кровотечения из залуковичных язв, 130 выполнена ваготомия (114— стволовая, 15—селективная проксимальная, 1—селективная). Резекция желудка произведена 2 больным, у 6 больных из-за крайне тяжелого состояния пришлось ограничиться прошива-нием и перевязкой кровоточащего сосуда в язве. Чрезвычайно важен выбор дренирующей операции на желудке. Как и в плановой хирургии, наиболее выгодными оказались пилоропластика по Финнею, которая произведена у 102 больных, и гастродуоденоанастомоз по Джабулею (18 операций). У 2 больных ваготомия сочеталась с антрум-эктомией, у 6—с гастроеюноанастомозом, и у 2 больных ваготомия дополнена пилоропластикой по Гейнеке—Микуличу. Преимущества пилоропластики по Финнею и гастродуодено-стомии по Джабулею состоят в том, что при них можно широко раскрыть просвет двенадцатиперстной кишки, при этом язва даже самой низкой локализации становится доступной для гемостаза. Однако в ряде случаев при пенетрации язвы в желчные протоки с образованием больших воспалительных инфильтратов указанные дренирующие операции оказываются неудобными, и тогда мы прибегаем к гастроеюноанастомозу. Разумеется, эта операция применима тогда, когда больной оперируется при остановившемся кровотечении и отпадает необходимость в прошивании язвы. Пилоропластика по Финнею, гастродуоденоанастомоз по Джабулею и гастроеюноанастомоз целесообразны еще и потому, что кровоточащие залуковичные язвы почти в 20 % наблюдений сочетаются с резко выраженным стенозом двенадцатиперстной кишки [Курыгин А. А., До-зорцев В. Ф., 1973]. Необходимо остановиться на методике прошивания и перевязки кровоточащего сосуда в язве, так как от этого зависит надежность гемостаза. При прошивании язвы необходимо захватывать в шов все слои стенки двенадцатиперстной кишки, а при пенетрации язвы в поджелудочную железу—и ткань подлежащего органа. Мы ни разу не наблюдали после такого прошивания язвы панкреонекроза. Как правило, накладывают П- и 8-образные швы капроновыми или лавсановыми нитями. Из 138 больных лишь у 2 (1,4%) наступил рецидив кровотечения в раннем послеоперационном периоде. Оба больных повторно оперированы, один из них выздоровел, другой умер через 2 нед от гнойно-септических осложнений. Важнейшим критерием эффективности хирургического вмешательства по поводу язвы двенадцатиперстной кишки, осложненной кровотечением, является операционная летальность. Из 138 наших больных в раннем послеоперационном периоде умерли 12 (8,7%), средний возраст их составил 70 лет. Среди больных в возрасте до 50 лет не умер ни один, независимо от тяжести кровопотери. Не было летальных исходов и в группе больных с кровопотерей легкой степени, независимо от возраста. При средней степени кровопотери летальность составила 2,9%, при тяжелой—16,2 %, при крайне тяжелой—20%. Из 12 умерших 11 оперированы в экстренном порядке на высоте кровотечения. После ваготомии с антрумэктомией умер 1 больной, после ваготомии в сочетании с дренирующими операциями на желудке—10 (7,2%), 1 больной умер после одного только прошивания кровоточащей язвы. Из 12 умерших больных у 6 смерть наступила в первые часы после операции от острой кровопотери, несмотря на надежный гемостаз и интенсивную инфузионную терапию, у 5—от гнойно-септических осложнений и у 1—от острого инфаркта миокарда. Таким образом, 7 больных умерли от крайне тяжелой кровопотери из язвы. О летальности, связанной с осложнениями операции, можно говорить только в 5 наблюдениях (3,6%). Для сравнения приведем наши данные, касающиеся летальности после резекции желудка по поводу кровоточащих гастро-дуоденальных язв. На 167 операций летальность составила 10%. При этом следует учесть, что резекция желудка производилась больным более молодого возраста, с менее тяжелой кровопотерей и преимущественно с желудочной локализацией язвы. Нетрудно предположить, что летальность после резекции желудка по поводу залуковичных язв окажется выше. Кроме надежности гемостаза и операционной летальности, важным критерием оценки хирургического лечения являются его отдаленные результаты, которые прослежены нами у 111 больных. Сроки наблюдения за больными, перенесшими операцию, составили: менее 1 года—11, от 1 года до 3 лет—38, от 3 до 6 лет—32, от 6 до 9 лет— 18, от 9 до 12 лет— 12. Из 111 больных, находившихся под наблюдением после выписки из клиники, 110 перенесли ваготомию в сочетании с дренирующими операциями на желудке и 1 —прошивание язвы. Из этого числа больных 81 (73%) здоров, у 14 (12,6%) рецидива язвы не установлено, они сохраняют работоспособность, но страдают хроническим гастритом, у них отмечается демпинг-синдром или диарея умеренной степени. Еще 10 больных не имели рецидива я-звы, но в период наблюдения за ними умерли от причин, не связанных с операцией: инфаркта миокарда (6), заболеваний легких (2), отравления алкоголем (1) и заболевания головного мозга (1). Рецидив язвы наступил у 6 больных (5,4%). Среди этих больных 1 через 5 лет после ваготомии повторно оперирован, и ему была выполнена резекция желудка по поводу массивного кровотечения из рецидивной язвы, после которой он поправился. 2 больным также произведена резеКция желудка по поводу крайне тяжелого кровотечения из рецидивной язвы, они умерли в первые часы после операции. У 1 больного рецидив язвы осложнился кровотечением, проводилось консервативное лечение, после которого в течение 5 лет больной жа-•лоб не предъявляет. У 2 больных наблюдаются сезонные обострения неосложненной язвы двенадцатиперстной кишки. Как видно из приведенных данных, результаты лечения язв двенадцатиперстной кишки наиболее трудной для хирургического вмешательства залуковичной локализации ваготомией хорошие. Из 198 больных, среди которых 128 подверглись ваготомии по поводу массивного кровотечения, не перенесли эту операцию только 12 (6%). Если из этого числа исключить 7 больных, смерть которых была связана с крайне тяжелой кровопотерей на почве язвы, тяжелыми сопутствующими заболеваниями и старческим возрастом (средний возраст умерших 70 лет), то следует говорить о летальности, равной всего лишь 2,5 %. Рецидив язвы в отдаленном периоде наступил у 8 больных из 176 прослеженных, что составляет 4,5 %. При этом следует отметить, что более чем у половины (100 человек) после операции прошло свыше 3 лет, из них 56 человек наблюдались от 6 до 12 лет. У 85,5 % пациентов после ваготомии полностью сохранилась работоспособность. |
