Ваготомия в хирургической гастроэнтерологии. Курыгин А.А.. А. акурыгин, В. В. Румянцев ваготомия в хирургической гастроэнтерологии спетербург. 1992
 Скачать 1.86 Mb. Скачать 1.86 Mb.
|
ЯЗВА ЖЕЛУДКАЯзвы желудка различаются не только по локализации, но и по патогенезу, клиническому проявлению и, следовательно, требуют различного подхода к лечению. В соответствии с классификацией Н. Johnson (1956), различают 3 типа хронической язвы желудка:
3) язва препилорического отдела желудка. Указанная классификация не затрагивает язв большой кривизны желудка и его кардиального отдела. В отличие от язвы двенадцатиперстной кишки, в патогенезе которой ведущая роль отводится агрессии кислотно-пептиче-ского фактора [Василенко В. X. и др., 1987; Dragstedt L., 1956], происхождение язвы желудка связывают с преимущественным ослаблением защитных свойств его слизистой оболочки [Масевич Ц. Г. и др., 1980; Циммерман Я. С. и др., 1983; Дорофеев Г. И. и др., 1983; Ивашкин В. Т., 1984; Peri G. et al., 1982; Rees W., 1982]. Если признать единственно справедливой указанную точку зрения, то ваготомия как операция, направленная на подавление кислотно-пептического фактора, при язве желудка становится неоправданной. В действительности дело обстоит значительно сложнее, и в вопросах патогенеза язв желудка остается много неясного и спорного. В частности, хорошо известно, что язвы препилорического отдела желудка (III тип) клинически часто проявляются как язвы двенадцатиперстной кишки и протекают на фоне повышенной желудочной секреции. Еще ближе к дуоденальным язвам стоят язвы желудка II типа. Эти язвы не только по своим проявлениям часто не отличаются от язвы двенадцатиперстной кишки, но и весьма редко озлокачествляются [Курыгин А. А., Дозор-цев В. Ф,, 1973; Шалимов А. А. и др.. 1983; Stadelmant 0„ 1971]. Следовательно, становится правомерной постановка вопроса о лечении язв желудка II и III типов ваготомией. Более того, в ряде случаев патогенез язвы желудка тесно связан с так называемым антральным стазом, который сопровождается повышенным раздражением G-клеток слизистой оболочки антрального отдела, повышенной выработки гастрина и соляной кислоты [Хачиев Л. Г., 1985; Dragstedt L., 1956; Kor-man M. et al., 1972; Fetersen H„ 1975; Libormann-Mettert D. et al., 1977, 1981]. Твердо установлено, что у больных с язвой двенадцатиперстной кишки, осложненной стенозом, язвы в желудке образуются намного чаще, чем у больных с язвой двенадцатиперстной кишки без стеноза [Вахидов В. В. и др., 1982; Athan-nassiudes S. et al., 197Q]. Можно предположить, что в этих случаях дренирующая операция, сочетающаяся с ваготомией, устранит антральный стаз как один из факторов язвообразо-вания в желудке. Наконец, признавая роль ослабления слизистого барьера в патогенезе язвы желудка, нельзя сбрасывать со счетов относительное возрастание на этом фоне агрессии кислотно-пептического фактора [Василенко В. X. и др., 1987; Shiessel R., 1982; Richerson С., 1985], что предположительно делает ваго-томию при этом заболевании еще более оправданной. Язвы желудочной локализации (I и III типов)'. При плановом хирургическом лечении язв чисто желудочной локализации (I и III типов) абсолютное большинство хирургов (и мы в их числе) применяют резекцию желудка и крайне отрицательно относятся к ваготомии с пилоропластикой [Земляной А. Г., 1986; Зиневич В. П., 1980; Чернышев В. Н. и др., 1988]. Главным сдерживающим моментом в применении ваготомии в таких случаях является высокая частота озлокачест-вления язв желудка I и III типов. Так, Л. Г. Хачиев и соавт. (1982) на клиническом материале, касающемся 640 больных с язвой желудка, установили, что язвы I типа озлокачествляются в 31% случаев, а язвы III типа—у 21,4% больных. Э. Н. Ванцян и соавт. (1980) из 203 больных с язвой кардиального отдела желудка у 36 (17,7%) обнаружили в язве рак U высокой частоте озлокачествления желудочных язв I и III типов сообщают и другие авторы, обладающие большим числом наблюдений [Repse S., Lakely Y„ 1976J. В то же время отдельные хирурги [Кузин Н. М., Самохвалов А. В., 1986}, применяя ваготомию в лечении язвы желудка добиваются почти 100 % диагностики рака в язве еще до операции путем повторной множественной эндоскопической гаст-робиопсии с последующим гистологическим исследованием в ходе хирургического вмешательства иссеченной язвы. Однако и при соблюдении указанных условий некоторые авторы сообщают о случаях обнаружения рака желудка в отдаленные сроки после ваготомии [Eastman М., Сеаг М., 1979J. К сказанному необходимо добавить, что в широкой хирургической практике добиться такого, в высшей степени квалифицированного, гистологического исследования, как это делают указанные авторы, почти невозможно. Приведенные данные свидетельствуют не в пользу ваготомии при плановом хирургическом лечении язв чисто желудочной локализации. Принципиальное решение этой сложной проблемы следует возложить на отдельные очень крупные научные центры хирургической гастроэнтерологии. Предварительные данные таких учреждений (В. В. Вахидов, М. И. Кузин, Ю. М. Панцырев, П. М. Постолов, А. А. Шалимов) свидетельствуют о том, что наиболее благоприятные результаты при лечении желудочных язв I и III типов ваготомией получены при сочетании пересечения блуждающих нервов с ан-трумэктомией. При специальном отборе больных, основанном на учете локализации язвы, состояния желудочной секреции и др., хорошие отдаленные функциональные результаты при летальности менее 1 % дает стволовая ваготомия с пилоро-пластикой. Обращает на себя внимание недопустимо высокая (25%) частота рецидива заболевания после селективной про-ксимальной ваготомии без дренирующей операции на желудке [Кузин Н. М., Самохвалов А. В., 1986J.Большого внимания заслуживают вопросы хирургического лечения язвы желудка, осложненной массивным кровотечением. Известно, что летальность после резекции желудка по поводу желудочной язвы, осложненной кровотечением, в среднем составляет 4—7 % [Горбашко А. И„ 1980; Русанов А. А., 1981], при профузном кровотечении она возрастает до 33 % [Комахидзе Э. М. и др., 1979], а среди больных пожилого возраста достигает 50 % [Ванцян Э. Н. и др., 1982; Лыткин М. И. и др., 1975J. Естественно, с такой высокой операционной летальностью мириться никак нельзя и ради ее значительного снижения можно даже смириться с теми нечастыми просмотрами рака в язве желудка при ваготомии. Если принять за правило сочетать ваготомию с широким иссечением язвы, то можно допустить, что у части больных с озлокачествленной и нераспознанной язвой отдаленные результаты после такой экономной операции окажутся вполне удовлетворительными, особенно у лиц пожилого возраста, среди которых, как уже говорилось, операционная летальность чрезвычайно высока. С учетом всех перечисленных моментов мы избрали дифференцированный подход к хирургическому лечению язв желудка, осложненных кровотечением. Основные положения нашей хирургической тактики при острых желудочно-кишечных кровотечениях изложены на стр. 135—150. Напомним, что язвы тела желудка характеризуются особенно тяжелой кровопотерей, частыми рецидивами кровотечения и наименьшей эффективностью эндоскопических методов гемостаза. Всего под нашим наблюдением находилось 702 больных с язвой желудка,, осложненной кровотечением, из них 402 (67,3%) лечились консервативными методами, 300 (42,7%) больных оперированы. В 1-й группе умерли 12 (3%) больных. Из 300 больных, подвергшихся хирургическому лечению, 131 произведена резекция желудка (умерли 25 больных— 19%), 59—прошивание язвы с перевязкой левой желудочной артерии или без нее (умерли 14 больных—23,7 %), 110 больным выполнена ваготомия с дренирующей операцией (умерли 10 больных—9 %). Эта последняя группа больных и будет предметом детального анализа. Относительно 1-й группы больных укажем, что резекции желудка производились у лиц более молодого возраста и с. более легкой степенью кровопотери. Наоборот, паллиативные операции в виде одной только остановки кровотечения в язве производились больным старческого возраста и лицам, находящимся в крайне тяжелом состоянии, обусловленном массивной кровопотерей и тяжелыми сопутствующими заболеваниями. Таблица 25 Характеристика больных, подвергшихся ваготомии 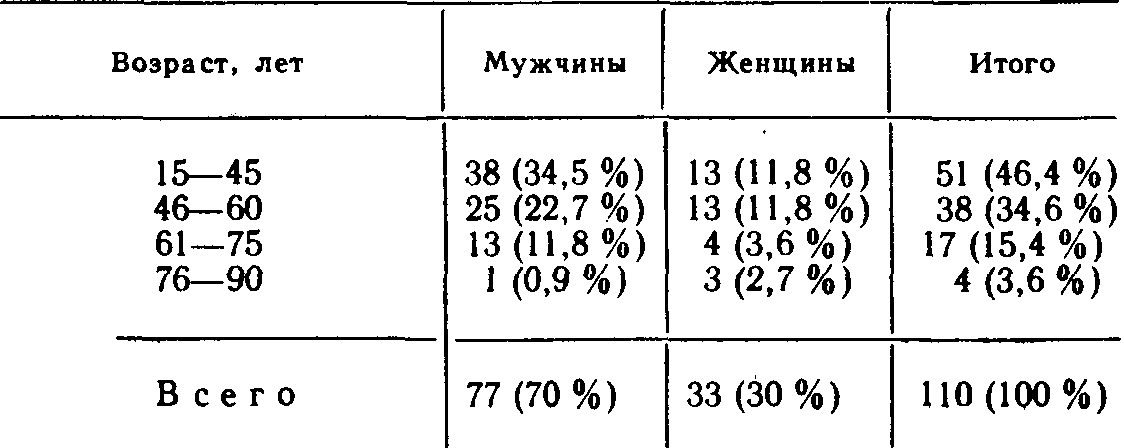 Таблица 26 Распределение больных в зависимости от тяжести кровопотери 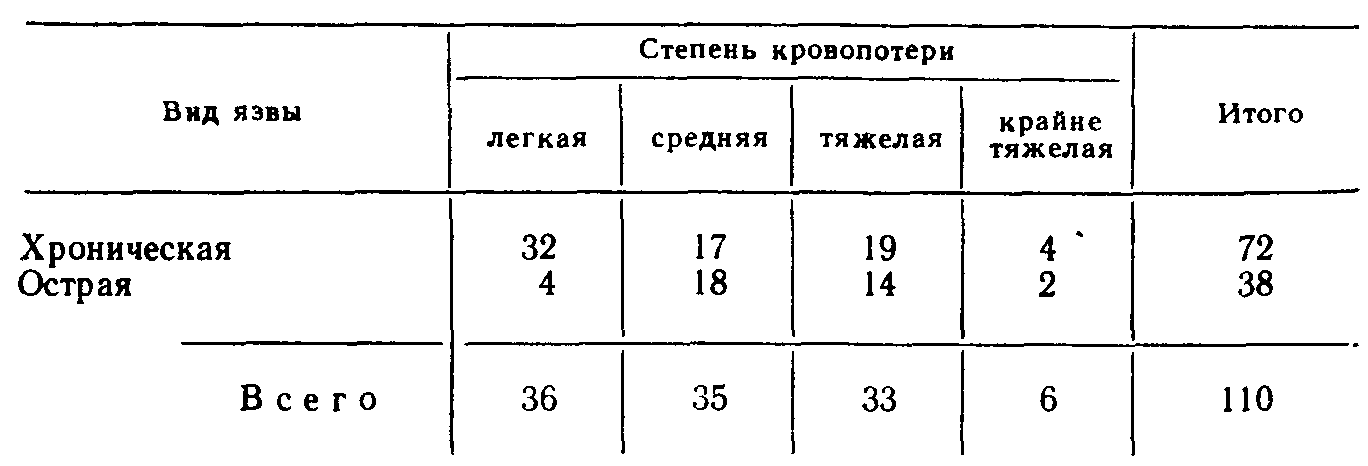 Характеристика больных, подвергшихся ваготомии, по возрасту и полу приводится в табл. 25. Из 110 больных у 72 кровотечение возникло на почве хронической язвы, а у 38—причиной кровотечения была острая язва желудка. Согласно классификации Johnson, хронические язвы в теле желудка (I тип) локализовались у 44 больных, в желудке и двенадцатиперстной кишке (II тип) —у 24, в пре-пилорическом отделе желудка (III тип)—у 4. Распределение больных в зависимости от тяжести кровопотери приводится в табл. 26. Как видно из приведенных данных, у 84 (76,4%) больных кровопотеря была не менее средней степени, а у 39 (35,4 %) — тяжелой и крайне тяжелой степени. При этом 45 (41 %) больных оперированы в неотложном порядке на высоте кровотечения, 28 (25,4%)—в течение первых 24 ч от момента поступления, и 37 (33,6%) больных оперированы в плановом порядке после остановки кровотечения, полного их обследования и предоперационной подготовки. Объем оперативного вмешательства показан в табл. 27. Порядок выполнения операции определяется, как правило, кровотечением. Хирургическое вмешательство на фоне остановившегося кровотечения обычно начинается с асептической его части—ваготомии, после этого производится вмешательство на самой язве и заканчивается дренирующей операцией. Операция, выполняемая на высоте желудочного кровотечения, начинается обычно с вмешательства на язве, и только после этого производится ваготомия с пилоропластикой. Всем больным, оперированным в неотложном и отсроченном порядке, выполнена стволовая поддиафрагмальная ваготомия, а из 37 больных, оперированных в плановом порядке, 31 произведена стволовая ваготомия, 6—селективная прокси-мальная ваготомия без дренирующей операции на желудке. Ваготомия сочеталась с пилоропластикой по Гейнеке—Мику- Таблица 27 Объем оперативного вмешательства 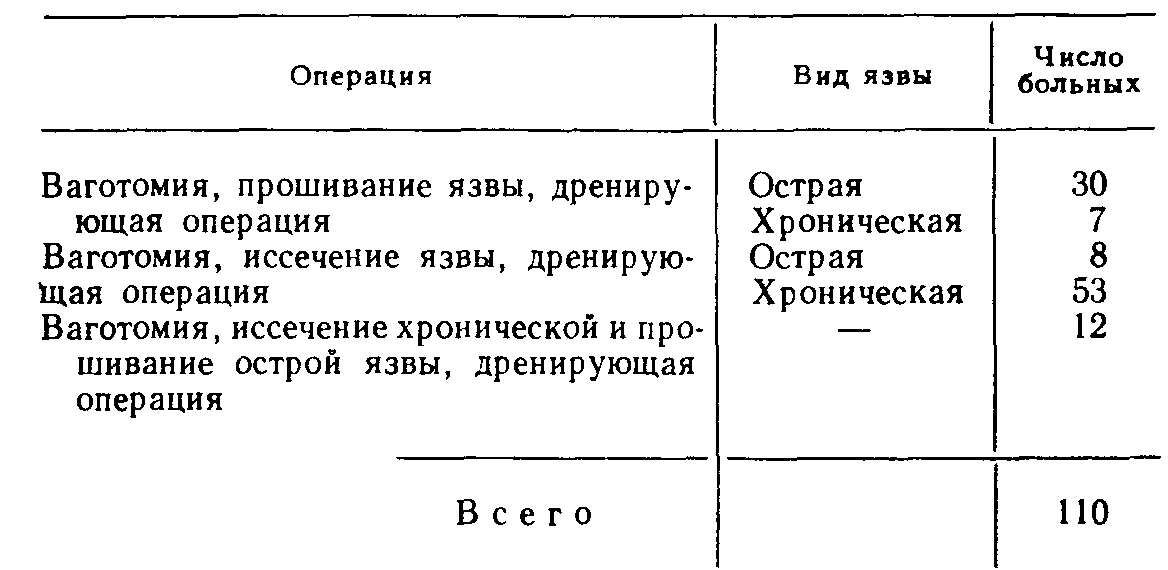 личу 62 раза, с пилоропластикой по Финнею—39 раз и с ан-трумэктомией—у 3 больных. Кровоточащие острые язвы прошивались нитями из синтетического материала. Если острая язва оказывалась в зоне га-стротомии, то ее иссекали. Хронические язвы в 65 случаях иссечены, и только у 7 больных, оперированных в плановом порядке при исключении рака с помощью эндоскопической гастробиопсии, ограничились прошиванием язвы. Острые язвы больших размеров (до 2 см) иссекали (8 наблюдений). Если в центре такой язвы был виден кровеносный сосуд, то его прошивали отдельным 8-образным швом и только после этого язву дополнительно прошивали узловыми швами. Такой прием позволяет надежнее остановить кровотечение, чем при одномоментном прошивании всей язвы. Хронические язвы, расположенные на малой кривизне или вблизи от нее на задней стенке желудка, клиновидно иссекали. Небольшие дефекты в стенке желудка ушивали в поперечном направлении, а дефекты большого размера во избежание грубой улиткообразной деформации желудка ушивали продольно. При расположении язвы в зоне нисходящей ветви левой желудочной артерии последнюю предварительно перевязывали в желудочно-панкреатической связке. Если кровоточащий сосуд располагался в кратере пенетрирующей язвы, то его прошивали отдельным 8-образным швом. У некоторых больных язвенный кратер, оставшийся на соседнем органе, после обработки спиртовым раствором йода тампонировали гемостатиче-ской пластиной «колартек», которую фиксировали отдельными швами к краям язвы. Все иссеченные язвы, независимо от гастробиопсии, если таковая производилась у плановых больных, подвергались срочному, а затем окончательному гистологическому исследованию (рис. 28). 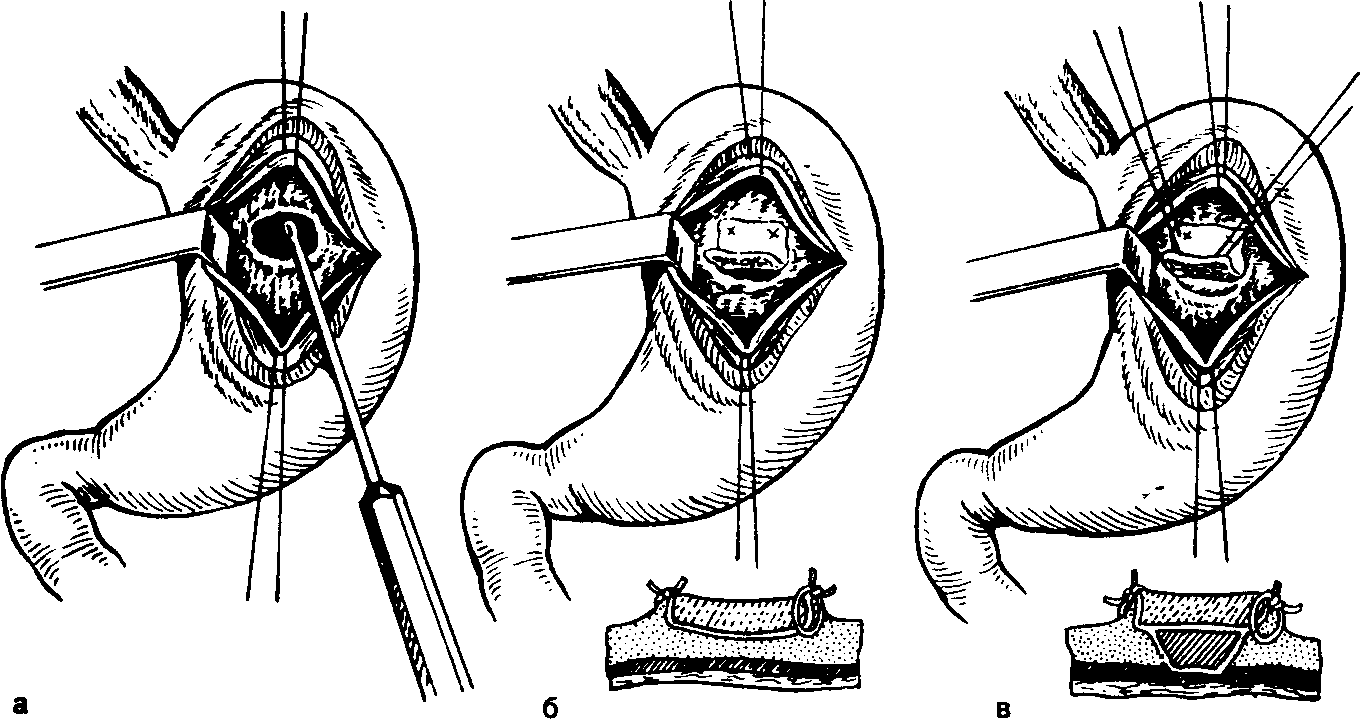 Рис. 28. Остановка кровотечения из язвы желудка с помощью гемостатиче-ской губки колартек. а—очищение язвы от некротических тканей и фибрина; б—тампонада язвенного кратера однословной губкой; в — тампонада язвенного кратера губкой в два слоя. При кровоточащих язвах препилорического отдела желудка (III тип), а также одновременном наличии язвы в луковице двенадцатиперстной кишки часто представляется возможность сочетать пилоропластику по Гейнеке—Микуличу или по Фин-нею с иссечением язвы. В этих случаях достигается высокая надежность гемостаза. Из 110 оперированных больных у 2 мы встретились с осложнениями во время ваготомии. В одном случае был перфорирован пищевод, повреждение было замечено, дефект ушит, больной выздоровел. У второго больного была повреждена селезенка, что потребовало спленэктомии. В послеоперационном периоде наступила несостоятельность швов, наложенных на желудок после иссечения язвы, явившаяся причиной перитонита и смерти больного. Осложнения раннего послеоперационного периода приведены ниже. Среди указанных осложнений привлекает особое внимание рецидив кровотечения и пневмонии. Все 3 случая рецидива кровотечения наступили из ушитых ранее язв. У 2 из этих больных кровотечение возобновилось на 4-е сутки после ваготомии в сочетании с прошива-нием острых язв. Один из этих больных (75 лет) умер во время повторной операции от острого инфаркта миокарда, вторая больная поправилась после консервативной терапии. В третьем случае кровотечение рецидивировало на 16-й день после ваготомии и прошивания хронической язвы кардиаль-ного отдела желудка. В этом наблюдении речь идет о больном старческого возраста, у которого хроническая каллезная язва больших размеров располагалась в самой кардии, что не позволило ее иссечь, а резекция проксимальной части желудка для него была непереносимой. Больной выздоровел после эндоскопической диатермокоагуляции язвы и консервативной гемостатической терапии. В  литературе существуют указания на значительную частоту пневмоний после ваготомии [Шалимов А. А. и др., 1980]. Среди причин послеоперационных пневмоний у больных острыми желудочно-кишечными кровотечениями большое место занимает регургитация желудочного содержимого. Это осложнение происходит во время рвоты, при заведении зонда в желудок и при гастроскопиях. Из 11 легочных осложнений у наших больных 9 приходятся на период до 1978 г. В последующие годы мы стали проводить комплекс профилактических мероприятий, включающий раннее вставание больных, дыхательную гимнастику, массаж, ЛФК, щелочные ингаляции и, по показаниям, санацию дыхательных путей, резкое ограничение показаний к зондированию желудка при горизонтальном положении больного. В результате этого число легочных осложнений у больных с желудочно-кишечными кровотечениями резко уменьшилось. литературе существуют указания на значительную частоту пневмоний после ваготомии [Шалимов А. А. и др., 1980]. Среди причин послеоперационных пневмоний у больных острыми желудочно-кишечными кровотечениями большое место занимает регургитация желудочного содержимого. Это осложнение происходит во время рвоты, при заведении зонда в желудок и при гастроскопиях. Из 11 легочных осложнений у наших больных 9 приходятся на период до 1978 г. В последующие годы мы стали проводить комплекс профилактических мероприятий, включающий раннее вставание больных, дыхательную гимнастику, массаж, ЛФК, щелочные ингаляции и, по показаниям, санацию дыхательных путей, резкое ограничение показаний к зондированию желудка при горизонтальном положении больного. В результате этого число легочных осложнений у больных с желудочно-кишечными кровотечениями резко уменьшилось.Как уже указывалось ранее, из 110 наших больных, подвергшихся ваготомии, в раннем послеоперационном периоде умерли 10 (9%). Из числа умерших 3 больных были в возрасте от 46 до 60 лет, 5—от 61 года до 75 лет и 2—в возрасте 76 и 90 лет. 9 из 10 больных умерли после неотложных и отсроченных операций на фоне тяжелой и крайне тяжелой кровопотери. У всех них имелись еще тяжелые сопутствующие заболевания в виде гипертонической болезни, постинфарктного кардиосклероза, сахарного диабета. Причинами смерти были перитонит на почве несостоятельности швов желудка (4), некроз свода желудка (1), рецидив кровотечения (1), острый инфаркт миокарда (3) и инсульт (1). Как видно из приведенных данных, смерть только 6 больных можно поставить в прямую связь с операцией, у остальных же 4 больных она была связана с тяжелыми сопутствующими заболеваниями и старческим возрастом. Несмотря на то, что ваготомии подвергались больные в более тяжелом состоянии и с более тяжелой кровопотерей, операционная летальность оказалась более в 2 с лишним раза ниже, чем после резекции желудка, что дает право признать ваго-томию у больных с кровоточащей язвой значительно более выгодной и менее опасной, по сравнению с резекцией желудка. Однако при оценке эффективности операции следует учитывать не только ближайший исход, хотя 'и это чрезвычайно важно, но и отдаленные функциональные результаты. В данном случае принципиальное значение имеет частота развития рака и рецидивы язвы желудка. Из 100 больных, выписавшихся из клиники после ваготомии, 22 утрачены для наблюдения, а 78—прослеживаются. Сроки наблюдения за больными представлены ниже. 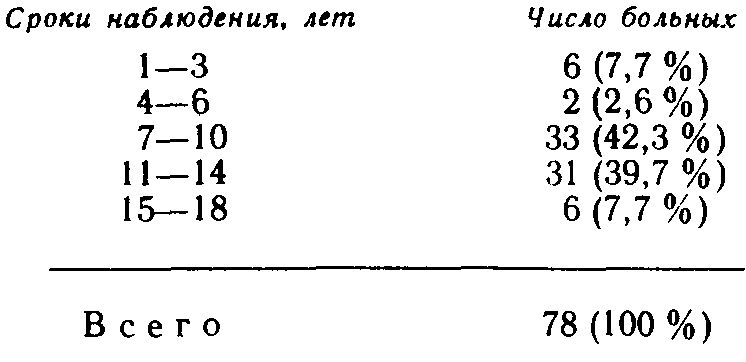 Конечно, 22 % больных, утраченных для наблюдения, могут сильно повлиять на статистику результатов лечения в отрицательную и положительную стороны, однако очень длительное (от 7 до 18 лет) наблюдение за 70 больными в значительной степени нивелируют этот недостаток и позволяют с достаточной долей достоверности судить об отдаленных результатах ваготомии у больных с язвой желудка. Прежде всего у больных изучалась желудочная секреция с помощью инсулиновой пробы, усиленного гистаминового теста Кея и прицельной через эндоскоп рН-метрии слизистой оболочки желудка. Показатели секреции соляной кислоты в желудочном соке после ваготомии в ответ на гистаминовый стимулятор приведены в табл. 28. Как видно из приведенных данных, у всех обследуемых больных обнаружены базальная ахлоргидрия и стимулированная секреция на крайне низком уровне. Прицельная рН-метрия слизистой оболочки желудка без каких-либо стимуляторов проделана 32 больным в сроки от 6 до 10 лет после ваготомии. Средние показатели оказались выше 4±0,6, что указывает на крайне низкую концентрацию ионов водорода в желудке. Таблица 28 Показатели секреции соляной кислоты после ваготомии (усиленный гистаминовый тест Кея) 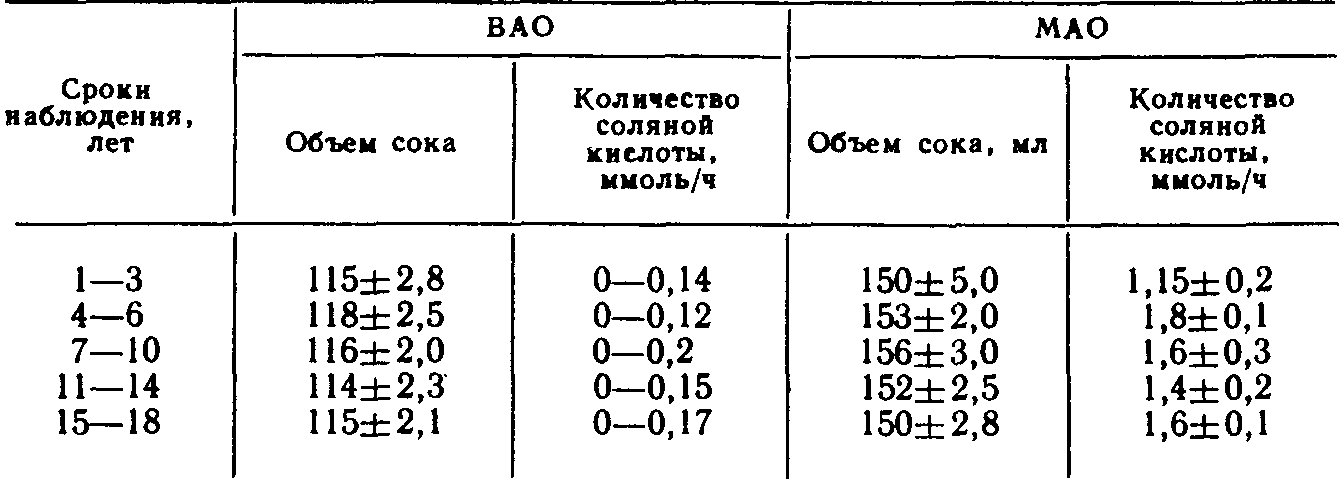 Рецидив язвы желудка наступил у 6 (7,6%) больных, у 4 из них проводилась инсулиновая проба Холландера, которая во всех случаях оказалась положительной. Что касается сроков наступления рецидивов язвы, то у 2 больных он наступил через несколько месяцев после ваготомии, и они погибли от профузного желудочного кровотечения. Еще у 2 больных рецидив язвы наступил через 4 и 6 лет после операции, консервативное лечение дало хороший эффект—«эти больные наблюдались еще в течение 8 и 10 лет, и повторного обострения заболевания у них ни разу не было. У 2 больных рецидив заболевания также наступил через 4 и 6 лет, оба оперированы в другом лечебном учреждении (резекция желудка) с благоприятным исходом. Из осложнений в отдаленные срок'и после ваготомии следует отметить демпинг-синдром у 6 (7,6%) больных, из них у 5—легкой степени и у 1—средней тяжести. У 5 больных (6,4%) наблюдалась диарея, из них у 4— легкой и у 1—средней степени. У 2 из этих больных диарея сочеталась с демпинг-синдромом. Диарея средней степени развилась у больного после стволовой ваготомии в комбинации с антрумэктомией. Следует отметить, что ни диарея, ни демпинг-синдром не повлияли сколько-нибудь на состояние здоровья и трудоспособность больных. В разные сроки наблюдения после ваготомии умерли 17 больных. Причиной смерти были рак желудка (2), рецидив язвенного желудочного кровотечения (2), рак других локализаций (5), инсульт (5), инфаркт миокарда (2) и автокатастрофа (1). О смерти 2 больных от желудочного кровотечения мы уже упоминали. Привлекают внимание 2 случая рака желудка после ваготомии. Приводим эти наблюдения. Больная, 60 лет, поступила в. тяжелом состоянии (НЬ 55 г/л, гемато-критное число 0,14). При гастроскопии на малой кривизне тела желудка обнаружена каллезная язва диаметром 2 см с крупным аррозированным сосудом в центре кратера, из которого продолжалось кровотечение. Оперирована в неотложном порядке. Язва клиновидно иссечена, перевязана и пересечена левая желудочная артерия. Дефект в стенке желудка ушит в поперечном направлении. Пилоропластика по Гейнеке — Микуличу и стволовая поддиа-фрагмальная ваготомия. При срочном гистологическом исследовании язвы данных за рак не получено. Через 3 дня после операции при плановой микроскопии препаратов язвы обнаружен рак. От предложенной операции больная отказалась и через 3 года умерла от рака желудка. Больная, 35 лет, поступила 01.08.71 г. по поводу желудочного кровотечения средней тяжести. При гастроскопин на малой кривизне тела желудка обнаружена хроническая язва 0,5 см в диаметре с тромбированным сосудом в центре кратера. При биопсии 4 кусочков из разных участков язвы рака не обнаружено. Через 4 дня после поступления больная оперирована. Произведена подднафрагмальная ваготомия, язва иссечена, перевязаны и пересечены левые желудочные сосуды. Дефект в стенке желудка ушит в продольном направлении. Произведена пилоропластика по Гейнеке — Микуличу. При срочном и плановом гистологическом исследовании язвы данных за рак не получено. На 16-е сутки после операции больная выписана в удовлетвори тельном состоянии. При дальнейшем наблюдении больная ежегодно подвергалась рентгенологическому и эндоскопическому исследованию желудка. Состояние ее оставалось вполне удовлетворительным, работала по специальности. В конце 4-го года после операции при очередной плановой фиброгастроскопии обнаружен рак выходного отдела желудка, больная оперирована. Метастазов не обнаружено, опухоль располагалась в антральном отделе желудка вдали от ранее иссеченной язвы. Послеоперационный период протекал без осложнений, но через год после резекции желудка больная умерла от ракового истощения. В 1-м наблюдении имела место ошибка срочного гистологического исследования, которая была исправлена вскоре после операции при плановом микроскопировании препаратов язвы, но больная, к сожалению, от операции отказалась. Во 2-м случае скорее всего мы имеем дело с первичным развитием раковой опухоли через 4 года после ваготомии в антральном отделе желудка, не связанной с иссеченной язвой малой кривизны тела желудка. Таким образом, и отдаленные результаты лечения язв желудка, осложненных кровотечением, вполне удовлетворительные, превосходят таковые при резекции желудка. Опасность пропустить рак в язве при соблюдении необходимых диагностических приемов и онкологической настороженности невелика. |
