При умеренной АГ у беременных использование комбинированной терапии позволяет достичь целевых значений АД на фоне приема меньших доз препаратов, снизить вероятность появления нежелательных эффектов, а также обеспечить наиболее эффективную органопротекцию у матери. При тяжелой АГ возникает необходимость назначения комбинированной антигипертензивной терапии для достижения целевых значений (УД – D) [7]. Возможные для периода беременности комбинации лекарственных средств представлены в таблице.
NB! В отдельных исследованиях рекомендуются комбинации антигипертензивных препаратов, применяемые при АГ у беременных [7] – (УД- D) по строгим контролем специалиста кардиолога.
Комбинации
|
Примечания
|
метилдопа + АК
|
усиление антигипертензивного эффекта
|
метилдопа + диуретик
|
усиление антигипертензивного эффекта
|
метилдопа + β-АБ
|
возможно развитие ортостатической гипотонии, есть вероятность повышения АД
|
АК (дигидропиридиновый) + β-АБ
|
усиление антигипертензивного эффекта
|
АК (дигидропиридиновый) + α-адреноблокатор
|
Подавляет метаболизм α-адреноблокаторов, вследствие чего возможно усиление антигипертензивного эффекта
|
АК (дигидропиридиновый) + верапамил
|
усиление антигипертензивного эффекта
|
α -адреноблокатор + β-АБ
|
Комбинация используется при феохромоцитоме. Сначала назначают α-адреноблокаторы, затем β-АБ
|
3-х компонентные схемы
|
метилдопа + АК (дигидропиридиновый) + β-АБ
|
метилдопа + АК + диуретик
|
метилдопа + β-АБ + диуретик
|
АК (дигидропиридиновый) + β-АБ +диуретик
|
4-х компонентные схемы
|
метилдопа + АК (дигидропиридиновый) + β-АБ + диуретик
|
метилдопа + АК (дигидропиридиновый) + β-АБ + α-адреноблокатор
|
АК (дигидропиридиновый) + β-АБ +диуретик + клонидин
|
Хирургическое вмешательство: нет.
Дальнейшее ведение:
Сроки родоразрешения:
· для женщин с неосложненной артериальной гипертензией, АД которых ниже 160/100мм.рт.ст после 37 недель с антигипертензивным лечением или без нее сроки родов должны решаться индивидуально (желательно 38-39 недель);
· проводить роды женщинам с резистентной гипертензией вне зависимости от срока гестации, после завершения курса кортикостероидами (при необходимости);
· кортикостероиды с целью профилактики РДС синдрома следует предусмотреть всем пациентам с преэклампсией при сроке ≤ 34+6 недель беременности (УД-А), при сроке ≥ 34+6 недель, только если предполагается родоразрешение в течении 7 дней (УД-С). Возможно проведение курса кортикостероидов пациенткам при плановом кесаревом сечении при ≤ 38 + 6 недель беременности, чтобы уменьшить респираторную заболеваемость (УД-В) [1,8].
Индикаторы эффективности:
· достижение целевых уровней АД, профилактика осложнений со стороны матери и плода.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· для дифференциальной диагностики АГ неясного генеза;
· нетяжелая форма преэклампсии (возможна госпитализация в дневной стационар).
Показания для экстренной госпитализации:
· клинические и/или лабораторные признаки преэклампсии.
· тяжелая форма АГ.
Источники и литература
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
1) Diagnosis, Evaluation, and Management of the Hypertensive Disorders of Pregnancy: Executive Summary. SOGC №307, May 2014. 2) The Somanz guideline for the management of hypertensive disoders of pregnancy, 2014. 3) Pregnancy Hypertension: An International Journal of Women’s Cardiovascular Health 4 (2014) 97–104. 4) Hypertension in pregnancy. ACOG 2013 Clinical guideline. 5) SC Guidelines on the management of cardiovascular diseases during pregnancy, 2011. 6) Гипертензия во время беременности. Клиническое руководство. МЗ РК 2012г. 7) Диагностика и лечение артериальной гипертонии у беременных. Федеральные клинические рекомендации. 2014 г. 8) Hypertension in pregnancy. NICE, Clinical guideline, 2010.
Коды МКБ-10:
МКБ-10
|
Код
|
Название
|
010
|
Существовавшая раннее артериальная гипертензия, осложняющая беременность, роды и послеродовый период
|
010.0
|
Существовавшая раннее эссенциальная гипертензия, осложняющая беременность, роды и послеродовый период
|
010.1
|
Существовавшая раннее кардиоваскулярная гипертензия, осложняющая беременность, роды и послеродовый период
|
010.2
|
Существовавшая раннее ренальная гипертензия, осложняющая беременность, роды и послеродовый период
|
010.3
|
Существовавшая раннее кардиоваскулярная и ренальная гипертензия, осложняющая беременность, роды и послеродовый период
|
010.4
|
Существовавшая раннее вторичная гипертензия, осложняющая беременность, роды и послеродовый период
|
010.9
|
Существовавшая раннее гипертензия, осложняющая беременность, роды и послеродовый период
|
О11
|
Существовавшая ранее гипертензия с присоединившейся протеинурией
|
О12
|
Вызванные беременностью отеки и протеинурия без гипертензии
|
013
|
Вызванная беременностью гипертензия без значительной протеинурии
|
014
|
Вызванная беременностью гипертензия со значительной протеинурии
|
О14.1
|
Тяжелая преэклампсия
|
015
|
Эклампсия
|
О15.0.
|
Эклампсия во время беременности
|
О15.1
|
Эклампсия в родах
|
О15.2
|
Эклампсия в послеродовом периоде
|
О15.9
|
Эклампсия неуточненная по срокам
|
О16
|
Гипертензия у матери неуточненная
|
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ У ДЕТЕЙ.
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «10» ноября 2017 года
Протокол № 32
Артериальная гипертензия определяется как состояние, при котором средний уровень САД и/или ДАД, рассчитанный на основании трех отдельных измерений ≥ значения 95-го процентиля кривой распределения АД в популяции для соответствующего возраста, пола и роста у детей до 16 лет.
NB! В 16 лет и старше артериальная гипертензия определяется при повышении систолического АД ≥ 140 мм рт.ст. и/или диастолического артериального давления ≥ 90 мм рт.ст. (1).
Артериальное давление должно ежегодно измеряться у детей и подростков ≥3 лет.
Код(ы) МКБ-10
Код
|
Название
|
I.10
|
Эссенциальная (первичная) гипертензия
|
I.12
|
Гипертензивная (гипертоническая болезнь) с преимущественным поражением почек с почечной недостаточностью .
|
I.13
|
Гипертензивная (гипертоническая болезнь) с преимущественным поражением сердца и почек
|
I.15
|
Вторичная артериальная гипертензия
|
I 15.0
|
Реноваскулярная гипертензия
|
I 15.1
|
Гипертензия вторичная по отношению к другим поражениям почек.
|
I 15.2
|
Гипертензия вторичная по отношению к эндокринным нарушениям
|
I 15.8
|
Другая вторичная гипертензия
|
I 15.9
|
Вторичная гипертензия неуточненная
|
Дата разработки/ пересмотра протокола: 2013 года (пересмотрен в 2017 г.)
Пользователи протокола: врачи детские кардиологи, педиатры, детские анестезиологи-реаниматологи, врач скорой помощи, врачи общей практики, средний медицинский персонал.
Категория пациентов: дети.
Шкала уровня доказательности
А
|
Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию.
|
В
|
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
|
С
|
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
|
D
|
Описание серии случаев или неконтролируемое исследование или мнение экспертов.
|
GPP
|
Наилучшая клиническая практика.
|
Классы рекомендаций:
Класс I
|
польза и эффективность диагностического метода или лечебного воздействия доказана и/или общепризнаны
|
Класс II
|
противоречивые данные и/или расхождение мнений по поводу пользы и эффективности лечения
|
Класс IIа
|
имеющиеся данные свидетельствуют о пользе и эффективности лечебного воздействия
|
Класс IIb
|
польза и эффективность менее убедительны
|
Класс III
|
имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно и неэффективно, и в некоторых случаях может быть вредным.
|
Классификация АГ:
Классификация АГ у детей и подростков в зависимости от степени повышения артериального давления представлена в Таблице №1.
Таблица 1. Классификация артериальной гипертензии у детей и подростков в зависимости от степени повышения (1)
Категории
|
0-15 лет
САД и/или ДАД (процентиль)
|
16 лет и старше
знач САД и/или ДАД (мм рт.ст.)
|
Нормальное АД
|
<90
|
130/85
|
Высокое нормальное АД
|
>90 до 95
|
130-139/85-89
|
Гипертензия
|
>95
|
≥140/90
|
Гипертензия I стадия
|
95 до 99 процентилей + 5мм рт.ст
|
140-150/90-99
|
Гипертензия II стадия
|
99 процентиль + 5 мм рт.ст.
|
160-179/100-109
|
Изолированная систолическая гипертензия (ISH)
|
САД ≥95 и ДАД <90 процентилей
|
≥140/90
|
В зависимости от этиологии АГ может быть первичной (эссенциальной) или
вторичной (симптоматической).
• Первичная или эссенциальная АГ — самостоятельное заболевание, при котором основным клиническим симптомом является повышенное САД и/или ДАД с неустановленными причинами.
• Вторичная или симптоматическая АГ — повышение АД, обусловленное известными причинами — наличием патологических процессов в различных органах и системах. Среди детей наиболее часто встречается вторичная или симптоматическая АГ.
Вторичная артериальная гипертензия:
1) Ассоциированная с поражением почек:
· Ренопаренхиматозная (острый и хронический гломерулонефрит, рефлюкс-нефропатия, хронический пиелонефрит, обструктивные уропатии, дисплазия почек, поликистоз почек, опухоли почек (опухоль Вильмса), системные заболевания соединительной ткани (системная красная волчанка, склеродермия, дерматомиозит), гемолитико-уремический синдром, состояние после трансплантации почки, повреждение почек нефротоксическими препаратами, радиацией, травма почек);
· Реноваскулярная (Фибромышечная дисплазия, гипоплазия и стеноз почечных артерий, тромбоз почечных артерий и/или вен, аневризма почечных артерий, артериовенозные свищи, экстравазальное сдавление почечных сосудов);
2) Ассоциированная с поражением сердечно-сосудистой системы: коарктация аорты;
3) Ассоциированная с поражением эндокринной системы (синдром Иценко — Кушинга, феохромоцитома, альдостеронизм первичный (болезнь Кона), гипертиреоидизм, гиперпаратиреоидизм, врожденная гиперплазия надпочечников, акромегалия );
4) медикаментозная АГ:
· симпатомиметики;
· амфетамины;
· стероиды;
· отравления тяжелыми металлами;
· гипервитаминоз D;
· кетамин;
· иатрогенная гиперволемия;
· оральные контрацептивы
Частота различных форм артериальной гипертензии в зависимости от возраста представлена в Таблице 2.
Таблица 2. Причины артериальной гипертензии у детей в зависимости от возраста.
Возраст
|
Этиология АГ
|
1-6 лет
|
Почечные паренхиматозные заболевания, реноваскулярная патология, эндокринная патология, эссенциальная гипертензия.
|
6-12 лет
|
Почечные паренхиматозные заболевания, эссенциальная гипертензия, реноваскулярная патология, эндокринные причины, коарктация аорты, ятрогенная патология
|
12 – 18 лет
|
Эссенциальная гипертензия, реноваскулярная патология, почечные паренхиматозные заболевания, эндокринная патология, коарктация аорты.
|
Дополнительно, согласно последним рекомендациям европейского общества кардиологов выделяется 2 формы артериальной гипертензии:
· Феномен «гипертонии на белый халат» - повышение АД на приеме у врача при нормальных значениях по данным амбулаторного (СМАД) и домашнего мониторирования АД. Распространенность в популяции детей и подростков составляет по разным источникам от 1 до 44%.
· Скрытая артериальная гипертензия – характеризуется нормальным уровнем АД на приеме у врача, тогда как при домашнем мониторировании и по данным СМАД фиксируется повышение артериального давления. Распространенность составляет 10%, скрытая АГ ассоциирована с дальнейшим прогрессированием в молодости.
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Важность диагностики артериальной гипертензии у детей и подростков.
Повышенное АД в детском возрасте увеличивает риск развития у взрослых гипертензии и метаболического синдрома. Подростки с повышенным АД прогрессируют до стойкой артериальной гипертензии со скоростью 7% в год, а повышенный ИМТ прогнозирует устойчивые повышения АД. Кроме того, молодые пациенты с гипертензией испытают ускоренное старение сосудов. Как аутопсия, так и прижизненные исследования продемонстрировали повреждения левого желудочка, связанные с высоким артериальным давлением в молодости. Эти промежуточные маркеры сердечно-сосудистых заболеваний, повышенная масса левого желудочка, высокий индекс массы тела, повышенная скорость пульсовой волны прогнозируют изменения со стороны левого желудочка у взрослых, что делает необходимым раннее диагностировать и лечить гипертензию (2,3,4).
Распространенность вредных привычек среди молодежи, воздействие табака, ожирение, гиподинамия и нарушения диеты), можно утверждать, что сердечно-сосудистые заболевания у взрослых берут свое начало в детстве (5).
Измерение АД при обычных посещениях врача у детей позволяет рано выявить первичную артериальную гипертензию, а также способствует раннему обнаружению асимптоматической гипертензии. Раннее выявление гипертензии важно, учитывая большую относительную распространенность вторичных причин гипертензий у детей, по сравнению со взрослыми.
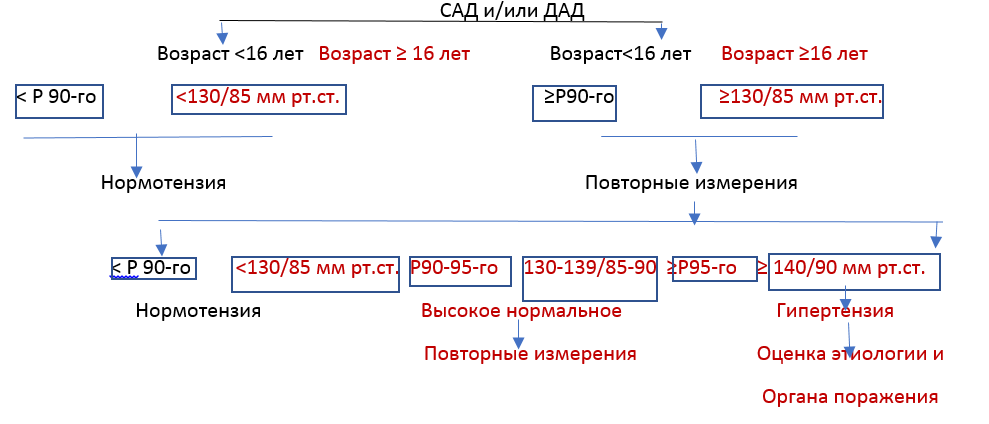
Диагностические критерии:
Алгоритм диагностики АГ у детей представлен на Рисунке 1.
Рисунок 1. Блок-схема для диагностики гипертензии, основанной на процентильном распределении по возрасту, полу и росту.
Жалобы и анамнез:
· Семейный анамнез:
- гипертензия у близких родственников;
- кардиоваскулярные и цереброваскулярные заболевания;
- сахарный диабет;
- дислипидемии;
- ожирение;
- наследственные заболевания почек (поликистоз почек);
- наследственные эндокринные заболевания (феохромоцитома, альдостеронизм, множественные эндокринные неоплазии типа II, болезнь фон Гиппеля - Линдау (цереброретинальный ангиоматоз));
- синдромы, связанные с гипертензией (неофиброматоз).
· Клинический анамнез:
· Перинатальный анамнез
- вес при рождении, срок гестации, маловодие, гипоксия, катетеризация пупочной артерии;
· Предшествующий анамнез:
- гипертензия;
- инфекции мочевыделительной системы, заболевания почек и мочевыводящих путей;
- сердечные, эндокринные (включая диабет) или неврологические заболевания;
- задержка роста.
· Симптомы, свидетельствующие о вторичной (симптоматической) гипертензии:
- дизурия, жажда/полиурия, никтурия, гематурия;
- отеки, потеря веса, задержка полового созревания;
- сердцебиение, потливость, лихорадка, бледность, покраснение;
- холодные конечности, перемежающаяся хромота ;
- маскулинизация, первичная аменорея и мужской псевдогермафродитизм;
· Симптомы, говорящие о повреждении органов-мишеней:
- головная боль, носовое кровотечение, головокружение, нарушение зрения;
- лицевой паралич, судороги, инсульты;
- диспноэ.
· Анамнез сна
- храп, апноэ, сонливость в дневное время
· Факторы риска:
- физические упражнения;
- диетические предпочтения;
- курение, алкоголь;
- ожирение и динамика роста;
- вес при рождении, срок гестации;
· Прием медикаментов:
- антигипертензивные препараты;
- стероиды, циклоспорины, такролимус или другие;
- трициклические антидепрессанты, атипические антипсихотики;
- противоотечные препараты (диуретики);
- оральные контрацептивы, нелегальные препараты;
- беременность.
Физикальное обследование:
Детям с установленной АГ необходимо рутинное определение веса, роста, классификация их по процентилям с дальнейшим определением процентильного коридора АД. У детей с артериальной гипертензией физикальные данные остаются нормальными, за исключением уровня АД и признаков ожирения. Однако при проведении физикального обследования необходимо обращать внимание на клинические симптомы, характерные для состояний, способных быть причиной АГ. Перечень характерных признаков представлен в Таблице 3.
Таблица 3. Физикальный осмотр (признаки состояний, характеризующихся вторичной АГ)
Органные и системные поражения
|
Причинный фактор гипертензии
|
Осложнения АГ
|
Общие
|
Замедление роста, бледность - хроническая болезнь почек;
отеки, ожирение, признаки кушенгоида; признаки синдромов Тернера, Вильямса, Марфана, Клиппель-Треноне-Вебера-Ферштайна - Мимса, фон Хиппель-Ландау, синдрома множественной эндокринной неоплазии
|
-
|
Кожа
|
Сыпь, васкулиты, СКВ,
нейрофибромы, подмышечная гиперпигментация, черный акантоз (аcanthosis nigricans), эластичный псевдоксантоз, врожденная гиперплазия надпочечников
|
-
|
Глаза
|
Катаракта, кортикостероидная гемангиобластома, экзофтальм фон Хиппель-Ландау, гипертиреоидизм.
|
Гипертензивная ретинопатия
|
Абдоминальные поражения
|
Хроническая окклюзия мезентериальных сосудов (Mass), опухоль Вильмса, нейробластома, феохромоцитома, рецессивная и доминантная поликистозная болезнь почек, обструктивная уропатия и острый почечный тромбоз, гепатоспленомегалия, рецессивная поликистозная дисплазия почек
мультикистозная дисплазия почек, артериовенозная фистула почки, псевдоаневризмы, мышечные спазмы в области головы, шеи, живота, спины
|
-
|
Поражение нервной системы
|
|
Паралич черепно-мозговых нервов (особенно III-й
и VI пары), гемипарез или другие признаки инсульта
|
Кардиоваскулярные поражения
|
Шумы сердца (коарктация, стеноз аорты), Шум с иррадиацией в брюшную область, шеи и спины
(почечной артерии),
Слабый бедренный пульс, шум в межлопаточной области (коарктация, средний аортальный синдром)
Тахикардия (феохромоцитома)
|
Увеличение левого желудочка
Левожелудочковая недостаточность
|
Половая система
|
Вирилизация (врожденная гиперплазия надпочечников)
|
-
|
Таблица 4. Лабораторные исследования при повышенном артериальном давлении у детей
№
|
Исследование
|
Диагностический критерий
|
Комментарии
|
|
Рутинные лабораторные тесты, обязательные к проведению у всех детей с АГ
|
1.
|
Уровень креатина плазмы, мочевины, электролитов, мочевой кислоты
|
Возможно повышение
|
при почечном генезе АГ, а также при поражении органо-мишеней
|
2.
|
Уровень глюкозы плазмы
|
Повышение
|
при СД, а так же при поражении органов-мишеней
|
3.
|
Липидный спектр – уровень общего холестерина, ЛВПВ, ЛПНП, триглицеридов
|
Возможно повышение, дисбаланс между ЛПВП/ЛПНП
|
|
4.
|
ОАМ
|
Протеинурия,
лейкоцитурия
Микро/макрогематурия
|
Патология почек первично или в качестве органа-мишени
Интерстициальный нефрит
Гломерулонефрит
|
5.
|
Бактериологическое исследование мочи
|
Положительный высев
|
Воспалительные заболевания мочевыделительной системы
|
6.
|
Количественное определение альбуминурии (соотношение альбумин/креатинин), протеинурии (протеин/креатинин)
|
Изменение соотношения
|
АГ ассоциированная с патологией почек;
Вторичное поражение почек в качестве органа-мишени
|
7.
|
Определение суточной экскреции ванилин-миндальной кислоты
|
Повышение уровня
|
Феохромоцитома, вненадпочечниковая катехоламин-продуцирующая опухоль
|
8.
|
Гормоны щитовидной железы: ТТГ, Т3, Т4, АТ к ТПО, АТ к ТТГ
|
-
|
тиреотоксикоз
|
|
Дополнительные лабораторные исследования:
|
1.
|
Активность ренина плазмы
|
Повышение
Понижение, часто в сочетании с гипокалиемией
|
Реноваскулярная АГ
первичный гиперальдостеронизм
|
2.
|
Уровень катехоламинов и метанефринов в плазме и в моче (при возможности проведения)
|
Повышение
|
Феохромоцитома, вненадпочечниковая катехоламин-продуцирующая опухоль
|
3.
|
Уровень кортизола в моче свободного
|
Повышение
|
Синдром Кушинга
|
4.
|
Кортикостероидный профиль мочи
|
Повышение кортикостероидов
|
АГ, ассоциированная с эндокринной патологией
|
5.
|
Кортизол плазмы, уровень АКТГ
|
Повышение уровня
|
АГ, ассоциированная с эндокринной патологией
|
6.
|
Суточная экскреция кортизола с мочой
|
Повышение уровня
|
АГ, ассоциированная с эндокринной патологией
|
7.
|
Уровень в плазме дезоксикортикостерона, кортикостерона, 18-гидроксикортикотсерона, 18-деоксикортикостерона, 11-деоксикортикостерона
|
Повышение уровня
|
АГ, ассоциированная с эндокринной патологией
|
8.
|
Определение уровня медикаментозных препаратов, которые потенциально способны вызвать артериальную гипертензия (при возможности проведения)
|
Повышение максимально допустимой концентрации
|
Медикаментозная АГ
|
Инструментальные исследования:
· офисное измерение АД (критерии диагностики артериальной гипертензии изложены в класификации);
· амбулаторное суточное измерение артериального давления (СМАД);
Рекомендации по проведению СМАД суммированы в Таблице 5:
Таблица 5. Показания к проведению суточного мониторирования у детей и подростков, критерии диагностики АГ
В процессе диагностики АГ
|
1.
|
Подтверждение гипертензии до начала антигипертензивной терапии, во избежании терапии «гипертензии на белый халат»;
|
2.
|
Наличие поражения органов–мишеней (гипертрофии левого желудочка, микроальбуминурия) при нормальных значениях офисного АД («скрытая» артериальная гипертензия);
|
3.
|
Диабет 1-го и 2-го типов
|
4.
|
Хроническая болезнь почек
|
5.
|
Пациенты после трансплантации сердца, почек и печени
|
6.
|
Тяжелое ожирение в сочетании с нарушениями дыхания во время сна или без них;
|
7.
|
Гипертензивный ответ во время тредмил теста
|
8.
|
Несоответствие между уровнем офисного АД и домашних измерений.
|
Другие клинические состояния
|
1.
|
Автономная дисфункция
|
2.
|
Подозрение на катехоламин-секретирующую опухоль
|
Критерии диагностики АГ
|
1.
|
Для детей ≤ 16 лет – значения средних САД и/или ДАД ≥ 95 процентилю суточного АД в течение дневного, ночного, суточного периода для соответствующего пола, возраста и роста
|
2.
|
Для подростков ≥ 16 лет:
САД и/или ДАД
24 часа ≥ 130 мм рт.ст./80 мм рт.ст.
День ≥135 мм рт.ст./85 мм рт.ст.
ночь ≥125 мм рт.ст./75 мм рт.ст.
|
Особенности суточного ритма артериального давления
|
1.
|
степень ночного снижения АД – 10-20% - диппер – нормальный суточный ритм;
|
2.
|
Степень ночного снижения АД ≤ 10% - нон-диппер (нарушения сна, обструктивное апноэ сна, ожирение, повышенное употребление соли у соль-чувствительных пациентов, ортостатическая гипертензия, автономная дисфункция, хроническая болезнь почек, диабет);
|
3.
|
Степень ночного снижения АД ≥ 20% - гипердиппер – избыточное снижение.
|
Оценка нагрузки временем/давлением:
|
1.
|
Индекс времени АГ 0-25% - нормальные значения;
Индекс времени АГ 25-50% - лабильная АГ
Индекс времени АГ ≥ 50% - стабильная АГ
|
· Мониторинг АД в домашних условиях, методология и показания представлены в Таблице 6.
Таблица 6. Мониторирование АД в домашних условиях
Показания
|
1.
|
Подозрение на наличие гипертонии на «белый халат»
|
Методологические аспекты
|
1.
|
Измерение АД 2 раза в день в течение минимум 3-4-х дней, оптимально 7 дней (утром и вечером)
|
2.
|
Измерение в тихой комнате после 5 минутного отдыха;
|
3.
|
2 измерения с интервалом 1-2 минуты;
|
4.
|
Из интерпретации исключается первый день мониторирования.
|
Данные о дополнительных методах исследования суммированы в Таблице 7
Таблица 7. Дополнительные методы исследования (комментарии)
№
|
Исследование
|
Диагностический критерий
|
Комментарии
|
|
1.
|
ЭХОКГ
|
Признаки гипертрофии ЛЖ,
Диастолическая дисфункция ЛЖ
Признаки коарктации аорты
|
При рутинном исследовании АГ
При АГ ассоциированной с коарктацией аорты
|
|
2.
|
ЭКГ
|
Признаки гипертрофии ЛЖ
|
рутинно
|
|
3.
|
Осмотр глазного дна
|
Спазм сосудов артерио-венозного русла
|
рутинно
|
|
2.
|
УЗИ органов брюшной полости и почек
|
Признаки структурных аномалий мочеполовой системы, поражение чашечно-лоханочной системы, поражение паренхимы почек
|
АГ ассоциированная с патологией почек, при поражении органов-мишеней.
|
|
3.
|
УЗИ надпочечников
|
Образование надпочечников
|
Феохромоцитома, опухоли надпочечников
|
|
|
Дополнительные исследования для более детальной диагностики вторичного генеза АГ
|
|
1.
|
УЗИ щитовидной железы
|
Признаки аутоиммунного тиреодита, увеличение объема, уменьшение объема, наличие образований
|
При изменении гормонального профиля
|
|
2.
|
КТ-ангиография сердца и магистральных сосудов с контрастированием
|
Наличие суженого участка аорты,
Наличие добавочных почечных артерий
Наличие стенозов почечных артерий
|
Коарктация аорты,
Реноваскулярная АГ
|
|
3.
|
УЗДГ сосудов надпочечников
|
Увеличение скорости кровотока
|
Стеноз почечных артерий
|
|
4.
|
УЗДГ сосудов верхних и нижних конечностей, брахиоцефальных сосудов
|
Увеличение скорости кровотока, признаки стенозов
|
Аутоиммунные системные заболевания соединительной ткани
|
|
5.
|
МРТ головного мозга
|
Наличие образований
Признаки геморрагического/ишемического инсульта
|
Опухоль головного мозга, аденома гипофиза
при кризовом течение АГ
|
Показания для консультации специалистов:
· консультация аритмолога – при наличии нарушений ритма сердца (пароксизмальная предсердная тахикардия, фибрилляция и трепетание предсердий, синдром слабости синусового узла), диагностированные клинически, по данным ЭКГ и ХМЭКГ;
· консультация невропатолога – при наличии эпизодов судорог, наличие парезов, гемипарезов и других неврологических нарушений, закрытые черепно-мозговые травмы в анамнезе, наличие в анамнезе неврологических манипуляций;
· консультация оториноларинголога – при носовых кровотечениях, признаки инфекции верхних дыхательных путей, тонзиллиты, синуситы;
· консультация гематолога – при наличии анемии, тромбоцитоза, тромбоцитопении, нарушение свертываемости, другие отклонения гемостаза;
· консультация нефролога – при наличии данных за ИМВП, признаки почечной недостаточности, снижение диуреза, протеинурия, клинические признаки артериальной гипертензии, обусловленной поражением почек (реноваскулярная, паренхиматозная).
· консультация эндокринолога – при наличии изменений в эндокринном статусе,
предполагаемый эндокринный генез повышения артериального давления;
· консультация других узких специалистов – по показаниям.
Дифференциальный диагноз и обоснование дополнительных исследований:
У пациентов с артериальной гипертензией дифференциальная диагностика проводится между первичной и вторичной АГ, а так же между различными формами симптоматической (вторичной) артериальной гипертензией.
Таблица 8. Дифференциальный диагноз ПАГ и вторичной АГ, обоснование дополнительных исследований:
Диагноз
|
Обоснование для дифф. диагностики
|
Обследования
|
Критерии исключения диагноза
|
Реноваскулярная гипертензия
|
Повышение уровня АД
|
Активность ренина плазмы
|
В норме
|
УЗИ органов брюшной полости и почек
|
Отсутствие структурных аномалий, нормальная структура паренхимы
|
УЗДГ сосудов почек
|
Нормальная скорость кровотока
|
КТ-ангиография почечных артерий
|
Нормальный размеры почечных артерий, отсутствие признаков стеноза
|
Феохромоцитома и параганглиома
|
Повышение уровня АД
|
Суточный профиль катехоламинов и метанефрина в моче и плазме
|
Нормальные значения
|
МРТ органов брюшной полости и малого таза
|
Отсутствие образований надпочечниковой и вненадпочечниковой недостаточности
|
Суточная экскреция ванилин-миндальной кислоты в моче
|
Нормальный уровень
|
Первичный альдостеронизм
|
Повышение уровня АД
|
Активность ренина плазмы
|
Нормальный уровень
|
Уровень альдостерона плазмы
|
Нормальный
|
Синдром Кушинга
|
Повышение уровня АД
|
Уровень кортизола плазмы, АКТГ
|
Нормальный
|
Уровень свободного кортизола в суточной моче
|
Нормальный
|
Коарктация аорты
|
Повышение уровня АД
|
Рентгенография органов грудной клетки
|
Нормальная тень сердца
|
ЭХОКГ
|
Нормальная анатомия аорты;
Магистральный поток в брюшном отделе аорты;
Скорость кровотока в аорте менее 2 м/сек;
|
МРТ сердца и магистральных сосудов с контрастированием
|
Отсутствие МР-признаков коарктации аорты
|
КТ-ангиография с контрастированием
|
Нормальная анатомия аорты
|
Аортография
|
Нормальная анатомия аорты, отсутствие инвазивного градиента между различными участками аорты
|
Медикаментозная АГ
|
Повышение уровня АД
|
Прием оральных контрацептивово, глюкокортикоидов, НПВС, симпатомиметики, эритропоэтин, циклоспорин, такролимус
|
Отсутствие приема данных препаратов
|
Гипертиреоидизм
|
Повышение уровня АД
|
ТТГ, свободный Т3, свободный Т;
|
Нормальный уровень гормонов
|
Врожденная гиперплазия надпочечников
|
Деоксикортикостерон и кортикостерон плазмы,
18-гидроксикортикотсерон, 18-деоксикорти-костерон, 11-деокси-кортикостерон
|
Нормальный уровень гормонов.
| |
 Скачать 0.88 Mb.
Скачать 0.88 Mb.
