АГ протокол. Артериальная гипертензия
 Скачать 0.88 Mb. Скачать 0.88 Mb.
|
|
Примечание: ª — факторы риска, учтенные в шкале SCORE, ᵇ — протеинурия и снижение СКФ являются независимыми факторами риска. См. таблицу 6: факторы, модифицирующие ССР. Сокращения: АГ — артериальная гипертензия, ГЛЖ — гипертрофия левого желудочка, ИБС — ишемическая болезнь сердца, ИМ — инфаркт миокарда, ЛЖ — левый желудочек, ЛПНП — липопротеины низкой плотности, ППТ — площадь поверхности тела, СКФ — скорость клубочковой фильтрации, ССР — сердечно-сосудистый риск, СПВ — скорость распространения пульсовой волны, СН-сФВ — сердечная недостаточность с сохранной фракцией выброса, CCЗ — сердечно-сосудистые заболевания, ТИА — транзиторная ишемическая атака, ХБП — хроническая болезнь почек, ЭКГ — электрокардиограмма. Пациентам с АГ, которые не соответствуют категориям высокого или очень высокого риска вследствие имеющихся у них ССЗ, ХБП или СД, существенно повышенного одного ФР или ГЛЖ, обусловленной АГ, рекомендуется проводить оценку ССР с помощью модели систематической оценки коронарного риска (SCORE) (таблица 4). Таблица 4. Уровень 10-летнего ССР (Systematic Coronary Risk Evaluation system) [1]
ДИАГНОСТИКА МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1] Диагностические критерии: повышение АД, при котором САД ≥140 мм рт. ст., и (или) ДАД ≥90 мм.рт.ст.; исключение возможных причин вторичной АГ; наличие факторов риска АГ, поражение органов, обусловленных АГ; наличие ССЗ, цереброваскулярных и почечных заболеваний. Анамнез При сборе анамнеза важно: Длительность АГ, предшествующие обследования, госпитализации и т.д. в настоящем и прошлом. АД об уровнях записи имеющиеся антигипертензивных препаратов. лекарственных препаратов. других любых о приеме Сведения инсультов или заболеваний почек. ССЗ, касающийся АГ, анамнез, Семейный нагрузок, динамику массы тела, диетические привычки, статус курения, употребление алкоголя, наркотических препаратов, состояние сна (ночное апноэ сна) физических степень включая ОЖ, Оценка факторов ССР (семейный и личный анамнез АГ и сердечно-сосудистых заболеваний, семейный и личный анамнез дислипидемии, семейный и личный анамнез сахарного диабета (препараты, показатели гликемии, полиурия), курение, особенности питания, динамика массы тела, ожирение, уровень физической активности, храп, апноэ во сне, низкая масса тела при рождении). любых на наличие в анамнезе Указание заболеваний, имевших место в прошлом и настоящем. сопутствующих всех и признаки Описание оральных контрацептивов. беременностей, менопаузы, приема о возможном вторичном генезе АГ - семейный анамнез ХБП (поликистоз почек), наличие в анамнезе болезней почек, инфекций мочевых путей, гематурии, злоупотребления обезболивающими (паренхиматозные заболевания почек), прием лекарств, таких как пероральные контрацептивы, солодка, карбеноксолоны, сосудосуживающие капли в нос, кокаин, амфетамины, глюко- и минералокортикоиды, нестероидные противовоспалительные средства, эритропоэтин, циклоспорин, повторные эпизоды внезапной потливости, головной боли, тревоги, сердцебиения (феохромоцитома), периодическая мышечная слабость и судороги (гиперальдостеронизм); симптомы, позволяющие предполагать заболевания щитовидной железы), особенности течения свидетельствующие признаки, Специфические Лечение АГ – текущая антигипертензивная терапия, предшествующая антигипертензивная терапия, приверженность или недостаточная приверженность к лечению, эффективность и побочные эффекты препаратов. Физикальное обследование: Всем взрослым (лицам старше 18 лет) следует измерять офисное АД и регистрировать его в медицинской карте, а также знать свои показатели АД (УД –I B). Показаны измерения АД, не реже чем каждые 5 лет, если АД остается оптимальным (УД – I C). Показано дальнейшее измерения АД, не реже чем каждые 3 года, если АД остается нормальным (УД – I C). Если показатели АД соответствуют высоко нормальным значениям, рекомендуется контролировать АД как минимум ежегодно (УД – I C). Для пациентов старшего возраста (> 50лет) рекомендуется проводить скрининговое обследование чаще (УД – IIa C). Рекомендуется измерять офисное АД на обеих руках хотя бы при первом посещении врача, поскольку разница показателей САД >15 мм рт. ст. предполагает наличие атеросклеротического поражения сосудов и ассоциируется с повышенным ССР (УД – I A). При наличии разницы АД на руках рекомендуется в дальнейшем определять АД на руке с наиболее высокими значениями (УД – I C). Во время каждого визита следует выполнить три измерения АД с интервалами 1-2 мин, дополнительные измерения следует проводить, если первые два измерения отличаются на >10 мм рт.ст. За уровень АД пациента следует принимать среднее значение из двух последних измерений. (УД – I C). Рекомендуется определения внеофисных значений АД по результатам СМАД и/или ДМАД, в том случае, если использование этих методов оправдано экономически и удобно для выполнения (таблица 5) (УД – I C). Определение внеофисного АД (СМАД или ДМАД) особенно рекомендуется в ряде клинических ситуаций, например, для выявления гипертензии “белого халата” и маскированной гипертензии, оценки результатов проводимого лечения, а также выявления возможных причин нежелательных явлений (например, симптомной гипотензии) (таблица 6). (УД – I А). Оценка пульса в покое всем пациентам с АГ для оценки сердечного ритма и выявления аритмий (УД –I C). Определение веса и роста с помощью калиброванных приборов, с определением ИМТ. Определение окружности талии. Осмотр кожных покровов: признаки нейрофиброматоза (феохромоцитома). Пальпация и аускультация сердца и сонных артерий. Аускультация сердца и почечных артерий для выявления шумов, являющихся признаком коарктации аорты или реноваскулярной гипертензии. Сравнение пульсации на радиальных и бедренных артериях для выявления задержки пульсовой волны при коарктации аорты. Пальпация щитовидной железы (признаки заболеваний щитовидной железы). Пальпация почек для исключения их увеличения при поликистозе. Таблица 5. Определение АГ по офисным и внеофисным значениям АД [1]
Примечание: а — при обычном измерении АД в кабинете врача, не относится к измерению АД без присутствия медицинского персонала. Сокращения: АД — артериальное давление, ДАД — диастолическое артериальное давление, САД — систолическое артериальное давление Таблица 6. Клинические показания для домашнего и амбулаторного мониторирования АД [1]
Сокращения: АГ — артериальная гипертензия, АД — артериальное давление, СМАД — суточное амбулаторное мониторирование артериального давления, ДМАД — домашнее мониторирование артериального давления, ХБП — хроническая болезнь почек. Рутинные лабораторные исследования [1]: Гемоглобин и/или гематокрит (повышение гемоглобина и гематокрита - возможна эритремия, анемия и др.) Биохимический анализ: - Уровень глюкозы натощак (если глюкоза венозной плазмы > 6,1 ммоль/л, или капиллярной крови >5,6 ммоль/л - проведение ПГТТ) и гликированный гемоглобин (если глюкоза венозной плазмы натощак >6,1 ммоль/л, или капиллярной крови > 5,6 ммоль/л, или ранее был выставлен диагноз СД) [3,7] - Уровень липидов крови: общий холестерин (для определения общего риска развития ССЗ по шкале SCORE), ЛПНП (основная цель в терапии в зависимости от степени риска ССО), ЛПВП (<1,0 ммоль/л у мужчин, <1,2 ммоль/л у женщин - дополнительный фактор риска развития ССЗ), триглицериды крови (>1,7 ммоль/л - гипертриглицеридемия как дополнительный фактор, усугубляющий степень ССР) [4] - Уровень калия и натрия крови (спонтанная гипокалиемия - первичный гиперальдостеронизм, контроль при лечении ИАПФ, АРА II, АМР) - Уровень мочевой кислоты крови (у пациентов высокого риска ССО ≥ 360 ммоль/л, у пациентов очень высокого риска ССО ≥300 ммоль/л; нефросклероз, возможно на фоне АГ) [10] - Уровень креатинина крови с обязательным определением СКФ (выявление почечной дисфункции на фоне первичной АГ, возможен ренальный генез АГ, контроль при лечении ИАПФ, АРА II, АМР) (I В) - Показатели функции печени – АЛТ (контроль показателей до начала лечения статинами, при приеме статинов показатели не должны превышать >3 ВГН; при повышении АЛТ >3 ВГН исключить такие нарушения функции печени, как употребление алкоголя или неалкогольный жировой гепатоз) [4] Анализ мочи: - микроскопия осадка (протеинурия, микрогематурия – ренальный генез АГ, лейкоцитурия - инфекция мочевых путей), - количественное определение белка в моче или соотношение альбумин/креатинин (нефропатия, возможно на фоне АГ) (I В) Инструментальные исследования [1]: обязательные: ЭКГ в 12 отведениях – для выявления ГЛЖ и других возможных аномалий, а также для документирования сердечного ритма и выявления нарушений ритма и проводимости (УД – I В); СМАД и/или ДМАД для всех пациентов (УД – IC), а также для выявления гипертензии «белого халата» и «маскированной гипертензии», оценки результатов проводимого лечения, а также выявления возможных причин нежелательных явлений (УД – I А); Эхокардиография – при выявлении изменений на ЭКГ или при наличии симптомов и признаков дисфункции ЛЖ (УД – I B); Ультразвуковое исследование сонных артерий - для выявления атеросклероза и бляшек в сонных артериях (при наличии шума в проекции сонных артерий, транзиторной ишемической атаки (ТИА) или цереброваскулярной болезни (ЦВБ) в анамнезе, а также в качестве обследования пациента с признаками поражения сосудов) (УД – I B). Фундоскопия – для выявления гипертонической ретинопатии у больных АГ 2-й или 3-й степеней и всем пациентам с СД (УД – I С); Показания для консультации специалистов: консультация невропатолога – при наличии симптомов ОНМК, ТИА, энцефалопатии; консультация офтальмолога – для выявления гипертонической ретинопатии у больных АГ 2-й или 3-й степеней и всем пациентам с СД, при наличии симптомов нарушения зрения, отслойке сетчатки, прогрессирующей потере зрения; консультация нефролога – исключение симптоматических нефрогенных гипертензий, ХБП 4-5 ст.; консультация эндокринолога – при признаках симптоматических эндокринных гипертензий, при тяжелом неуправляемом течении сахарного диабета; консультация сосудистого хирурга – при признаках аневризмы, диссекции аорты и др. Диагностический алгоритм: (схема) 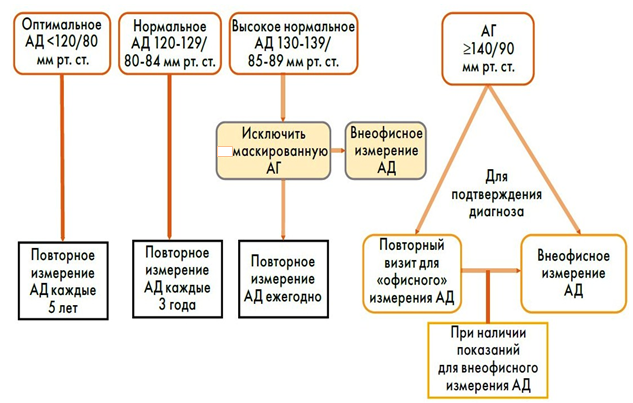 Рис.1 Алгоритм скрининга и диагностики АГ ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Дифференциальный диагноз и обоснование дополнительных исследований: Дифференциальный диагноз АГ заключается в обследовании на вторичные формы АГ, который включает сбор клинического анамнеза, физикальное обследование и рутинные лабораторные анализы (таблица 7) с последующим проведением при необходимости специфического исследования. Клинические признаки, свидетельствующие о возможном наличии вторичной АГ: пациенты молодого возраста (<40 лет) с АГ 2-й степени и выше или развитием АГ любой степени в детском возрасте; внезапное ухудшение течения АГ у пациентов с документированной стабильной нормотензией в прошлом; резистентная АГ; тяжелая АГ (3 степени) или неотложные состояния, обусловленные АГ; наличие выраженного поражения органов-мишеней; клинические или биохимические признаки, свидетельствующие о наличии эндокринной причины АГ или ХБП; признаки синдрома обструктивного ночного апноэ; признаки феохромоцитомы или семейный анамнез феохромоцитомы. Дополнительные методы обследования, в том числе при вторичных формах АГ [1,3]: СМ ЭКГ – при наличии признаков нарушений ритма и проводимости Фундоскопия – может быть целесообразна больных АГ 1 степени (УД – IIb C); УЗИ почек – при нарушении функции почек, альбуминурии или при подозрении на вторичную АГ (УД – IIa C); УЗИ брюшной аорты – при наличии признаков поражения сосудов (УД – IIa C); УЗИ надпочечников – при наличии признаков аденомы или феохромоцитомы (УД – IIa C); КТ или МРТ – при наличии признаков аденомы или феохромоцитомы (УД – IIa C); Определение СПВ – для оценки сосудистой жесткости (УД – IIb B); Определение ЛПИ – для выявления атеросклероза сосудов нижних конечностей (IIb B). Допплеровское исследование почечных артерий – при наличии симптомов реноваскулярных заболеваний, особенно при выявлении асимметрии размеров почек (УД – IIa C); КТ, МРТ – для оценки наличия ишемического или геморрагического повреждения головного мозга, у пациентов с ЦВБ в анамнезе или признаками ухудшения когнитивных функций (УД – IIa В). Таблица 7. Дифференциально-диагностические показатели вторичной гипертензии [1]:
|
