АГ протокол. Артериальная гипертензия
 Скачать 0.88 Mb. Скачать 0.88 Mb.
|
|
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1] Цели лечения: · максимальное снижение риска развития ССО и смерти; · коррекция всех модифицируемых ФР (курение, дислипедемия, гипергликемия, ожирение, гиперурикемия); · предупреждение, замедление темпа прогрессирования и/или уменьшение ПООГ; Дифференциальный диагноз и обоснование дополнительных исследований: Дифференциальный диагноз АГ заключается в обследовании на вторичные формы АГ, который включает сбор клинического анамнеза, физикальное обследование и рутинные лабораторные анализы (таблица 7) с последующим проведением при необходимости специфического исследования. Клинические признаки, свидетельствующие о возможном наличии вторичной АГ: · пациенты молодого возраста (<40 лет) с АГ 2-й степени и выше или развитием АГ любой степени в детском возрасте; · внезапное ухудшение течения АГ у пациентов с документированной стабильной нормотензией в прошлом; · резистентная АГ; · тяжелая АГ (3 степени) или неотложные состояния, обусловленные АГ; · наличие выраженного поражения органов-мишеней; · клинические или биохимические признаки, свидетельствующие о наличии эндокринной причины АГ или ХБП; · признаки синдрома обструктивного ночного апноэ; · признаки феохромоцитомы или семейный анамнез феохромоцитомы. Дополнительные методы обследования, в том числе при вторичных формах АГ [1,3]: · СМ ЭКГ – при наличии признаков нарушений ритма и проводимости · Фундоскопия – может быть целесообразна больных АГ 1 степени (УД – IIb C); · УЗИ почек – при нарушении функции почек, альбуминурии или при подозрении на вторичную АГ (УД – IIa C); · УЗИ брюшной аорты – при наличии признаков поражения сосудов (УД – IIa C); · УЗИ надпочечников – при наличии признаков аденомы или феохромоцитомы (УД – IIa C); · КТ или МРТ – при наличии признаков аденомы или феохромоцитомы (УД – IIa C); · Определение СПВ – для оценки сосудистой жесткости (УД – IIb B); · Определение ЛПИ – для выявления атеросклероза сосудов нижних конечностей (IIb B). · Допплеровское исследование почечных артерий – при наличии симптомов реноваскулярных заболеваний, особенно при выявлении асимметрии размеров почек (УД – IIa C); · КТ, МРТ – для оценки наличия ишемического или геморрагического повреждения головного мозга, у пациентов с ЦВБ в анамнезе или признаками ухудшения когнитивных функций (УД – IIa В). Таблица 7. Дифференциально-диагностические показатели вторичной гипертензии [1]:
· лечение клинически манифестных и сопутствующих заболеваний - ИБС, ХСН, СД и т.д.; · достижение целевых уровней АД <140/90 мм.рт.ст. (IA) или в зависимости от возраста и клинического состояния (таблица 19). Немедикаментозное лечение [1]: · Ограничение употребления соли до <5 г/сут (УД – IA); · Ограничение употребления алкоголя: – менее 14 ед*/нед для мужчин (УД – IA); – менее 8 ед*/нед для женщин (УД – IA); *-1 алкогольная единица = 125 мл вина или 250 мл пива · Рекомендуется избегать запоев (УД – IIIC); · Увеличить употребление овощей, свежих фруктов, рыбы, орехов и ненасыщенных жирных кислот (оливковое масло), уменьшить употребление мяса; употребление молочных продуктов низкой жирности (УД – IA); · Рекомендуется контролировать массу тела для предупреждения развития ожирения (ИМТ >30 кг/м2 или окружность талии >102 см у мужчин и >88 см у женщин), стремление к идеальному ИМТ (около 20-25 кг/м2) и окружности талии <94 см у мужчин и <80 см у женщин с целью снижения АД и уменьшения ССР (УД – IA); · Рекомендуются регулярные аэробные физические упражнения (не менее 30 мин динамических упражнений умеренной интенсивности 5-7 дней/нед) (УД – I A); · Рекомендуются прекращение курения, психологическая поддержка и выполнение программ по прекращению курения (УД – I B). Медикаментозное лечение [1-4]: 1) Медикаментозная коррекция факторов риска, ассоциированных с АГ и сопутствующих заболеваний. · Рекомендовано осуществлять оценку ССР по шкале SCORE пациентам с АГ, не относящимся к категориям высокого или очень высокого риска вследствие наличия у них СС, почечных заболеваний или СД (УД – I B). · Пациентам очень высокого риска ССО рекомендуется терапия статинами с целью снижения уровня ЛПНП <1,8 ммоль/л (70 мг/дл) или уменьшения его на ≥50% от исходного уровня 1,8-3,5 ммоль/л (70-135 мг/дл) (УД – I B); · Пациентам высокого риска ССО рекомендуется терапия статинами с целью снижения уровня ЛПНП <2,6 ммоль/л (100 мг/дл) или уменьшения его на ≥50% от исходного уровня 2,6-5,2 ммоль/л (100-200 мг/дл) (УД – I B); · Пациентам с низким/умеренном риском ССО целесообразно назначить терапию статинами с целью снижения уровня ЛПНП <3,0 ммоль/л (115 мг/дл) (УД – IIa C); · Терапия дезагрегантами, особенно ацетилсалициловой кислотой в низких дозах, рекомендована больным АГ только с целью вторичной профилактики (при наличии ИБС, перенесенного ИМ в анамнезе, ишемического инсульта или ТИА) (УД – I A). Для минимизации риска развития геморрагического инсульта лечение аспирином может быть начато только при контролируемой АГ (минимальный риск кровотечений наблюдается при АД <140/90 мм рт. ст.) [1,3]. · Коррекция гиперурикемии у пациентов АГ высокого и очень высокого риска при неэффективности немедикаментозной коррекции препаратом аллопуринол, с титрованием дозы 100-300 мг/сутки, при необходимости дозировку увеличить до 800-900 мг/сут (с учетом возможных побочных эффектов). Контроль уровня мочевой кислоты проводить через 2 недели, последующий через 6 мес. [5,10]. · Ацетилсалициловая кислота не рекомендована больным АГ для первичной профилактики при отсутствии ССЗ (УД – III A). · Всем пациентам с АГ, имеющим СД, на фоне антидиабетической терапии рекомендуется поддерживать индивидуальный целевой уровень гликированного гемоглобина с учетом возраста, ожидаемой продолжительности жизни, наличия тяжелых макрососудистых осложнений, риска развития тяжелых гипогликемий (УД – I В). При выборе гипогликемической терапии у пациентов СД и АГ следует учитывать кардиоваскулярную безопасность/нейтральность гипогликемических препаратов, с доказанным снижением общей и сердечно-сосудистой смертности. Рекомендуется применение ингибиторов SGLT2 рецепторов (особенно при наличии СН), и агониста рецепторов ГПП-1 [3,7]. Рис.2 Антигипертензивная терапия. На рисунке 2 и таблице 8 представлен алгоритм начала антигипертензивной терапии у пациентов с АГ в зависимости от риска и возраста 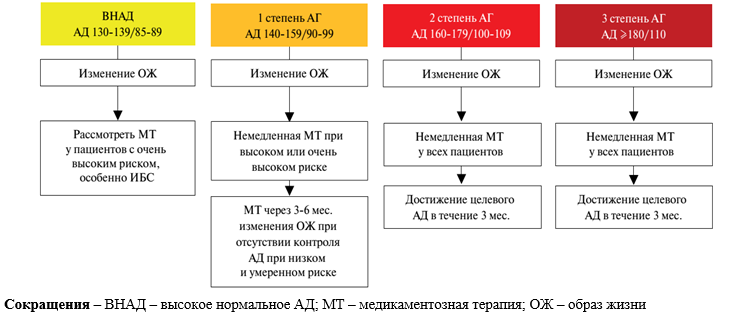 Таблица 8. Начало антигипертензивной терапии (модификация ОЖ и лекарственные препараты) при различных значениях офисного АД [1].
Примечание: ª – лечение может быть рекомендовано больным высокого риска с высоким-нормальным САД 130-140 мм.рт.ст.) Основные классы антигипертензивных препаратов и противопоказания представлены в таблицах 9-11. Согласно рекомендациям ACC/AHA, ЕОК выделяют препараты первого и второго ряда. Таблица 9. Классы антигипертензивных препаратов: Перечень основных лекарственных средств (имеющих 100% вероятности применения):
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
