1 балалар хирургиясы кітап. Балалар хирургиясы
 Скачать 7.1 Mb. Скачать 7.1 Mb.
|
|
Баланы үлкен адамның алдына отырғызады. Буждар алдын-ала антисептикалық ертіндіде стерилденеді де, ыстық суда қыздырылады, өңеш арқылы оңай өткізіледі. Әдетте анестезия қолданбайды. Бужды асқазанға өткеннен кейін бірден алады. Өңеш күйігінің 3 аптасында ФЭГДС өткізген соң бужбен қайта байқап көреді. Егер толық эпителизация болса (II дәрежелі күйік) буждауды тоқтатып, 2-3 айдан кейін қайтадан эндоскопиялық бақылауды тағайындап, науқасты ауруханадан шығарады. Терең күйікте (III дәреже), буждауды 3 аптаға, аптасына 3 реттен жалғастырады. Кейін қорытынды ФЭГДС жасап, баланы 2-3 ай ішінде аптасына 1 рет амбулаторияда буждауды тағайындап ауруханадан шығарады. Содан кейін 2-3 ай - айына 2 рет, жарты жылда - айына 1 рет, әр 3 ай сайын ФЭГДС бақылауымен буждайды. Алдын-ала буждау сирек жағдайларда ғана қауіпті. Мысалы, егер ауыр күйік белгілері болса. Бала, болған жарақаттан соң 3-4 күннен кейін түссе және стеноз белгілері болса, буждауды жасауға болмайды. Бұл жағдайда тіке буждау емес, гастростома салғаннан кейін қауіпсіз буждау жасау керек. Өңештің тыртықты тарылуы Өңештің тыртықты тарылуы, әдетте буждау жасалмаса, немесе буждау техникасы дұрыс жасалмағанда пайда болады. Клиникасы мен диагностикасы. Өңеш өтімсізділігінің бұзылу клиникасы дисфагия мен дене салмағының жоғалуымен байқалады. Толық өтімсіздікте бала тіпті сілекейін жұты алмайды, дене салмағын тез жоғалтады. Диагностика үшін өңешке бариймен контрастты рентгеноскопия және эзофагоскопия жасалады. Емі. Өңештің үлкен стенозын буждау арқылы қалпына келтіруге болады. Оның бірнеше түрі болады: соқыр буждау, эндоскоп арқылы, өткізгіш бойынша және т.б. Бірақ ең тиімді және өңеш перфорациясын тудырмайтыны жіп арқылы буждау. Ол үшін балаға гастростома салады. Гастростома баланы толымды тамақтандыру және өңешті ары қарай тексеру үшін қажет. Балаларда гастростоманы ең қарапайым әдіспен (Кадер әдісімен) салады. Түтікті жеке тілім арқылы шығарады. Гастростоманы салған соң, 2-3 аптадан кейін, эндоскопиялық әдісті қайталайды – тура және ретроградты буждау жүргізіледі (гастростома арқылы). Эндоскоп каналы арқылы өткізілген эндоскопиялық қысқыштарды, ретроградты стеноз арқылы жіпті буждау үшін жібереді. Жіп арқылы екіншілік рентгендік зерттеу жүргізіледі. Буждауға сақина тәрізді және қысқа түтікше тәрізді өңеш стенозы жақсы көнеді. Буждауды стеноз арқылы өтетін кішкентай буждан бастайды; манипуляцияны 2-3 апта сайын 1 рет, буждың өлшемдерін өсіре отырып қайталайды. Стеноз басылған соң балалар ауыз арқылы тамақтанады, гастростомияны алып тастайды, гастростомиялық тесік жіп аймағында тарылады. Балаларды амбулаториялық емге көшіріп, өңеш күйігінің III дәрежесінің схемасы бойынша буждайды. Буждауды тоқтатқаннан соң, балалар өздігінен тамақтанып, дисфагия көріністері жойылуы керек. Мұндай нәтиже науқастардың тек 2/3-де байқалады. Буждаудың нәтижесіздігі және стеноз рецидиві өңеш пластикасы операциясының көрсеткіші болады. Қазіргі кезде өңешті пластикалауда тоқ ішекті қолданады. Ол үшін тоқ ішекті қан тамырымен кесіп алып, төс артымен өткізіп, бір жағын өңешпен ал төменгі бөлімін асқазанмен жалғастарады. Өңеш стенозын жоюға арналған көптеген операциялар түрлері бар. Оларға эндоскопияның электрорезекция, немесе криодеструкция, эндоскопиялық баллонды дилятация, өңешті форсирлі буждау, стенозды эзофагоэзофагоанастомозбен резекциялау және т.б. жатады. Өңеш перфорациясы (тесілуі) Перфорация – ятрогендік зақымдау, немесе жиі буждау кезіндегі техникалық қателіктерден, эзофагоскопия, соның ішінде наркозсыз ригидтік эзофагоскопия жасау, дөрекі манипуляциялар кезінде болады. Клиникасы мендиагностикасы. Перфорация клиникасының айқындылығы оның деңгейіне (мойын, кеуде немесе, өңештің құрсақ бөлімдері), перфорация тесігінің көлеміне (макро және микроперфорация) және жарақат мерзіміне байланысты. Перфорация ауырлығы мойын клетчаткасы мен көкірек аралықтағы қабыну үрдісінің дамуымен байланысты. Өңештің кеуде бөлімінің перфорациясында көкірек аралыққа сілекей, асқазан құрамы және ауа енеді. Сілекей микроағзалары іріңді және септикалық сипаттағы медиастиниттің дамуына әкеледі. Өңештің кеуде бөлімінің тесілуінде оң жақты пневмоторакс дамиды. Себебі өңеш медиастинумда осы жерде жақын жатады. Медиастиналды плевра сақталса көкірекаралық эмфизема дамып, ол ірі қан тамырларының, жүректің ығысуы мен компрессиясына және нерв шоғырларының тітіркенуіне әкеледі. Мойынға ауа жиналса, мойын ісінуі, тері асты эмфиземасы және крепитация дамиды. Перфорациядан кейін қан аралас құсық қайталанады. Науқас бала мазасызданады, тамақтан бас тартады, төс артындағы және арқасындағы ауырсынуға шағымданады. Ентігу, сықырлы тыныс, жоғары температура дамиды. Токсикоз және тыныс жетіспеушілігінің белгілері дамиды. Перкуторлы жүрек тұйықтығы немесе пневмоторакс анықталады. Мойын ісінуі және тері асты эмфиземасы жиі дамиды. Перфорация болғаны жайлды күмән туса, бірден рентгендік зерттеу жүргізіледі. Рентгенскопияда өңештің кеуде бөлімінің перфорациясында, көкірекаралық көлеңкесі кеңейеді. Пневмомедиастинум болса, ауа жүрек контурына жатады, айырша безді қамтиды және мойын клетчаткасына таралады, пневмоторакста да болуы мүмкін. Тесік орнын контрастты зерттеу арқылы білуге болады. Балаларда рентгеноскопияны иодолиполмен горизонтальды қалыпта жасайды және контрастты затты катетер арқылы енгізеді. Перфорацияны контрастты заттың өңеш сыртына ағуынан байқайды. Емі. Ауыз арқылы тамақ беруді толық тоқтату керек. Шұғыл түрде грамм-теріс, грамм-оң және анаэробтық микроағзаларды залалсыздандырушы әсер ететін антибиотиктерді ересектерге арналған ең жоғары рұқсат етілген дозада көктамырға енгізеді. Балаға гастростома салады. Егер өңештің кеудеден төменгі бөлігі тесілсе, екі жақтылы гастростома қойылады. Біреуі арқылы ащы ішекке түтік енгізіп, науқасты қоректендіреді. Екіншісі арқылы асқазанды декомпрессиялайды. Бұл асқазан-өңеш рефлексінің және көкірек аралықтың реинфекциясының алдын алуға мүмкіндік береді. Тек қана ерекше жағдайда, егер перфорация диагнозы күмәнді болса, мұрын-ауыз арқылы өткізілген зондпен науқасты тамақтандыруға болады. Егер өңеш перфорациясының диагнозы алғашқы тәулікте қойылса, шұғыл түрде операция жасап, өңеш жыртығын тігеді. Кеш уақытта, флегмона мен абсцесті (көкірекаралықта орналасқан) плеврадан тыс әдіспен дренаждаумен шектеледі. Операцияның өңеш маңы шеліне дренаж орнатумен және көкірекаралыққа система қоюмен аяқтайды. Ол арқылы көкірекаралықты жуып-шайып отырады. КӨКЕТ ЖАРЫҚТАРЫ Көкет асты жарықтар дегеніміз құрсақ қуысы ағзаларының көкірек-құрсақ пердесіндегі ақау арқылы көкірек қуысына шығуы. Басқа жарықтарға қарағанда, оларда жарық қапшығы үнемі болмайды. Балаларда көбінесе көкет даму ақауы салдарынан пайда болған жарықтар кездеседі. Әр түрлі авторлардың айтуы бойынша, көкет жарықтарының кездесу жиілігі 1:2000-нан 1:4000-ға дейін. Бұл көкет дамуы ақаулықтарынан шетінеген балаларды есептемегенде. Ақау эмбрионның 4 аптасында дамиды, ол перикард қуысымен кеуде арасындағы пердеде пайда болады. Көкірек-құрсақ пердесінің бұлшық еттерінің дұрыс дамымауы салдарынан құрсақ және плевра жапырақшаларының серозды қабатынан тұратын жарықтың түзілуіне әкеледі. Бұл жарықтар нағыз жарықтар. Жалған жарықтар дегеніміз плевра перитонеальдық жарғақтың дұрыс дамымауы немесе оның тесілуі кезінде пайда болады. Пайда болуы және орналасуы бойынша жарықтар келесі түрге бөлінеді: І. Туа пайда болған көкеттік жарықтар: көкеттік-плевралық (нақты және жалған); парастернальдық (нақты); френико-перикардиальдық (нақты); өңеш тесігі жарығы. ІІ. Жүре пайда болған жарықтар: жарақаттық (нақты). Балаларда негізінен көкеттік плевралық, өңеш тесігі жарықтары кездеседі. Парастернальдық жарықтар сирек кездессе френо-кардиальдық жарықтар казуистика болып саналады. Көкеттік-плевралық жарықтар шынайы және жалған болады. Жиі олар сол жақты болады. Жалған жарықтар оң жақтан сирек кездеседі. Шынайы жарықтар көкеттің шектелген бөлігін алып жатады. Бірақ та, үлкен көлемде және толық болады. Егер көкет күмбезін көтеріп тұратын жарық болса және көкетте бұлшық ет қабаты болмаса, ол жарық көкет релаксациясы деп аталады. Жалған жарық кезінде көкеттегі ақау жырық түрінде болады және қабырға-омыртқа бөлігінде орналасады (Богдалек жарығы). Жарық қақпасы қапшық болмауымен, осы жарық кезінде құрсақ қуысы мүшелері көкірек қуысына еркін еніп, өкпені қысып тұрады. Парастерналдық жарықтың көбінесе жарық қапшығы болады және олар төсарты және төсарты-қабырғалық болып бөлінеді. Бұл жарықтар көкірек қуысына көкеттің жұқарған бөлігі арқылы енеді (Лоррей жарығы). Төстен оң жаққа қарай орналасқан жарықты кейбір авторлар Морганьи жарығы деп атайды. Френо-кардиальдық жарықтар көкеттің сіңірлі бөлігі мен оған жабысқан перикард арасындағы ақаудан шығатын жалған жарық болып есептеледі. Осы ақау арқылы ішек ілмегі перикард қуысына немесе керісінше, жүрек құрсаққа шығуы мүмкін. Көкеттегі өңеш тесігі жарығы. Шынайы, параэзофагеалдық және эзофагеалдық болады. Параэзофагеалдық жарықта асқазан жоғары қарай ығысып өңеш жолында тұрады. Ал эзофагеалдық жарықта өңеш пен асқазан көкеттен жоғары орналасқан. Асқазанның жылжуы баланың жатқан қалпына және толуына байланысты өзгеріп отырады. Клиникасы. Көкет жарықтарының әрбір түрінің өзіне тән белгілері бар. Бірақ олардың бәрін екі негізгі белгіге біріктіруге болады: жүрек-өкпелік бұзылыстар көкеттік-плевралдық жарықта болады және көкірек ішілік қысымның көтерілуіне байланысты. асқазан-өңештік рефлюкс көкеттің өңеш тесігі жарығы кезінде. Диафрагмалық-плевральдық жарық, немесе шынайы жарықта, құрсақ қуысында ішек өткен көкірек тыныс жетіспеушілігінің клиникасы ерте анықталады. Туа салысымен немесе бірнеше сағаттан соң ентігу, улану пайда болады. Терісі және көзге көрінетін шырышты қабаттары қою көк түсті болады. Жедел тыныс жетіспеушілігі өте тез үдейді. Перкуссияда ішек орналасқан аймақта - тимпанит. Ал сол жақта өкпе экскурсиясы азаяды, аускультацияда әлсіреген өкпелік дыбыс естіледі. Ладья тәрізді іш пішіні осы жарыққа тән. Сол жақты жарықта жүрек тондары сол жақтан анықталмайды да оң жақтан анық естіледі. Бұл жүректің сау жаққа ығысқанын көрсетеді. Параэзофагеалдық жарықтар кейде кездейсоқ рентгенологиялық зерттеуде анықталады. Диагностикасы. Негізгі зерттеу – рентгенологиялық зерттеу. Көкеттік-плевралдық жарыққа сол жақ көкірек қуысында орналасқан сақина тәріздес жарықтану тән. Онда дақтар көп, периферияға қарай азая бастайды. Осы жарықтану және қараюдың орналасуының өзгергіштігі тән. Оны әр уақытта зерттеулерді салыстыру арқылы анықтауға болады. 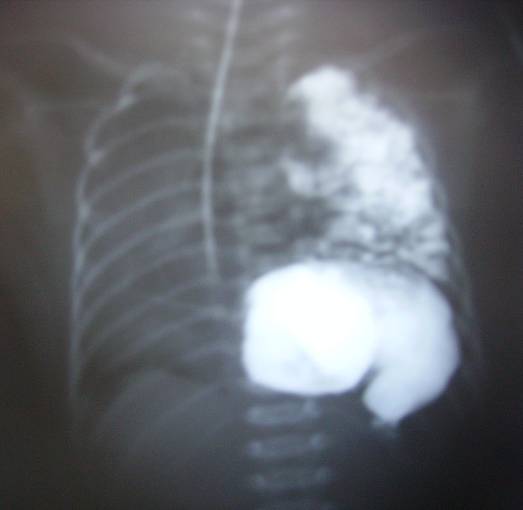 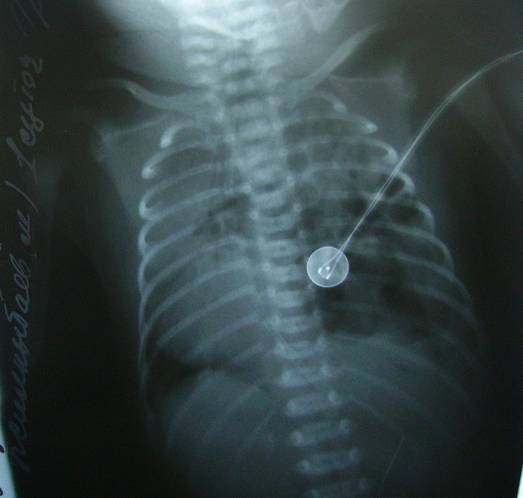 Сурет ІІ.5. Көкет жарығы Көкірек ағзаларының жүректің ығысуы, көкірек қуысына өтіп кеткен ішектер көлеміне байланысты. Жаңа туған балаларда, немесе алғашқы айларда ығысудың мөлшерінің көлемін және көлеңкесін анықтауға мүмкіндік болмайды. Плевралдық қуысына ішек ілмекшелері толып тұрса шынайы және жалған жарықтарды ажырату қиын. Негізінен, шынайы жарықта жарық қақпасының жоғарғы контурын анықтауға болады. Ол ішек ілмекшелерін құрсақ қуысы ішінде бөліп тұрады. Егер науқас жағдайы зерттеу жүргізуге мүмкіндік туғызса және өкпенің поликистозы немесе шектелген пневмоторакс арасында ажырату диагностикасын жүргізу қиын болса, асқазан ішек жолын барий ерітіндісін енгізіп, контрастты зерттеу жүргізеді. Ол кезде көкірек қуысында қандай ішектің тұрғанын білуге болады. Кейбір кезде асқазанды катетерлеу жеткілікті, асқазан декомпрессиясынан кейін баланың жағдайы жақсарады. Шынайы жарық оң жаққа орналасқанда құрамында бауыр болады. Сондықтан, рентгенде жарық қапшығында интенсивті тығыз бауыр көлеңкесі анықталады. ол төменде жатқан бауырмен қосылып тұрады. Емі. Көкет жарықтарының негізгі емі - оперативтік. Ерекше жағдайда симптомсыз өтеді. Оң жақта орналасқан, құрамында бауыр бөлігі бар жарыққа операция жасамай-ақ қоюға болады. Операцияға жедел көрсеткіш өкпе жүрек жетіспеушілігінің үдеуі. Бұл кезде ұзақ уақыт операция алдылық ем жүргізіледі: асқазанды зонд арқылы декомпрессиялау, назофарингеалдық интубация, өкпенің жасанды желдетілуі, метаболиттік бұзылыстарды коррекциялау. Инфузиондық ем қанның реологиялық қасиетін жақсартуға және гомеостазды қалпына келтіруге бағытталады. Ол үшін қан айналымы шеңберіндегі қысымды төмендету керек (галозолин, допамин). Операция мәні мынаған негізделеді: құрсақ қуысы мүшелерін төмен түсіріп, көкеттегі ақауға пластика жасалады. Көп жағдайда пластикалық материал қолданылады. Операцияны құрсақ және көкірек қуысынан да жасауға болады. Операциядан кейінгі кезеңде, ұзақ уақыт, назофагалдық интубациямен өкпенің жасанды желдетілуін гемодинамика және гомеостаз көрсеткіштері жақсарғанға дейін жүргізеді. Операция қортындылары негізінен науқас жағдайының ауырлығына, ауруханаға түсу уақытына, өкпенің жетілмеу дәрежесіне байланысты. Көкеттің өңеш тесігі жарығында, егер консервативтік ем эффект бермесе ғана операция жасалады. Көкеттің жарақаттан кейінгі жарықтары Балаларда бұл жарықтар өте сирек кездеседі. Пайда болу себебі таяу кездегі немесе құлау кезіндегі жарақаттар. Бұл жарықтар негізінен жалған жарықтар. Жарық пайда болуының механизмі құрсақ қуысы қысымының күрт жоғарылауы. Жамбаспен құлағанның өзінде соққыға қарсы әсерден көкет жыртылуы мүмкін. Көкеттің жыртылуы, көкірек қуысының зақымдануы мен ми шайқалуымен қатар жүреді. Клиникасы: шок, тыныс жетіспеушілігі, көкірек қуысы мүшелерінің сау жаққа ығысуы, сирек іш ауырсынады, ішек өтімсіздігі дамиды. Көкіректегі перкуторлық және аускультативтік өзгерістер туа пайда болған жарыққа ұқсас. Диагноз қоюға рентгендік зерттеу көмектеседі. Патогономды белгісі, көкеттегі шекаралық сызығының дұрыстығының бұзылуы және жылжығыштығы. Қиындық туғанда диагностикалау үшін асқазан-ішек жолдарының контрастты зерттеуін жүргізеді. Емі: хирургиялық. Көкет параличі мен парезі. Көкеттің параличінде көкет жоғары тұрады және тыныс алуға қатыспайды. Жарықтың ерекшелігі жарық қақпасы және қапшығы болмайды. Көкеттің барлық қабаттары дамыған. Себебі: көкетті нервтендіретін түйіршіктердің туу жарақатында зақымдануы. Жекелеген зақымдану сирек кездеседі. Көбінесе иық өрімі қоса зақымданып, көкеттің салдануымен қоса, екі қолы да параличке ұшырайды. Кейде көкеттің салдануы бұғана асты венасын катетерлеуде (нервтің зақымдану салдарынан), эмпиема кезіндегі нервтің қабыну салдарынан дамиды. Клиникасы мен диагностикасы. Клиникалық көрсеткіштерге тыныс жетіспеушілігі ентігу, улану, көкірек қуысының асимметриясы жүректің сау жаққа жылжуы жатады. Кей балаларда жүрек тамыр жетіспеушілігі дамиды. Диагноз қоюға рентгендік зерттеу көмектеседі. Ол кезде көкет күмбезі жоғары тұрады. Көкірек аралық ағзалар сол жаққа ығысқан, көкет синдромды тыныс алуға қатыспайды, кейде парадоксальды қозғалыстар пайда болады. Емі: Гипоксияның және респираторлық бұзылыстарға байланысты консервативтік емнен басталады. Жүрек қызметін жақсарту, адекватты өкпе вентиляциясы, оксигенация. Нәтиже болмаса өкпені жасанды желдетеді және нервтің өткізгіштігін қалпына келтіру үшін прозерин, алоэ мен мойын электрофорезін жасайды, витаминдер тағайындайды. Нәтиже болмаса 2-3 аптадан кейін хирургиялық ем жүргізіледі. Торакотомия жасап, көкетке матрацты тігістер салады. Операция қорытындысы орталық жүйке жүйесінің зақымдану және өкпе қабынуының дәрежелеріне байланысты. Көбінесе балалар жағдайы жақсарады. ІІІ. АБДОМИНАЛЬДЫҚ ХИРУРГИЯ Құрсақ қуысының жедел хирургиялық ауруларының семиотикасы және тексеру жүргізу әдістері Бала жасында жедел ауру белгілерімен байқалатын құрсақ қуысының шұғыл аурулар жиі кездеседі. Бала неғұрлым жас болса, соғұрлым оның мүшелері мен жүйелерінің, әсіресе орталық жүйке жүйесінің функцияларының дамымауы болады. Сондықтан кез келген баланың патологиялық жағдайында бір типті белгілер болады: мазасыздану, тамақтан бас тарту, құсу, гиперемия, ішек функциясының бұзылуы. Бұл кезде іш пердесінің ауруы болуы міндетті емес, яғни осындай жағдайларда псевдоабдоминальдық белгілер болады. Мысалы пневмонияда, отитта, менингитте, остеомиелитте және т.б. Балаларда жедел хирургиялық аурулардың арнайы ерекшеліктері бар. Ересек адамдарда көп кездесетін аурулар балаларда кездеспейді. Іш перде ағзаларының жедел хирургиялық патологиялық клиникалық көріністерінің әр түрлілігіне қарамастан негізгі белгілері - ауырсыну, құсу, температураның жоғарлауы, ішек функциясының бұзылуы. Клиникалық көріністер ауруға және бала жасына байланысты әр түрлі болады. Ауырсыну. Іштегі ауырсыну – хирургиялық аурулар мен іш пердесінің травматикалық зақымдалуының негізгі белгісі. Ересектерде іштегі ауырсыну сипаты мен механизмін анықтау қиындық тудырмайды. Ал балаларда әсіресе 1,5-2 жастағы кезінде өте қиын. Баланың мазасыздануына әр түрлі себептер бар: қарын ашу, функциялық дискомфорт, ішекте газдың жиналуы. Ең жиі белгі -жылау. Ішек инвагинациясы кезінде ауырсыну кенеттен, ұстама тәрізді сипатта болады. Тамақтан бас тарту - алаңдаушылық симптомы. Баланың ұйқысының бұзылуына да мән беру керек. Іштің ауырсынуы кезінде балалардың ұйқысы бұзылады. Ересектеу жаста, балалар сөйлей бастаған кезде олар өздері шағымдарын айта бастайды. Іштегі ауырсынудың сипаты әр түрлі болады. Қабыну ауруларында – тұрақты, өткір емес ауырсынулар болады. Кейбір кездерде іштегі ауырсыну өткір сипатта болады, балалар мазасыз, кейде жата беруі мүмкін. Ондай жағдайлар аталық без кистасының бұралуы, бүйрек-тасты коликада, ішектің бұралуында кездеседі. Баяу ағатын қабынулық ауруларында ауырсынулар өткір емес, ол бала ағзасының реактивтілігіне байланысты. Балалар ауырсынуды әр түрлі көтереді: кейбіреулері өте қатты мазасызданады, кейбірі тыныш болады. Ересек жаста ауырсыну сипаты мен ауырған жерін анықтау қиын емес, кейде керісінше балалар ауруханаға жатудан ауруханаға жатудан қорқып, шағымдарын жасыруы мүмкін. Іштегі ауырсыну тыныштық жағдайда да, қозғалыс кезінде де болуы мүмкін. Құсу – ең жиі кездесетін белгі. Омырау жасындағы балаларда артық тамақтандырғаннан кейін құсу болуы мүмкін. Ол диспепсияда, ішек инфекцияларында, гепатитте, панкреатитте және басқа ауруларда кездеседі. Жедел хирургиялық аурулардағы құсудың пайда болу механизмі асқазан–ішек жолдарының бір бөлігінде кедергінің болуы. Құсу неғұрлым ерте болса, өтімсіздік орны жоғары болады. Құсу рефлекторлық сипатта да болады. Жедел инвагинация кезінде бір ішек қуысына екінші ішек кіргенде алғашқы кезде алғашқы кезде рефлекторлы құсу болады. Тұрып қалған қою-жасыл түсті құсық механикалық өтімсіздігінің болуын көрсетеді. Ішек өтімсіздігінің дәрежесін құсық мөлшеріне және құрамына байланысты бағалайды. Жоғарғы ішек өтімсіздігінде құсық құрамы қышқыл болады. Құсу - негізінен іш қуысының жедел қабыну үрдістерінің симптомы болады. Мұнда құсу 1 рет немесе 2 рет, бірақ қабыну үрдісі іш пердесіне ауысқанда жиірек болады. Құсық құрамында қан аралас болса – көптеген хирургиялық аурулардың белгілері: асқазан және 12 елі ішектің жара ауруы, портальды гипертензия кезінде өңеш көктамырларының варикозды кеңеюі. Қан ағу, эрозивті гастрит және т.б. қан аралас құсу қанның ұю жүйесінің бұзылуына байланысты ауруларда болады. Бұл жағдайларда, тіпті шағын жарақаттардың өзі асқазан-ішек жолының жоғарғы бөлігінен қан ағуға әкеледі. Кейде, құсықта қанның байқалуы жедел хирургиялық аурулармен байланысты болмауы да мүмкін. Дене қызуының көтерілуі. Іш қуысының барлық қабыну үрдістері дене қызуының көтерілуімен жүреді. Оның деңгейі негізгі қабыну үрдісіне және асқынудың қосылуына байланысты. Негізінен, алғашқы өмірінің 3 жылында бала ағзасы кез-келген қабыну үрдісіне қызу көтерілуімен жауап береді. Температура, тіпті айқын қабыну үрдісінде де, егер бала ағзасының реактивтілігі айқын төмендесе субфебрилді немесе қалыпты болуы мүмкін. Әдетте бұл, антибиотик қабылдаған, немесе басқа да бір аурулармен ауырған балаларда байқалады. Антибактериальдық препараттарды қолдану, іш қуысының жедел хирургиялық ауруларының клиникалық көрінісін біраз өзгертеді. Сондықтан дәрігердің баланы алғашқы қарауына дейін, ата-аналардың өз бетімен оларды қолдануына жол бермеу керек. Дене қызуы, жансыздандыру заттарын қолданғанда да төмендейді. Барлық ішек өтімсіздігінің түрлері аурудың дамуының алғашқы сатысында қалыпты температурада өтеді. Тек жедел ішек инвагинациясында ғана, температура кейде субфебрилді болуы мүмкін. Копростаз кезінде де температураның әлсіз көтерілуі мүмкін. Бұл жағдайда тазарту клизмасынан кейін, дәретке отырған соң, баланың дене қызуы қалыпқа келеді. Ішек функциясының бұзылуы. Жедел хирургиялық ауруларында балалардың ішек функциясының бұзылу механизмі хирургиялық патология түрлеріне байланысты әр түрлі болады. Толық ішек өтімсіздігінің алғашқы сағаттарында, яғни ол ащы ішектің проксимальды бөлігінде, клизмадан кейін нәжіс қалыпты болуы мүмкін. Жедел қабыну ауруларында, негізінен жедел аппендицитте ішек функциясы көп жағдайда бұзылмаған және нәжіс қалыпты болады. Алайда 3 жасқа дейінгі балаларда көбінесе нәжіс сұйық болады. Оның туындауын, қабыну үрдісінің құрт тәрізді өсіндісінен бос іш қуысына ауысуымен және перитонит тің дамуымен түсіндіруге болады.Дәл осы жағдайда диагностикалық қателіктер жіберілуі мүмкін: жедел хирургиялық ауруды ішек инфекциясы деп қабылдап, негізсіз консервативтік ем жүргізіледі. Нәжісте қанның болуы алаңдау тудыратын синдром, ол терапевтикалық және хирургиялық ауруларда да байқалады. Нәжістегі қан асқазан және 12-елі ішек жарасында, порталды гипертензия, мықын ішектің қанаған дивертикулында, ішек инвагинациясында байқалады. Ас қорыту жолының жоғарғы бөлігінің қан ағуында нәжіс қара немесе қоңыр түстес болады. Нәжіс үнемі қанмен аралас болады. Мықын ішектің дивертикулынан қан ағуда да нәжіс қанмен аралас болады, бірақ оның түсі аздап ашықтау. Ішек инвагинациясында ауру басталғаннан кейінгі 5-6 сағаттан ерте болмайтын нәжістегі қан, осы аурудың негізгі симптомы. Мұнда нәжіс ерекше сипат алады: шырыш, аз өзгерген қанмен араласқан («таңқұрайлы желе»). Ашық қан тік ішектің шырышты қабатының жырылуында және тоқ ішектің дисталдық бөлігінің полипінде болады. Баланы қарау. Негізгі рөлді кішкене пациенттермен тіл табысуды үйрену керек. Бұл енді сойлеп келе жатқан балаларға да қатысты. Бала түсінігіне сәйкес дұрыс әңгімелесе алу, нәтижесінде бала тынышталып қалатындай болу керек. Осы арқылы аурудың негізгі детальдарын анықтауға болады. Баланы қарауды жылы, жақсы жарықтанған бөлмеде жүргізу керек. Ең алдымен аурудың жалпы жағдайына назар аударамыз: токсикоз және эксикоз белгілерінің орын алуына, көз жағдайына, бала мазасыз ба, әлде адинамиялы ма. Тері қабаттарын және шырышты қабаттарды мұқият қарау керек, жиі кездесетін балаларда инфекциялық ауруларында: қызылша, скарлатина, желшешек, паротит, инфекциялық гепатит ауруы –іш ауырсынуымен жиі жүреді. Бөртудің әрбір элементін бағалау керек: бөртпе тағам, немесе дәрілерге аллергиялық реакциясынан да болуы мүмкін. Склералардың сарғаюы инфекциялық гепатит ауруының бастапқы белгісі болып табылады. Келесі зерттеу этапы – құрсақты мұқият тексеру. Оның сыртқы түрі диагнозға бағалы мәлімет береді. Іштің қампиуы немесе қабысуына, асимметриясына, дем алу актісіне қатысуына назар аудару керек. Жоғары ішек өтімсіздігінде, эпигастрий аймағында томпаю байқалады да, қалған бөлігі қабысып тұрады. Бұндай жағдайда ішек перистальтикасы күшейеді, ал пилороостенозда – «құм сағат» белгісі болады. Спленомегалияда іштің жоғарғы бөліктері үлкейеді. Перитониттің әр түрлерінде ішектің айқын парезінен, іш қампиуы байқалады. Ішектің төменгі өтімсіздігінде де іштің қампиуына әкеледі. Зақымдалған ағза аймағында, басқа бөліктермен салыстырғанда, алдыңғы іш қабырғасының экскурсиясының локальды шектелуін анықтауға болады. Сондай-ақ, шап аймағын мұқият қарау керек, ауырсыну синдромының себебі қысылған шап жарығы, жедел лимфаденит, жұмыртқа бұралуы болуы мүмкін. Маңызды әдістердің бірі - алдыңғы іш қабырғасын пальпациялау болып табылады. Пальпация қарапайым болу керек. Баланың ішін асықпай қарап, жұмсақ, жылы қолмен қысымды біртіндеп көбейте беру керек. Баланың ауырсыну аймағын қарауға асықпау керек. Егер шағымы сол жақта болса, зерттеу оң жақтан басталады, сосын ақырындап қабырға, эпигастрий аймағына ауысады. Ең соңында, оң жақ мықын аймағы пальпацияланады. Бауыр және өт қабы аймағының қабынуы ауырсыну оң жақ қабырға астында орналасады. Асқазандағы жедел патологиялық үрдісте, 12-елі ішекте, ұйқы бездің ауырулары эпигастрий аймағынан аздап жоғары орналасады. Ол соқыр ішектің жоғары орналасуымен байланысты. Қыздарда гинекологиялық аурулар іштің төменгі бөлігіндегі ауырсынумен байқалады. Алайда, құрт тәрізді өсіндінің жамбас қуысында орналасуында да сондай клиникалық көрініс береді. Балаларда ауырсыну зонасын анықтауда алдыңғы іш қабырғасын жеңіл перкуссиялау кең қолданылады. Мендельдің белгісі бар болғанда бала бетінде ауырсыну көрінеді, жылау және мазасыздану күшейеді. Іш пальпациясы, негізгі үрдісс аймағында туындайтын іш қуысындағы жедел қабыну үрдісінің маңызды белгісін – алдыңғы іш қабырғасының бұлшық етінің қатаюын анықтауда қажет етеді. Барлық диагностикаға қиын жағдайларда саусақпен ректальды бимануальды зерттеу жүргізеді. Бұл, препубертатты және пубертатты кезеңдерде диагнозды анықтауға, және жедел аппендициттің асқынуын анықтауға мүмкіндік береді. Хирургтарда, бала ұйқтап жатқанда қарау кең таралған. Физиологиялық ұйқы болу үшін көп уақыт керек. Бірақ, іш қуысының деструктивті өзгерістердің даму динамикасының жылдамдығын ескеру керек. Мұндай жағдайда, мазасыз балаларды медикаментоздық ұйқы жағдайында қарау әдісі жүргізіледі. Әдістің қолдануы: катетер көмегімен тік ішекке шприцпен дене температурасына дейін жылытылған 3% хлоралгидрат ертіндісі, келесі дозада: 1 жаста – 10-15 мл, 1 жастан 2 жасқа дейін – 15-20 мл, 2 жастан 3 жасқа дейін – 20-25 мл енгізіледі. Хлоралгидратты енгізген соң 15-20 минуттан кейін бала ұйқтайды, сонда ішті қарауға болады. Ұйқы безінде іш қабырғасының пассивті тырысуы және локальды ауырсыну сақталады, психоэмоционалдық реакция және бұлшық еттердің белсенді тырысуы жоғалады, қимыл қозуы жоғалған себепті симптом жеңіл анықталды (бұл әдістің қарсы көрсеткіші жоқ). Лабораториялық зерттеу әдісінің ішінде ургенттік абдоминальды хирургияда көбінесе қанның жалпы талпыламасы, ал қажет болған жағдайда биохимиялық зерттеу жүргізіледі. Балалар хирургиясында, қажетті талаптарға ақпарат алынған мәліметтердің объективтілігі, жарақатсыздығы, өсіп келе жатқан ағзаға жанама әсері аз болатын тексерулер жауап беретін жаңа диагностикалық әдістер кең қолданылады. Мұндай әдістерге ультрадыбыстық және радионуклеидті сканирлеу әдістері, компьютерлі томография, ангиография, ядролық-магниттік резонанс жатады. Лапароскопия. Эндоскопиялық әдістер арасында, фиброгастроскопия және фиброколоноскопиядан басқа, лапароскопия кең қолданылады. Лапароскоптардың қазіргі педиатриялық модельдері нәрестелермен қоса барлық жастағы балаларда лапароскопиялық зерттеу жүргізуге мүмкіндік береді. Лапароскопияны, диагностикасы қиын болатын іш қуысының жедел хирургиялық аурулары (жедел аппендицит, қыз балаларда жыныс ағзаларының аурулары, ішектің өтімсіздігі және т.б.), іштің жабық зақымдалуы, жаңа түзілулер болған кезде жиі жасайды. |
