Билет 1 Миокардиты. Этиология. Классификация. Диагностические критерии, принципы лечения. Хроническая болезнь почек. Клиника, диагностика, принципы лечения. Ситуационная задача
 Скачать 4.38 Mb. Скачать 4.38 Mb.
|
|
Билет № 7 1. ИБС. Стабильная стенокардия. Классификация. Диагностические критерии, тактика лечения. 2. Болезнь и синдром Иценко- Кушинга. Клиника. Диагностика. Тактика лечения СИТУАЦИОННАЯ ЗАДАЧА Больной В., 58 лет, обратился к участковому терапевту в связи с появлением дискомфорта в левой половине грудной клетки и чувства нехватки воздуха, около 2 месяцев назад, возникающих при ходьбе в быстром темпе, пробежке, подъеме в гору, проходят после прекращения нагрузки. Пациент курит в течение 40 лет по 20-25 сигарет в день. Отец пациента страдал артериальной гипертонией, умер в возрасте 74 лет от ОНМК. Мать пациента жива, страдает артериальной гипертонией, ИБС. Брат пациента в возрасте 53 лет без предшествующей стенокардии перенес инфаркт миокарда. При осмотре: состояние удовлетворительное, температура тела 36,7ºС, кожные покровы обычной окраски, нормальной влажности. Периферические лимфатические узлы не увеличены, отеков нет. ИМТ – 27 кг/м2. Частота дыхания – 18 в мин., в легких дыхание жесткое, проводится во все отделы, единичные сухие жужжащие хрипы на форсированном выдохе. Тоны сердца приглушены, ритмичные, ЧСС – 88 в мин., АД – 170/90 мм рт.ст. Живот мягкий, доступный пальпации во всех отделах, умеренно болезненный в эпигастральной области, печень, селезенка не увеличены. Дизурических расстройств нет. В анализах крови: гемоглобин – 134 г/л; Эритроциты – 4,3 млн.; гематокрит – 43%; лейкоциты – 5,1 тыс.; п/я – 1%; с/я – 64%; лимфоциты – 28%; эозинофилы – 2%; моноциты – 5%; СОЭ – 12 мм/ч. В биохимическом анализе крови: глюкоза – 5,2ммоль/л; креатинин – 0,01ммоль/л; общий билирубин – 18ммоль/л, общий холестерин 5,8 ммоль/м, ХС ЛПНП– 3,4 ммоль/л, триглицериды – 2,4 ммоль/л. 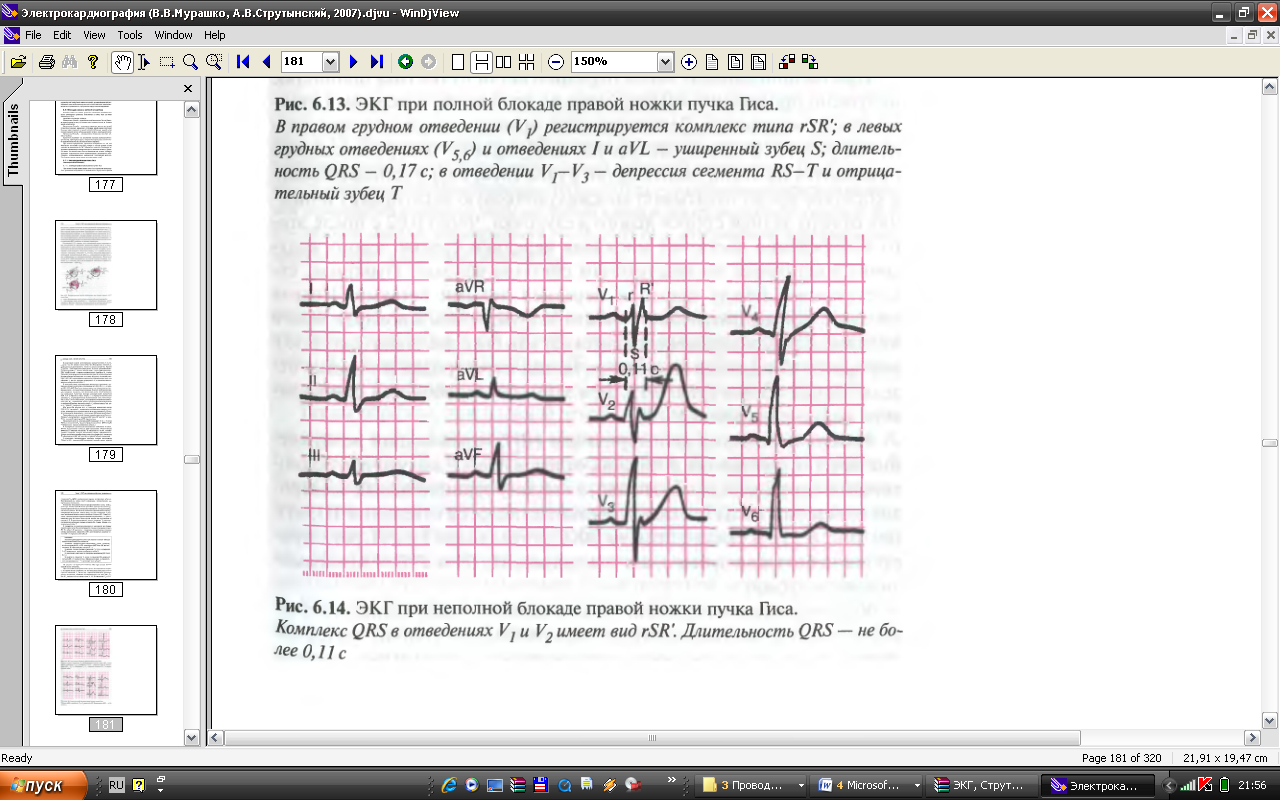 ЭКГ больного В., 58 лет Вопросы: 1. Сформулируйте предварительный диагноз: 2. Определите функциональный класс данного заболевания: 3. Какая патология определяется на ЭКГ данного больного? 4.Определите тактику ведения больного Эталон ответов 1 ИБС. Стабильная стенокардия напряжения, потому, что у данного больного явления дискомфорта в левой половине грудной клетки и чувства нехватки воздуха, возникают при физической нагрузке (ходьбе в быстром темпе, подъеме в гору), проходят после прекращения нагрузки. Считает себя больным в течение двух месяцев. 2 ФК I. Функциональный класс стабильной стенокардии напряжения определяется согласно классификации Канадского сердечно-сосудистого общества. Для I класса характерно появление симптомов стенокардии при больших физических нагрузках или сильных эмоциональных нагрузках. В данном случае пациент отмечает, появление дискомфорта в левой половине грудной клетки и чувства нехватки воздуха, возникающих при ходьбе в быстром темпе, пробежке, подъеме в гору, что превышает обычную физическую активность больного. 3 - неполная блокада правой ножки пучка Гиса, на ЭКГ у данного больного: ширина QRS не превышает 0,11с, в отведениях V1 V2 комплекс QRS имеет вид rSR, в отведениях V5V6 комплекс QRS типа qRS, изменения ST и зубца Т отсутствуют, что характерно для неполной блокады правой ножки пучка Гиса. 4 - обследование и лечение в амбулаторных условиях. Согласно национальным рекомендациям лечение стабильной стенокардии напряжения направлено, в первую очередь, на коррекцию факторов риска (низкокалорийная диета, контроль гликемии, статины), должно включать антитромбоцитарную терапию (аспирин, клопидогрель), антиангинальные препараты для купирования (нитроглицерин) и для профилактики приступов стенокардии (нитраты продленного действия, селективные β1 адреноблокаторы), профилактику дисфункции левого желудочка, снижение АД (ингибиторы АПФ). Учитывая удовлетворительное состояние, редкие приступы дискомфорта за грудиной целесообразно проведение обследования и леченич пациента в амбулаторных условиях. Зав.кафедрой госпитальной терапии и эндокринологии, д.м.н., профессор Т.М. Черных Билет № 8 1.Ожирение. Классификация. Клинические проявления. Осложнения. Принципы терапии 2.Острый коронарный синдром. Диагностические критерии. Тактика лечения СИТУАЦИОННАЯ ЗАДАЧА Больной Ф., 65 лет, обратился в поликлинику с жалобами на учащение давящих болей за грудиной в течение последних 3 месяцев (боли возникают при минимальной физической нагрузке и в покое, купируются приемом нитроглицерина в течение 5-7 минут). Из анамнеза известно, что больной в течение последних 14 лет страдает стабильной стенокардией напряжения, артериальной гипертензией с подъемом АД до 200/ 100мм рт. ст. Постоянно принимает эгилок, аспирин, кардикет. Сначала приступы возникали после длительной физической нагрузки, в течение последних 3 лет состояние больного прогрессивно ухудшалось. Курит в течение 40 лет, по 1 пачке в день; отец больного страдал ИБС, умер в 53 года от повторного инфаркта миокарда. Мать страдала гипертонической болезнью, умерла в возрасте 76 лет от ОНМК. При осмотре: состояние удовлетворительное, температура тела 36,4ºС, кожные покровы бледные, нормальной влажности. Периферические лимфатические узлы не увеличены, отеков нет. ИМТ – 26 кг/м2. Частота дыхания – 16 в мин., в легких дыхание везикулярное, проводится во все отделы, хрипов нет. Тоны сердца приглушены, ритмичные, акцент II тона над проекцией аорты, ЧСС – 70 в мин., АД – 160/90 мм рт.ст. Живот мягкий, доступный пальпации во всех отделах, печень, селезенка не увеличены. Перистальтика выслушивается. Дизурических расстройств нет. Вопросы: 1. Сформулируйте предварительный диагноз. 2. Перечислите необходимые методы обследования больного для подтверждения диагноза (план обследования). 3. Определите функциональный класс заболевания. 4. Определите тактику ведения пациента. Ответ: 1 пояснение: Правильный ответ ИБС. Стабильная стенокардия напряжения, потому, что у данного больного наблюдается характерный для стабильной стенокардии симптомокомплекс, (появление болей за грудиной, отмечается связь боли с физической нагрузкой, кратковременность боли). Купирование боли происходит при приеме нитроглицерина через 5-7 минут, т.е. отмечается быстрый и полный купирующий эффект нитроглицерин 2 пояснение: полным спектром обследования пациента со стабильной стенокардией напряжения является: регистрация ЭКГ в срочном порядке, мониторирование ЭКГ по Холтеру, общий анализ крови, уровень гликемии натощак (для выявления дополнительных факторов риска), липидный спектр (для выявления дислипидемии как дополнительного фактора риска), исследование маркеров некроза миокарда, ЭхоКГ (для оценки сократительной функции миокарда), тест с физической нагрузкой (при условии отсутствия ангинозных приступов в покое и отрицательной динамики на ЭКГ), коронарография - является «золотым» стандартом диагностики ИБС; 3 пояснение: правильный ответ - ФК IV. Функциональный класс стабильной стенокардии напряжения определяется согласно классификации Канадского сердечно-сосудистого общества. Для IV класса характерно возникновение приступов стенокардии при малейшей физической нагрузке и даже в покое. В данном случае пациент отмечает возникновение боли при минимальной физической нагрузке и в покое, боли купируются приемом нитроглицерина в течение 5-7 минут. 4 пояснение: Согласно национальным рекомендациям лечение стабильной стенокардии напряжения направлено, в первую очередь, на коррекцию факторов риска (низкокалорийная диета, контроль гликемии, назначение статинов), должно включать антитромбоцитарную терапию (аспирин, клопидогрель), антиангинальные препараты для купирования (нитроглицерин) и для профилактики приступов стенокардии (нитраты продленного действия, селективные β1 адреноблокаторы), профилактику дисфункции левого желудочка, снижение АД (ингибиторы АПФ), целесообразно рассмотреть вопрос о хирургическом лечение (баллонная ангиопластика, стентирование). Зав.кафедрой госпитальной терапии и эндокринологии, д.м.н., профессор Т.М. Черных Билет № 9 1. Инфаркт миокарда. Диагностические критерии. Тактика лечения 2 Неотложные состояния при патологии щитовидной железы (тиреотоксический криз, гипотиреоидная кома). Диагностические критерии. Тактика лечения. СИТУАЦИОННАЯ ЗАДАЧА Больная С., 36 лет, поступила в клинику с жалобами на приступы удушья до 8-10 раз в сутки, которые купируются только повторными ингаляциями «Вентолина», уменьшение времени между ингаляции бронхолитика, на одышку при незначительной физической нагрузке, затруднение выдоха, чувство заложенности в груди, затрудненное носовое дыхание, слабость.У пациентки с 4-х лет рецидивирующий риносинусит, с 5 лет частые «простуды», сопровождающиеся длительно сохраняющимся кашлем. В 7 лет прием аспирина вызвал появление крапивницы, усиление насморка, затруднение дыхания. В 25 лет после удаления полипов носа развился астматический статус. С этого момента по настоящее время получает преднизолон внутрь в поддерживающей дозе 10 мг/сут. Настоящее ухудшение состояние в течение 3-4 дней связывает с использованием мази финалгон для уменьшения боли в правом локтевом суставе.Семейный анамнез: у бабушки по материнской линии бронхиальная астма.При осмотре: состояние больной средней степени тяжести. Конституция гиперстеническая, лицо лунообразное, гирсутизм. На коже передней брюшной стенки – розовые стрии. Кожные покровы бледные, диффузный цианоз. Дыхание через нос затруднено. Дыхание шумное, хрипы слышны на расстоянии.Грудная клетка цилиндрическая с увеличением передне-заднего размера, эластичность грудной клетки снижена. Голосовое дрожание ослаблено. ЧДД – 26 в мин. При перкуссии определяется коробочный звук. Нижняя граница легких опущена на 1 ребро, подвижность нижнего легочного поля снижена. При аускультации дыхание везикулярное ослабленное, выдох удлинен, выслушиваются сухие жужжащие и дискантовые хрипы. Границы относительной тупости сердца в пределах нормы. Тоны сердца приглушены, ритмичные, акцент II тона во втором межреберье слева от грудины. Пульс ритмичный, тахикардия 100 уд. в мин., удовлетвлетворительного наполнения и напряжения. АД 140/90 мм ртутного столба. При пальпации живот мягкий, безболезненный. Анализ крови: гемоглобин – 136 г/л, лейкоциты – 8,5*109/л, эозинофилы – 12%, палочкоядерные – 3%, сегментоядерные – 65%, лимфоциты – 18%, моноциты – 2%, СОЭ – 8 мм/ч. Рентгенография органов грудной полости: повышение прозрачности легочной ткани, корни легких тяжисты, малоструктурны, расширены, умеренный пневмофиброз. ЭКГ: высокий остроконечный зубец Р в отведениях I и II, увеличение амплитуды зубца R в правых грудных отведениях (V1, 2), и амплитуда S в левых грудных отведениях (V5, 6). Вопросы: 1.Назовите клинические синдромы, выделенные у больной: 2. Какие еще обследования необходимо провести больной? 3. Сформулируйте развернутый клинический диагноз: 4. Ваша тактика лечения. Эталон ответов У больной имеются признаки бронхообструктивного синдрома: приступы удушья, чувство затрудненного дыхания на выдохе, кашель с трудноотделяемой вязкой мокротой, чувство стеснения в груди, характерный признак – уменьшение выраженности вышеперечисленных симптомов после ингаляции бронхолитика вентолина, медикаментозного синдрома Иценко-Кушинга: больная в течении 11 лет принимает преднизолон в дозе 10 мг в сутки, конституция гиперстеническая, лицо лунообразное, гирсутизм, эмфиземы легких: грудная клетка цилиндрическая с увеличением передне-заднего размера, эластичность грудной клетки снижена, голосовое дрожание ослаблено, при перкуссии определяется коробочный звук, нижняя граница легких опущена на 1 ребро, подвижность нижнего легочного поля снижена, «аспириновой триады»: непереносимость аспирина, бронхиальная астма, хронический полипозный риносинусит. Исследование мокроты (кристаллы Шарко-Лейдена, спирали Куршмана), исследование ФВД для определения степени бронхиальной обструкции, провести пробу с бронхолитиком для оценки обратимости бронхиальной обструкции (дифференциальный диагноз с ХОБЛ), консультация ЛОР-врача. 3. Бронхиальная астма аспириновая, гормонзависимая, тяжелого течения, неконтролируемая. Полипозный риносинусит. Эмфизема легких. Пульмосклероз. Медикаментозный синдром Иценко-Кушинга. Дыхательная недостаточность II степени. Больная в течение 11 лет принимает преднизолон, поступила в клинику с жалобами на приступы удушья до 8-10 раз в сутки, которые купируются только повторными ингаляциями «Вентолина», уменьшение времени между ингаляции бронхолитика, на одышку при незначительной физической нагрузке, затруднение выдоха, чувство заложенности в груди. В диагнозе указаны осложнения: медикаментозный синдром Иценко-Кушинга, дыхательная недостаточность II степени. 4. Правильный ответ В период обострения увеличить дозу системных глюкокортикостероидов с последующим постепенным снижением, назначение муколитических препаратов, бронхолитическая терапия. После купирования симптомов обострения снизить и, по возможности, отменить системные глюкокортикостероиды, назначить высокие дозы ингаляционных глюкокортикостероидов, длительно действующие β2-агонисты, β2-агонисты короткого действия «по потребности», антилейкотриеновый препарат – обязателен для лечения аспириновой БА. Зав.кафедрой госпитальной терапии и эндокринологии, д.м.н., профессор Т.М. Черных Билет № 10 1. Эндемический зоб. Клиника. Диагностика. Принципы лечения. 2. Осложнения инфаркта миокарда. Диагностические критерии. Тактика лечения СИТУАЦИОННАЯ ЗАДАЧА Больной Д., 29 лет, поступил с жалобами на удушье, затрудненное дыхание, преимущественно на выдохе, одышку, малопродуктивный кашель, чувство заложенности в груди. Впервые эпизоды затрудненного дыхания больной отметил в 12 лет после физической нагрузки, в состоянии покоя они проходили самостоятельно. Не обследовался, не лечился. С 17 до 27 лет приступов не было. В 27 лет вновь появились частые эпизоды затрудненного дыхания после физической нагрузки, при выходе на холодный воздух, на резкие запахи, которые стали сопровождаться появлением хрипов в груди. Для купирования приступов, по совету знакомых, принимал теплое питье и диазолин, приступы заканчивались кашлем с выделением небольшого количества вязкой стекловидной мокроты. Ухудшение состояния в течение последних двух суток связывает с перенесенной стрессовой ситуацией: появились приступы затрудненного дыхания, приступообразный кашель, ощущение заложенности в грудной клетке. Больной вызвал «скорую помощь» и был доставлен в клинику. Перенесенные заболевания: корь, пневмония 4 раза. Работает инженером, профессиональных вредностей нет. Вредные привычки отрицает. Семейный анамнез: у матери больного экзема, у сестры – атопический дерматит. При поступлении состояние больного тяжелое, положение вынужденное: сидит нагнувшись, опираясь на локти, одышка резко выражена, выдох удлинен, дыхание шумное, свистящее на выдохе. Кожные покровы бледные, цианоз губ. В акте дыхания участвуют вспомогательные мышцы плечевого пояса, живота, груди. Грудная клетка «раздута», с расширенными межреберными промежутками. Голосовое дрожание ослаблено. Частота дыхания до 32 в минуту. При аускультации выдох почти в 2 раза продолжительнее вдоха, масса сухих, рассеянных свистящих хрипов. Тоны сердца приглушены, акцент II тона во втором межреберье слева от грудины. Пульс ритмичный, 120 уд. в мин., удовлетворительного наполнения и напряжения. АД 140/80 мм ртутного столба. Живот при пальпации мягкий, безболезненный. Анализ крови: гемоглобин – 140 г/л, лейкоциты – 7,8*109/л, эозинофилы – 10%, палочкоядерные – 3%, сегментоядерные – 53%, лимфоциты – 24%, моноциты – 13%, СОЭ – 10 мм/ч. Вопросы: Назовите клинические синдромы, выделенные у больного: Какие еще обследования необходимо провести больному? Сформулируйте развернутый клинический диагноз. Ваша тактика лечения. Эталон ответов 1. Бронхообструктивный синдром: вынужденное положение, участие вспомогательной мускулатуры в акте дыхания, резко выраженная одышка, шумное дыхание, удлинение выдоха, сухие свистящие хрипы, усиливающиеся на выдохе; дыхательная недостаточность: увеличение ЧДД до 32 в минуту, цианоз губ, ногтевых фаланг. 2. Исследование ФВД для оценки степени бронхиальной обструкции, провести пробу с бронхолитиком для определения обратимости бронхиальной обструкции, ЭКГ, консультация аллерголога и проведение аллергологического обследования. 3.Бронхиальная астма, смешанная форма, средней тяжести, неконтролируемая. Дыхательная недостаточность II степени. Бронхиальная астма – выявлен бронхообструктивный синдром, беспокоят приступы удушья. Смешанная форма - в анамнезе многократно пневмонии, аллергические реакции на запахи. Астма средней тяжести - с 27 лет больного беспокоят частые эпизоды затрудненного дыхания после физической нагрузки, при выходе на холодный воздух, на резкие запахи, которые стали сопровождаться появлением хрипов в груди. Для купирования приступов, по совету знакомых, принимал теплое питье и диазолин, приступы заканчивались кашлем с выделением небольшого количества вязкой стекловидной мокроты. Неконтролируемая - поступил с жалобами на удушье, затрудненное дыхание, преимущественно на выдохе, одышку, малопродуктивный кашель, чувство заложенности в груди. Осложнение - дыхательная недостаточность II степени. 4.В период обострения назначить системные глюкокортикостероиды с последующим постепенным снижением дозы, муколитические препараты, бронхолитическую терапию. После купирования симптомов обострения отменить системные глюкокортикостероиды, назначить высокие дозы ингаляционных глюкокортикостероидов, длительно действующие β2-агонисты, β2-агонисты короткого действия «по потребности», физиотерапию, санаторно-курортное лечение. Зав.кафедрой госпитальной терапии и эндокринологии, д.м.н., профессор Т.М. Черных |
