Билет 1 Миокардиты. Этиология. Классификация. Диагностические критерии, принципы лечения. Хроническая болезнь почек. Клиника, диагностика, принципы лечения. Ситуационная задача
 Скачать 4.38 Mb. Скачать 4.38 Mb.
|
|
Билет № 4 1. Острая надпочечниковая недостаточность. Клиника. Диагностические критерии. Алгоритм неотложной терапии. 2. Перикардиты. Этиология, классификация, диагностические критерии, принципы лечения СИТУАЦИОННАЯ ЗАДАЧА Больной К., 50 лет, обратился к врачу с жалобами на сильный приступообразный кашель с небольшим количеством вязкой трудноотделяемой мокротой серо-зеленоватого цвета, без запаха, повышение температуры тела до 37,90С, одышку, затрудненный выдох, свистящее дыхание при незначительной физической нагрузке и при выходе на холод, повышенную утомляемость, слабость. Больной курит на протяжении 25 лет, по 1,5пачки папирос в день. Кашель, сопровождаемый выделением небольшого количества слизистой мокроты, усиливающийся при физической нагрузке, беспокоит в течение 15 лет. Последние 5 лет кашель стал малопродуктивным и надсадным, появилась одышка, ощущаемая при физической нагрузке, затруднение выдоха после физической нагрузки, при форсированном дыхании и при выходе из теплого помещения в холодное. При обострении заболевания, преимущественно в холодное время года, провоцируемое респираторной вирусной инфекцией, отмечается усиление кашля, одышки и затрудненного выдоха, отделение гнойной мокроты. При повышении температуры больной принимал аспирин, антибиотики, при усилении кашля и одышки эуфиллин и таблетки от кашля. В течении последних 7 дней самочувствие ухудшилось, когда после переохлаждения появились вышеуказанные симптомы. Работает шофером. Материально-бытовые условия хорошие. Семейный анамнез: мать 76 лет страдает гипертонической болезнью, отец умер в возрасте 70 лет от сердечно-легочной недостаточности. При осмотре общее состояние средней тяжести. Температура тела 37,70С. Телосложение нормостеническое. Кожные покровы чистые, влажные, теплые на ощупь, диффузный цианоз, цианоз губ. Периферические лимфатические узлы не пальпируются. Периферических отеков нет. Изменение ногтей в виде часовых стекол. Грудная клетка бочкообразной формы, межреберные промежутки расширены. Обе половины грудной клетки участвуют равномерно в акте дыхания. Голосовое дрожание ослаблено. При сравнительной перкуссии над легкими коробочный звук. Подвижность нижнего легочного края по средней подмышечной линии ±2 см, по среднеключичной и по лопаточной линиям ±1 см. При аускультации легких высушивается жесткое дыхание, сухие рассеянные свистящие хрипы. Резко удлиненный выдох. ЧД 25-26 в 1 минуту. Верхушечный толчок не пальпируется. Границы относительной сердечной тупости: правая - на 1,0см вправо от правого края грудины, верхняя – на уровне нижнего края III ребра, левая - по среднеключичной линии. Сердечные тоны ритмичные, приглушенные, выслушивается акцент II тона над легочной артерией. Пульс – 92 удара в 1 минуту, ритмичный, удовлетворительного наполнения и напряжения. А/Д – 150/90 мм рт.ст. Живот обычной формы, активно участвует в акте дыхания. При поверхностной пальпации живот мягкий, безболезненный. При глубокой методической пальпации по Образцову – Стражеско – Василенко сигмовидная, слепая, ободочная кишки нормальных размеров, безболезненные. Нижний край печени пальпируется у края реберной дуги, гладкий, мягкий, безболезненный. Размеры печени по Курлову 10*9*8. Селезенка не увеличена, не пальпируется. Общий анализ крови: Hb 150 г/л Эритроциты 5,1*1012/л Лейкоциты 11,3* 109 /л Нейтрофилы палочкоядерные 10% Нейтрофилы сегментоядерные 62% Лимфоциты 27% Моноциты 4% СОЭ 28 мм/час Анализ мокроты: слизисто-гнойная, вязкой консистенции, лейкоциты 50-60 в поле зрения, эритроцитов, эозинофилов, атипических клеток и ВК нет. Рентгенография органов грудной клетки: грудная клетка в переднезаднем размере расширена, низкое стояние купола диафрагмы, повышенная прозрачность легочной ткани, увеличение ретростернального пространства, усиление бронхо-легочного рисунка, выбухание ствола легочной артерии на левом контуре тени сердца, корни легких растянуты, кардиомегалия. Посев мокроты: Обнаружен рост Streptococcus pneumonia, высокочувствительного к ампициллину, эритромицину. Бронхоскопия: слизистая оболочка трахеи и бронхов гиперемирована, отечна, легко ранима, на ее поверхности небольшое количество слизистого секрета, складки сглажены. ФВД до ингаляции: ЖЕЛ – 78%, ОФВ1 – 45%, МОС75 – 56%, МОС50 – 53%, МОС25 – 45%, ПОС – 54% от должных величин. ФВД после ингаляции беротеком: ЖЕЛ – 87%, ОФВ1 – 56%, МОС75 – 68%, МОС50 – 65%, МОС25 – 58%, ПОС – 65% от должных величин. ЭКГ: признаки гипертрофии правого желудочка, правого предсердия и левого желудочка. Вопросы 1. Сформулируйте диагноз 2. Укажите наиболее полный перечень данных, свидетельствующих о данном диагнозе. 3. Определите объем исследований, необходимый для подтверждения диагноза и уточнения степени тяжести заболевания. 4. Какие данные физикального и инструментального обследования свидетельствуют о бронхиальной обструкции? 5. Определите необходимый объем терапии у этого больного. Эталон ответов: 1. ХОБЛ II, обострение. Эмфизема легких. Пульмосклероз. Дыхательная недостаточностьII. Установление диагноза основано на выявлении длительного кашлевого анамнеза, факторов риска, признаков профессионального заболевания, на выявлении характерных клинических симптомов бронхиальной обструкции. Исследование ФВД позволяет выявить обструктивный тип нарушений легочной вентиляции. Характерным является выявление признаков эмфиземы легких при объективном исследовании и рентгенологических ее признаков. III степень тяжести ХОБЛ установлена на основании выраженности клинических признаков и изменений функциональных показателей внешнего дыхания. Диагноз хронического легочного сердца установлен на основании клинических признаков легочной гипертензии, клинических и ЭКГ признаков гипертрофии правого желудочка, объективных данных дилатации правых отделов сердца и рентгенологических признаков легочного сердца. Отсутствие клинических симптомов правожелудочковой недостаточности кровообращения свидетельствует о компенсированной стадии ХЛС. 2. Наиболее полным перечнем данных, свидетельствующих о данном диагнозе является длительный анамнез курильщика, кашлевой анамнез, клинические субъективные и объективные данные бронхиальной обструкции, объективные и рентгенологические признаки эмфиземы и легочного сердца, ЭКГ и Эхо-КГ признаки гипертрофии миокарда правых отделов сердца, клинические проявления легочной гипертензии, нарушение легочной вентиляции по обструктивному типу, лабораторные показатели крови и мокроты, свидетельствующие о воспалительном процессе. 3. Необходимым объемом исследований, для подтверждения диагноза и уточнения степени тяжести заболевания являются лабораторные исследования крови и мокроты, исследования функции внешнего дыхания, бронходилатационный тест, рентгенография органов грудной клетки, ЭКГ, ЭхоКГ, допплер – ЭхоКГ, пульсоксиметрия, определение газового состава крови. 4. Следующие физикальные и инструментальные обследования свидетельствуют о бронхиальной обструкции: удлиненный выдох, сухие рассеянные свистящие хрипы на выдохе, снижение скоростных показателей внешнего дыхания ОФВ1, индекса Тиффно, МОС25-75, ПОС, повышение остаточного объема легких ООЛ и общей емкости легких ОЕЛ. 5. Правильный ответ «Д». Основными направлениями лечения больного ХОБЛ являются применение бронхолитиков короткого (беродуал или атровент), пролонгированного (спирива или форадил) действия, уменьшающие обструкцию и улучшающие проходимость дыхательных путей; применение ГКС перорально или ингаляционно больному с частыми обострениями ХОБЛ и при снижении ОФВ1<50% от должных величин, применение оксигенотерапии с целью коррекции дыхательной недостаточности. Проведение антибактериальной терапии показано при обострении ХОБЛ инфекционнго происхождения и направлено на подавление частых бактериальных агентов. Применение теофиллинов, диуретиков, антагонистов кальция, ингибиторов АПФ, периферических вазодилататоров, дезагрегантов, антикоагулянтов с целью снижения легочной гипертензии. Зав.кафедрой госпитальной терапии и эндокринологии, д.м.н., профессор Т.М. Черных Билет № 5 1. Врожденные пороки сердца. Классификация, диагностика. Принципы ведения пациентов 2.Феохромоцитома Клиника. Диагностика. Тактика лечения СИТУАЦИОННАЯ ЗАДАЧА Больной А., 67 лет обратился в поликлинику с жалобами на выраженную одышку при малейшей физической нагрузке и в покое, чувство нехватки воздуха, кашель малопродуктивный периодически с отделением вязкой мокроты, затрудненный выдох, свистящее дыхание, ощущение заложенности в груди, отеки голеней и стоп, общую слабость. Из анамнеза известно, что больной курит на протяжении 34 лет по 1-2 пачки в день. 20 лет назад появился кашель с выделением небольшого количества слизистой мокроты, преимущественно по утрам, после физических нагрузок. Около 15 лет назад появилась одышка вначале при выраженной, потом при обычной физической нагрузке, ощущение затрудненного дыхания, свистящего дыхания на выдохе, усиливающееся при форсированном дыхании и вдыхании холодного сырого воздуха. Кашель стал приступообразным и малопродуктивным со скудным выделением вязкой мокроты. В период ОРВИ, холодное время года, при воздействии тяжелой физической нагрузки усиливались выше названные респираторные симптомы заболевания. А также повышалась температура тела, появлялась гнойная мокрота. При обострении заболевания больной получал неоднократное стационарное и амбулаторное лечение. Принимал ингаляции аэрозоля беротека для купирования затрудненного дыхания, при усилении кашля бромгексин и коделак, при повышении температуры и появлении гнойной мокроты антибиотики. Последние три года состояние ухудшилось, появились одышка в покое, сердцебиение, отеки на нижних конечностях, усилилась утомляемость, резко снизилась работоспособность. Работал железнодорожником. Материально-бытовые условия хорошие. Аллергологический анамнез не отягощен. При осмотре общее состояние средней тяжести. Температура тела 37,2°С. Телосложение нормостеническое. Отмечается пульсация шейных вен, пульсация в эпигастральной области у мечевидного отростка. Кожные покровы диффузно цианотичные, акроцианоз, цианоз губ. Кожные покровы пальцев и кистей рук холодные на ощупь. Изменение ногтей в виде часовых стекол, концевых фаланг кистей в виде барабанных палочек. Периферические отеки голеней и стоп. Периферические лимфатические узлы не пальпируются. Грудная клетка бочкообразной формы, межреберные промежутки расширены. При сравнительной перкуссии над легкими коробочный звук. Подвижность нижнего легочного края по средней подмышечной линии ±1,5см, по среднеключичной и лопаточной линиям ±1см. При аускультации легких выслушивается ослабление дыхания, рассеянные сухие свистящие хрипы, в задненижних отделах влажные незвучные, мелкопузырчатые хрипы. Выдох резко удлинен. ЧД=25-26 в 1 минуту. Верхушечный толчок не пальпируется. Границы относительной сердечной тупости: правая – на 2,0см вправо от правого края грудины, верхняя – на уровне IIIребра, левая – на 1,0см влево от срединно-ключичной линии. Сердечные тоны ритмичные приглушенные, акцент IIтона над легочной артерией. Ps – 100 в 1 минуту, ритмичный, удовлетворительного наполнения и напряжения. Живот обычной формы, участвует в акте дыхания. При поверхностной пальпации живот мягкий, безболезненный. При глубокой пальпации сигмовидная, слепая, ободочная кишки безболезненны, нормальных размеров. Нижний край печени пальпируется ниже реберной правой дуги на 4-5см, плотный, гладкий, безболезненный. Размер печени по Курлову 17×15×10см. Селезенка не пальпируется. Общий анализ крови: гемоглобин – 156 г/л, эритроциты 5,2·10¹²/л, лейкоциты – 8,2·109/л, палочкоядерные нейтрофилы – 56%, лимфоциты – 30%, моноциты – 2%, СОЭ – 13 мм/час. Анализ мокроты: слизистая, вязкой консистенции, лейкоциты 10-15 в поле зрения, эритроцитов, атипичных клеток и ВК нет. Рентгенография органов грудной клетки: грудная клетка расширена в переднезаднем размере, низкое стояние купола диафрагмы, усиление легочного рисунка корней легких, обеднение сосудистыми тенями периферических отделов, корни легких тяжисты, малоструктурны, снижение пневматизации в нижних отделах легких, выбухание конуса легочной артерии, кардиомегалия. ЭКГ-признаки гипертрофии миокарда правого желудочка и предсердия, левого желудочка. ФВД: ЖЕЛ – 77%, ОФВ1 – 47%, МОС75 – 60%, МОС50 – 51%, МОС25 – 43%, ПОС – 53% от должных величин. Пульсоксиметрия – насыщение крови кислородом (SaO2) составляет ниже 88%. Вопросы: 1. Сформулируйте диагноз: 2. Укажите наиболее полный перечень данных, свидетельствующих о данном диагнозе: 3. Определите объем исследований, необходимый для подтверждения диагноза и уточнения степени тяжести заболевания: 4. Какие данные физикального и инструментального обследований свидетельствуют о компенсированном легочном сердце? 5. Определите необходимый объем терапии у этого больного. Эталон ответов: 1. ХОБЛ III ст., обострение. Эмфизема легких. Пульмосклероз. Хроническое легочное сердце, стадия декомпенсации. Дыхательная недостаточность III ст.Установление диагноза основано на выявлении: длительного кашлевого анамнеза, факторов риска (курение, профессиональный фактор), в анамнезе частых респираторных заболеваний, признаков прогрессирования заболевания и усугубления респираторных симптомов при физической нагрузке, присоединении бронхолегочной инфекции. Установление диагноза основано на выявлении характерных симптомов бронхолегочной обструкции: затрудненного выдоха, свистящего дыхания, экспираторной одышки, малопродуктивного кашля, сухих рассеянных свистящих хрипов, хорошо слышимых на выдохе. Исследование ФВД позволяет выявить обструктивный тип нарушений легочной вентиляции (снижение скоростных показателей внешнего дыхания и индекса Тиффно). Характерным является выявление признаков эмфиземы легких при объективном исследовании и рентгенологических ее признаков. IIIстепень тяжести ХОБЛ установлена на основании выраженности клинических признаков и изменений основных функциональных показателей.Диагноз хронического легочного сердца установлен на основании клинических признаков легочной гипертензии, клинических и электрокардиографических признаков гипертрофии правого желудочка, объективных данных дилатации правых отделов сердца и рентгенологических признаков легочного сердца. Выявление субъективных и объективных клинических симптомов хронической сердечной недостаточности II Б стадии с преимущественной правожелудочковой недостаточностью указывают на декомпенсированную стадию хронического легочного сердца. 2. Наиболее точным перечнем данных, свидетельствующих о данном диагнозе являются: анамнез курения, клинические симптомы хронического обструктивного бронхита, объективные данные бронхиальной обструкции и эмфиземы легких, результаты обструктивных нарушений легочной вентиляции, клинические проявления хронического легочного сердца и правожелудочковой сердечной недостаточности, рентгенологические признаки эмфиземы легких и легочного сердца, ЭКГ-признаки гипертрофии миокарда правых отделов сердца, ЭХО-признаки дилатации правых отделов сердца, снижение оксигенации крови при пульсоксиметрии. 3. Необходимым объемом исследований для подтверждения диагноза является: клиническое исследование крови, цитологическое и бактериологическое исследование мокроты, исследования ФВД, бронходилатационный тест, свидетельствующий о неполной обратимости бронхиальной обструкции; рентгенография легких, выявляющая признаки эмфиземы легких и легочного сердца; ЭКГ, ЭхоКГ, выявляющие признаки гипертрофии и дилатации правых отделов сердца, УЗИ органов брюшной полости, выявляющее признаки правожелудочковой недостаточности, пульсоксиметрия, определяющая снижение SaO2 в крови, определение газового состава крови. 4.Следующие данные физикального и инструментального обследований, свидетельствуют о хроническом легочном сердце: данные объективных исследований, результатов рентгенографии грудной клетки, данные ЭКГ исследования и результаты ЭхоКГ. 5. Основными направлениями лечения ХОБЛ являются: применение бронхолитиков короткого и пролонгированного действия, улучшающие проходимость дыхательных путей и уменьшающие бронхиальную обструкцию; применение ГКС перорально или ингаляционно больному с частыми обострениями ХОБЛ и при снижении ОФВ1˂50% от должных величин; применение муколитиков, уменьшающих вязкость мокроты и улучшающих мукоцилиарный клиренс; применение оксигенотерапии с целью коррекции дыхательной недостаточности. Применение диуретиков, антагонистов кальция, ингибиторов АПФ, периферических вазодилататоров, дезагрегантов, антикоагулянтов показано с целью снижения легочной гипертензии и устранения правожелудочковой сердечной недостаточности. Зав.кафедрой госпитальной терапии и эндокринологии, д.м.н., профессор Т.М. Черных Билет № 6 1. Болезнь и синдром Иценко- Кушинга. Клиника. Диагностика. Тактика лечения 2. ИБС. Классификация. Диагностические критерии. Тактика лечения. СИТУАЦИОННАЯ ЗАДАЧА Больная К., 56 лет, обратилась за медицинской помощью в связи с появлением болей за грудиной, с иррадиацией в область левой лопатки, возникающих при эмоциональных переживаниях, физической нагрузке (при подъеме на 4 лестничных пролета), сопровождающиеся одышкой. Боль проходит после прекращения нагрузки через 2 минуты. Появление боли отмечает в последние 3 месяца. Пациентка курила по 10 сигарет в день в течение 20 лет, последние 8 лет не курит. В течение последних 15 лет отмечает подъемы артериального давления до 170/110 мм рт.ст., регулярно антигипертензивные препараты не принимает, при субъективно ощущаемых подъемах АД (головная боль в затылочной области), принимает 1 таблетку нифедипина. В течение 3 мес отмечает умеренную жажду, сухость во рту. Семейный анамнез: Отец и мать пациентки живы, отец страдает АГ, год назад перенес ОНМК, мать страдает стенокардией. В гинекологическом анамнезе – 5 лет менопауза. При осмотре: состояние удовлетворительное, температура тела 36,7ºС, кожные покровы обычной окраски, нормальной влажности. Периферические лимфатические узлы не увеличены, отеков нет. Пациентка повышенного питания, ИМТ – 32,6 кг/м2. Частота дыхания – 20 в мин., в легких дыхание везикулярное, проводится во все отделы, хрипов нет. Тоны сердца приглушены, ритмичные, акцент II тона над аортой, ЧСС – 82 в мин., АД – 164/92 мм рт.ст. Живот мягкий, доступный пальпации во всех отделах, печень, селезенка не увеличены. Дизурических явлений нет. В общем анализе крови: гемоглобин – 134 г/л; Эритроциты – 4,2 млн.; гематокрит – 42%; лейкоциты – 6,2 тыс.; п/я – 2%; с/я – 72%; лимфоциты – 18%; эозинофилы – 2%; моноциты – 6%; СОЭ – 10 мм/ч. В биохимическом анализе крови: глюкоза – 5,8ммоль/л; креатинин – 0,0134ммоль/л; общий билирубин – 20ммоль/л, общий холестерин – 6,2ммоль/л; ХС ЛПНП - 3,2ммоль/л, триглицериды – 2,1 ммоль/л. ЭКГ: Больная К., 56 лет 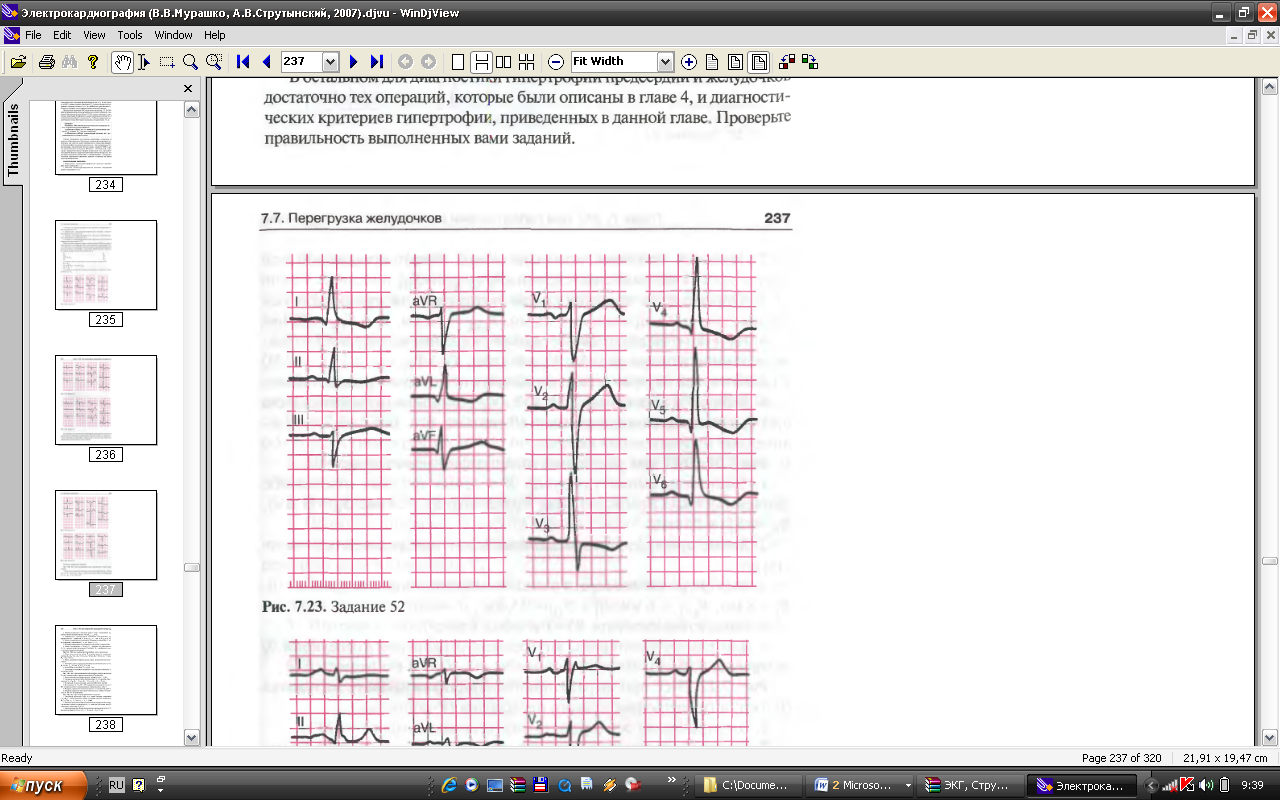 Проба с физической нагрузкой на тредмиле: Выполнена нагрузка 5 МЕТ. Общее время нагрузки – 4 мин.16сек. ЧСС от 86 до 120 в мин. АД от 152/86 до 190/100 мм рт.ст. Проба прекращена из-за усталости больной. Ишемических изменений ST не зарегистрировано. Реакция на нагрузку по гипертоническому типу. Заключение: Проба не доведена до диагностических критериев ишемии. Толерантность к физической нагрузке средняя. Вопросы: 1. Сформулируйте предварительный диагноз: 2. Выберите наиболее полный список факторов риска развития ИБС у данной больной: 3. Определите функциональный класс данного заболевания: 4. Тактика лечения: Ответ: 1 ИБС. Стабильная стенокардия напряжения, потому, что у данной больной наблюдается характерный для стабильной стенокардии симптомокомплекс, (появление болей за грудиной, с иррадиацией в область левой лопатки, боль сопровождаются одышкой. Отмечается связь боли с эмоциональным переживанием, физической нагрузкой кратковременность боли). Купирование боли происходит самостоятельно после прекращения нагрузки, или при приеме нитроглицерина через 2 минуты, т.е. отмечается быстрый и полный купирующий эффект нитроглицерина. На ЭКГ отмечается гипертрофия левого желудочка, признаков острой ишемии и некроза нет. 2 пояснение: Правильный ответ артериальная гипертензия, гиперхолестеринемия, гипергликемия, ожирение, курение, отягощенная наследственность, так как в этом варианте представлен наиболее полный список факторов риска ИБС, имеющихся у больной. Наследственный анамнез отягощен (мать страдает стенокардией, у отца ГБ), курение, дислипидемия (ОХ– 6,2ммоль/л, ХС ЛПНП- 3,2ммоль/л, ТГ– 2,1 ммоль/л), артериальная гипертензия (в течение последних 15 лет отмечает подъемы артериального давления до 170/110 мм рт.ст.), ожирение I степени (ИМТ – 32,6 кг/м2), нарушение толерантности у углеводам ( в течение 3 месяцев отмечает умеренную жажду, сухость во рту, гипергликемия 5,8 ммоль/л). 3 пояснение: правильный ответ ФК II. Функциональный класс стабильной стенокардии напряжения определяется согласно классификации Канадского сердечно-сосудистого общества. Для II класса характерно легкое ограничение привычной физической нагрузки, приступы возникают при ходьбе по ровной местности более 500 метров, подъеме по лестнице на несколько этажей, вероятность приступа увеличивается в холодную погоду, при эмоциональном возбуждении, после еды, в первые часы пробуждения. В данном случае пациентка отмечает возникновение боли при эмоциональных переживаниях, физической нагрузке (при подъеме на 4 лестничных пролета). 4 пояснение: Правильный ответ: низкокалорийная диета, контроль гликемии, контроль липидов, снижение массы тела, нитраты, β- блокаторы, ингибиторы АПФ, аспирин. . Согласно национальным рекомендациям лечение стабильной стенокардии напряжения направлено, в первую очередь, на коррекцию факторов риска (низкокалорийная диета, контроль гликемии, статины), должно включать антитромбоцитарную терапию (аспирин, клопидогрель), антиангинальные препараты для купирования (нитроглицерин) и для профилактики приступов стенокардии (нитраты продленного действия, селективные β1 адреноблокаторы, блокаторы кальциевых каналов), профилактику дисфункции левого желудочка, снижение АД (ингибиторы АПФ). Зав.кафедрой госпитальной терапии и эндокринологии, д.м.н., профессор Т.М. Черных |
