Билеты - пвб, экз. Билет 1 Понятие о болезни. Компенсированная и декомпенсированная стадии болезни
 Скачать 0.93 Mb. Скачать 0.93 Mb.
|
|
Микроскопическое исследование. Микроскопическое исследование кала дает возможность определить мельчайшие остатки пищи, по которым можно судить о степени ее переваривания. При микроскопии выявляются отделяющиеся в просвет кишечника клеточные элементы: лейкоциты, эритроциты, макрофаги, кишечный эпителий, опухолевые клетки, а также небольшие комочки слизи; наконец, при микроскопии обнаруживаются яйца гельминтов и паразитирующие в кишечнике простейшие. Билет №40. 1) Виды перкуссии: тихая и громкая перкуссия, когда следует использовать тихую, когда-громкую. Сравнительная и топографическая перкуссия легких. Задачи, техника выполнения. - Различают громкую перкуссию (с нормальной силой перукторного удара), а также тихую и тишайшую перкуссию (пороговую). Для выявления глубоко расположенных в легких патологических очагов используют громкую перкуссию, поверхностно расположенных - тихую; ею определяют границы и размеры разных органов - легких, печени, сердца; для определения абсолютной тупости сердца используют тишайшую перкуссию. Для этого перкуссию ведут 3-м пальцем правой руки по поверхности согнутого во 2-й фаланге под прямым углом 3-го пальца левой руки, который устанавливается перпендикулярно поверхности грудной клетки, прилегая к ней только мякотью концевой фаланги (палец-плессиметр). - Сравнительная перкуссия применяется для определения характера патологических изменений в легких и плевральной полости и используется для диагностики целого ряда бронхолегочных синдромов (см. ниже). Техника сравнительной перкуссии имеет ряд особенностей. Проводят сравнение характера перкуторных звуков, полученных на симметричных участках грудной клетки. Наносят перкуторные удары средней силы или применяют громкую перкуссию. Громкость перкуторного звука может меняться в зависимости от толщины подкожной клетчатки, степени развития мускулатуры, глубины расположения патологического процесса и других причин. Перкуссия проводится по межреберьям. Вначале перкутируют надключичные перкуторные зоны, поочередно справа и слева. Палец-плессиметр при этом располагают над ключицей и параллельно ей. Затем наносят перкуторные удары по ключице, используя ее в качестве плессиметра. Далее перкутируют в первом, втором и третьем межреберье справа и слева по срединно-ключичной линии. Ниже уровня III межреберья слева расположена сердечная тупость, поэтому дальнейшее исследование проводят лишь в нижних отделах правой половины грудной клетки. Перкутируют в четвертом и пятом межреберьях справа, сравнивая звуки между собой, а при необходимости с перкуторными звуками в других межреберьях. Больной стоит или сидит, руки опущены вдоль туловища, мышцы не напряжены, дыхание ровное и неглубокое. Врач проводит перкуссию, как правило, стоя справа от пациента. Палец-плессимстр располагается параллельно ходу ребер. При перкуссии области подмышечных областей удобно ставить палец-плессиметр ниже границы во лосистой части, а затем вместе с кожной складко смещать его вверх. Вначале перкутируют надлопаточные области, для чего палец-плессиметр устанавливают несколько выше ости лопатки и параллельно ей, наносят перкуторные удары последовательно справа и слева При этом больной стоит, опустив руки вдоль туловища, мышцы не напряжены. Затем перкутируют межлопаточные области. Палец-плессиметр располагается параллельно позвоночнику у края лопаток, последовательно справа и слева. Руки больного просят скрестить на груди, положив ладони на плечи, при этом лопатки расходятся, расширяя межлопаточное пространство. Далее перкутируют подлопаточные области. Па- лец-плессиметр располагается горизонтально ниже угла лопатки, поочередно справа и слева (в). При этом руки больного опущены вдоль туловища, мышцы расслаблены. - Топографическая перкуссия. В норме перкуторный звук над легочной тканью самый ясный во всем организме, носит название легочного. Эмфизематозные изменения, повышение воздушности легочной ткани приводят к появлению коробочного перкуторного звука. Он громче ясного легочного звука, носит оттенок тимпанита. Если легкое содержит воздушную полость больших размеров, которая сообщается с окружающей средой через естественный дренаж в виде бронха, звук над этой полостью будет тимпаническим. Если полость имеет значительные размеры, звук над ней приобретает металлический оттенок. Патологические образования, приводящие к снижению воздушности легочной ткани (например, за счет воспалительного экссудата, опухолевого очага, зон пневмосклероза, поджатия легкого за счет накопления экссудата или транссудата в плевральной полости) дают притупленный, менее ясный звук. Накопление жидкости воспалительного характера или крови в плевральной полости изменяет перкуторный звук на тупой. Аналогичный перкуторный звук появляется при крупозной пневмонии в случае заполнения легочной ткани воспалительным экссудатом над полостью, содержащей гной. При топографической перкуссии проводятся определение высоты стояния верхушек легких над ключицами, нижних границ легких, подвижность легочного края. Верхние границы легких. Как правило, спереди верхушки выступают над ключицами на 3–4 см, сзади верхняя граница легких соответствует уровню остистого отростка VII шейного позвонка. Поля Кренига – зона легочного перкуторного звука, соответствующая проекции верхушек легких. Среднее значение величины полей Кренига составляет 6–7 см соответственно медиально и латерально от середины трапециевидной мышцы. Нижние границы легких. Нижние границы легких определяют по топографическим линиям, перкутируя сверху вниз, до изменения ясного легочного звука в тимпанический, тупой или притупленный. Учитывают границы, соответствующие парастернальной, средне-ключичной, передней, средней и задней подмышечным, лопаточной и околопозвоночной линиям. В норме границы нижнего края левого и правого легкого совпадают по всем линиям, за исключением парастер-нальной и срединноключичной (здесь для левого легкого нижняя граница не определяется, поскольку в этой области к грудной стенке прилежит сердце). Для правого легкого по парастернальной линии нижняя граница проходит по V межреберью, а по срединноключичной соответствует VI ребру. Остальные границы совпадают для обоих легких и определяются соответственно топографическим линиям по VII, VIII, IX, X ребрам. По околопозвоночной линии нижняя граница легких соответствует остистому отростку XI грудного позвонка. Подвижность нижних границ легких определяют по трем топографическим линиям: срединноключичной, средней подмышечной и лопаточной, на вдохе, на выдохе и суммарную. Полученные значения колеблются от 2 до 4 см (в норме), соответственно, суммарные значения достигают 4–8 см по каждой топографической линии. Подвижность правого и левого легкого в норме совпадает. 2) Аускультация сердца. IV тон сердца, его происхождение (у здорового человека). Выслушивание патологического IV тона, клиническое значение его обнаружения. При выслушивании сердца необходимо соблюдать общие и частные правила. Общие правила такие же, как и при аускультации легких. Частные правила сводятся к следующему. Врач располагается с правой стороны пациента так, чтобы можно было свободно и правильно приложить фонендоскоп (стетоскоп) к местам выслушивания. Выслушивание производится в горизонтальном (лежа на спине, на левом боку) и вертикальном (если позволяет состояние) положениях больного. Это дает возможность лучше выслушивать звуковые явления, возникающие в сердце при различных клапанных пороках. Чтобы устранить звуковые явления со стороны легких, которые могут исказить результат обследования, больной во время аускультации должен задержать дыхание. Однако долго он это делать не может; процедуру приходится повторять. 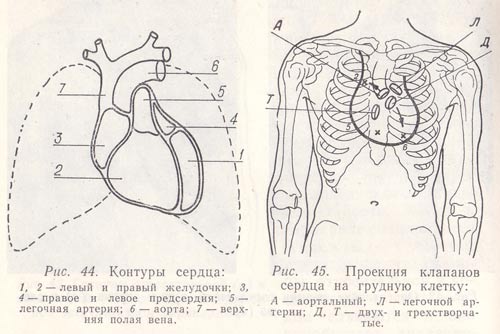 Рис. 45. Проекция клапанов сердца на грудную клетку: А – аортальный; Л – легочной артерии; Д, Т – двух- и трехстворчатые. Иногда звуковые явления сердца резко изменяются после физической нагрузки. Поэтому при аускультации больному (если позволяет его состояние) предлагают сделать несколько приседаний, подняться по лестнице, пройтись по кабинету, палате и т. д. Нередко это способствует обнаружению важных в диагностическом отношении изменений звуковых явлений сердца. Сердце не следует выслушивать поспешно. При поспешном обследовании редко можно получить достоверную аускультативную картину. Вместе с тем слишком продолжительная аускультация ведет к утомлению слуха и снижению эффективности выслушивания. Выслушивание нужно проводить с периодическими паузами, что дает оптимальный эффект. Первый этап выслушивания всегда должен быть аналитическим, расчленяющим аускультативную симптоматику на фрагменты. Вначале нужно сосредоточить внимание на тонах сердца (на первом, затем на втором), далее — на систолической и в заключение — на диастолической паузах. На основании полученных данных необходимо дать комплексную оценку мелодии сердца. Выделяют 5 основных точек аускультации: Первая точка - митральный клапан - область верхушечного толчка. Вторая точка - аортальный клапан - второе межреберье справа от грудины. Третья точка - клапан лёгочной артерии - второе межреберье слева от грудины. Четвёртая точка - трёхстворчатый клапан - основание мечевидного отростка грудины. Пятая точка - точка Боткина-Эрба - место прикрепления третьего и четвёртого рёбер слева от грудина. Звуковые явления, выслушиваемые в данной точке, преимущественно обусловлены деятельностью аортального клапана. ШУМЫ СЕРДЦА -Функциональный систолический шум -Систолический шум в первой точке при недостаточности митрального клапана на фоне мерцательной аритмии -Сочетание систолического и диастолического шумов во второй точке при сочетанном пороке аортального клапана. НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА -Систолический шум в первой точке при недостаточности митрального клапана на фоне мерцательной аритмии --Систолический шум на верхушке при поражении сосочковой мышцы левого желудочка. Запись на верхушке сердца -Мягкий функциональный систолический шум у больного с подклапанной митральной недостаточностью -Систолический шум в первой точке при недостаточности митрального клапана -Систолический шум в первой точке при недостаточности митрального клапана и стенозе устья аорты -Систолический шум в первой точке при недостаточности митрального клапана. Расщепление второго тона МИТРАЛЬНЫЙ СТЕНОЗ -Диастолический шум в первой точке при митральном стенозе и мерцательной аритмии, ритм перепела СТЕНОЗ УСТЬЯ АОРТЫ -Систолический шум во второй точке при стенозе аорты_1 -Систолический шум во второй точке при стенозе аорты_2 -Систолический шум во второй точке при стенозе аорты_3 СТЕНОЗ УСТЬЯ ЛЁГОЧНОЙ АРТЕРИИ -Систолический и диастолический шумы у пациента со стенозом устья лёгочной артерии КОАРКТАЦИЯ АОРТЫ -Систолический шум при коарктации аорты НЕДОСТАТОЧНОСТЬ КЛАПАНА АОРТЫ -Диастолический шум во второй точке при недостаточности клапана аорты КОМБИНИРОВАННЫЙ АОРТАЛЬНЫЙ ПОРОК -Сочетание систолического и диастолического шумов во второй точке при комбинированном пороке аортального клапана СИСТОЛИЧЕСКИЙ ФУНКЦИОНАЛЬНЫЙ ШУМ -Систолический шум на лёгочной артерии при вегето-сосудистой дистонии (функциональный шум) НЕДОСТАТОЧНОСТЬ ТРИКУСПИДАЛЬНОГО КЛАПАНА -Систолический шум при трикуспидальной недостаточности МЕРЦАТЕЛЬНАЯ АРИТМИЯ -Мерцательная аритмия (тахисистолическая форма) -Мерцательная аритмия (брадисистолическая форма) ПАРОКСИЗМАЛЬНАЯ НАДЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ -Пароксизмальная наджелудочковая тахикардия -Синусовая тахикардия СИНУСОВАЯ АРИТМИЯ -Тоны сердца на фоне дыхательной аритмии. IV тон - это низкочастотный звук, возникающий перед 1 тоном (в пресистоле). Некоторые авторы предпочитают термин «предсердный тон», подчеркивая тем самым связь IV тона с сокращением предсердии. Громкий IV тон в сочетании с I и II тоном обусловливает трехтактный ритм, называемый предсердным или пресистолическим галопом. Аускультативная характеристика IV тона дана П.Потэном еще в 1867 г: «... этот тон более глухой, чем нормальные тоны. Скорее это толчок (удар), отчетливая пульсация, чем тон. Когда ухо прикладывается к грудной клетке, то скорее осязаешь этот феномен, чем слышишь его». Это описание великого французского клинициста настолько точно, что не нуждается в дополнении и в наше время. Действительно, IV тон, распознаваемый при аускультации, - это глухой звук перед I тоном, который выслушивается воронкой стетоскопа без надавливания на грудную клетку. Он обычно выявляется у лиц пожилого возраста, громкость его усиливается в положении лежа, иногда сразу же после полуповорота на левый бок. IV тон может быть связан как с правым, так и с левым сердцем. Левосторонний IV тон лучше выслушивается на выдохе в области верхушки сердца и здесь нередко совпадает с пальпируемым толчком. Правосторонний IV тон громче у левого нижнего края грудины, на выдохе он усиливается и удаляется от I тона. Все пробы, оказывающие влияние на III тон, аналогичным образом изменяют и IV тон. Следовательно, уменьшение венозного притока или усиление вагусных влияний приводит к тому, что IV тон перестает выслушиваться, а на ФКГ этому соответствует удлинение интервала P-IV тон, когда IV тон становится предсердным компонентом I тона. Происхождение. Комплексная регистрация наружной и интракардиальной ФКГ, ЭКГ, верхушечной ЭКГ, давления в предсердиях и желудочках выявляет очень низкочастотные и слабые звуки, возникающие с началом сокращения предсердий (через 0.09-0.12 с от начала Р на ЭКГ). Эти звуки регистрируются только внутри полости предсердий и представляют собой неслышимую часть предсердного тона, которая не выслушивается ухом и не записывается на обычной наружной ФКГ. Слышимая часть предсердного тона начинается позже - через 0.16 с от начала зубца Р, т.е. через 0.04 с после появления невыслушиваемых колебаний. Эта часть IV тона на интракардиальной ФКГ регистрируется в полости желудочков, а на наружной ФКГ дает небольшую вибрацию, которая совпадает с пальпаторно определяемым толчком в области верхушки сердца. При инструментальном исследовании выслушиваемый IV тон и толчок возникают одновременно с вершиной волны «а» на верхушечной кардиограмме и с небольшим увеличением левого желудочка по кинетокардиограмме. Эти корреляции позволяют считать, что слышимая часть IV гона связана главным образом с быстрым заполнением желудочков, обусловленным систолой предсердий и возникновением вибраций кардиогемической системы, которые являются источником слабого низкочастотного звука. В нормальном сердце этот звук возникает в самом конце диастолы, но выслушивается крайне редко, так как сливается с 1 тоном. На ФКГ IV тон часто регистрируется в виде маленькой низкочастотной вибрации за 0.05-0.14 с до максимальных колебаний I тона. Вероятность выслушивания IV тона возрастает при увеличении его интенсивности или при удалении от I тона. Зависимость IV тона от возраста, симпатических влияний, гипердинамии и гиперволемии такая же, как у HI тона. Следовательно, ускорение и увеличение кровотока через предсердие при физическом и эмоциональном стрессе, беременности, тиреотоксикозе, анемии способствуют появлению более громкого и выслушиваемого IV тона у людей, не имеющих патологии сердца. При болезнях сердца могут возникать условия, способствующие появлению патологического IV тона. О желудочковом происхождении IV тона говорит также отсутствие левостороннего IV тона при митральном стенозе, когда при гипертрофии левого предсердия и повышении в нем давления исключается быстрое заполнение левого желудочка из-за обструкции его пути притока. Доказательством роли систолы предсердий в возникновении IV тона является факт его исчезновения при возникновении мерцательной аритмии. 3) Синдром портальной гипертензии. Клиническая и лаб-инструм.диагностика. Синдром портальной гипертензии не является самостоятельным заболеванием. Характеризуется рядом специфических клинических проявлений и встречается при некоторых внутренних болезнях. При этом в основе происходящих в организме изменений лежит повышение давления в системе воротной вены. В соответствии с уровнем препятствия для оттока крови по системе воротной вены и характером патологического процесса, вызвавшего это препятствие, различают четыре основные формы синдрома портальной гипертензии: предпеченочную (допеченочную), внутрипеченочную, надпеченочную и смешанную. ФОРМЫ СИНДРОМА ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ Предпеченочная форма синдрома обусловлена врожденными аномалиями развития воротной вены и ее тромбозом. Врожденные аномалии развития воротной вены: врожденное отсутствие (аплазия, гипоплазия, атрезия, заращение просвета вены на всем протяжении или на каком-либо сегменте). Атрезия воротной вены связана с распространением на воротную вену нормального процесса облитерации, происходящего в пупочной вене и аранциевом протоке. Тромбоз воротной вены наблюдается при септических процессах (гнойных процессах в органах брюшной полости, сепсисе, септикопиемии, пупочном сепсисе) в результате ее сдавления воспалительным, опухолевидным инфильтратом, кистами и др. Внутрипеченочная форма синдрома портальной гипертензии у подавляющего большинства больных связана с циррозом печени. Реже причиной блока могут быть очаговые склеротические рубцовые процессы в ткани печени. Около 80% больных с синдромом портальной гипертензии имеют внутрипеченочную форму блока. |
