Билеты - пвб, экз. Билет 1 Понятие о болезни. Компенсированная и декомпенсированная стадии болезни
 Скачать 0.93 Mb. Скачать 0.93 Mb.
|
|
Патологоанатомичсскаякартина. Впервомпериодезаболевания, тянущемсянескольколет, почкине увеличеныилислегкаувеличены, авконечномпериодезаболеваниярезкоуменьшены, имеютзернистую поверхность, почечнаятканьплотная (такназываемаявторично-сморщеннаяпочка). Микроскопическое исследование: дляхроническогогломерулонефритахарактеренпреимущественноинтракапиллярно протекающийвоспалительныйпроцессвклубочкахспостепеннымзарастаниемкапиллярныхпетельи полостикапсулыипревращениемклубочкаврубчикилигиалиновыйузелок. Вэпителиипочечных канальцевнаблюдаютсядистрофическиеизменения. Клиническаякартина. Напротяженииболезничетковыделяютсядвапериода:первый, когдаазотовыделительнаяфункцияпочекещесущественноненарушена (стадияпочечнойкомпенсации), ивторой, когдаэтафункциязаметнострадает (стадияпочечнойдекомпенсации). Впервомпериоде (стадияпочечнойкомпенсации) заболеваниепроявляетсятемиже симптомами, чтоиострыйгломерулонефрит. Больныемогутпредъявлятьжалобына слабость, болееилименееупорныеголовныеболииголовокружение, отеки. Однако тяжестьэтихсимптомовобычновыраженаменьше, чемприостромгломерулонефрите. Нередкозаболеваниедлительнопротекаетбессимптомноиобнаруживаетсяслучайнопри диспансерномобследовании. Объективнымиметодамиисследованияустанавливаются повышениеартериальногодавленияигипертрофиялевогожелудочкасердца. При исследованиимочиобнаруживаютсяпротеинурия, цилиндрурия; особенноценнодля диагностикивыявлениевосковидныхцилиндров. Восадкемочи, какправило, определяетсянебольшое (режезначительное) количествовыщелоченныхэритроцитов. Содержаниехолестеринасывороткикровиувеличено. Из-запостояннойпротеинурии наблюдаетсяболееилименеезначительнаягипопротеинемия. Вследствиепрогрессирующегонефросклерозапостепенно, исподвольприсоединяются признакивторого, финального, периодаболезни. Обуменьшенииколичества функционирующейтканипочексвидетельствуютнизкиепоказателипробна≪очищение≫, особенносинулиномиПАГ. Фильтрационнаяфункциядлительноевремяостается нормальнойиснижаетсялишьвпериодобостренияпроцесса. Постепенноуменьшается концентрационнаяспособностьпочек, снижаетсяотносительнаяплотностьмочи. Вымываниеазотистыхшлаковизорганизмавэтотпериодподдерживаетсязасчет выделениябольшогоколичестважидкостиизорганизма —полиурии. Компенсаторно увеличиваетсяиночнойдиурез (онпревышает 2/з - . дневного — никтурия). Затем, при ещебольшемнарушенииконцентрационнойспособностипочек, относительнаяплотность мочистановитсянизкойимонотонной — 1,009—1,011 инеменяетсявтечениедняипод влияниемсухоядения (изогипостенурия). Вэтотпериодповышаетсясодержание азотистыхшлаковвкрови (мочевина, креатинин, индикан). Вдальнейшемвозникаютпризнакиуремии: усиливаютсяслабость, вялость, головные боли, отмечаютсятошнота, кожныйзуд, неприятныйаммиачныйзалахизорта, ухудшаетсязрение. Незадолгодосмертибольныевпадаютвуремическуюкому. Течение. Хроническийгломерулонефритобычнодлитсяот 2—3 до 10— 15 лет. Первыйпериодболезни (стадияпочечнойкомпенсации) длительный, второй (стадия почечнойдекомпенсации) — болеекороткий. Втеченииболезнинередконаблюдаются. болееилименеепродолжительныепериодыобострения, обычнопровоцируемые охлаждениемилиприсоединениеминфекционныхзаболеваний, ипериодыремиссии. Похарактерутечениязаболеванияипреобладаниюопределенныхсимптомов выделяютнесколькоклиническихформхроническогогломерулонефрита. Длянефротическойформыхарактерныотечныйимочевойсиндромыисравнительно быстроетечение. Гипертоническаяформа, сравнительнодоброкачественная, характеризуетсягипертоническимсиндромоминезначительнымиизменениямимочи. Присмешаннойформенаблюдаютсяотеки, мочевойигипертоническойсиндромы. Эта формагломерулонефритапротекаетнаиболеетяжелоисравнительнобыстро, через 2—3 года, приводитквыраженнойпочечнойнедостаточности. Наконец, латентнаяформа протекаетскрыто, безотековивыраженнойгипертензии, снезначительными изменениямимочи; почечнаянедостаточностьразвиваетсяпоздно, нередкоспустя 10—15 летиболее. Вовсехслучаяхсмертьбольныхнаступаетотпочечнойнедостаточности. 4.ЭОС. определяют расположение электрической оси сердца по форме желудочковых комплексов в стандартных отведениях. Взаимосвязь между расположением ЭОС и величиной комплексов QRS в стандартных отведениях отражается в так называемом треугольнике Эйнтховена. Поскольку ЭКГ в стандартн отведениях отражает движение ЭДС (электрич диполь сердца) во фронтальной плоскости, эту плоскость можно представить в виде равностороннего треугольника, основание которого обращено кверху, а вершина книзу. Углы треугольника соответствуют отведениям от конечностей:R- от правой руки, L-от левой руки , F- от левой ноги. Стороны треугольинка отражают отведения: сторона R-L -I отведение , R-F -II отвед, L-F – III отвед. При номральном положении ЭОС максим разность потенциалов будет регистрироваться во втором отведении, поскольку это отведение идет параллельно направлению ЭОС, следовательно и наибольший вольтаж желудочкового комплекса, особенно з.R , будет отмечаться в этом отведении. Меньшая величина будет в I и еще меньшая в III отведении. Принято считать что R2= R1+R3. Расположение ЭОС меняется при изменении положения сердца грудн клетке. При низком стоянии диафрагмы у астеников ЭОС занимает более вертик положение, при котором максим разность потенциалов будет улавливаться в III отведении (т.к. это отведение становится параллельным ЭОС) При высоком стоянии диафрагмы у гиперстеников ЭОС располаг-ся более гориз-но. 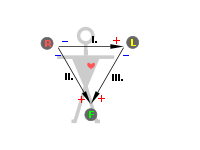 5. исследование дуоденального содержимого. Методика. Дуод содержимое получают с помощью зонда, кот представляет собой трубку диаметром 3-5 мм из эластичной резины. К к онцу зонда прикреплена овальная металлическая или пластмассовая олива с отверстиями, сообщаюищимися с просветом зонда. Длина зонда около 1,5 м. На расстоянии 45 см от оливы имеется метка (расстояние до желудка), далее метки на расстоянии 70-80 см. Оливу кладут пациенту глубоко за корень языка, предлагают глубоко дышать и делать глотательные движения. Олива предположительно находится в желудке, если зонд дошел до первой метки. В случае появления позывов на рвоту — пациент должен зажать зонд губами и сделать несколько глубоких вздохов.После попадания оливы в желудок пациента укладывают на правый бок, подложив валик (сверху которого — горячая грелка, завёрнутая в полотенце) на уровень нижних рёбер — подреберья. Пациент должен продолжать медленно заглатывать зонд. Одновременно необходимо аспирировать содержимое желудка, что должно способствовать открытию привратника и переходу оливы в двенадцатиперстную кишку.Чаще всего олива проходит в двенадцатиперстную кишку через 1—2 часа во время периодического открытия привратника. В случае, если зонд свернулся в желудке — исследуемый оттягивает его до первой отметки, после чего опять медленно заглатывает. Для определения местоположения оливы можно использовать рентгеноскопию. Можно также применить такой метод: шприцем в зонд вводят воздух, если пациент ощущает клокотание — олива в желудке, если нет — в двенадцатиперстной кишке.В случае задержки открытия привратника — ввести подкожно 1 мл 0,1 % раствора атропина, 2 мл 2 % раствора папаверина или дать выпить 100—200 мл 1 % раствора натрия гидрокарбоната, после чего на 10—15 минут закрыть зонд зажимом. Поступающее через зонд нормальное дуод содерижмое (первая фаза исследования) имеет золотисто-желтый цвет, слегка вязкую консистенцию, оно прозрачно . однако в случае примешивания к нему желудочн сока становится мутным. Это порция (порция A) представляет собой смесь желчи, панкреатич и кишечного сока в неизвестн соотнош поэтому диагностич ценности не имеет. Собирается в теч 10-20 мин. Затем вводят стимулятор сокращ желчного пузыря через зонд (теплый р-р сульфата магния, реже растит масло, яичные желтки, р-р натрия хлорида) а также подкожно холецистокинин или питуитрин. Выделение желчи прекращ-ся вследствие спазма сфинктера одди – вторая фаза(4-6 мин ). Далее 3-я стадия -выделение золотисто-желтого содержимого желчного протока и шейки пузыря ( порция А1) и вслкд за ней четвертая стадия – опрожение желчн пуз – выделение более густого темного-желтого, коричневого или оливкового, а при застое желчи в желчн пуз или воспалении – зеленоватого цвета желчи.( порция B)-пузырная желчь – концентрат печеночной желчи. Выделение очень густой темного цвета желчи или большого ее количетсва говорит о застое желчи или дискинезии желчных путей. Далее порция С – золотисто-желтого цвета. Печеноная. Все три порции иследуют микроскопическим, хим и бактериол методами. Микроскопическое исследование дуоденального содержимого позволяет судить о коллоидальной устойчивости желчи. Об изменении этой устойчивости свидетельствует значительное увеличение кристаллов холестерина, представляющих собой бесцветные четырехугольные пластинки, кристаллов жирных кислот в форме игл, билирубината кальция в виде крупинок желтого цвета. При микроскопическом исследовании в дуоденальном содержимом могут быть обнаружены лейкоциты, которые у здоровых людей бывают единичными и в отличие от лейкоцитов из других отделов пищеварительного тракта или из мокроты выявляются в хлопьях слизи вместе с цилиндрическим эпителием желчных ходов. Большое количество лейкоцитов, особенно в порции А, указывает на воспалительный процесс в желчных путях. При микроскопическом исследовании в дуоденальном содержимом можно обнаружить также яйца гельминтов, лямблии, клетки злокачественных новообразований. Проводят бактериологическое исследование желчи (исследуются три порции дуоденального содержимого). Выявление эшерихий, клебсиелл, протея, синегнойной палочки в большом количестве указывает на тяжелый воспалительный процесс в желчных путях. Из химических компонентов желчи определяют содержание билирубина, холестерина, желчн кислот ,белка. Нормы. Билирубин в порции В- 3,4-6,8 ммоль/л. Порции С- 0,17-0,34. Холестерин в порции А- 0,5 ммоль/л в среднем. Порция В- 2,6-23,4 ммоль/л, порц С- 2 – 2,6. Нормальный белок в желчи отсутствует. Его наличие (протеинхолия) – свидетельствует о воспалительном процессе. Снижение соотнош концентраций холатов и холестерина в желчи указывает на предрасполож к образованию желчных камней. С диагностич целью используют способность печени выделять с желчью некоторые чужеродные вещ-ва: красители медикаменты итд. Билет №38. 1) Линии грудной клетки, используемые для проведения топографической перкуссии легких. Топографические линии передней брюшной стенки и формируемые ими области живота. Проекция органов брюшной полости на эти области живота. - Нижний край легкого у здорового человека при перкуссии в вертикальном положении его проходит по окологрудинной линии справа — по верхнему краю VI ребра, слева — по нижнему краю IV (здесь располагается верхняя граница абсолютной тупости сердца), а также по правой и левой срединно-ключичным линиям — по нижнему краю VI ребра, по передним подмышечным — на VII ребре, средним подмышечным — на VIII, задним подмышечным — на IX, лопаточным — на X ребре и по околопозвоночным линиям на уровне остистого отростка XI грудного позвонка. - Переднюю брюшную стенку разделяют на три основные области: надчревную, чревную и подчревную. Границами между этими областями являются две горизонтальные линии, одна из которых соединяет концы X ребер, а другая — передние верхние ости подвздошных костей. Каждую из указанных основных областей подразделяют еще на три области двумя вертикальными линиями, идущими вдоль наружных краев прямых мышц живота. Таким образом, различают 9 областей: 1. Области передней брюшной стенки: 1 — правая подреберная; 2 — надчревная; 3 — левая подреберная; 4 — правая боковая; 5 — пупочная; 6 — левая боковая; 7 — правая паховая; 8 — лобковая; 9 — левая паховая 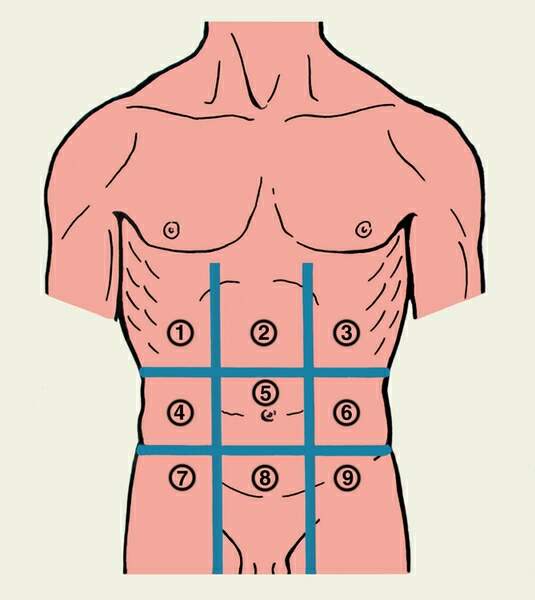 - В правой подреберной области проецируются: правая доля печени, желчный пузырь, часть двенадцатиперстной кишки, печеночный изгиб ободочной кишки, верхний отдел правой почки. В левой подреберной области — часть желудка, селезенка, хвост поджелудочной железы, селезеночный изгиб ободочной кишки, верхний отдел левой почки. В пупочной области проецируются петли тонкой кишки, большой сальник, поперечная ободочная кишка, аорта, верхняя брыжеечная артерия с ее ветвями, нижняя полая вена. В верхний отдел этой области также обычно заходит большая кривизна желудка (особенно при наполнении его) и поджелудочная железа. В правой боковой области живота проецируются: восходящая ободочная кишка, часть петель тонкой кишки, правая почка с мочеточником; в левой боковой области — нисходящая ободочная кишка, левая почка с мочеточником и часть тонкой кишки. В нижней части живота, в лобковой области проецируются: петли тонкой кишки, мочевой пузырь, матка; в паховых же областях — подвздошные сосуды, мочеточники; справа — конечный отдел подвздошной кишки, слепая кишка с червеобразным отростком; слева — сигмовидная кишка и петли тонкой кишки. Однако проекция органов на области живота изменяется в зависимости от многих причин; особенно резко сказываются возрастные различия. 2) Расщепление и раздвоение I и II тонов сердца. Механизм этих явлений. Клиническое значение. В нормальном состоянии левая и правая половины сердца работают синхронно. Поэтому и сердечные тона, образованные клапанными компонентами как правой, так и левой половины сердца, выслушиваются одновременно, как единый тон. Но патологические состояния, сопровождающиеся неодновременным закрытием клапанов, сопровождаются и изменением аускультативной картины. Так, если атриовентрикулярные клапаны закрываются не одновременно, происходит раздвоение I тона. Если причина заключается в клапанах аорты и легочного ствола, то раздваивается II тон. О расщеплении говорят, когда разница во времени закрытия клапанов настолько мала, что не воспринимается самостоятельным звуковым явлением, а выслушивается как расщепление тона. Раздвоение тонов может быть физиологическим, обратимым явлением, а может быть патологическим, необратимым признаком какого-либо заболевания. Физиологическое расщепление I тона связано с глубоким выдохом, при котором кровь под большим давлением поступает в левое предсердие, в результате чего левый атриовентрикулярный клапан запаздывает с закрытием, тон раздваивается. Физиологическое раздвоение II тона также связано с фазами дыхания. Патологическое раздвоение I тона возникает при неодновременном возбуждении желудочков. Это возможно при нарушении сердечной проводимости (блокаде ножек пучка Гиса). Патологическое раздвоение II тона возникает при неодновременном захлопывании клапанов аорты и легочного ствола при гипертонической болезни, аортальном стенозе, митральном стенозе, блокаде ножек пучка Гиса. 3) Острый диффузный гломерулонефрит. Клиническая и лабораторно инструментальная диагностика. Это иммунокомплексное заболевание почек с преимущественным поражением клубочкового аппарата. Этиология: перенесенная стрептококковая инфекция (ангина, скарлатина, тонзиллит). Основную роль играет В-гемолитический стрептоккок группы А (особенно 12 штамм), возбудители инф.эндокардита, сепсиса, пневмококки, менингококки, вирусы гепатита В, паротита и ветряной оспы. Основной фактор риска-охлаждение во влажной среде. 2 формы: 1) развернутая-имеются ренальные (мочевые) и экстраренальные симптомы. 2) при моносимптомной только мочевые. Начало заболевания обычно острое, через 6-12 дней после перенесенной инфекции. Повыш. температура до 39, гол.боль, головокружение, наруш.зрения, быстро появляются отеки, в начале на веках. В последствии могут распр-ся. Основные факторы развития отеков: сниж.клубочковой фильтрации, повыш.проницаемости капилляров, задержка Na и Н2О в организме. Быстрый подъем АД и задержка жидкости в организме могут привести к острой левожелудочковой недостаточности-серд.астме и альвеолярному отеку легкого. Нередко проявляется макрогематурия-моча приобретает цвет «мясных помоев». При исследовании мочи 2 осн.ренальных признака: гематурия, протеинурия, вследствие повышения проницаемости. Гематурия развивается вследствии миграции еритроцитов через поврежд.стенку капилляров, а протеинурия вследствии повышения проницаемости базальной мембраны капил.клубочков. 4) Нормальная ЭКГ: длительность интервалов, величина зубцов. Изменения в патологии. - Электрокардиографический комплекс включает в себя зубцы и горизонтальные отрезки - сегменты и интервалы. Зубец Р – этот предсердный комплекс состоит из полого восходящего колена и симметрично расположенного нисходящего колена, которые соединяются между собой закругленной верхушкой. Продол жительность (ширина) зубца не превышает 0,08–0,1 секунды (1 мм – 0,02), высота Р составляет 0,5–2,5 мм. Наибольшая амплитуда Р во втором стандартном отведении. В норме PII>PI>PIII. PI>0,l свидетельст вует о гипертрофии левого предсердия, при Р III>2,5 мм можно говорить о гипертрофии правого предсердия. Продолжительность зубца Р измеряется от начала восходящего до конца нисходящего колена, амплитуда Р – от основания зубца до его вершины. Интервал PQ ( R ) – от начала Р до начала g или R . Он соответствует времени прохождения импульса по предсердиям, через атрио-вентрикуля.р ный узел, по пучку Гиса, ножкам пучка Гиса, волокнам Пуркинье. 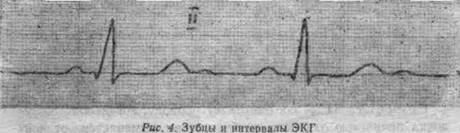 Продолжительность интервала PQ в норме колеблется 0,12÷0,20 и зависит от частоты пульса. Удлинение интервала PQ наблюдается при нарушении атриовентрикулярной проводимости, укоро чение PQ связано с симпатикоадреналовой реакцией, синдромом преждевременного возбуждения желудочков, предсердным или узловым во дителем ритма и др. Сегмент PQ – располагается от конца Р до начала Q ( R ). Отношение Р к сегменту PQ называется индексом Макруза, его норма 1,1– 1,6. Увеличение индекса Макруза свидетельствует о гипертрофии лево го предсердия. Комплекс QRS – отражает процесс деполяризации желудочков измеряется во втором стандартном отведении от начала Q до конца S , продолжительность в норме составляет 0,05– 0,1. Удлинение QRS связано с гипертрофией миокарда или нарушением внутрижелудочковой проводимости. Зубец Q – связан с возбуждением мсжжелудочконой перегородки (необязательный, с отрицательной амплитудой). Продолжительность Q в первом и втором стандартных отведениях до 0,03, в третьем стандартном отведении – до 0,04. Амплитуда Q в норме не более 2 мм или не более 25 % R . Уширение Q и увеличение его указывает на наличие очаговых изменений в миокарде. Зубец R – обусловлен деполяризацией желудочков, имеет вос ходящее колено, вершину, нисходящее колено. Время от Q ( R ) до перпендикуляра из вершины R указывает на нарастание скорости деполяризации желудочков и называется временем внутреннего отклонения, для левого желудочка не более 0,04, правого – 0,035. Зазубренность R высокой амплитуды указывает на мышечные изменения, раздвоение и расщепление R свидетельствует о нарушении внутрижелудочковой проводимости. В норме по втором стандартном отведении амплитуда RIIбольше RI и RIII , RII до 20 мм, RI до 10-15 мм, RI отражает потенциа лы левого желудочка, RI >15 мм свидетельствует о гипертрофии левого желудочка. Если из стандартных отведении амплитуда RI наибольшая, имеется отклонение электрической оси сердца влево, при наибольшей амплитуде RIII - вправо. Зубец S - необязательный отрицательный зубец. SI отражает потенциалы правого желудочка в норме, продолжительность SI <0,04, амплитуда 0-4 мм. SI >0,04 указывает на блокаду правой ножки п. Ги-са. SIIIотражает потенциалы левого желудочка, его величина 0-5 мм. Сегмент ST - соответствует периоду, когда оба желудочка полностью охвачены возбуждением, измеряется от конца S до начала Т. Начало Сегмента ST называется ST соединение I . Продолжительность ST зависит от частоты пульса. В норме сегмент ST расположен на изолинии, депрессия ST допускается до 0,5 мм, его подъем в стандартных отведениях не должен превышать 1 мм. Депрессия ST указывает на наличие ишемии миокарда или на зону субэндокардиального повреждения. Подъем сегмента ST свидетельствует о субэпикардиаль- ном повреждении. Зубец Т - отражает процессы реполяризации желудочков. В норме Т в первом и втором стандартных отведениях положительный 3-5 мм или 1/3-1/4 R . TIII может быть сниженным, изоэлектричным, сла боотрицательным (при отклонении электрической оси сердца влево). Продолжительность Т составляет 0,1-0,25. Положительный TI>TIII. Зубец Т очень изменчив, более 40 болезней и синдромов могут изменять его амплитуду и направленность. Наиболее важное значение зубец Т имеет в диагностике ишемии миокарда. Высокий , остроконечный, симметричный Т может указывать на наличие субэндокардиалы-юй ншемии, отрицательный, остроконечный, симметричный, динамичный свидетельствует о субэпикардиальной ишемии. Интервал QT - электрическая систола сердца. Измеряется от начала Q ( R ) до конца Т. Продолжительность зависит от пола, возраста и частоты пульса. Норма QT определяется по формуле Базетта QT и Tи Q RR нормальные величины QT колеблются в пределах 0,35-0,44. В норме увеличение QT (по сравнению с нормой) не должно превышать 0,05. Удлинение QT связано с кардиосклерозом, гипокальциемией, гнпокалиемией, блокадой ножек п. Гиса, инфарктом миокарда. Описаны случаи врожденного удлинения Q Т (синдром Романо-Уорда). Удлинение QT предрасполагает к внезапной смерти от фибриллянии желудочков. Зубец U – непостоянный, небольшой амплитуды (1– 2 мм), кон-кордантный зубцу Т и следует за ним через 0,02– 0,04. Отражает процессы, восстановления в крупных сосудах. О клиническом значении U известно мало. При ишемии, миокарда может наблюдаться инверсия U . Сегмент ТР – диастола сердца. Измеряется от конца Т ( U ) до начала Р. Расположен на изолинии, зависит от частоты ритма. При тахикардии ТР уменьшается, при брадикардии – увеличивается. Интервал R – R характеризует продолжительность полного сердечного цикла – систолы и диастолы. Для определения частоты сер- 60 дечных сокращений , интервалы PR=PR, их различие не должно RR быть более 0,1, в противном случае говорят об аритмии. Ритм может быть неправильным периодически и неправильным постоянно. -Патологические изменения ЭКГ зависят от характера и степени воздействия патологического процесса на миокард и от локализации и распространения вызванного им поражения миокарда (см. Аритмии сердца, Инфаркт миокарда, Сердце). |
