Экзамен по внутренним болезням Диагностическая значимость расспроса и физического обследования больных при заболеваниях органов дыхания Жалобы
 Скачать 1.23 Mb. Скачать 1.23 Mb.
|
|
Определение границ сосудистого пучка Перкуссию производят во 2-м межреберье справа и слева по направлению от срединно-ключичной линии к грудине, пользуясь тихой перкуссией. При появлении притупления перкуторного звука делают отметку по наружному краю пальца-плессиметра. Правая и левая границы сосудистого пучка расположены по краям грудины, расстояние между ними - 5-6 см. Расширение границ может быть при расширении (дилатации) аорты, легочной артерии, опухолях средостения. Для определения конфигурации сердца необходимо определить и спроецировать на грудную клетку границы относительной сердечной тупости в IV, III и II межреберьях справа и V, IV, III, II межреберьях слева. Соединив точки найденных границ на правом и левом контурах, мы получим искомую конфигурацию сердца. Нормальная конфигурация сердца характеризуется нормальными границами относительной сердечной тупости. При этом угол, образующийся между сосудистым пучком и левым желудочком на уровнеIIIребра (талия сердца) должен быть тупым и открытым кнаружи. В патологических условиях, сопровождающихся расширением различных отделов сердца, может выявлятьсямитральная и аортальнаяконфигурации сердца. Митральная конфигурация образуется при митральных пороках сердца. Она характеризуется сглаженностью или даже выбуханием талии сердца (на уровнеIIIребра) за счет гипертрофии и дилятации левого предсердия и выбухания ствола легочной артерии (митральные пороки, хронические легочные заболевания с легочной гипертензией). Аортальная конфигурация формируется при всех состояниях, сопровождающихся гипертрофией левого желудочка и его перегрузкой (аортальные пороки, артериальные гипертензии любого генеза). Признаками аортальной конфигурации являются: смещение границ относительной сердечной тупости влево вIV-V межреберьях за счет гипертрофии или дилатации левого желудочка, талия сердца на уровне III ребра подчеркнута и хорошо выражена, угол между сосудистым пучком и левым желудочком приближается к прямому. Рентгенологически сердце напоминает форму «сапога» или «сидячей утки». Из других патологических конфигураций можно отметить своеобразную конфигурацию при выпотном перикардите – она напоминает форму трапеции. При ней вследствие скопления экссудата или транссудата в полости перикарда в вертикальном положении расширяются главным образом нижние отделы относительной сердечной тупости слева и справа. В положении лежа эти границы уменьшаются. Определение границ абсолютной сердечной тупости При перкуссии участка сердца, не прикрытого легкими, выслушивается тупой звук - это область абсолютной сердечной тупости, образуемая правым желудочком. Перкуссию проводят тишайшей перкуссией от границы относительной сердечной тупости кнутри, до абсолютно тупого звука. Правая определяется в IV межреберье справа от грудины, левая - в V межреберье слева от грудины, а верхняя – сверху вниз по левому краю грудины или отступив от него к наружи на 1см. Правая граница абсолютной сердечной тупости проходит в 4 межреберьи по левому краю грудины. Левая граница находится на уровне 5-го межреберья - на 2-3 см кнутри от срединно-ключичной линии (или на 1-1,5 см кнутри от границы относительной сердечной тупости), верхняя - на 4-м ребре. Изменение границ относительной сердечной тупости при патологических состояниях Смещение границ относительной тупости сердца вправовызывается расширением правого желудочка (повышение давления вa.pulmonalisпри митральных пороках, хронических заболеваниях бронхо-легочной системы, тромбэмболии легочной артери). Смещение границы относительной тупости сердца влевона уровнеIV-Vмежреберий происходит при расширении левого желудочка (недостаточность митрального клапана, аортальные пороки, артериальная гипертензия любого происхождения, ИБС). Следует помнить, что резко увеличенный и гипертрофированный правый желудочек, оттесняя левый, иногда может сместить границу относительной тупости сердца так же влево. При высоком стоянии диафрагмы сердце принимает горизонтальное положение, что ведет к увеличению его поперечного размера; при низком стоянии диафрагмы, наоборот, поперечный размер его уменьшается. Скопление жидкости или воздуха в одной из плевральных полостей приводит к смещению границ сердца в здоровую сторону, при ателектазе или сморщивании легких, плевроперикардиальных спайках – в больную сторону. 7.Гипертоническая болезнь Артериальная гипертензия (АГ) - состояние, при котором отмечается повышение АД, систолического выше 140 мм рт.ст., диасто-лического выше 90 мм рт.ст. (в результате повторных измерений АД, произведенных в различное время в спокойной для больного обстановке; при этом больной не должен принимать ЛС, влияющие на уровень АД). Артериальная гипертензия может быть как первичной, так и вторичной. Первичной (эссенциальной, гипертонической болезнью) артериальную гипертензию называют при отсутствии явной причины, вызвавшей повышение АД. Если выявляют причины артериальной гипертензии, то ее считают вторичной (симптоматической). Если повышается только систолическое АД (более 140 мм рт.ст.), говорят об изолированной систолической артериальной гипертензии. Злокачественная форма артериальной гипертензии характеризуется выраженным стойким повышением АД (диастолическое АД более 120 мм рт.ст.), которое не снижается в течение суток, даже в ночное время. Обычно для нее характерны выраженные изменения глазного дна с отеком диска зрительного нерва, кровоизлияниями на глазном дне, а также признаками прогрессирующего поражения сердца, мозга, почек. Диагноз гипертонической болезни устанавливают при исключении вторичных (симптоматических) артериальных гипертензий. Распространенность Распространенность артериальной гипертензии в России составляет 39,3% среди мужчин и 41,1% среди женщин. Систолическое АД неуклонно повышается с возрастом, диастолическое АД повышается у мужчин до 60 лет и до 70 лет у женщин, после чего наблюдается тенденция к его снижению. Вторичные артериальные гипертензии диагностируют только в 5-10% случаев стойкого повышения АД, в остальных случаях наблюдают гипертоническую болезнь. Симптоматические артериальные гипертензии развиваются при болезнях почек, эндокринной системы, коарктации аорты. Их диагностика имеет в настоящее время большое значение в связи с возможностью радикального хирургического лечения некоторых заболеваний, с которыми она связана. Это относится, например, к опухолям надпочечников, реже - к заболеваниям почек (вазоренальная артериальная гипертензия). Классификация гипертонической болезни (ВОЗ, 1998 г.) I стадия - повышение АД более 160/95 мм рт.ст. без органических изменений ССС. II стадия - повышение АД более 160/95 мм рт.ст. в сочетании с изменениями органов-мишеней (сердце, почки, головной мозг, сосуды глазного дна), обусловленными артериальной гипертензией, но без нарушения их функций. III стадия - артериальная гипертензия, сочетающаяся с поражением органов мишеней (сердце, почки, головной мозг, глазное дно) с нарушением их функций. Определение и классификация уровней АД 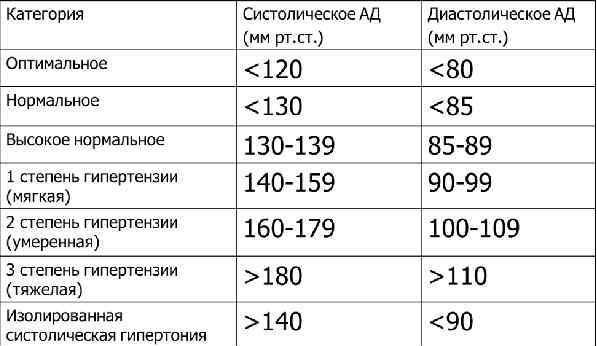 Примечание. При определении степени следует использовать наибольшее значение АД. Факторы риска • Мужской пол и менопауза у женщин. • Курение. • Холестерин выше 6,5 ммоль/л. • Семейный анамнез ранних сердечно-сосудистых заболеваний (у женщин менее 65 лет, у мужчин менее 55 лет). Дополнительные факторы риска • Снижение содержания холестерина ЛПВП. • Повышение содержания холестерина ЛПНП. • Сахарный диабет. • Нарушение толерантности к глюкозе. • Ожирение. • Малоподвижный образ жизни. • Повышение уровня фибриногена. • Эндогенный тканевый активатор плазминогена. • Ингибитор активатора плазминогена типа I. • Дефицит эстрогенов. • Определенное социально-экономическое положение. • Этническая принадлежность. При оценке риска используют прежде всего основные факторы риска, из дополнительных - фракции холестерина, ожирение, нарушение толерантности к глюкозе. Стратификация риска Наличие сопутствующих факторов риска, степень вовлечения в процесс органов-мишеней, а также сопутствующие патологические состояния имеют не меньшее значение, чем степень повышения АД, в связи с чем в современную классификацию введена стратификация больных в зависимости от степени риска. • Стратификация больных по степени риска основывается на традиционной оценке поражения органов-мишеней и сердечнососудистых осложнений. Она позволяет качественно оценить индивидуальный прогноз (чем выше риск, тем хуже прогноз) и выделить группы для преимущественной социально-медицинской поддержки. Клинические проявления сердечнососудистых заболеваний и поражения органов-мишеней рассматривают как более значимые прогностические факторы по сравнению с традиционными факторами риска. • Особая ценность данного подхода заключается в том, что уровень АД утрачивает главенствующую роль при выборе тактики лечения. Это крайне важно, учитывая большую вариабельность АД, особенно у пациентов, не получавших регулярного лечения, и неизбежные трудности при отнесении пациента к той или иной группе риска только на основании цифр АД. Таким образом, введено разделение пациентов по степени риска, что позволяет учесть существенно большее количество объективных параметров, облегчает оценку индивидуального прогноза и упрощает выбор тактики лечения. Спектр факторов риска постоянно пополняется. Наряду с традиционными в настоящее время широко обсуждают новые дополнительные факторы риска, значение которых и методы количественной оценки еще предстоит уточнить. Эффективная популяционная стратегия, направленная на предотвращение повышения АД с возрастом и снижение среднего уровня АД, может снизить общую сердечно-сосудистую заболеваемость и смертность не менее значительно, чем лечение больных артериальной гипертензией. Основным критерием для назначения медикаментозной терапии служит принадлежность к определенной группе риска, а не степень повышения АД. При высоком риске медикаментозную терапию начинают немедленно. При низком и среднем риске ей должна предшествовать немедикаментозная программа снижения АД продолжительностью от 3 до 12 мес. Современные рекомендации рассматривают систолическое АД наряду с диастолическим в качестве критерия диагностики, тяжести течения и эффективности антигипертензивной терапии. Это связано с тем, что в многолетних проспективных исследованиях установлена тесная, независимая от возраста ассоциация систолического АД с риском развития коронарных, мозговых и почечных осложнений (более сильная, чем в случае диастолического АД). Снижение систолического АД приводит к отчетливому уменьшению этого риска. Таким образом, у пожилых людей систолическое АД позволяет лучше прогнозировать риск осложнений, чем диастолическое АД. Недавно было установлено, что еще большее значение имеет повышенное пульсовое АД. Критерии стратификации Группа низкого риска В эту группу входят мужчины и женщины моложе 55 лет с артериальной гипертензией I степени при отсутствии факторов риска, поражения органов-мишеней и сердечно-сосудистых сопутствующих заболеваний. Группа среднего риска Она представлена пациентами с различным уровнем АД, наличием факторов риска и отсутствием поражения органов-мишеней и/или сопутствующих сердечно-сосудистых заболеваний. Группа высокого риска В эту группу входят пациенты с артериальной гипертензией независимо от степени повышения АД и наличия факторов риска, но с поражением органов-мишеней. Группа очень высокого риска К этой группе относят пациентов, у которых имеются ассоциированные заболевания, независимо от степени артериальной гипертензии. В эту группу входят также больные сахарным диабетом с высоким и нормальным АД. Патогенез Представления о происхождении гипертонической болезни были сформулированы Г.Ф. Лангом и А.Л. Мясниковым. Они придавали большое значение психическому напряжению, эмоциям отрицательного характера, расстройствам функции коры больших полушарий головного мозга и гипоталамуса. Ведущими гемодинамическими факторами, способствующими повышению АД, являются минутный объем (МО) и ОПСС. К факторам, влияющим на уровень АД, относят вазоактивные вещества, изменяющие ОПСС (их выделение, в частности, связано с активностью симпатической нервной системы), величину сердечного выброса, объем внеклеточной жидкости, функционирование почек и генетические факторы. Важную роль в патогенезе артериальной гипертензии играют изменения функций почек и вазопрессорные гормоны. К вазопрессорным гормонам относят ренин, ангиотензин II, вазопрессин, эндотелин. Вазодепрессорными считают натрийуретические пептиды, калликреин-кининовую систему, адреномедуллин, оксид азота, простагландины (простагландин I2, простациклин). Изменение экскреции натрия может способствовать увеличению количества внеклеточной жидкости и, следовательно, величины АД. Кроме того, почки выделяют ренин, воздействующий на ангиотензиноген и приводящий к образованию ангиотензина I, а затем и ангиотензина II - важного сосудосуживающего фактора. Анги-отензин способствует выделению альдостерона корой надпочечников, а это, в свою очередь, ведет к изменениям экскреции натрия почками. Кроме того, почки выделяют ряд вазоактивных веществ, причем не только сосудосуживающих, но и сосудорасширяющих (простагландины), локально изменяющие кровоток. Действие всех этих почечных и внепочечных факторов так или иначе взаимосвязано, и нарушение в разных звеньях этой связи приводит к повышению АД. Определенную роль отводят генетическим факторам. Установлены гены, мутации которых способствуют развитию артериальной гипертензии: мутации ангиотензинового гена, мутации, приводящие к экспрессии фермента альдостеронсинтетазы, мутации р-субъединиц амилоридчувствительных натриевых каналов почечного эпителия. Генетические дефекты могут влиять на нарушение трансмембранного клеточного перемещения ионов натрия и кальция с накоплением последних внутри клеток, что играет особую роль в изменении состояния ГМК мелких сосудов и повышении их склонности к сокращению и возникновению сосудистого спазма. Имеет значение механическое сужение просвета артериол в результате их отека, что способствует повышению чувствительности ГМК к прессорным стимулам. Поражение органов-мишеней Артериальная гипертензия, особенно длительно существующая, приводит к поражению органов-мишеней - сердца, сосудов, головного мозга и почек. Поражение сердца Поражение сердца при артериальной гипертензии проявляется гипертрофией левого желудочка и поражением коронарных сосудов с развитием стенокардии, инфаркта миокарда, нарушений сердечного ритма и проводимости, внезапной сердечной смерти. Поражение сосудов Сосуды, напрямую принимая участие в поддержании высокого АД за счет ОПСС, сами выступают одним из органов-мишеней. Сосудистое поражение характеризуется вовлечением в процесс сосудов сетчатки глаз, сонных артерий, аорты (аневризмы), а также поражением более мелких сосудов: поражение мелких артерий головного мозга (окклюзии или микроаневризмы) может привести к возникновению инсультов, артерий почек - к нарушению почечных функций. При артериальной гипертензии сосуды сужаются, склерозируются, что сопровождается формированием микроаневризм, микрокровоизлияний, ишемическим поражением кровоснабжаемых органов. Поражение головного мозга Поражение головного мозга характеризуется тромбозами и кровоизлияниями, гипертонической энцефалопатией и формированием лакун в тканях головного мозга. Поражение сосудов мозга может привести к изменениям их стенки (атеросклерозу). В разных стадиях болезни эти изменения могут осложниться острым нарушением мозгового кровообращения (ОНМК) вследствие тромбоза или разрыва мозговых артерий с кровоизлиянием. Поражение почек Уже в ранней стадии болезни есть тенденция к изменению сосудов почек сначала с некоторым повышением, а затем снижением клубочковой фильтрации. Длительное течение артериальной гипертензии ведет к нефроангиосклерозу со значительным снижением функций почек и развитию ХПН. Клинические проявления Клиническая картина зависит в первую очередь от степени поражения органов-мишеней. Жалобы. У многих больных неосложненная артериальная гипертензия протекает бессимптомно, не вызывая ухудшения самочувствия, и часто ее диагностируют случайно. Характерны головные боли, тошнота, мелькание перед глазами, боли в области сердца (кардиалгия), сердцебиение, быстрая утомляемость, носовые кровотечения, повышенная возбудимость, раздражительность, нарушение сна. В более поздней стадии возможно появление приступов стенокардии. Физикальное обследование. Достаточно часто у больных гипертонической болезнью имеется избыточная масса тела. При исследовании сердца обнаруживают признаки гипертрофии левого желудочка (смещение границы относительной сердечной тупости влево, разлитой верхушечный толчок). Аускультативно возможно ослабление I тона на верхушке, акцент II тона над аортой, пульс напряженный. Основным методом диагностики артериальной гипертензии является измерение АД. Существуют условия и правила измерения АД: • Измерение АД проводят в состоянии покоя, желательно за 30 мин до измерения АД не принимать пищу, кофе, чай, алкоголь и др. • Плечо должно находиться на уровне четвертого-пятого межребе-рья. Нижний край манжеты должен быть на 2 см выше локтевого сгиба. Момент появления первых звуков соответствует I фазе тонов Короткова и показывает систолическое АД, момент исчезновения последних звуков соответствует V фазе тонов Короткова и показывает диастолическое АД. • У больных пожилого возраста, при сахарном диабете, принимающих периферические вазодилататоры, АД необходимо измерять в положении сидя и лежа. Лабораторные и инструментальные методы исследования Цели обследования больных артериальной гипертензией При обследовании больных артериальной гипертензией необходимо: • подтвердить стабильность повышения АД; • исключить вторичный характер артериальной гипертензии; • установить модифицируемые и немодифицируемые факторы риска сердечно-сосудистых заболеваний; • оценить наличие повреждения органов-мишеней, сердечно-сосудистых и других сопутствующих заболеваний; • оценить индивидуальную степень риска ИБС и сердечно-сосудистых осложнений. |
