Патфиз ч.2. Патфиз ч. Гл. 11 Нарушения водного обмена Гл. 12 Нарушения ионного обмена
 Скачать 7.84 Mb. Скачать 7.84 Mb.
|
|
* Значения широко варьируют для жидкостей желудка и кишечника НАРУШЕНИЯ ОБМЕНА НАТРИЯ Na+ является основным осмотическим фактором и электролитом внеклеточной жидкости. Внеклеточная жидкость содержит около 3000 мэкв натрия. На Na+ приходится 90% от всех ионов межклеточного пространства. Натрий определяет объём внеклеточной жидкости, включая циркулирующую и депонированную кровь, лимфу, ликвор, желудочный и кишечный сок, жидкости серозных полостей. Изменение экскреция Na+ в пределах 1% от его содержания может привести к значительным сдвигам объёма внеклеточной жидкости. Около 30% всего натрия организма находится в костях скелета. Патология обмена натрия проявляется в форме гипернатриемии и гипонатриемии. ГИПЕРНАТРИЕМИЯ Гипернатриемия — увеличение [Na+] в сыворотке крови выше нормы (более 145 ммоль/л). ПРИЧИНЫ ГИПЕРНАТРИЕМИИ • Избыточное (более 12 г в сутки) поступление натрия в организм в результате: † Потребления с пищей и жидкостями (например, при пересаливании пищи, питье минеральных вод). † Парентерального введения с лечебной целью (например, растворов NaCl, других жидкостей и веществ, содержащих Na+). • Сниженное выведение натрия из организма вследствие: † Почечной недостаточности (например, при гломерулонефрите, нефронекрозе). † Гиперсекреции ренина. † Повышенного образования ангиотензина. † Альдостеронизма. • Гипогидратация организма, сочетающаяся с гиповолемией в результате: † Недостаточного поступления воды в организм (например, при ограничении приёма жидкости и/или пищи). † Избыточного выведения жидкости из организма (например, при рвоте, поносах, полиурии, повыщенном и длительном потоотделении). • Гемоконцентрация вследствие перераспределения жидкости из сосудов в ткани (например, при гипопротеинемии у пациентов с печёночной недостаточностью; увеличении онкотического давления в тканях в связи с протеолизом при длительном голодании). ПРОЯВЛЕНИЯ И ПОСЛЕДСТВИЯ ГИПЕРНАТРИЕМИИ Проявления гипернатриемии представлены на рис. 12–1. 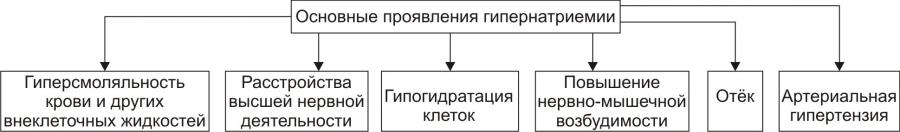 Рис. 12–1. Основные проявления гипернатриемии. Последствия гипернатриемии • Гиперосмоляльность крови и других биологических жидкостей (в связи с высокой осмотической «способностью» Na+). • Гипогидратация клеток, их сморщивание и нередко деструкция (в результате транспорта воды из клеток в интерстиций по нарастающему градиенту осмотического давления). • Отёк (увеличение объёма жидкости в интерстициальном пространстве в результате повышения в нём осмотического давления). • Повышение возбудимости нервной и мышечной ткани (вследствие увеличения внутриклеточного Na+ и снижения порога возбудимости). • Артериальная гипертензия (в связи с накоплением избытка Na+ в эндотелии, ГМК и других клетках сосудистой стенки, особенно артериол). Это ведёт к сужению просвета сосудов, повышению тонуса мышечных элементов их стенок и чувствительности их к вазопрессорным веществам. Последнее вызывает увеличение сосудистого тонуса даже при нормальном содержании в плазме крови катехоламинов, ангиотензина, АДГ и других вазоконстрикторов). • Алкалоз (экзогенный, например, при увеличенном приёме Na2HCO3; почечный — в условиях гиперальдостеронизма). • Расстройства ВНД (нередко развиваются чувство страха, панический синдром, депрессия). МЕХАНИЗМЫ КОМПЕНСАЦИИ ГИПЕРНАТРИЕМИИ • Стимуляция секреции АДГ (как результат активации осморецепторов и нейронов центра жажды). Задержка в связи с этим жидкости в организме может снизить степень или устранить гипернатриемию. • Увеличение продукции натрийуретических факторов (атриопептина, почечных Пг). МЕТОДЫ УСТРАНЕНИЯ ГИПЕРНАТРИЕМИИ • Ликвидация причины, вызывающей повышение уровня Na+ в крови. • Стимуляция выведения Na+ из крови диуретиками (например, калийсберегающими и петлевыми типа фуросемида; антагонистом альдостерона — спиронолактоном). • Парентеральное введение жидкостей (например, физиологического раствора или 5% глюкозы), которые снижают [Na+] в крови. ГИПОНАТРИЕМИЯ Гипонатриемия — уменьшение [Na+] в сыворотке крови ниже нормы (менее 13 ммоль/л). ПРИЧИНЫ ГИПОНАТРИЕМИИ • Недостаточное (менее 8–6 г в сутки) поступление натрия в организм вследствие: † Полного голодания (при вынужденном или осознанном отказе от пищи, например, с целью похудания или во время военных действий). † Частичного (натриевого) голодания (например, при бессолевой диете). • Избыточное выведение натрия из организма в результате: † Повышенной экскреции почками с мочой (например, при гипоальдостеронизме; СД; хронических нефритах; почечной недостаточности; применении диуретиков; гиперпродукции предсердного натрийуретического фактора и/или ПгЕ). Известно, что в норме в клубочках почек фильтруется до 1000 г натрия. Около 80% его реабсорбируется в проксимальных отделах канальцев, примерно 19% — в собирательных трубочках и только около 1% выводится с мочой. При действии указанных выше, а также ряда других факторов экскретируемая фракция натрия значительно возрастает. † Длительного обильного потоотделения (например, в условиях повышенной температуры воздуха). † Хронических поносов. † Повторной рвоты. При рвоте и поносах организм может терять до 10–15% натрия. При этом употребление воды без добавки солей натрия вызывает нарастание степени гипонатриемии. • Гемодилюция — увеличение содержания воды в крови в связи с: † Повышенным питьём жидкости (например, при СД). † Парентеральным введением растворов, не содержащих натрия (например, при проведении дезинтоксикации организма). † Недостаточностью экскреторной функции почек (например, в результате олигурии или анурии при почечной недостаточности, либо при избыточной секреции АДГ). † Током жидкости из интерстиция в сосуды (например, при устранении гипопротеинемии). ПРОЯВЛЕНИЯ И ПОСЛЕДСТВИЯ ГИПОНАТРИЕМИИ Проявления гипонатриемии перечислены на рис. 12–2. 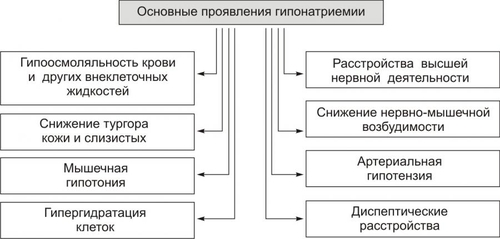 Рис. 12–2. Основные проявления гипонатриемии. Последствия гипонатриемии • Гипоосмоляльность крови и других жидкостей организма (как результат дефицита осмотически активного Na+). • Гипергидратация клеток и их набухание (в результате тока жидкости из интерстиция в клетки по возрастающему градиенту осмотического давления). • Снижение тургора, эластичности кожи и слизистых оболочек, их сухость (как следствие уменьшения жидкости в интерстициальном пространстве — внеклеточной гипогидратации). • Снижение возбудимости нервной и мышечной ткани (в результате повышения порога возбудимости клеток в условиях низкого внеклеточного уровня Na+). • Мышечная гипотония (вследствие понижения возбудимости миоцитов). • Артериальная гипотензия (в результате снижения тонуса ГМК стенок сосудов, а также — уменьшения сократительной функции миокарда и сердечного выброса). • Нарушение ВНД, вплоть до психастении и расстройств сознания (вследствие ионного дисбаланса, гипергидратации нейронов, гипоксии мозговой ткани). • Диспептические расстройства — снижение аппетита, тошнота, рвота (как результат расстройств функции гипергидратированных клеток, особенно нервных центров; нарушения метаболизма в них). МЕХАНИЗМЫ КОМПЕНСАЦИИ ГИПОНАТРИЕМИИ • Активация синтеза и секреции в кровь альдостерона, стимулирующего реабсорбцию натрия в почках. • Торможение продукции атриопептина и почечных Пг, подавляющих канальцевую реабсорбцию Na+. • Стимуляция выброса АДГ при развитии гиповолемии. МЕТОДЫ УСТРАНЕНИЯ ГИПОНАТРИЕМИИ • Ликвидация причины гипонатриемии. • Внутривенное введение рассчетного объема 1–2% раствора NaCl. •Парентеральное вливание плазмы крови, плазмозаменителей, белоксодержащих растворов. НАРУШЕНИЯ ОБМЕНА ХЛОРА Нарушения обмена Cl–, как правило, сопутствуют расстройствам метаболизма натрия, а также калия. Вместе с тем, при расстройствах КЩР эта зависимость существенно снижается: при метаболических ацидозах и газовых алкалозах увеличивается соотношение [Cl–]/[Na+], а при негазовых алкалозах оно уменьшается. Транспорт Cl– через клеточную мембрану осуществляется в обмен на HCO3– (этот механизм обозначается как Cl–/HCO3––антипорт), а из тканей в кровь — при участии углекислоты. ГИПЕР- И ГИПОХЛОРЕМИЯ Гиперхлоремия — увеличение содержания Cl– в сыворотке крови выше нормы (более 108 ммоль/л). Гипохлоремия — снижение содержания Cl– в сыворотке крови ниже нормы (96 ммоль/л). ПРИЧИНЫ ГИПЕРХЛОРЕМИИ • Повышенное потребление с пищей и питьём, в основном в составе поваренной соли. • Сниженное выведение хлоридов из организма (например, вследствие почечной недостаточности при диффузном гломерулонефрите). • Гемоконцентрация (например, в условиях гипертермии). • Перераспределение Cl– из тканей в кровь (например, при почечной недостаточности, сопровождающейся снижением способности нефронов к выведению ионов H+ нелетучих кислот или реабсорбции в них гидрокарбоната; экзогенном ацидозе в связи с поступлением в организм нелетучих кислот; потере организмом гидрокарбоната с кишечным содержимым при хронической диарее). ПРИЧИНЫ ГИПОХЛОРЕМИИ Причины гипохлоремии • Увеличение выведения Cl– из организма при: † Повторной и обильной рвоте желудочным содержимым (например, при инфБ, стенозе привратника, кишечной непроходимости). † Хронических поносах (например, у пациентов с энтероколитами, синдромами мальабсорбции). • Перераспределение Cl– из крови в ткани (например, в условиях ацидоза, избытка жидкости в интерстициальном пространстве, обширного асцита). • Снижение поступления хлоридов в организм (например, при полном голодании или исключении из рациона поваренной соли). ПРОЯВЛЕНИЯ ГИПО И ГИПЕРХЛОРЕМИИ Проявления гипо и гиперхлоремии не имеют выраженной специфики. Они значительно перекрываются признаками гипо или гипернатриемии, гипо или гиперкалиемии, с которыми гипо или гиперхлоремии, как правило, сочетаются, а также признаками основной клинической патологии. МЕТОДЫ УСТРАНЕНИЯ ГИПО И ГИПЕРХЛОРЕМИИ Методы устранения (снижения степени) гипо и гиперхлоремии принципиально те же, что и при гипо и гипернатриемии и гипо и гиперкалиемии соответственно. НАРУШЕНИЯ ОБМЕНА КАЛИЯ K+ является основным катионом внутриклеточной жидкости. В ней находится около 3000 мэкв K+, т.е. приблизительно 90% этих катионов организма. Значительная часть K+ связана с белками, углеводами, фосфатами, креатинином. Во внеклеточной жидкости содержится около 65 мэкв K+, а в сыворотке крови — 3,4–5,3 ммоль/л. Соотношение внутри и внеклеточного содержания K+ является основным фактором состояния электрической активности возбудимых структур. В сутки в организм человека должно поступать 40–60 мэкв (2–4 г) калия. Примерно такое же количество его выводится из организма, в основном почками. Калий, поступающий в организм с пищей, транспортируется в клетки в комплексе с глюкозой и фосфатами при участии энергии АТФ. Из клеток в межклеточную жидкость K+ переходит по градиенту его концентрации. Расстройства метаболизма калия проявляются гиперкалиемией или гипокалиемией. ГИПЕРКАЛИЕМИЯ Гиперкалиемия — увеличение [K+] в сыворотке крови выше нормального уровня (более 5,5 ммоль/л). ПРИЧИНЫ ГИПЕРКАЛИЕМИИ • Уменьшение экскреции почками в результате: † Почечной недостаточности. Почки способны выводить до 1000 мэкв/сут калия, т.е. значительно больше, чем его поступает в норме в организм. Повреждение почечной ткани может привести к гиперкалиемии при нормальном или даже несколько сниженном (по сравнению со статистической нормой) потреблении. † Гипоальдостеронизма (например, при болезни Аддисона — надпочечниковой недостаточности или снижении чувствительности эпителия канальцев к альдостерону у пациентов с нефропатиями, системной красной волчанкой [СКВ], амилоидозом, поражением интерстиция почек). • Перераспределение калия из клеток в кровь вследствие: † Повреждения и разрушения клеток (например, при гемолизе форменных элементов крови; гипоксии, ишемии и некрозе тканей; синдроме длительного раздавливания тканей, их ожоге или размозжении). † Гипоинсулинизма (в основном в связи с повышенным гликогенолизом и протеолизом, сопровождающимися высвобождением большого количества калия). † Внутриклеточного ацидоза. Это определяется избытком H+ в клетках, что стимулирует выход K+ из них и одновременно — транспорт Cl– в клетки. • Введение избытка калия в организм (с продуктами питания или ЛС) не приводит к стойкой гиперкалиемии. Это обьясняется активацией осмо и хеморецепторов воротной вены и повышением экскреции калия почками. Вместе с тем внутривенное введение растворов калия, переливание больших объёмов крови с признаками гемолиза, приём большой дозы KСl или других солей калия может привести к гиперкалиемии. ПРОЯВЛЕНИЯ И ПОСЛЕДСТВИЯ ГИПЕРКАЛИЕМИИ Проявления гиперкалиемии приведены на рис. 12–3. 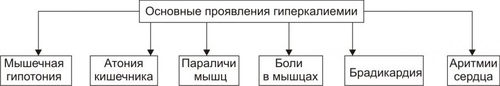 Рис. 12–3. Основные проявления гиперкалиемии. Последствия • Мышечная гипотония и слабость, параличи мышц и гипорефлексия, атония кишечника и боли в мышцах (являются результатом нарушения механизмов формирования МП и ПД и нервномышечной передачи возбуждения). Увеличение [K+] во внеклеточной жидкости снижает МП. Он становится менее отрицательным. В связи с этим уменьшается разница между величиной МП и критическим уровнем деполяризации. Возбудимость клеток вначале существенно возрастает, а затем падает. • Брадикардия и аритмии сердца. Повышение концентрации калия в сыворотке крови выше 6 ммоль/л приводит к расстройствам автоматизма, возбудимости и проводимости сердечной мышцы. Это проявляется брадикардией, удлинением интервалов PR и QRS (в связи с замедлением проведения возбуждения), увеличением и заострением зубца T (в результате укорочения стадии реполяризации). • При концентрации калия 8–10 ммоль/л возможна атриовентрикулярная (АВ) и/или внутрижелудочковая блокада проведения возбуждения, а при 13 ммоль/л — остановка сердца в диастоле. Это обьясняется значительным повышением холинореактивных свойств сердца и прогрессирующим падением возбудимости кардиомиоцитов в условиях гиперкалиемии. МЕТОДЫ УСТРАНЕНИЯ ГИПЕРКАЛИЕМИИ • Ликвидация причины гиперкалиемии. • Активация транспорта K+ из межклеточной жидкости в клетки путём: † Внутривенного введения раствора хлорида кальция. Это позволяет быстро уменьшить кардиотоксическое действие гиперкалиемии, хотя и не ликвидирует её. Ca2+ способствует повышению сократительной функции сердца и устранению аритмий. Последнее зависит от того, что повышенная концентрация Ca2+ в межклеточной жидкости увеличивает критический уровень деполяризации, т.е. снижает возбудимость кардиомиоцитов. † Внутривенного вливания раствора глюкозы в комбинации с инсулином. Транспорт глюкозы в клетки под влиянием инсулина стимулирует переход в них и K+. Это сравнительно быстро уменьшает степень гиперкалиемии и её кардиотоксические эффекты. † Внутривенной инфузии бикарбоната натрия потенцирует транспорт K+ в клетки. Названные выше мероприятия направлены на активацию транспорта K+ в клетки, т.е. на перераспределение его из внеклеточной жидкости в цитозоль. Степень гиперкалиемии при этом снижается, но избыток K+ в организме сохраняется. • Стимуляция механизмов выведения избытка K+ из организма посредством: † Применения диуретиков (например, фуросемида). † Введения препаратов альдостерона (например, в виде дезоксикортикостерона ацетата или триметилацетата). Препараты альдостерона увеличивают экскрецию K+ с мочой и снижают степень гиперкалиемии уже через несколько часов. † Использование катионообменных смол (например, полистирена сульфоната натрия). Попадая в кишечник, смолы удаляют до 60–100 ммоль калия в течение первых 4–6 ч. Это связано с тем, что в кишечном соке содержание калия в 2–4 раза выше, чем в сыворотке крови. † Проведение диализа. ‡ Гемодиализ позволяет снизить содержание K+ в сыворотке крови наполовину уже через 3–4 часа от его начала. ‡ Перитонеальный диализ менее эффективен, но также способствует снижению степени гиперкалиемии. ГИПОКАЛИЕМИЯ Гипокалиемия — уменьшение [K+] в сыворотке крови ниже нормы (менее 3,4 ммоль/л). Учитывая, что значительная часть K+ (около 155 ммоль/л) содержится в клетках даже значительная потеря калия клетками может сочетаться с небольшими изменениями его содержания в сыворотке крови. ПРИЧИНЫ ГИПОКАЛИЕМИИ • Недостаточное (менее 10 мэкв/сут) поступление калия в организм с пищей (например, при голодании или ограничении приёма продуктов, содержащих соединения калия — овощей, молочных изделий). • Избыточное выведение калия из организма в результате: † Хронических профузных поносов. Кишечные секреты содержат большое количество калия. † Многократной рвоты. Содержание калия в желудочном соке невысокое. Однако развитие гиповолемии вызывает вторичный гиперальдостеронизм и увеличение экскреции ионов K+ почками. † Повышенного выведения калия почками при: ‡ Неправильном применении диуретиков. ‡ Гиперальдостеронизме: § Первичном (у пациентов с опухолями или гипертрофией коры надпочечников). § Вторичном (например, при ишемии почек и повышении образования в них ренина, при сердечной или печёночной недостаточности). ‡ Дефектах почечных канальцев — мембрано- и ферментопатиях (например, при синдроме Барттера), при почечном канальцевом ацидозе. ‡ Повреждении почечной ткани нефротоксическими веществами, в том числе ЛС (например, некоторыми антибиотиками: пенициллинами, гентамицином или отдельными противогрибковыми средствами, в частности — амфотерицином В). • Перераспределение K+ из крови и/или межклеточной жидкости в клетки в условиях: † Увеличения уровня инсулина в крови (при передозировке инсулина или инсуломе). † Гиперкатехоламинемии (в результате применения препаратов адреналина, норадреналина, дофамина или при феохромоцитоме). † Передозировки фолиевой кислоты или витамина B12 (например, при лечении пациентов с мегалобластной анемией. Указанные вещества стимулируют пролиферацию клеток и потребление ими K+). ПРОЯВЛЕНИЯ И ПОСЛЕДСТВИЯ ГИПОКАЛИЕМИИ Проявления гипокалиемии приведены на рис. 12–4. 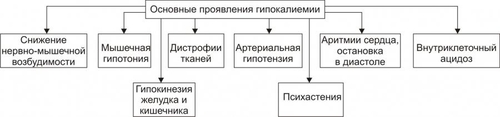 Рис. 12–4. Основные проявления гипокалиемии. Последствия • Ухудшение нервномышечной возбудимости. Это приводит к развитию: † Мышечной слабости, вплоть до паралича. † Снижение моторики (гипокинезия) желудка и кишечника. † Уменьшение тонуса артериол с развитием артериальной гипотензии. • Аритмии сердца и его остановка в диастоле. • Изменения ЭКГ: удлинение интервалов PQ и QT; расширение и снижение амплитуды зубца T, нередко — отрицательный зубец T. • Сонливость, апатия, снижение работоспособности, психастения. Главным механизмом развития указанных выше проявлений гипокалиемии является снижение возбудимости клеток. Это обусловлено гиперполяризацией их мембран и повышением порога возбудимости. • Внутриклеточный ацидоз. В основе его развития лежит снижение [K+] в клетках и накопление в них избытка H+. • Развитие дистрофических изменений в органах и тканях. Наиболее выражены они в сердце, почках, печени, кишечнике. Это является результатом: † Нарушения энергетического обеспечения клеток (в связи с подавлением тканевого дыхания и гликолиза). † Внутриклеточного ацидоза. † Дисбаланса ионов в клетках. † Нарушения реализации эффектов БАВ (нейромедиаторов, гормонов, цитокинов и других). МЕТОДЫ УСТРАНЕНИЯ ГИПОКАЛИЕМИИ • Ликвидация причины гипокалиемии. • Введение солей калия. Соли калия могут содержать любые анионы, но предпочтение должно отдаваться хлориду калия, поскольку, как правило, у пациентов выявляется и гипохлоремия (при этом необходимо периодически контролировать уровень калия в крови). НАРУШЕНИЯ ОБМЕНА КАЛЬЦИЯ В организме кальций содержится, в основном, в костях и зубах (в виде оксиапатита), а также в сыворотке крови и других жидкостях. В сыворотке крови кальций находится в трёх формах: • примерно 40% связано с молекулами белка, в основном — альбуминами (так называемая «неактивная» фракция); • 5–15% входит в комплекс с различными анионами (цитратным, фосфатным, карбонатным); • около 50% находится в несвязанной — ионизированной форме (Ca2+). Именно эта часть кальция имеет наибольшее значение в регуляции жизнедеятельности организма. Так, гипопротеинемия сопровождается снижением общего содержания кальция (за счёт его фракции, связанной с белками), но при этом уровень ионов Ca2+ может не изменяться. В связи с этим симптоматика дефицита кальция может отсутствовать. Гомеостаз кальция обеспечивается балансом между его поступлением в кровь из ЖКТ и костей и экскреции почками и кишечником. Эти процессы регулируют активный метаболит витамина D — 1,25дигидроксихолекальциферол (кальцитриол) и ПТГ. Первый из них контролирует в основном всасывание кальция в начальном отделе тонкой кишки. ПТГ обусловливает повышение уровня кальция в сыворотке крови, стимулируя его высвобождение из костей и снижая его экскрецию почками. Кроме того, ПТГ способствует образованию кальцитриола. Метаболизм кальция регулирует также тиреокальцитонин и косвенно СТГ, кортикостероиды, T4, инсулин. Обмен кальция тесно связан с обменом фосфора: гиперкальциемия обусловливает снижение уровня фосфатов в крови, а гипокальциемия — увеличение. ГИПЕРКАЛЬЦИЕМИЯ Гиперкальциемия — повышение общего содержания кальция в сыворотке крови более нормы (выше 2,57 ммоль/л, или 10,3 мг%). ПРИЧИНЫ ГИПЕРКАЛЬЦИЕМИИ • Избыточное поступление солей кальция в организм в связи с: † Парентеральным введением (например, CaCl2). † Увеличением уровня и/или эффектов кальцитриола (стимулирующего транспорт кальция в кровь из тонкого кишечника). • Уменьшение экскреции Ca2+ почками в результате: † Увеличения содержания и/или эффектов ПТГ (гиперпаратиреоза при гиперплазии или аденоме паращитовидных желёз). † Гипервитаминоза D. † Снижения содержания в крови и/или эффектов тиреокальцитонина. • Перераспределение кальция из тканей в кровь вследствие: † Ацидоза, при котором Ca2+ выводится из костной ткани в обмен на H+. Такая картина наблюдается, например, при СД, почечной недостаточности, некоторых опухолях. † Длительного ограничения двигательной активности и действия фактора невесомости (например, при полётах в космосе). • Усиление ионизации кальция (например, в условиях ацидоза, при котором увеличивается доля Ca2+ в сыворотке крови при нормальном общем его содержании). • Злокачественные опухоли — одна из наиболее частых причин гиперкальциемии (см. статью «Гиперкальциемия при злокачественных опухолях» в приложении «Справочник терминов» на компакт диске). ПРОЯВЛЕНИЯ И ПОСЛЕДСТВИЯ ГИПЕРКАЛЬЦИЕМИИ Проявления гиперкальциемии приведены на рис. 12–5. 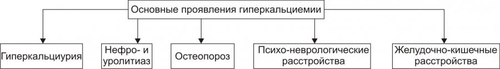 Рис. 12–5. Основные проявления гиперкальциемии. Патологические симптомы появляются при гиперкальциемии более 11–12 мг%. • Гиперкальциурия (как следствие гиперкальциемии). • Образование конкрементов в паренхиме почек (нефрокальциноз, нефроуролитиаз) и/или мочевыводящих путях. • Остеопороз — дистрофия костной ткани с уменьшением её плотности. Является следствием декальцификации костей и резорбции их остеокластами. Это явление обозначается как паратиреоидная остеодистрофия. Она нередко сопровождается болями в костях и их переломами. • Психоневрологические расстройства. Они характеризуются снижением эффективности интеллектуальной деятельности, эмоциональной неустойчивостью, быстрой утомляемостью, а также — мышечной гипотонией и снижением нервномышечной возбудимости (вплоть до парезов и параличей). В основе указанных расстройств лежит снижение содержания внутриклеточного кальция и ряд вторичных расстройств обусловленных этим: нарушение формирования МП, клеточного метаболизма и пластических процессов. • Желудочнокишечные расстройства в виде анорексии, тошноты, рвоты, ослабления перистальтики желудка и кишечника, запоров, болей в животе, нередко выявляются пептические язвы. В значительной мере эти расстройства являются результатом: † увеличения уровня Ca2+ во внеклеточной жидкости; † трансмембранного дисбаланса ионов; † развития дистрофических процессов в тканях; † повышения активности симпатикоадреналовых влияний на ЖКТ. МЕТОДЫ УСТРАНЕНИЯ ГИПЕРКАЛЬЦИЕМИИ • Устранение причины гиперкальциемии путём выявления и лечения болезни или патологического процесса, приведших к гиперкальциемии. • Стимуляция выведения избытка кальция из организма форсированием диуреза путём в/в введения изотонического раствора хлорида натрия (в объёме примерно 3–4 л в сутки) в сочетании с диуретиками. • Торможение процесса резорбции костей остеокластами применением препаратов тиреокальцитонина, эстрогенов, бифосфонатов, нитрата галлия. Эти препараты одновременно способствуют рекальцификации костной ткани. ГИПОКАЛЬЦИЕМИЯ Гипокальциемия — снижение концентрации кальция в сыворотке крови ниже нормы (менее 2,23 ммоль/л, или 8,5 мг%). ПРИЧИНЫ ГИПОКАЛЬЦИЕМИИ • Гипопаратиреоз. При гипопаратиреозе тормозится высвобождение кальция из костей и стимулируется его выведение почками. • Гиповитаминоз D. При этом существенно снижается всасывание кальция в кишечнике. • Гиперсекреция тиреокальцитонина, являющегося антагонистом ПТГ. • Патология кишечника (хронические энтериты, резекция фрагментов тонкой кишки, синдромы мальабсорбции). • Ахолия — отсутствие в кишечнике жёлчи. Желчь необходима для обеспечения метаболизма жирорастворимого витамина D, а также для протекания процессов полостного и мембранного пищеварения. • Хронический некомпенсированный алкалоз. Повышение рН плазмы крови стимулирует связывание кальция белками крови и межклеточной жидкости (см. главу 13 «Нарушения кислотно-щелочного равновесия»). • Гипомагниемия. Снижение содержания Mg2+ в крови тормозит секрецию ПТГ, а также эффекты этого гормона и витамина D в костной ткани. • Гипоальбуминемия. Сопровождается снижением уровня общего кальция сыворотки крови за счёт его фракции, связанной с альбуминами. ПРОЯВЛЕНИЯ И ПОСЛЕДСТВИЯ ГИПОКАЛЬЦИЕМИИ Проявления гипокальциемии приведены на рис. 12–6. 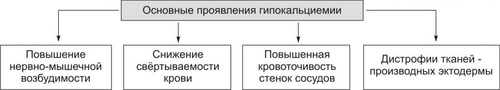 Рис. 12–6. Основные проявления гипокальциемии. Последствия • Повышение нервномышечной возбудимости. Характеризуется комплексом признаков: † Тетаническими судорогами различных групп мышц (стопы, кисти, гортани, мимических и др.). При лёгкой степени гипокальциемии отмечается латентная тетания. Она выявляется развитием судорог мышц кисти («кисть акушера») при надавливании на мышцы в области плеча (симптом Труссо) или мышц лица при постукивании в области прохождения ветви лицевого нерва (симптом Хвостека). † Чувством онемения отдельных частей тела. В основе вышеуказанных изменений находится гипокальциемия, сочетающаяся с гиперкалиемией. Это приводит к повышению возбудимости нервных и мышечных клеток, а также — скорости проведения возбуждения в них. • Гипокоагуляционный и геморрагический синдромы. Снижение свёртываемости крови и повышенная кровоточивость связаны с дефицитом Ca2+, регулирующего активность ряда факторов гемокоагуляции, а также проницаемость стенок сосудов. • Дистрофические изменения различных тканей (производных эктодермы). Они характеризуются дефектами зубов в результате нарушения кальцификации дентина и эмали; гипотрофией, неровностью и ломкостью ногтей; сухостью кожи; ломкостью волос; кальцификацией хрусталика с развитием катаракты. Указанные изменения обусловлены, с одной стороны, расстройствами метаболизма собственно кальция, а также и его эффектов, а с другой — нарушением синтеза, высвобождения и эффектов различных БАВ. Так, при гипокальциемии тормозится процесс высвобождения клетками гормонов задней доли гипофиза, катехоламинов, инсулина. МЕТОДЫ УСТРАНЕНИЯ ГИПОКАЛЬЦИЕМИИ • Ликвидация причины, вызвавшей гипокальциемию. Наиболее частая причина — гипопаратиреоз. Для его устранения проводят заместительную терапию ПТГ. • Устранение острой гипокальциемии и связанных с этим приступов тетании. Это достигается с помощью в/в инъекций препаратов кальция (например, раствора глюконата кальция). • Ликвидация хронической гипокальциемии. Обеспечивается введением в организм препаратов кальция (например, карбоната или глюконата кальция) и витамина D (например, эргокальциферола или кальцитриола). • Коррекцию КЩР. Проводят при наличии алкалоза (см. главу 13 «Нарушения кислотно-щелочного равновесия»). НАРУШЕНИЯ ОБМЕНА ФОСФОРА Метаболизм фосфора тесно связан с обменом кальция. Фосфор является одним из основных минеральных компонентов костной ткани. Там его около 85% от общего содержания в организме. В плазме крови фосфор находится в основном в форме неорганического фосфата, основная часть которого в свободном состоянии (т.е. не связана с молекулами белка). Во внеклеточной жидкости фосфор также находится в виде неорганического фосфата (около 3–4 мг%), перемещающегося внутрь клетки (где его содержится 200–300 мг%). Там он служит донором фосфата для ресинтеза АТФ. Фосфат является важным анионом и компонентом фосфатного буфера клеток. В норме в организм поступает около 1200 мг/сут фосфата (с продуктами питания). Такое же его количество выводится из организма (примерно 2/3 почками и 1/3 кишечником). В почках экскрецию фосфатов регулирует ПТГ (высокий его уровень подавляет реабсорбцию фосфатов в проксимальных отделах канальцев, а низкий — активирует), а также кальцитонин, тиреоидные гормоны, СТГ и содержание фосфатов в крови. ГИПЕРФОСФАТЕМИЯ Гиперфосфатемия — увеличение концентрации фосфатов в сыворотке крови выше нормы (более 1,45 ммоль/л или 4,5 мг%). ПРИЧИНЫ ГИПЕРФОСФАТЕМИИ • Введение в организм избытка фосфатов. Это может происходить при инъекции их препаратов в/в, введении per os или в кишечник (например, в клизме). • Уменьшение выведения фосфатов из организма в результате: † Почечной недостаточности. Снижение скорости клубочковой фильтрации до 25% и более от нормы сопровождается фосфатемией, достигающей 10 мг% и более. † Гипопаратиреоза. Снижение содержания ПТГ сопровождается активацией процесса реабсорбции фосфатов в канальцах почек. † Гипертиреоза и избытка СТГ. В этих случаях гиперфосфатемия развивается вследствие избыточной реабсорбции фосфатов в почках. • Увеличение высвобождения фосфатов из тканей вследствие: † Острой деструкции мышечной ткани (например, при обширных механических травмах, синдроме длительного раздавливания — «краш-синдроме», выраженной ишемии тканей). † Распада опухолевой ткани (например, при химио или радиотерапии). ПРОЯВЛЕНИЯ ГИПЕРФОСФАТЕМИИ Проявления гиперфосфатемии приведены на рис. 12–7. 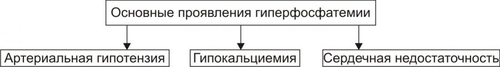 Рис. 12–7. Основные проявления гиперфосфатемии. • Артериальная гипотензия. • Гипокальциемия. Она обусловлена либо причиной гиперфосфатемии (например, гипопаратиреозом или гиперсекрецией тиреокальцитонина), либо увеличением уровня фосфатов в крови. Последнее стимулирует механизмы выведения Ca2+ из организма, перераспределение его в тканях, тормозит всасывание в кишечнике. • Сердечная недостаточность (в основном за счёт снижения ударного выброса крови). Указанные изменения обусловлены в основном гипокальциемией, закономерно развивающейся при увеличении уровня фосфатов в крови. МЕТОДЫ УСТРАНЕНИЯ ГИПЕРФОСФАТЕМИИ • Устранение причины гиперфосфатемии. • Ликвидация состояний острой гиперфосфатемии. Осуществляется путём парентерального введения изотонических растворов, плазмы крови или плазмозаменителей. При острой обширной деструкции тканей проводится гемодиализ. • Устранение хронических состояний, сочетающихся с гиперфосфатемией требует, помимо ликвидации её причины, длительного применения фосфатсвязывающих гелей. ГИПОФОСФАТЕМИЯ Гипофосфатемия — уменьшение концентрации фосфатов в сыворотке крови ниже нормы (меньше 0,8 ммоль/л, или 2,5 мг%). ПРИЧИНЫ ГИПОФОСФАТЕМИИ • Недостаточное поступление фосфатов с пищей. Наблюдается при однообразном, бедном фосфатами питании, а также при длительном голодании. • Чрезмерное выведение фосфатов из организма почками в результате: † Гиперпаратиреоидизма. † Первичных дефектов почечных канальцев. Отмечается при отравлении солями тяжёлых металлов и цистинозе. † Специфического дефекта трансмембранного переноса фосфатов при витамин Dрезистентной форме рахита. Все указанные варианты гиперфосфатурии являются результатом торможения процесса реабсорбции фосфатов в проксимальном отделе нефрона. • Избыточная потеря фосфатов через ЖКТ. Наблюдается при передозировке антацидов — ЛС щелочного характера, снижающих кислотность желудка (например, гидрокарбонат натрия, окись магния, карбонат кальция, гидроокись алюминия). Указанные вещества связывают фосфаты, находящиеся в желудке и кишечнике, и выводят их с калом. • Перераспределение фосфатов из крови и межклеточной жидкости в клетки при: † Активации гликолиза. В этих условиях в клетке увеличивается образование фосфорилированных углеводных групп. Это приводит к снижению клеточного пула органического фосфата, диффузии последнего из межклеточной жидкости и крови с развитием гипофосфатемии. † Алкалозе. Алкалоз характеризуется увеличением рН, что стимулирует гликолиз и потребление клеткой фосфатов. ПРОЯВЛЕНИЯ ГИПОФОСФАТЕМИИ В основе большинства проявлений гипофосфатемии лежит дефицит АТФ и креатинфосфата в клетках в связи со снижением в них уровня неорганического фосфата. Последний необходим для фосфорилирования адениннуклеотидов и креатина. Проявления гипофосфатемии приведены на рис. 12–8. 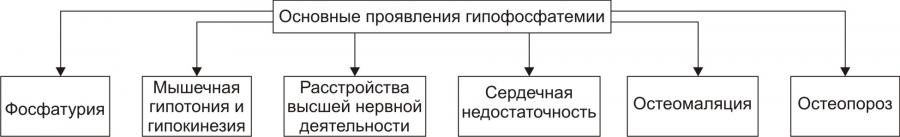 Рис. 12–8. Основные проявления гипофосфатемии. • Фосфатурия (более 100 мг/л). • Мышечная гипотония и гипокинезия. Иногда — дыхательная недостаточность в результате гиповентиляции, вызванной слабостью дыхательной мускулатуры. • Расстройства ВНД. Они характеризуются заторможенностью, быстрой усталостью при выполнении интеллектуальной работы, нередко -потерей сознания. • Сердечная недостаточность. Вышеназванные расстройства являются в основном следствием нарушения энергетического обеспечения клеток. • Остеомаляция — размягчение и деформация (искривление) костей. Развивается вследствие дефицита в них соединений кальция и фосфорной кислоты. • Остеопороз — дистрофичекие изменения в костной ткани с уменьшением её плотности. Является результатом деминерализации костей в связи с дефицитом в них солей кальция и фосфора. МЕТОДЫ УСТРАНЕНИЯ ГИПОФОСФАТЕМИИ • Лечение основного заболевания. Коррекция гиперпаратиреоидизма; дефектов процесса реабсорбции фосфатов в канальцах почек; состояний, сопровождающихся активацией гликолиза или развитием алкалоза обеспечивает снижение степени гипофосфатемии или нормализацию уровня фосфатов в крови. • Введение в организм препаратов фосфата (до 1500–2000 мг/сут) под контролем содержания фосфатов в сыворотке крови. Необходимо соблюдать предосторожность при внутривенном введении фосфатов. Быстрое их вливание в высокой концентрации сопровождается образованием фосфата кальция. Развивающаяся в результате этого острая гипокальциемия может привести к коллапсу, сердечной недостаточности, шоку, острой почечной недостаточности. НАРУШЕНИЯ ОБМЕНА МАГНИЯ В организме содержится до 25–30 г магния. Около 67% его входит в состав костной ткани, примерно 31% содержится внутриклеточно (в основном в мышечных клетках, где магний находится в комплексе с АТФ). По внутриклеточному содержанию магний уступает только калию. В сыворотке крови в норме 0,65–1,1 ммоль/л (1,3–2,2 мэкв/л) магния (25% Mg2+ связано с альбуминами и около 8% с глобулинами). Лишь около 1% магния содержится во внеклеточной жидкости (70% находится в ионизированном состоянии, около 30% связано с молекулами белка). Магний является кофактором почти 300 клеточных ферментов. ГИПЕРМАГНИЕМИЯ Гипермагниемия — повышение концентрации магния в сыворотке крови более нормы (выше 1,1 ммоль/л, или 2,2 мэкв/л). ПРИЧИНЫ ГИПЕРМАГНИЕМИИ • Уменьшение выведения магния из организма почками. Наблюдается при нарушении экскреторной функции почек (например, при хроническом диффузном гломерулонефрите, нефрозах, пиелонефрите, почечной недостаточности). • Избыточное поступление магния в организм вследствие: † Приёма высоких доз ЛС, содержащих магний (например, антацида — окиси магния, слабительных). † Внутривенного введения растворов солей магния женщинам с токсикозом беременности. • Перераспределение магния из клеток в межклеточную жидкость и кровь при: † Ацидозе (например, при хроническом ацидозе у пациентов с СД). † Гипотиреозе. ПРОЯВЛЕНИЯ ГИПЕРМАГНИЕМИИ Проявления гипермагниемии указаны на рис. 12–9. 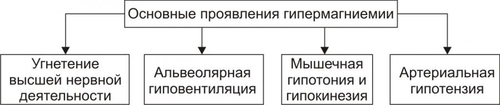 Рис. 12–9. Основные проявления гипермагниемии. • Угнетение ВНД, вплоть до потери сознания («магнезиальный сон»). В основе этого лежит нарушение трансмембранного распределения ионов (обычно увеличение [K+] и [Ca2+]). • Снижение альвеолярной вентиляции в результате угнетения активности нейронов дыхательного центра. • Мышечная гипотония, гипокинезия, снижение дыхательных рефлексов, иногда параличи. • Артериальная гипотензия. Вышеуказанные изменения обусловлены торможением нервномышечной передачи, снижения нервной и мышечной возбудимости. Это связано с уменьшением содержания внутриклеточных K+ и Ca2+, увеличением их уровней, а также Mg2+ во внеклеточной жидкости. МЕТОДЫ УСТРАНЕНИЯ ГИПЕРМАГНИЕМИИ • Лечение основного заболевания или ликвидация причины, приводящей к повышению уровня магния в крови (почечной недостаточности, гипотиреоза, ацидоза, прекращение или ограничение приёма ЛС, содержащих магний). • Внутривенное введение изотонических растворов солей натрия и кальция (последний является функциональным антагонистом магния). • При тяжелом состоянии пациента проводится гемодиализ. ГИПОМАГНИЕМИЯ Гипомагниемия — уменьшение [Mg2+] в сыворотке крови ниже нормы (менее 0,6 ммоль/л, или 1,3 мэкв/л). ПРИЧИНЫ ГИПОМАГНИЕМИИ • Недостаточное поступление магния в организм вследствие: † Дефицита магния в пище. Наблюдается в результате длительного голодания. † Нарушения всасывания соединений магния в кишечнике. Развивается при длительных поносах; злоупотреблении слабительными; синдромах мальабсорбции; ахолии; хронических энтеритах (магний абсорбируется в основном в тонком кишечнике). • Повышенное выведение магния из организма в результате: † Первичных дефектов канальцев почек (страдает реабсорбция ионов, в том числе Mg2+, развивается синдром почечного канальцевого ацидоза). † Вторичного подавления процесса реабсорбции Mg2+ в канальцах почек (например, при гиперальдостеронизме, гипопаратиреозе, избыточном приёме диуретиков типа фуросемида или этакриновой кислоты, гиперкальциемии, гипофосфатемии). • Перераспределения магния из крови в клетки при: † Респираторном алкалозе, гиперинсулинемии, алкогольной абстиненции. При этих состояниях происходит облегчение транспорта Mg2+ в клетку из интерстициальной жидкости. † Состояниях после устранения гиперпаратиреоидизма. У пациентов отмечается активация остеогенеза, сопровождающегося интенсификацией транспорта магния и кальция в костную ткань. ПРОЯВЛЕНИЯ И МЕХАНИЗМЫ ГИПОМАГНИЕМИИ Проявления гипомагниемии приведены на рис. 12–10. 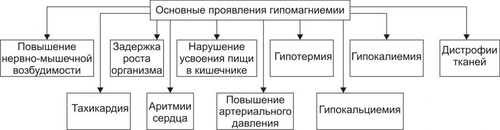 Рис. 12–10. Основные проявления гипомагниемии. • Увеличение нервномышечной возбудимости. Характеризуется тремором, спазмом мышц кистей и стоп, двигательным возбуждением. • Тахикардия, аритмии сердца, повышение АД. Причины: † Дефицит магния в крови и межклеточной жидкости. † Сопутствующая гипокальциемия. В этих условиях снижается порог возбудимости нервных и мышечных клеток (т.е. возрастает их возбудимость) и повышается проводимость клеточных мембран. Потенцировать эти отклонения может увеличение содержания внеклеточного калия, что характерно для гипомагниемии. • Гипокальциемия. Обусловлена подавлением секреции ПТГ в условиях низкого содержания магния в организме. • Гипокалиемия. Развивается в связи с торможением реабсорбции K+ в почках под влиянием низкой концентрации в межклеточной жидкости и крови. Отсюда следует, что у пациентов с гипомагниемией могут выявляться многие признаки гипокалиемии и гипокальциемии. • Дистрофические расстройства в виде: † Трофических эрозий и язв кожи. Вызваны снижением кинетических свойств магнийзависимых ферментов (фосфатаз, трансфераз и др.), нарушением обмена углеводов и белков. † Генерализованной кальцификации тканей, особенно стенок сосудов, почек и хрящей. Этот феномен связан с повышенным транспортом кальция в ткани в условиях низкой концентрации магния в межклеточной жидкости. • Нарушение усвоения пищи в кишечнике и обусловленные этим задержка роста и гипотермия, особенно у детей. Причиной этого является снижение эффектов магния по активации ферментов (в том числе участвующих в мембранном пищеварении и клеточном метаболизме, особенно белков и углеводов). МЕТОДЫ УСТРАНЕНИЯ ГИПОМАГНИЕМИИ • Ликвидация патологического состояния, вызвавшего снижение уровня магния в крови. • Введение в организм препаратов магния (например, окиси магния, раствора сульфата магния). Необходимо помнить, что даже при значительном дефиците магния в организме примерно половина вводимого катиона все равно экскретируется почками. • Увеличение в меню пациентов продуктов питания, богатых магнием (например, фасоли, гороха, пшена).
|
