Хирургия классификация методов обезболивания в хирургической стоматологии
 Скачать 5.6 Mb. Скачать 5.6 Mb.
|
|
ХИРУРГИЯ Классификация методов обезболивания в хирургической стоматологии. Общее обезболивание (анестезия) - состояние обратимого торможения центральной нервной системы, достигаемое фармакологическими средствами. Общее обезболивание (наркоз) 1) Ингаляционный: a) масочный(при помощи наркозной маски); b) инсуфляционный(вдувают в легкие); c) эндотрахеальный(через трубку, введенную в трахею). 2) Неингаляционный: a) внутривенный; b) внутримышечный; c) ректальный. Методы общей анестезии в зависимости от уровня и механизма воздействия на ЦНС подразделяют на: наркоз, вызывающий полное выключение сознания; нейролептаналгезию, основанную на введении пациенту нейролептика, вызывающего состояние безразличия и отрешенности в сочетании с центральным анальгетиком, уменьшающим болевой синдром; атаралгезию, сочетанное применение транквилизатора, устраняющего страх и тревогу, центральным или ненаркотическим анальгетиком; электроаналгезию, тормозящую деятельность коры головного мозга и представленную комбинированным электронаркозом, По способу проведения различают следующие виды наркоза: ингаляционный (масочный, назофарингеальный, эндотрахеальный, эндобронхиальный, через трахеостому); неингаляционный (внутривенный, внутримышечный, пероральный,ректальный); комбинированный многокомпонентный. Для достижения наркоза используют наркотические (общие анестетики). Ингаляционный наркоз проводят наркотическими газами или парами (закись азота, цикла- пропан). Для ингаляционного наркоза используют ротоносовую или носовую маски, нозофарингеальную трубку, эндотрахеальную трубку. Для неингаляционного наркоза (внутривенный) используют гексенал, тиопенталнатрий и т.д. Наркоз можно nровести одним (мононаркоз), двумя и более анестетиками и другими лекарственными nрепаратами. Введение в наркоз достигается с помощью одного общего анестетика, а поддержание его - с помощью другого анестетика. Электронаркоз – проводят с помощью генераторов импульсного, синусоидального и интерференцированного эл.тока. Основное преимущество – для пациентов с токсическими и аллергическими реакциями на лекарственные препараты, применяемые для наркоза и местной анестезии. Чаще используется как компонент общей комбинированной анестезии. Местная анестезия предполагает обезболивание тканей операционного поля без выключения сознания больного, когда воздействие осуществляется на периферические отделы нервной системы. Неинъекционная: Поверхностная, или терминальная, анестезия. Развивается, когда анестетик непосредственно контактирует с нервными окончаниями, проникая через кожу или слизистые оболочки. (т.е. блокада чувствительных рецепторов) Инъекционная: Глубокая анестезия. Выделяют два вида глубокой анестезии. 1)Инфильтрационная анестезия наступает путем тугой инфильтрации (пропитывания) тканей строго послойно раствором анестетика и заполнения им межфасциальных, межмышечных пространств. При инфильтрационной анестезии происходит блокада кожных и глубжележащих нервных окончаний. 2)Проводниковаяанестезия развивается вследствие блокады анестетиком проводящих нервных стволов, сплетений или корешков спинного мозга. !неинъекционные - не сопровождающиеся повреждением кожи и СО, а инъекционные - сопровождающиеся повреждением кожи или СО! 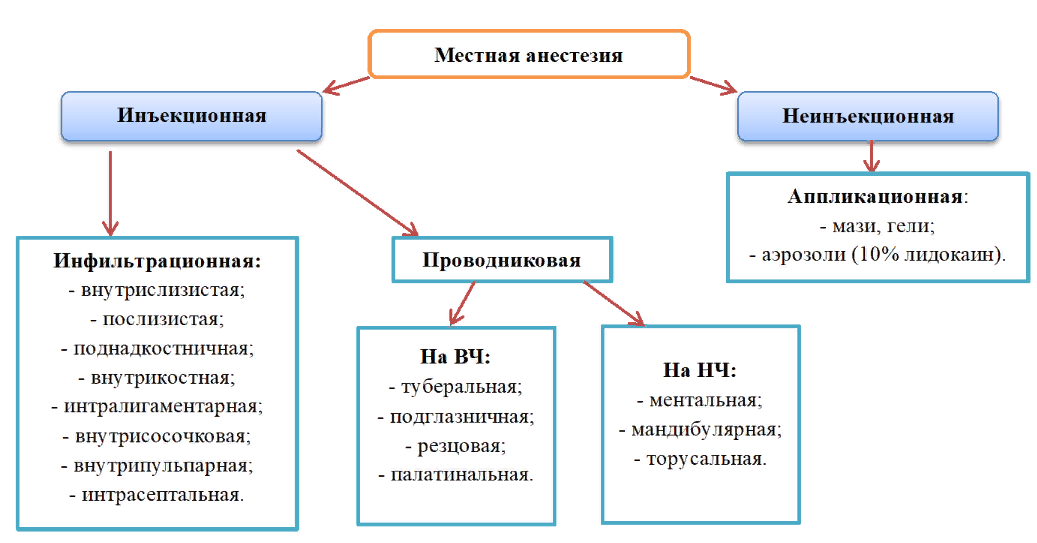 Сочетанная анестезия - одновременное применение методов местной и общей анестезии. Комбинированная анестезия - использование различных средств или способов анестезии в пределах одного метода обезболивания. Многокомпонентная анестезия - использование различных средств при проведении одного метода анестезии. Методика обследования хирургического стоматологического больного. 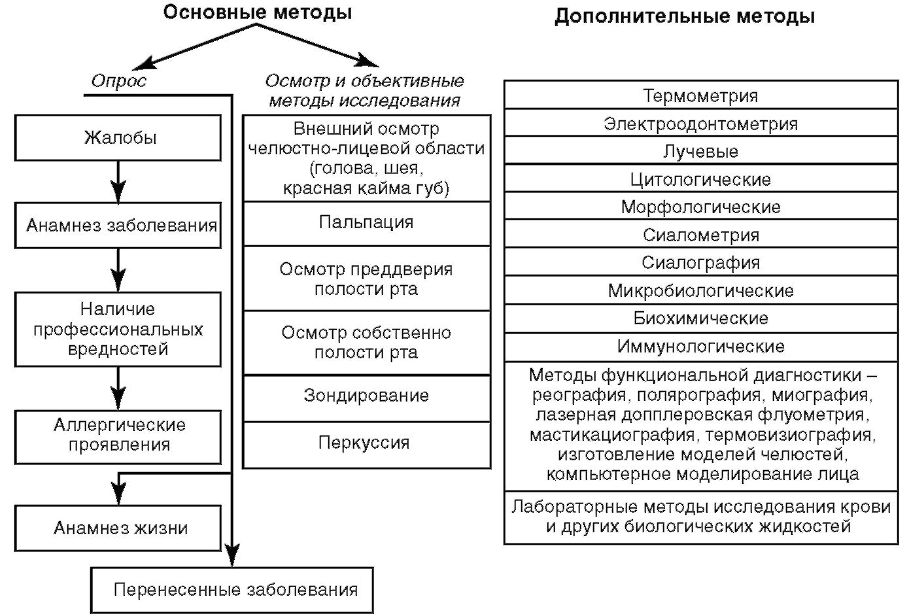 I. Общие сведения (паспортные данные) : 1. Фамилия, имя, отчество пациента 2. Возраст, год рождения 3. Пол 4. Место работы 5. Занимаемая должность 6. Домашний адрес 7. Дата обращения в клинику II. Расспрос: 1. Жалобы 1) Основные жалобы - жалобы, которые беспокоят больного в первую очередь и наиболее характерны для данного заболевания. Критерии болевого симптома: - боль самопроизвольная или от какого-либо раздражителя; - интенсивность и характер боли (ноющая, рвущая, пульсирующая); - локализация ; - причина; - длительность боли (периодическая, приступообразная, постоянная); - наличие либо отсутствие ночной боли; - длительность; - наличие либо отсутствие иррадиации боли, зона иррадиации; - факторы, облегчающие боль; 2) Дополнительные жалобы - данные, не связанные с основными жалобами и являющиеся обычно следствием какого-либо соматического заболевания. - наличие повышенного слюноотделения; - жажда: сколько выпивает жидкости в сутки; - вкус во рту; - жевание, глотание и прохождение пищи: свободное, болезненное, затрудненное, какая пища не проходит; - кровотечение из полости рта: спонтанное, при чистке зубов, при приеме жесткой пищи, отсутствует; - жалобы, определяющие общее состояние организма: слабость, недомогание, необычная утомляемость, повышение температуры тела, снижение работоспособности, похудание (насколько и за какой период). 2. Анамнез настоящего заболевания. - Когда появились первые признаки заболевания? - С чем связывает свое заболевание? - Описываются начальные симптомы заболевания, динамика, появление новых симптомов, их дальнейшее развитие до момента обращения в клинику. - При хроническом течении заболевания необходимо выяснить, ставился ли диагноз, частоту обострений, причины, их вызывающие, связь между временем года или другими факторами. Наличие либо отсутствие прогрессирования заболевания по мере обострений. - Какое проводилось лечение? - Продолжительность и эффективность предшествующего лечения. 3. Анамнез жизни больного. 1. Место рождения. 2. Материально-бытовые условия в детстве. 3. Трудовой анамнез. 4. Бытовые условия в настоящий момент. 5. Характер питания. 6. Вредные привычки. 7. Перенесенные ранее заболевания, травмы. Туберкулез, гепатит, ВИЧ-инфекция. 9. Болезни ближайших родственников. Переносимость лекарственных веществ. Аллергические реакции. 10. Гигиенический анамнез. III. Осмотр 1. Внешний осмотр - при внешнем осмотре обращают внимание на: 1) общее состояние (удовлетворительное, средней тяжести, тяжелое, крайне тяжелое); 2) тип конституции (нормостеник, астеник, гиперстеник); 3) выражение лица (спокойное, возбужденное, безразличное, маскообразное, страдальческое). Определение типа лица: церебральный, респираторный, дигестивный и мышечный. 4) поведение больного (общительное, спокойное, раздражительное, негативное). 5) изменение конфигурации лица и челюстно-лицевой области. 6) речь больного (внятная, невнятная) 7) кожные покровы и видимые слизистые оболочки: 8) лимфатические узлы: 9) Пальпация точек Валле (в местах выхода надглазничного, подглазничного и подбородочного нервов) позволяет определить их болевую, а по показаниям – тактильную и температурную чувствительность. 10) состояние ВНЧС – цвет кожи и наличие отёка над ними, болезненность при пальпации, наличие щелканья, плавность и симметричность движения головок суставов; 11) степень открывания рта, плавность движения, смещение и направление движения нижней челюсти, соотношение челюстей. 12) состояние красной каймы губ и углов рта: 2. Осмотр полости рта – проводится с помощью стоматологического зеркала, которое держат в левой руке и стоматологического зонда, обратной стороной которого удерживают, отодвигают щеки, губы, язык. 1) Осмотр слизистой оболочки преддверия полости рта: а) осмотр слизистой оболочки щек, губ, альвеолярных отростков верхней и нижней челюсти с вестибулярной стороны: б) глубина преддверия полости рта; в) состояние уздечек верхней и нижней губы; г) выраженность тяжей слизистой оболочки полости рта. 2) Осмотр слизистой оболочки собственно полости рта: а) осмотр слизистой оболочки твердого, мягкого неба, языка, альвеолярных отростков верхней и нижней челюсти с небной стороны: 3) Определение прикуса, скученность зубов, аномалии их расположения и деформаций зубных рядов, наличие диастем и трем. 4) Оценка состояния зубных рядов. Осмотр зубных рядов проводят раздельно. При этом определяют: - число оставшихся зубов; - наличие и топографию дефекта; - замещение дефектов протезами и их вид; - характер контактов с рядом стоящими зубами; - форму зубных дуг; - уровень и положение каждого зуба по отношению к окклюзионной плоскости. 5) Осмотр зубов проводят одновременно с IV. зондированием, начиная с правого верхнего третьего моляра (1.8), далее по квадрантам. Зондирование проводят с помощью зонда (переворачивают в обычное рабочее положение), зондируют только в тех случаях, когда недостаточно информации от визуального осмотра. При обследовании зубного ряда определяют: - наличие кариозных полостей, их размер, глубину; - качество краевого прилегания пломб, реставраций, ортопедических конструкций - наличие дефектов твердых тканей зубов; - качество вкладок, коронок - наличие зубных отложений. Для зондирования достаточно веса зонда, дополнительных усилий на инструмент прилагать нельзя, скрежетать зондом по зубам и пломбам, не получая при этом никакой информации, запрещается. 5) Определение индекса гигиены полости рта: Наличие зубного налета и (или) зубного камня определяется на всех зубах верхней и нижней челюстей; обследуются все поверхности зуба; исследование можно проводить с помощью стоматологического зонда или с помощью красителей; - наличие налета на какой-либо поверхности зуба учитывается как один балл; значение индекса равняется количеству баллов; для удобства регистрации и дальнейшего проведения обучения гигиене полости рта можно использовать зубную формулу в амбулаторной карте стоматологического больного, отмечая факт наличия зубных отложений точкой над зубом; индекс показывает количество некачественно очищаемых зубов. 6) Определение состояния пародонта: - цвет десны: папиллярной, маргинальной, альвеолярной (гиперемия, застойная гиперемия, бледность) - отечность десны - кровоточивость (индекс кровоточивости PBI) - зубной камень (наддесневой, поддесневой) - -глубина пародонтальных карманов – используется специальный пародонтальный пуговчатый градуированный) зонд - оголение корней зубов - наличие экссудата, абсцессов - подвижность зубов – определяется с помощью пинцета. Различают 3 степени патологической подвижности: Iстепень— подвижность по отношению к коронке соседнего зуба в щечно-язычном (небном) или вестибуло-оральном направлении не более, чем на 1 мм; IIстепень— подвижность более 1 мм в тех же направлениях; появляется подвижность в медио-дистальном направлении; IIIстепень— зуб подвижен во всех направлениях, в том числе и вертикальном, при отсутствии соседних зубов может быть наклонен; (Также выделяют иногда - IV степень— присоединение вращательных движений зуба вокруг своей оси). V. Перкуссия – постукивание по зубу. Paзличaют: - вepтикaльнyю пepкyccию, кoгдa нaпpaвлeниeyдapoв coвпaдaeт cocью зyбa. Она применяется для oпpeдeлeния cocтoяния верхушечного периодонта. - гopизoнтaльная перкуссия, кoгдayдapы имeют бoкoвoe нaпpaвлeниe, пpимeняeтcя для oпpeдeлeния cocтoяния пapoдoнтa. VI. Пaльпaция - oщyпывaниe – пpимeняeтcя для oпpeдeлeния отёка, oпyxoли, yплoтнeния, пoдвижнocти opгaнoв или ткaни пoлocти pтa. Пaльпaцию peкoмeндyют нaчинaть c нeпoвpeждeннoгo yчacткa cлизиcтoй oбoлoчки, пocтeпeннo пpиближaяcь к oчaгy пopaжeния. Taким oбpaзoм, бoлee тoчнooпpeдeляeтcя гpaницa бoлeзнeннocти, yплoтнeния. Пальпация ВНЧС. Указательные пальцы рук размещают у передней поверхности козелка уха и просят больного медленно открывать рот. При этом пальпаторно определяют поверхность суставной головки и заднюю зону суставной щели. Перемещая пальцы кпереди и, надавливая на проекцию суставной щели и суставной головки, определяют болезненные точки. Пальпацию проводят при сомкнутых зубных рядах, в момент открывания и при широко открытом рте. При пальпации ВНЧС обращают внимание на наличие болезненности, хруста, щелкания в суставах. Пpи пальпации язв cлизиcтoй oбoлoчки pтa вaжнoe диaгнocтичecкoe знaчeниe имeeт oпpeдeлeниe плoтнocти кpaeв, иx бoлeзнeннocти. Oтcyтcтвиe бoлeзнeннocти пpи пaльпaции язв c плотными кpaями дoлжнo вызвaть пoдoзpeниe нaoзлoкaчecтвлeниeee или нaличиecифилитичecкoй язвы. Данные основных методов обследования пациента служат основанием для постановки предварительного диагноза. Для установления окончательного диагноза прибегают к дополнительным методам обследования. Исследование функции тройничного, лицевого, языкоглоточного нервов. Тройничный нерв. При исследовании функционального состояния тройничного нерва оценивают тактильную, болевую и температурную чувствительность в областях, иннервируемых чувствительными нервами, и двигательную функцию жевательных мышц. Чувствительные волокна снабжают основную часть кожных покровов головы (кожа лица и лобно-теменная часть скальпа), слизистую оболочку полостей носа и рта, включая лобные и гайморовы пазухи; часть слухового прохода и барабанной перепонки; глазное яблоко и конъюнктиву; передние две трети языка, зубы; надкостницу лицевого скелета; твёрдую мозговую оболочку передней и средней черепных ямок, намёт мозжечка. Метод исследования: Болевую, тактильную и температурную чувствительность последовательно проверяют в зонах иннервации всех трёх ветвей V пары с обеих сторон (используют булавку, волосяную мягкую кисточку, холодную поверхность металлического предмета - неврологического молотка, динамометра). Синхронно прикасаются к симметричным точкам в области лба (I ветвь), затем щеки (II ветвь), подбородка (III ветвь). Для проверки чувствительности при закрытых глазах больного поочередно дотрагиваются до кожи исследуемого участка бумажкой (тактильная чувствительность), иголкой (болевая чувствительность) и пробирками с теплой и холодной водой (температурная чувствительность) и просят больного сказать, что он чувствует. Проверяют также чувствительность роговицы, конъюнктивы, слизистой оболочки полости рта и носа. Определяют восприятие вкусовых ощущений с передних двух третей языка. Пальпируя места выхода чувствительных нервов из черепа в области надбровной дуги, в подглазничной области и в области подбородка, устанавливают наличие болевых точек. |
