Хирургия классификация методов обезболивания в хирургической стоматологии
 Скачать 5.6 Mb. Скачать 5.6 Mb.
|
|
Двигательные ветви тройничного нерва иннервируют мышцы, обеспечивающие движения нижней челюсти (жевательную, височную, латеральную и медиальную крыловидные; челюстно-подъязычную; переднее брюшко двубрюшной); мышцу, напрягающую барабанную перепонку; мышцу, напрягающую нёбную занавеску. Метод исследования: При проверке двигательной функции тройничного нерва определяют тонус и силу жевательных мышц, а также правильность положения нижней челюсти при ее движениях. С целью определения тонуса жевательных мышц больного просят крепко сжимать и разжимать зубы; при этом производят пальпацию хорошо контурируемых собственно жевательных и височных мышц. Также больного просят открыть и закрыть рот, подвигать челюстью вправо (проверяется функция левой крыловидной мышцы) и влево (проверяется функция противоположной мышцы). Для проверки силы жевательных мышц при открытом рте больного охватывают большим и указательным пальцами правой руки подбородок и просят его закрыть рот, стараясь при этом за подбородок удержать нижнюю челюсть. Правильность положения нижней челюсти при ее движениях определяют при открывании и закрывании рта, а также при перемещении ее в стороны. При поражении двигательной порции V нерва развивается парез или паралич жевательных мышц на стороне поражения. Отмечаются гипотония и атрофия этих мышц, смещение нижней челюсти в сторону поражения при открывании рта. Лицевой нерв. Двигательные волокна лицевого нерва иннервируют мимическую мускулатуру лица, подкожную мышцу шеи (platysma), шилоподъязычную, затылочную мышцы, заднее брюшко двубрюшной мышцы, стременную мышцу. Вегетативные парасимпатические волокна иннервируют слёзную железу, подъязычную и подчелюстную слюнные железы, а также железы слизистой оболочки носа, твёрдого и мягкого нёба. Чувствительные волокна проводят вкусовые импульсы от передних двух третей языка и от твёрдого и мягкого нёба. Методы исследования: Так как лицевой нерв иннервирует мимические мышцы лица, поэтому при исследовании его функции определяют состояние мимических мышц лица в покое и при их сокращении. Наблюдая состояние мышц в покое, отмечают выраженность кожных складок (морщин) правой и левой стороны лба, ширину обеих глазных щелей, рельефность правой и левой носогубных складок, симметричность углов рта. Поочерёдно исследуют силу мимических мышц, предлагая пациенту наморщить лоб, крепко зажмурить глаза, надуть щёки, улыбнуться, показать зубы, сжать губы и не давать их разжать. Просят пациента набрать в рот воздух и надуть щёки; в норме при давлении на щёки пациент удерживает воздух, не выпуская его через рот. Если обнаруживают слабость мимических мышц, выясняют, касается ли она только нижней части лица, либо распространяется на всю его половину (и нижнюю, и верхнюю). Вкус проверяют на передней трети языка. Просят пациента высунуть язык и удерживают его за кончик марлевой салфеткой. С помощью пипетки поочередно наносят на язык капельки сладкого, солёного, нейтрального растворов. Пациент должен сообщить о вкусе раствора, указывая на соответствующую надпись на листе бумаги. Отмечают, не выделяются ли при нанесении вкусовых раздражителей слёзы. Языкоглоточный нерв. При расстройствах функции этого нерва отмечаются вкусовая анестезия на соответствующей стороне задней трети языка и нарушение акта глотания. Двигательная ветвь языкоглоточного нерва иннервирует шилоглоточную мышцу (т. stylopharyngeus). Вегетативные парасимпатические секреторные ветви идут к ушному ганглию, который в свою очередь посылает волокна к околоушной слюнной железе. Чувствительные волокна языкоглоточного нерва снабжают заднюю треть языка, мягкое нёбо, глотку, кожу наружного уха, слизистую оболочку среднего уха (в том числе внутреннюю поверхность барабанной перепонки) и евстахиевой трубы; висцеральные сенсорные афференты несут импульсы от каротидного синуса; вкусовые волокна проводят чувство вкуса от задней трети языка. Метод исследования: Проверяют чувствительность слизистой оболочки мягкого неба, верхней части глотки, исследуют вкус на задней трети языка, глоточный рефлекс. Языкоглоточный нерв обычно исследуют вместе с блуждающим. Симптомы поражения: 1. утрачен вкус на задней трети языка, 2. нарушена чувствительность верхней половины глотки, 3. беспокоит сухость слизистой оболочки полости рта, 4. угнетен глоточный рефлекс. Раздражение нерва проявляется невралгией языкоглоточного нерва (приступообразные боли в корне языка, миндалине, задней стенке глотки). Раздражение коркового отдела вкусового анализатора сопровождается появлением ложных вкусовых ощущений (парагевзия) и эпилептическими припадками с вкусовой аурой. Проводниковая анестезия в хирургической стоматологии. Виды, показания к проведению. Проводниковая анестезия — это такой вид местного обезболивания, при котором место введения анестетика отдалено от участка, на котором проводят вмешательство, т.е. анестетик вводят не в ткани операционного поля, а на некотором расстоянии от него – в область нерва, проводящего болевые импульсы из зоны вмешательства. Различают: - Центральную проводниковую анестезию, при которой анестетик вводят возле одного из главных нервных стволов тройничного нерва, - Периферическую проводниковую анестезию, при которой раствор анестетика подводят до одной из ветвей главного нервного ствола. Для получения проводникового обезболивания нужно раствор анестетика довести до целевого пункта. Чаще всего — это костное отверстие (канал), где проходит нервный ствол. От умения находить необходимый для данной проводниковой анестезии целевой пункт в значительной мере зависит качество проводникового обезболивания. Виды: - У верхней челюсти: • Инфраорбитальная анестезия: -Внутриротовой метод. -Внеротовой метод. • Туберальная анестезия: -Внутриротовой метод. -Внеротовой метод. • Резцовая анестезия: -Внутриротовой метод. -Внеротовой метод. • Палатинальная анестезия. • Крылонёбная анестезия (центральная проводниковая анестезия: небный, туберальный, орбитальный, подскуло-крыловидный пути). - У нижней челюсти: • Внутриротовые анестезии: 1) мандибулярная анестезия с помощью пальпации; 2) аподактильная мандибулярная анестезия (общеизвестный метод); 3) аподактильная мандибулярная анестезия по А.Е. Верлоцкому; 4) торусальная анестезия по М.М. Вейсбрему; 5) анестезия нижнеальвеолярного нерва по Егорову; 6) "высокая" анестезия нижнелуночкового нерва по Гай-Гейтс 7) "высокая" анестезия нижнелуночкового нерва по Акинози; 8) "высокая" мандибулярная анестезия по Лагарди; 9) ментальная анестезия. • Внеротовая анестезия: 1) обезболивание по Берше—Дубову; центральная проводниковая анестезия по Вайсблату (у овального отверстия). Показания к проведению. 1. При травматических и длительных вмешательствах (операциях) в области двух и больше зубов (атипичное удаление зуба, "вживление" имплантата, кистэктомия и др.). 2. При воспалительных процессах челюстно-лицевой области (периостит, остеомиелит). 3. При вмешательстве на 2-3 и больше зубах (удаление, лечение и препарирование зубов для протезирования). Инфильтрационная анестезия в хирургической стоматологии. Виды, показания к проведению. Инфильтрационная анестезия - это пропитка обезболивающим раствором тканей при инъекции, при этом анестетик действует на нервные окончания, непосредственно иннервирующие этот участок. При проведении амбулаторных стоматологических вмешательств 2/3 анестезий и больше являются инфильтрационными. • При прямом инфильтрационном обезболивании анестетик вводят непосредственно в те ткани, где будут проводить оперативное вмешательство. Так поступают при операциях на мягких тканях. • При непрямом (диффузном) инфильтрационном обезболивании анестетик вводят на некотором расстоянии от участка, который нужно обезболить, и оттуда он вследствие диффузии распространяется к тканям, которые необходимо обезболить. Анестетик можно вводить вокруг операционного поля — при амбулаторных операциях, вскрытии абсцесса и других манипуляциях — при этом обезболивание наступит вследствие диффузии. При непрямой анестезии обезболивающий раствор распространяется от центра к периферии. !! При оперативном вмешательстве на мягких тканях лица и слизистой оболочке альвеолярного отростка и альвеолярной части используют прямое инфильтрационное обезболивание !! Виды инфильтрационной анестезии в полости рта: •Внутрислизистая •Подслизистая (её подвид - интрапапиллярная) •Инфильтрационная анестезия мягких тканей- соединительной, мышечной ткани •Инфильтрационная анестезия под надкостницу (субпериостальная) •Внутрикостная (спонгиозная) анестезия •Внутрипульпарная анестезия (напрямую не проводят, только при пульпите; практически не применяется, так как: чтобы сделать обезболивание пульпы нужно попасть иглой в нерв (пульпа это сосудисто-нервный пучок) и можно получить болевой шок у пациента) •Интралигаментарная анестезия *Интрасептальную не используем (интрасептальная-между зубными перегородками и межкорневыми - перегородки – это костная ткань, чтоб сделать анестезию в кость нужно для этого итак обезболить инфильтрационной анестезией , чтобы просверлить до губчатого вещества(ведь ставим именно в него), и следовательно мы уже обезболили и смысла нет в том, чтоб проводить интрасептальную анестезию! Также необходим специальный шприц – короткий(1 см) и толстый). Показания: *относит.*- Операции на мягких тканях лица и со стороны полости рта (можно также заменить на проводниковую). -Oперация удаления зуба на верхней челюсти (иногда на НЧ – при имплантации). -Дополнение к проводниковой анестезии. Противопоказания: -Относительное противопоказание- оперативное вмешательство в зоне воспаления -Абсолютное противопоказание- неэффективность обезболивания. Проводниковая и инфильтрационная анестезии в хирургической стоматологии. Преимущества и недостатки. Инфильтрационная анестезия: Преимущества инфильтрационной анестезии 1. Простота техники выполнения (выполняется без учёта топографии нерва); 2. Применяют независимо от иннервации участка одной или несколькими ветвями тройничного или других нервов. З.Безопасность обеспечивается: а) отдаленностью от места укола больших кровеносных сосудов и нервных стволов; б) использованием меньшего количества стандартного сильного анестетика для инфильтрационного (пара) апикального обезболивания одного зуба (за исключением нижних моляров) — 0,8— 1 мл обезболивающего раствора, чем для соответствующего проводникового обезболивания — 1,5— 1,8 мл раствора анестетика; в) при операциях на мягких тканях лица обезболивающий раствор частично выливается при рассечении тканей, что значительно уменьшает его токсичность. 4. Обезболивающий эффект наступает быстрее, чем при проводниковой. 5. При применении современных сильных стандартных анестетиков инфильтрационная анестезия очень эффективна: 45—60 мин активного времени полного обезболивания позволяют спокойно, без спешки провести амбулаторную операцию. Недостатки инфильтрационной анестезии 1.Нарушается форма тканевого образования, что затрудняет качественное выполнение операций, что важно при эстетических операциях ,при удалении опухолей) 2.пропитывание воспаленных тканей неэффективно 3.короткий период действия. 4. Область обезболивания достаточно ограничена; 5. Практически невозможно полноценное обезболивание на нижней челюсти; 6. Во рту пациента может возникнуть неприятный вкус, если анестетик выйдет за пределы места введения. Проводниковая анестезия: Преимущества проводниковой анестезии 1. Длительный срок обезболивания (около 2-3 часов). 2. Достаточно ввести небольшое количество раствора анестетика. 3. Понижение интенсивности слюноотделения – это позволит стоматологу выполнять манипуляции более четко и качественно. 4. Возможность обезболивать обширные области и глубоко расположенные ткани. 5. Анестетик можно вводить вне воспалительного очага. Недостатки проводниковой анестезии 1. Сложная технология. Не каждый врач способен провести манипуляцию по введению такого рода анестезии грамотно и без последствий. 2. Существует вероятность ранения кровеносных сосудов или нервов, которые находятся рядом с местом прокола. Это чревато появлением гематом. Показания и противопоказания к проведению местного обезболивания в хирургической стоматологии. Показания: 1.Ослабленные больные, престарелый и старый возраст, 2. Лица с дыхательной и сердечно-сосудистой недостаточностью. Т.е. тогда, когда современное общее обезболивание сопряжено со значительным риском. Противопоказания 1. Выполнение длительных и травматичных операций, 2. Непереносимость и повышенная чувствительность к местным анестетикам, 3. Детский возраст, т.к. у детей повышенная нервно-психическая возбудимость, 4.Выраженная лабильность или неполноценность психики больного, 5. Нежелательно применение местной анестезии при некоторых пластических операциях, по причине изменения соотношения и объема тканей после введения местного анестетика, 6. При экстренных операциях, связанных с острой кровопотерей, когда требуется быстро остановить кровотечение, 7. Выраженные рубцовые изменения в тканях зоны оперативного вмешательства, а также воспалительные процессы. То есть показания к местной анестезии всегда являются противопоказанием для общей, а противопоказания для местной являются показанием для общей анестезии. Анатомо-физиологические особенности нижней челюсти, имеющие значение при обезболивании на амбулаторном стоматологическом приёме. Н 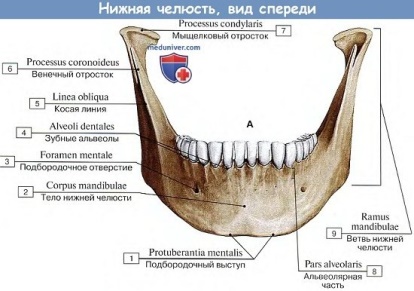 ижняя челюсть (mandibula) является единственной подвижной костью черепа. ижняя челюсть (mandibula) является единственной подвижной костью черепа. Непарная нижняя челюсть имеет тело и две ветви. Тело нижней челюсти (corpus mandibulae) изогнуто выпуклостью вперед. Нижний край тела челюсти, или основание нижней челюсти, утолщен и закруглен. Верхний край тела нижней челюсти - альвеолярная часть - образует альвеолярную дугу, на которой видны углубления - зубные альвеолы, разделенные тонкими костными межальвеолярными перегородками . На наружной поверхности альвеолярной дуги имеются выпуклые альвеолярные возвышения, соответствующие альвеолам. Участок, расположенный позади третьего большого коренного зуба, имеет треугольную форму и называется позадимолярным треугольником. Возле этого треугольника находится позадимолярная ямка. Латеральнее этой ямки на наружной поверхности альвеолярной части нижней челюсти на протяжении от второго-третьего больших коренных зубов до венечного отростка расположен так называемый нижнечелюстной карман. По срединной линии в передней части тела нижней челюсти имеется небольшой подбородочный выступ. Кзади и латерально от этого выступа на уровне второго малого коренного зуба расположено подбородочное отверстие. Позади подбородочного отверстия начинается косая линия, направляющаяся кзади и вверх и заканчивающаяся у основания венечного отростка. На середине вогнутой внутренней поверхности нижней челюсти имеется небольшой выступ - подбородочная ость, по бокам от которой расположена двубрюшная ямка - место прикрепления двубрюшной мышцы. Кверху от подбородочной ости, ближе к альвеолам, с каждой стороны находится подъязычная ямка - след прилегания подъязычной слюнной железы. На внутренней поверхности тела нижней челюсти косо вверх идет челюстно-подъязычная линия - место прикрепления одноименной мышцы. Под этой линией на уровне коренных зубов расположена поднижнечелюстная ямка, к которой прилежит одноименная слюнная железа. Над челюстно-подъязычной линией находится продольно ориентированное возвышение - нижнечелюстной валик. В 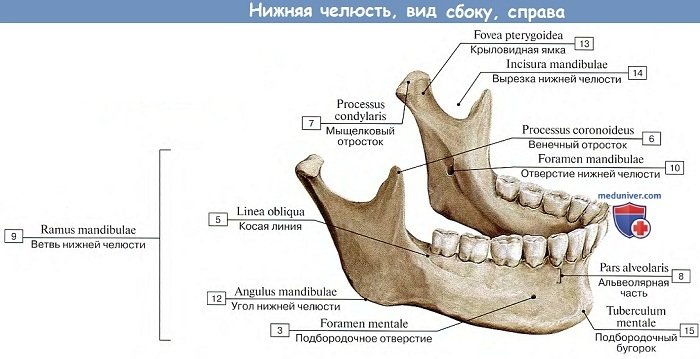 етвь нижней челюсти (ramus mandibulae), парная, идет кверху и кзади от тела нижней челюсти. В месте перехода тела нижней челюсти в ее ветвь имеется угол нижней челюсти. На наружной стороне ветви нижней челюсти находится жевательная бугристость, а на внутренней поверхности - крыловидная бугристость. На внутренней стороне ветви нижней челюсти находится также отверстие нижней челюсти, ведущее в одноименный канал, заканчивающийся подбородочным отверстием. В этом канале проходят нижние альвеолярные артерия, вена и нерв. Отверстие нижней челюсти спереди и сверху прикрыто непостоянным костным выступом - язычком нижней челюсти. От канала кверху отходят тонкие канальцы, открывающиеся на дне альвеол, служащие для прохождения сосудов и нервов к корням зубов. етвь нижней челюсти (ramus mandibulae), парная, идет кверху и кзади от тела нижней челюсти. В месте перехода тела нижней челюсти в ее ветвь имеется угол нижней челюсти. На наружной стороне ветви нижней челюсти находится жевательная бугристость, а на внутренней поверхности - крыловидная бугристость. На внутренней стороне ветви нижней челюсти находится также отверстие нижней челюсти, ведущее в одноименный канал, заканчивающийся подбородочным отверстием. В этом канале проходят нижние альвеолярные артерия, вена и нерв. Отверстие нижней челюсти спереди и сверху прикрыто непостоянным костным выступом - язычком нижней челюсти. От канала кверху отходят тонкие канальцы, открывающиеся на дне альвеол, служащие для прохождения сосудов и нервов к корням зубов. |
