Руководство по пропеду - учебник. I. Расспрос больного, схема истории болезни 28 расспрос больного 28 Жалобы 28
 Скачать 5.78 Mb. Скачать 5.78 Mb.
|
Роль желудочного кислотообразования в патологии гастродуоденальной зоны и современные методы исследования желудочной секрецииЖелудочное кислотообразование является, с одной стороны важной составляющей процесса пищеварения, с другой, при его патологических состояниях, причиной многих, так называемых кислотозависимых заболеваний, среди которых патология пищевода (гастроэзофагеальная рефлюксная болезнь – ГЭРБ), желудка и двенадцатиперстной кишки (язвенная болезнь желудка и двенадцатипестной кишки, гастро- и дуоденопатии на фоне приема нестероидных противовоспалительных препаратов) занимают первые места. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) - хроническое рецидивирующее заболевание, возникающее в результате регулярного заброса агрессивного (желудочного и/или дуоденального) содержимого в пищевод, с развитием характерных клинических симптомов, приводящее к повреждению его слизистой оболочки с образованием эрозий или язв (эндоскопически позитивная форма), или без видимых признаков поражения пищевода (неэрозивная рефлюксная болезнь). Основным механизмом в патогенезе ГЭРБ является нарушение баланса между факторами агрессии и защиты слизистой оболочки органа в сторону первых. К факторам агрессии относят: соляную кислоту, пепсин, лизолецитин, желчные кислоты. Решающим звеном в патогенезе язвенной болезни считается дисбаланс между факторами агрессии и факторами зашиты слизистой оболочки желудка и ДПК. Важное место в ульцерогенезе отводится усилению воздействия агрессивного фактора, связанного с увеличением продукции НСl. Избыточная продукция последней при язвенной болезни, с одной стороны, генетически детерминирована (увеличение массы обкладочных клеток, повышенное высвобождение гастрина в ответ на прием пиши), с другой стороны, связана с нарушением нейроэндокринной регуляции (усилением вагусного влияния, гиперплазией и гиперфункцией G-, ЕСL-клеток). В настоящее время большое значение в патогенезе язвенной болезни, особенно дуоденальной язвы, придается инфекционному агенту – НеliсоЬасter ру1оri. Образуя в процессе жизнедеятельности аммиак из мочевины, эти микроорганизмы постоянно защелачивают антральный отдел желудка, что приводит к гиперсекреции гастрина, постоянной стимуляции обкладочных клеток и гиперпродукции НСl, вместе с тем ряд штаммов Н. ру1оri выделяют цитотокcины, повреждающие слизистую оболочку желудка и ДПК. Все это приводит к развитию антрального гастрита (типа В), желудочной метаплазии дуоденального эпителия, миграции Н. ру1оri в ДПК, язвенному поражению в двенадцатиперстной кишке. Причиной эндокринных симптоматических язв двенадцатиперстной кишки при гастриноме (синдром Золлингера—Эллисона), гиперпаратиреозе, сахарном диабете, также является резкая гиперпродукция НСL. Гастринома (островковоклеточная опухоль поджелудочной железы) характеризуется рецидивирующими дуоденальными пептическими язвами на фоне выраженной гипертрофии слизистой желудка, гиперплазии G-клеток и гиперсекреции НСl. В сыворотке крови таких больных, а также в опухолевой ткани содержатся большие количества гастрина. Основными морфологическими проявлениями заболевания являются упорно протекающие и плохо поддающиеся обычной терапии дуоденальные язвы с соответствующим болевым и диспепсическим синдромом, особенностью которого является диарейный компонент, связанный с резкой гиперпродукцией НСl, закислением двенадцатиперстной и тощей кишек с последующим усилением моторики тонкой кишки. Дуоденальные язвы у больных первичным гиперпаратиреозом встречаются в 10 раз чаще, чем у остального населения. Язвенное поражение обычно бывает хроническим, локализуются в луковице ДПК, и отличается упорным течением. Язвообразование при гиперпаратиреозе объясняется увеличением продукции НСl и повышением моторной функции желудка в ответ на гиперкальциемию. Функциональная диспепсия (ФД). Под ФД (син. – неязвенная диспепсия) понимают патологическое состояние желудка и ДПК, проявляющееся периодически в течение года рецидивирующй болью и дискомфортом (тяжесть, переполнение, раннее насыщение, отрыжка, тошнота и пр.) в верхних отделах живота при отсутствии каких-либо клинических, биохимических, эндоскопических или ультрасонографических признаков известных органических болезней, которыми можно объяснить данные симптомы. ФД, в зависимости от особенностей клинических проявлений, делится на язвенноподобную, дискинетическую и неспецифическую формы. В ряде возможных причин и механизмов, способствующих развитию ФД, рассматривают факторы, среди которых НСl может играть определенную, возможно решающую, роль. Ведущее место в диагностике кислотозависимых заболеваний играют современные методы исследования желудочной секреции. Зондовые аспирационные методы исследования желудочной секреции и рН-метрическое исследование эзофагогастродуоденальной областиДо недавнего времени повсеместно самыми распространенными методами исследования желудочной секреции и рН желудка являлись, соответственно: зондовое исследование желудочного содержимого до и после стимуляции желез гистамином или пентагастрином и кратковременная (до 3 часов) интрагастральная рН-метрия. Исследование кислотообразующей функции желудка фракционным методом с помощью тонкого зондаДля желудочного зондирования используется: тонкий зонд диаметром 4-5 мм и длиной 1- 1,5 м, один конец которого закруглен и имеет два боковых отверстия и три метки: на расстоянии 45, 60 и 75 см (соответственно уровню кардиального отдела желудка, синуса желудка и антрального отдела). Для исследования также необходимо иметь 20-граммовый шприц, 14 градуированных стаканчиков для сбора желудочного сока емкостью до 50 мл, пробный завтрак или раствор гидрохлорида гистамина в ампулах или раствор пентагастрина. Исследование проводится в положении больного сидя на кушетке. Закругленный конец зонда пропускается глубоко в зев и пациент заглатывает его до первой, а затем второй метки. К выступающему изо рта свободному концу зонда присоединяется шприц, которым осуществляется непрерывная аспирация желудочного содержимого. В начале, в первый стаканчик, извлекается желудочный сок, содержащийся в желудке натощак. После этого, в течение 60 мин содержимое желудка извлекается методом непрерывной аспирации шприцем во второй, третий, четвертый и пятый стаканчики (через каждые 15 мин.) В этот момент больной может сидеть или ходить. Таким образом, в течение 60 мин от момента введения зонда в желудок получают 4 порции желудочного сока, т. е. все содержимое “голодного” желудка. Исследование этих порций дает представление о базальной секреции, т.е. секреции в межпищеварительный период. Далее следует второй этап исследования – стимулированная секреция (II фаза). Различают два вида стимуляции желудочной секреции:
В последнее время для стимуляции желудочной секреции часто применяют синтетический аналог гастрина – пентагастрин. Пентагастрин вводится внутримышечно в дозе 6 мг на 1 кг массы тела. Преимущество пентагастрина в том, что он обладает аналогичным (максимальной дозе гистамина) секреторным эффектом, но не вызывает каких-либо побочных явлений. Применяется по тем же показаниям, что и максимальный гистаминовый тест. Вариант I (энтеральный стимулятор секреции): Интрагастрально вводится 300 мл капустного отвара, кислотность которого 20 титрационных единиц и через 10 мин после его введения извлекается шприцем 10 мл содержимого в очередной стаканчик (5 порция). Через 15 мин после этой порции (т. е. через 25 мин после введения завтрака) получается все содержимое желудка, собираемое в следующий стаканчик (6 порция). Две эти порции — смесь пробного завтрака и желудочного сока. В дальнейшем получается 8 порций в течение 2 часов исследования с интервалами забора через 15 мин (7-14 порций). Данные 8 порций содержат чистый желудочный сок, выделяющийся в ответ на уже удаленный стимулятор (последовательная секреция). Таким образом, после введения завтрака по методике Лепорского получают 10 порций сока (2 порции в смеси с завтраком и 8 последних - чистый желудочный сок). Следующим этапом исследования является измерение объема полученного содержимого: в первые 60 мин от начала зондирования до введения завтрака (объем содержимого 1-4 порций), т.е. объем сока, выделившегося в фазу базальной секреции. Желудок здоровых людей содержит натощак до 50 мл сока. Суммировав объем сока в базальных порциях, получается часовая базальная секреция. В норме она равна 50-100 мл. Суммировав объем 7-10 порций чистого желудочного сока, выделившегося в течение первого часа в ответ на удаленный стимулятор, получается одночасовое напряжение секреции, которое в норме равно 60-100 мл. Затем суммируются объемы 11-14 порций (объем сока, выделившегося в течение второго часа в ответ на удаленный стимулятор) - двухчасовое напряжение секреции. Вариант II (парентеральный стимулятор секреции): В качестве стимулятора желудочной секреции используется гистамин в субмаксимальной или максимальной дозе или пентагастрин (в зависимости от задач исследования). До введения гистамина методика сбора сока та же, что и с капустным отваром. Суммарный объем этих порций составит часовую базальную секрецию. После введения гистамина в течение 120 мин с интервалом в 15 мин получаются 5-12 порций. При этом, суммарный объем 5-8 порций, полученных в течение часа после введения гистамина, составит I часовое напряжение секреции, суммарный объем 9-12 порций, полученных в течение второго часа после введения гистамина, составит II часовое напряжение секреции. Часовое напряжение секреции у здоровых лиц 110-140 - при субмаксимальной стимуляции, 180-200 - при максимальной стимуляции. Вариант III: При зондировании тонким зондом в условиях непрерывной аспирации содержимого желудка, натощак и в течение часа без стимуляции (базальная фаза), а также в течение часа после введения парентеральных раздражителей желудочной секреции (гистамин или пентагастрин), получают восемь пятнадцатиминутных порций. В каждой порции исследуется объем, общая кислотность и свободная соляная кислота (методом титрования НСl в присутствии индикаторов). Исследование желудочного сока включает исследование физических и химических свойств содержимого желудка, а также его микроскопическое исследование. Исследование физических свойств начинается с макроскопического исследования. Макроскопическое исследование Количество: Обычно в норме количество желудочного сока в порции натощак - около 50 мл, в фазу базальной секреции (за час исследования) – 50-100 мл, после субмаксимальной стимуляции гистамином – 100-140 мл, после максимального теста – 160-220 мл. При стимуляции желудочной секреции по методу Лепорского количество стимулированного секрета – 50-110 мл. Количество желудочного сока может изменять свою величину от интенсивности работы желудочных желез, скорости эвакуации из желудка и экссудации в просвет желудка при воспалительных процессах. При непрерывной аспирации желудочного содержимого во время исследования эвакуация желудочного сока в двенадцатиперстную кишку в расчет не принимается. Цвет: нормальное желудочное содержимое слегка сероватого цвета. Если полученный желудочный сок желтого цвета, это говорит о наличии у больного дуодено-гастрального рефлюкса (заброса в желудок содержимого 12-перстной кишки); красно-коричневый цвет желудочного сока свидетельствует о присутствии крови (цвет зависит от количества крови и степени кислотности среды). Консистенция: в норме желудочное содержимое жидкое, зависит от количества слизи: чем больше слизи, тем желудочное содержимое более вязкое, тягучее. Большое количество слизи может свидетельствовать о наличии гастрита. Слизь, плавающая на поверхности или располагающаяся в виде грубых хлопьев и комков, может быть получена из полости рта или носоглотки. Запах: нормальное желудочное содержимое слегка кисловатого запаха, напоминает запах хлеба. Гнилостный запах возникает при гниении белков (при застойных явлениях в результате стеноза привратника, распаде раковой опухоли), при снижении концентрации соляной кислоты за счет образовавшихся продуктов брожения - масляная, уксусная, молочная кислоты. Примеси: в содержимом желудка натощак иногда имеются остатки вчерашней пищи (при стенозе привратника), что указывает на нарушение эвакуаторной функции желудка. Химическое исследование. Исследование кислотообразующей функции желудка В каждой порции желудочного содержимого методом титрования определяется общая кислотность (сумма всех кислых валентностей желудка), свободная соляная кислота (в виде диссоциированных ионов водорода и хлора) и связанная соляная кислота (находящаяся в связи с белковыми молекулами) и молочная кислота. Количественное определение общей кислотности желудочного сока определяется титрованием 0,1 н раствором едкого натра в присутствии индикатора фенолфталеина. Кислотность выражается количеством мл едкого натра, необходимым для нейтрализации 100 мл сока. Результаты выражаются в титрационных единицах или ммоль/л (в ед. СИ), что в числовом выражении одинаково. В колбу отмеряется 10 мл профильтрованного желудочного сока из 1 порции и добавляется 2 капли 0,5% раствора фенолфталеина. Затем, в бюретку наливается 0,1 н раствор едкого натра, которым и проводится титрование желудочного сока в данной порции (до появления слабого розового окрашивания, не исчезающего в течение 1/2-1 мин). В учет берется объем щелочи пошедшей на титрование. Последним этапом делается перерасчет на 100 мл сока (количество щелочи, пошедшее на титрование, умножается на 10). Пример расчета: если на титрование 10 мл сока потребовалось 5 мл 0,1 н едкого натра, то общая кислотность равна 5×10=50 мл щелочи или 50 т.е. в 100 мл сока. Таким образом определяется общую кислотность во всех полученных порциях (с 1 по 12). Определение количества свободной соляной кислоты измеряют объемом (мл) 0,1 н едкого натра, затраченного на нейтрализацию 100 мл желудочного сока в присутствии индикатора диметиламиноазобензола. К 10 мл сока добавляется 2 капли 0,5% спиртового р-ра диметиламиноазобензола и титруется 0,1 н р-ром едкого натра до появления оранжевой окраски, напоминающей цвет семги (в присутствии свободной соляной кислоты диметиламиноазобензол приобретает красное окрашивание). Далее также осуществляется перерасчет на 100 мл сока. Если при титровании 10 мл сока пошло 3 мл индикатора, то на 100 мл - в 10 раз больше, т. е. 3,0 Х 10=30 мл или 30 Т.Е. Данные исследования можно провести и одновременно: к 10 мл сока добавляются 2 капли диметиламиноазобензола и 2 капли фенолфталеина. Затем осуществляется титрование 0,1 н р-ром едкого натра до цвета семги (1 отметка количества потраченных мл едкого натра соответствует количеству свободной соляной кислоты), далее титрование проводится до получения лимонно-желтого цвета (2-я отметка используется для определения связанной соляной кислоты), а затем титрование продолжается до розового окрашивания (3-я отметка соответствует общей кислотности). Полученные показатели также умножаются на 10 (пересчет на 100 мл сока). Среднее арифметическое между 2 и 3 отметками считается соответствующим общей соляной кислоте. Указанным методом определяется общая кислотность, свободная, связанная и общая соляная кислота во всех 12 порциях. Оценка полученных результатов В фазу базальной секреции (до введения завтрака) уровень общей кислотности в норме определяется до 40 Т.Е., свободная соляная кислота - до 20 Т.Е. После стимуляции по Лепорскому с капустным отваром нормальные максимальные показатели общей кислотности 40-60 Т.Е., свободной соляной кислоты – 20-40 Т.Е. После проведения субмаксимальной стимуляции гистамином общая кислотность возрастает до 80-100 Т.Е., свободная соляная кислота – 60-85 Т.Е. При максимальной стимуляции гистамином общая кислотность составляет 100-120 Т.Е., свободная соляная кислота 90-110 Т.Е. Нормальные показатели желудочного кислотообразования представлены в табл. 5.6. (таблица в рисунках). Если у обследуемого больного выявлены повышенные цифры кислотности (гиперацидность) необходимо исключить у данного больного язвенную болезнь двенадцатиперстной кишки, гастродуоденит или функциональную диспепсию. Понижение (гипоацидность) или полное отсутствие свободной соляной кислоты (анацидность) наблюдается при раке желудка, хроническом атрофическом гастрите с пониженной секрецией, хроническом холецистите. Если проводилось исследование по Лепорскому с капустным завтраком и получены нулевые показатели свободной соляной кислоты, необходимо провести исследование желудочной секреции с п/к введением гистамина. Если и после введения гистамина не появляется свободная соляная кислота (отсутствует реакция на введение гистамина), это с наибольшей достоверностью свидетельствует об анацидном состоянии. При необходимости, по данным стимулированной секреции желудка и сборе информации каждые 10 минут, могут быть построены графики секреторного ответа желудочных желез (рис. 5.60): а) нормальный тип секреции; б) астенический; в) возбудимый; г) тормозной; д) постоянный (низкий) е) постоянный (высокий). 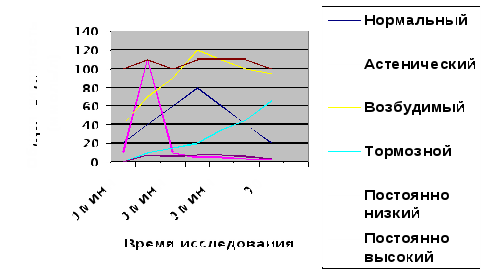 Рис. 5.60. Графики секреторного ответа желудочных желез (по данным исследования общей кислотности в ммоль/л методом тонкого зонда, после субмаксимальной стимуляции гистамином на 10 мин. зондирования). Нормальный тип кислотообразования характеризуется плавным нарастанием секреции НСl с достижением максимума к 40-50 минуте с последующим спадом кислотной продукции до исходных цифр. При астеническом типе наблюдается быстрый подъем кривой выделения НСl до высоких цифр с последующим падением продукции до низких значений. Данный тип кислотообразования характерен для потери желудочными железами возможности осуществлять эффективную работу (воспаление, язвообразование в желудке). Возбудимый тип секреции наблюдается при язвенной болезни двенадцатиперстной кишки и характеризуется более быстрым, чем в норме, подъемом кривой, достижением превышающих норму цифр кислотности и сохранением на длительный срок высокого уровня кислотоотделения. Данный тип кислотообразования, при наличии декомпенсации ощелачивания в антральном отделе желудка и в ДПК, создает наибольшую угрозу для поражения НСl слизистой оболочки двенадцатиперстной кишки (желудочная метаплазия, заселение H. pylori, язвообразование). Тормозной тип кислотообразования наблюдается как промежуточный между нормальным и постоянно низким типами и свидетельствует о поражении желудочных желез атрофическим процессом. Постоянно низкий тип (практически без реакции на максимальный гистаминовый тест или на пентагастрин) наблюдается при атрофическом гастрите, раке желудка. Постоянно высокий тип характерен для синдрома Золлингера-Эллисона. У здорового человека показатели общей и свободной соляной кислоты в желудочном соке изменяются параллельно. Разница между ними не превышает 10-15 Т.Е.. Разрыв между общей и свободной кислотностью более 15 т. е. говорит об увеличении количества органических кислот или белковых продуктов (белки пищи, воспалительный экссудат, продукты распада раковой опухоли). Для более объективной оценки кислотообразующей функции желудка вычисляется дебит-час соляной кислоты. Дебит соляной кислоты - количество кислоты, выделившееся в единицу времени.Дебит-час - количество кислоты, выработанное желудком за час. Вычисляется дебит соляной кислоты по формуле: Д= (VE × 36,5) / 1000 , где V - количество желудочного сока, полученное за определенный промежуток времени; Е - уровень свободной соляной кислоты за это же время в титрационных единицах; 36,5 - относительная молекулярная масса соляной кислоты. Пример расчета. В 1 порции количество полученного сока 40 мл, количество свободной соляной кислоты в этой порции 12 т. е. Дебит соляной кислоты в 1 порции: Д= 40 Х 12 Х 36,5 / 1000 (мг) Аналогичным образом вычисляется дебит общей кислотности, где Е - количество общей кислотности в каждой порции в титрационных единицах. Подсчитав дебит соляной кислоты и общей кислотности в каждой порции (с 1 по 12), приступают к вычислению дебит-часа соляной кислоты, т. е. количества свободной кислоты, выделившейся за час в фазу базальной секреции (до введения завтрака), в фазу I часового напряжения и в фазу 2-х часового напряжения. Для его вычисления суммируется дебит соляной кислоты в 1 порции с дебитом соляной кислоты во 2, 3, 4 порциях, получая таким образом дебит-час соляной кислоты в фазу базальной секреции. Затем суммируется дебит соляной кислоты в 5, 6, 7, 8 порциях и получается дебит-час в фазу 1 часового напряжения секреции и т. д. В норме дебит-час свободной соляной кислоты в фазу базальной секреции составляет 50-150 мг/ч, в фазу часового напряжения 50-100 мг/ч. Увеличение дебит-часа HCl характерно для язвенной болезни, особо с локализацией язвы в луковице 12-перстной кишки, функциональной диспепсии, гастродуоденита, ассоциированного с H.pylori. Дебит-час понижается при раке желудка, атрофическом гастрите. В последние годы большое практическое значение придают данным общей кислотности при использовании метода желудочного зондирования тонким зондом, это обусловлено тем, что при заборе содержимого желудка из его синуса (смесь секрета фундальных и антральных желез) уровень свободной соляной кислоты не отражает истинной картины состояния желудочного кислотообразования из-за связывания соляной кислоты антральным секретом. Поэтому в клинической практике все большее значение придают дебиту, вычисляемому на основании общей кислотности. Часовой дебит кислотной продукции в период базальной секреции обозначается BAO (basal acid оautput), в фазу часового напряжения при субмаксимальной стимуляции - SAO (submaximal acid output), при максимальной стимуляции - МАО (maximal acid output). Показатели МАО и SAO находятся в зависимости от массы обкладочных клеток, поэтому дают возможность судить о состоянии слизистой оболочки желудка. Исследование ферментообразующей функции желудка В клинической практике для исследования ферментообразующей функции желудка наиболее распространен метод Туголукова. В основе данного метода лежит протеолитическое действие желудочного содержимого на сухую плазму крови. О содержании пепсина судят косвенно по количеству переваренного белкового субстрата. При смешивании исследуемого желудочного сока, содержащего пепсин, с белковым субстратом в определенных соотношениях происходит расщепление белка. По количеству переваренного белка судят о содержании пепсина в желудочном соке. Уменьшение количества пепсина указывает на глубокое поражение слизистой оболочки желудка. Отсутствие в желудочном содержимом пепсина и соляной кислоты называется ахилией. Качественная реакция Уффельмана на молочную кислоту Молочная кислота в норме в желудочном содержимом практически отсутствует, появляясь при выраженных анацидных состояниях в результате деятельности молочно-кислых бактерий, особенно при нарушении эвакуаторной функции желудка. Кроме того, молочная кислота может появиться в содержимом желудка при его поражении раковой опухолью. Ход определения: к 20 каплям 1 % раствора карболовой кислоты (фенола) добавляются 1-2 капли 10% раствора хлорного железа. Получается раствор, окрашенный в фиолетовый цвет (фенолят железа). В пробирку с фенолятом железа вводится по каплям желудочный сок. В присутствии молочной кислоты, вследствие образования молочнокислого железа, фиолетовое окрашивание переходит в желто-зеленое. Микроскопическое исследование желудочного сока С помощью микроскопического исследования оцениваются свойства желудочной слизи, наличие фибрина (показатель воспаления), нейтрофилов и клеток эпителия (при ахлоргидрии), а также структурные элементы пищи (при нарушении эвакуации и ахлоргидгии - главным образом зерна крахмала, жировые капли, растительные волокна, грибы и бактерии). Диагностика дуоденогастрального рефлюкса С помощью желудочного зондирования можно проводить и диагностику дуоденогастрального рефлюкса (желчный рефлюкс), который проводится с помощью качественных проб на наличие билирубина в желудочном соке. Методы внутрижелудочной рН-метрииМетоды титрования с использованием красящих индикаторов не позволяют точно определить кислотность желудочного содержимого с примесью желчи, крови, кроме того, кислотность в диапазоне рН от 3,5 до 7,0 этими методами определяется как анацидность. Более точные данные об истинной кислотности желудочного сока дает измерение концентрации свободных водородных ионов с помощью интрагастральной рН-метрии. В настоящее время, при отсутствии противопоказаний к введению зонда (тяжелое общее состояние, старческий возраст, варикозное расширение вен пищевода, дивертикулы пищевода, аневризма аорты, высокие цифры артериального давления, тяжелые органические поражения сердечно-сосудистой системы) предпочтение отдается исследованию желудочного кислотообразования с помощью электрометрической рН-метрии с использованием метода суточного мониторирования рН (наиболее информативная разновидность метода, применяемая, в последнее время в клинических условиях). Метод основан на определении рН с помощью специальных электродов по величине электродвижущей силы в растворах. Разработка высокочувствительных рН-зондов и возможность размещения датчиков в различных отделах пищевода, желудка и двенадцатиперстной кишки позволяет в физиологичных условиях изучать состояние кислотообразующей функции желудка (КФЖ), ощелачивающей функции антрального отдела желудка, степени закисления двенадцатиперстной кишки или пищевода (при гастро-эзофагеальном рефлюксе), исследовать КФЖ на фоне приема препаратов - блокаторов желудочной секреции. Суточное мониторирование позволяет оценить изменения КФЖ на фоне приема пищи, курения, ночного сна. Интрагастральную рН-метрию проводят с помощью специальных зондов, оснащенных несколькими (два и более) рН-электродами (стеклянными или сурьмяно-каломельными). В настоящее время наиболее распространены отечественные сурьмяно-каломельные зонды системы Е. Ю. Линара и аппараты (ацидогастрографы) для кратковременной (Гастроскан-5) и продолжительной (Гастроскан-24) внутрижелудочной рН-метрии (рис.5.61). При внутрижелудочной рН-метрии кислотообразование измеряется через короткие интервалы времени непосредственно в кислотообразующей зоне, в пищеводе, антральном отделе и ДПК. Велико значение мониторирования для изучения суточного профиля секреции НСl у больных язвенной болезнью желудка и ДПК, выраженности его в те или иные временные промежутки: натощак, ночью, после еды, приема препаратов. С помощью 24-часового мониторирования рН-желудка, пищевода и ДПК стало возможным определять патогенетическое значение не только уровня кислотообразования в самом желудке, но и оценивать его патологическое влияние на слизистую пищевода при ГЭРБ. 24-часовое интраэзофагеальное рН-мониторирование пищевода позволяет адекватно оценить вид рефлюкса (кислотный или желчный), выявить общее число эпизодов рефлюкса в течение суток и их продолжительность, связь рефлюкса с положением тела, временем суток, зависимость его от приема пищи. При проведении исследования обследуемым пациентам рекомендуется не менять привычный образ жизни и режим питания. О наличии ГЭРБ говорят в том случае, если общее количество эпизодов ГЭР в течение суток более 50 или общая продолжительность снижения рН до уровня менее 4 превышает 1час. 24-х часовая рН-метрия является ведущим методом, своеобразным «золотым стандартом» для верификации диагноза ГЭРБ, в диагностике атипичных форм ГЭРБ, обнаружения феномена «ночного кислотного прорыва» (НКП), а также в индивидуальном подборе лекарственных препаратов. Методика проведения суточного мониторирования рН пищевода, желудка и двенадцатиперстной кишки В положении стоя интраназально рабочая часть зонда с тремя электродами вводится в желудок. Толщина зонда 1-1,5мм, расстояние между электродами 75 мм. Подключичную область обрабатывают спиртом и закрепляют электрод сравнения. Ориентируясь на показания прибора, устанавливают электроды в зависимости от цели исследования. Стандартным положением считается «кардия - тело – антрум». Также возможно «пищевод - кардия – тело»; «тело - антрум – дуоденум». После установки электродов начинается процедура обследования. Во время исследования пациент ведет обычный образ жизни, но такие события как прием пищи, курение, прием лекарственных препаратов, положение лежа, ночной сон фиксируются нажатием определенных клавиш на приборе. Неприятные ощущения (боль, изжога, тошнота, чувство голода) также фиксируются при нажатии клавиш. Обследование длится 24 часа. Затем зонд извлекается, стерилизуется, а полученные данные передаются на компьютер с построением кривых рН тех отделов эзофагогастродуоденальной зоны, где были установлены электроды. Оценка рН-метрических данных При исследовании рН желудка установлено, что натощак кислотность в разных его отделах заметно отличается. Нормальным исходным состоянием неработающего и нераздраженного желудка здорового организма считается нейтральная или слабощелочная внутрижелудочная среда (рН – 7-6 ед.). Однако с учетом раздражающего действия зонда и условно-рефлекторных раздражителей рН натощак в кислотопродуцирующей зоне может иметь слабокислую реакцию. Самые высокие и стабильные показатели регистрируются в теле желудка (кислотопродуцирующая зона). В качестве раздражителя желудочной секреции применяется гистамин либо пентагастрин. После стимуляции пентагастрином или гистамином (максимальный гистаминовый тест), значения рН для тела желудка составляют:
Если исходная внутрижелудочная среда кислая (натощак) и не меняется в течение всего исследования, то такое состояние расценивается как непрерывное кислотообразование желудочных желез. Различают три типа непрерывного кислотообразования:
Сопоставление функциональных данных, полученных с помощью рН–метрии и морфологической картины желудка, показало, что при первом типе непрерывного кислотообразования слизистая оболочка желудка не изменена, либо имеется поверхностный гастрит. При втором и третьем типах непрерывного кислотообразования диагностируются гастриты с поражением желез (атрофия). Рак желудка сопровождается непрерывным кислотообразованием только в 50% случаев и в основном пониженной интенсивности. У остальных 50% больных злокачественными новообразованиями желудка в базальную фазу секреции наблюдается нейтральная либо щелочная внутрижелудочная среда, а после раздражителя у 20% из них отмечается гистаминорефрактерная анацидность. Значения кислотности в антральном отделе желудка не отличаются постоянностью и связаны с непрерывным поступлением кислого содержимого из тела желудка, а также периодическими щелочными забросами из двенадцатиперстной кишки (дуоденогастральный рефлюкс). О наличии дуодено-гастрального рефлюкса с забросом в желудок содержимого двенадцатиперстной кишки (желчи) следует думать при эпизодическом повышении рН тела желудка до 5-6 ед., не связанном с приемом пищи. В антральном отделе рН в норме превышает показатели тела желудка более чем на единицу. В таком случае ощелачивающую функцию антрального отдела считают компенсированной. Разница значений рН тела желудка и антрального отдела 0,5 - 1 характерна для субкомпенсации ощелачивающей функции антрума, при разнице менее 0,5 ощелачивающая функция антрального отдела считается декомпенсированной. При язве с локализацией в желудке (тело, дно) обычно выявляется непрерывное кислотообразование средней или пониженной интенсивности, которое сочетается с компенсированным или субкомпенсированным ощелачиванием в антральном отделе желудка. Непрерывное кислотообразование повышенной интенсивности с декомпенсированным ощелачиванием в антральном отделе желудка наблюдается у большинства пациентов с язвенной болезнью двенадцатиперстной кишки (рис. 5.62). У пациентов с атрофическим гастритом обнаруживается значительное снижение желудочного кислотообразования (слабокислый – рН 5,0-6,9, или щелочной - рН 7,0-8,9 желудок) (рис. 5.63). В стимулированную фазу желудочной секреции возможно проведение щелочного теста, заключающегося во введении в желудок 0,5 г бикарбоната натрия в 30 мл дистиллированной воды. Оценивают время восстановления исходного рН желудка в антральном отделе в стимулированную фазу:
Прием пищи также оказывает свое влияние на состояние рН желудка. Так, сразу после приема пищи кислотность снижается за счет разведения и частичной нейтрализации НСl буферными емкостями пищи. Этот период носит название раннего постпрандиального периода. Далее, под влиянием пищевого стимулирования резко увеличивается выработка соляной кислоты, намного превышающего исходный уровень – поздний постпрандиальный период. Поступление кислого содержимого в антральный отдел желудка в данный период приводит к подавлению выработки гастрина с одновременной стимуляцией высвобождения соматостатина и секретина, что по принципу обратной связи выключает кислотообразование в желудке, и оно возвращается к исходному уровню межпищеварительного периода. Продолжительность раннего постпрандиального периода зависит от буферных емкостей пищи, массы париетальных клеток и их реактивности. В свою очередь, на длительность позднего периода, кроме перечисленных факторов, влияет и состояние ауторегуляторного гуморального рефлекса (рис. 5.64). Следует иметь в виду, что именно продолжительность закисления антрального отдела и ДПК в силу различных причин, в том числе и от нарушения деятельности антро-дуоденального кислотного “тормоза”, в значительно большей степени оказывает свою патологическую роль на язвообразование в ДПК, чем самые низкие значения рН в фундальном отделе, возникающие в ответ на прием пищи. Хотя при дуоденальной язве кислотность в теле желудка, как правило, в полтора раза выше, чем у здоровых лиц. При расположении одного из электродов в пищеводе возможно выявление забросов содержимого желудка в пищевод (гастро-эзофагеальный рефлюкс) (рис. 5.65), о чем свидетельствует снижение рН пищевода ниже 4 ед. Автоматически рассчитываются следующие параметры: общее время рН< 4 ед., время рН< 4 ед. в горизонтальном и вертикальном положении, общее число рефлюксов за сутки, число рефлюксов продолжительностью более 5 мин, длительность наиболее продолжительного рефлюкса. При суточном мониторировании рН возможно проведение острых лекарственных проб для оценки индивидуальной эффективности того или иного лекарственного препарата (ингибиторы желудочной секреции) или комплексной терапии. При острой лекарственной пробе оценивается время от введения лекарственного средства до повышения рН тела желудка до 6 ед., продолжительность периода рН> 6 ед. после однократного приема препарата, изменение количества гастро-эзофагальных и дуодено-гастральных забросов (рис 5.66). В настоящее время, в современных приборах фирмы “Исток-Система” (г. Фрязино) применяется и компьютерная обработка информации поступающей при рН-метрическом исследовании. Вместе с тем, нельзя противопоставлять pH-метрию желудка и аспирационно-зондовые методы исследования кислотности желудочного содержимого, желудочной секреции в целом. Особенно помогает метод зондирования в диагностике именно гиперсекреторных состояний, а рН-метрия при секреторной недостаточности желудка. Методы должны использоваться в комплексе, только тогда у врача будет весь объем данных, который поможет поставить правильный диагноз с учетом функционального состояния органов ЖКТ и назначить соответствующую патогенетическую терапию. Беззондовые методы исследования желудочной секрецииВ тех случаях, когда по тем или иным причинам, провести зондирование желудка не представляется возможным, а иметь информацию о функциональном состоянии желудка, ориентировочного характера, необходимо, то возможно проведение беззондового исследования кислотной продукции. Для этого применяются следующие исследования: Десмоидная проба. Резиновый (десмоидный, латексный и пр.) мешочек, содержащий 0,1 г метиленового синего и герметично перевязанный тонкой кетгутовой нитью, проглатывается больным натощак. Из всех протеолитических ферментов пищеварительных соков только пепсин обладает способностью переваривать кетгут, активатором пепсина является соляная кислота. В желудочном содержимом кетгут переваривается, мешочек раскрывается, а метиленовый синий поступает в просвет желудка и всасывается в 12-перстной и тонкой кишках, поступая в кровь и выводясь с мочой. При этом моча окрашивается в синий цвет. После проглатывания натощак мешочка с метиленовым синим, больной собирает мочу через 3, 5 и 20 часов, отмечая время появления синего окрашивания и интенсивность окраски. Если все 3 порции мочи у больного окрашены в интенсивный сине-зеленый цвет, надо думать о наличии у больного повышенной секреторной активности, повышении количества соляной кислоты. Появление слабого окрашивания только третьей порции характерно для снижения кислотности желудочного сока. При отсутствии в желудочном соке пепсина или, что бывает чаще, соляной кислоты кетгут не переваривается и мешочек выводится из желудочно-кишечного тракта естественным путем. Все три порции мочи при этом остаются обычного соломенно-желтого цвета. Данный метод прост и может быть использован при массовых обследованиях. Метод ионнообменных смол. Метод основан на применении внутрь пилюль содержащих ионнообменные смолы, насыщенные индикатором (хинин, краситель), ионы которого в присутствии свободной соляной кислоты (при рН менее 3,0) обмениваются на эквивалентное количество водородных ионов соляной кислоты. Высвободившийся индикатор всасывается в тонком кишечнике, попадает в кровь и в дальнейшем выводится с мочой. Оценка секреторной функции желудка производится по уровню экскреции индикатора или степени окрашивания мочи. Применяются индикаторные ионнообменные смолы из отечественной смолы, насыщенные красителем азуром II. Десмоидная проба и методы ионнообменных смол надежны, однако дают возможность только выявить наличие или отсутствие соляной кислоты в желудке, но не дают возможность получить количественные показатели кислотности. Ацидотест. В состав набора для исследования желудочного кислотообразования по методике «ацидотест» входят 2 таблетки кофеин-бензоата натрия и 3 драже красящего вещества (2,4 диамино-4-этоксиазобензол). В зависимости от концентрации соляной кислоты в желудке краситель растворяется и выводится с мочой, окрашивая ее. Интенсивность окрашивания сравнивается со шкалой, указывающей уровень соляной кислоты. После полного опорожнения мочевого пузыря больному предлагается принять внутрь 1—2 таблетки кофеин-бензоата натрия. Через час собирается первая проба мочи и предлагается принять 1 драже красящего вещества. Через 1,5 часа собирается вторая проба мочи. Пробы мочи разводятся до 200 мл, подкисляются соляной кислотой и производится визуальное колориметрическое определение с помощью цветной шкалы, прилагаемой к набору таблеток и драже «ацидотест». Первая проба является контрольной и не окрашивается. |
