Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
Патогенез. Он сложен и тесно связан с этиологическими факторами. Не все стороны его могут считаться достаточно изученными. Среди патогенети- ческих факторов язвенной болезни различают общие и местные. Общие представлены нарушениями нервной и гормональной регуля- ции деятельности желудка и двенадцатиперстной кишки, а местные — нару- шениями кислотно-пептического фактора, слизистого барьера, моторики и морфологическими изменениями слизистой оболочки желудка и двенадцатиперстной кишки. Значение неврогенных факторов огромно. Как уже упоминалось, под влиянием внешних (стресс) или внутренних (висцеральная патология) при- чин происходит изменение координирующей функции коры головного мозга в отношении подкорковых образований (промежу- точный мозг, гипоталамус). Это ведет в одних случаях (язва пилоро-дуоде- 348 нальной зоны) к возбуждению гипоталамо-гипофизарной области, центров блуждающего нерва и повышенному тонусу самого нерва, повышению актив- ности кислотно-пептического фактора и усилению моторики желудка. В дру- гих случаях (язва тела желудка), напротив, возникает подавление корой функ- ции гипоталамо-гипофизарной области, снижение тонуса блуждающего нерва и угнетение моторики; при этом активность кислотно-пептического фактора нормальна или понижена. Среди гормональных факторов в патогенезе язвенной болезни ос- новную роль играют расстройства в гипоталамо-гипофизарно-над- почечниковой системе в виде повышения, а в последующем истоще- ния выработки АКТГ и глюкокортикоидов, которые усиливают активность блуждающего нерва и кислотно-пептического фактора. Указанные нарушения гормональной регуляции отчетливо выражены лишь при язвенной болезни пи- лоро-дуоденальной зоны. При язвенной болезни тела желудка выработка АКТГ и глюкокортикоидов понижена, поэтому возрастает роль местных факторов. Местные факторы в значительной мере реализуют превращение острой язвы в хроническую и определяют обострения, рецидивы болезни. При язве пилоро-дуоденальной зоны большое значение имеет повышение активно- сти кислотно-пептического фактора, что связано с увеличением числа гастринпродуцирующих клеток, повышенной секрецией гастрина и ги- стамина. В этих случаях факторы агрессии (кислотно-пептическая активность) преобладают над факторами защиты слизистой оболочки (слизистый барьер), что определяет развитие или обострение пептической язвы. При язве тела же- лудка при нормальной или пониженной активности кислотно-пептического фактора и угнетенной моторике слизистой барьер страдает в результате диф- фузии в желудочную стенку водородных ионов, что определяет выброс ги- стамина лаброцитами, дисциркуляторные изменения (шунтирование крови) и нарушение трофики ткани. Морфологические изменения слизистой оболочки желудка и двенадцати- перстной кишки представлены соответственно картиной хронического гастри- та и хронического дуоденита. Таким образом, значение разных факторов в патогенезе язвенной болезни при различной локализации язвы (пилоро-дуоденальная зона, тело желудка) неодинаково (табл. 13). При язвенной болезни пилоро-дуоденальной зоны ве- лика роль вагусно-гастринных влияний и повышения активности кислотно- пептического фактора. При язвенной болезни тела желудка, когда вагусно-га- стринные влияния, как и активация кислотно-пептического фактора, менее выражены, наибольшее значение приобретают расстройства кровообращения и трофические нарушения в желудочной стенке, что создает условия для обра- зования пептической язвы. Патологическая анатомия. Морфологическим субстратом язвенной болезни является хроническая рецидивирующая язва. В ходе формирова- ния она проходит стадии эрозии и острой язвы, что позволяет счи- тать эрозию, острую и хроническую язвы стадиями морфогенеза язвенной болезни. Эти стадии особенно хорошо прослеживаются при язвенной болезни желудка. Эрозиями называют дефекты слизистой оболочки, которые не прони- кают за мышечную пластинку слизистой оболочки. Они бывают обычно по- верхностными и образуются в результате некроза участка слизистой оболочки с последующим кровоизлиянием и отторжением мертвой ткани. В дне эрозии находят солянокислый гематин, а в краях ее лейкоцитарный инфильтрат. В желудке могут возникать множественные эрозии, которые обычно легко эпителизируются. Однако в случаях развития язвенной болезни некоторые 349 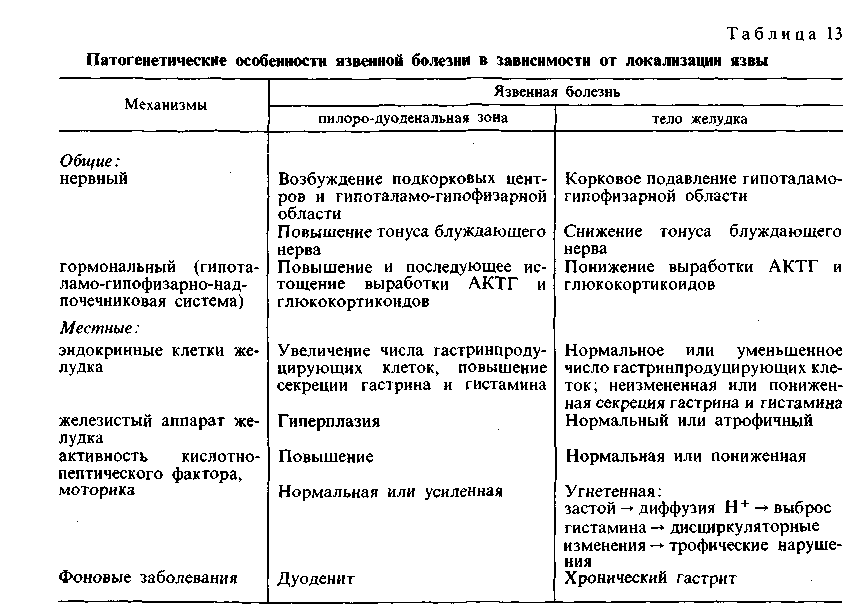 эрозии не заживают; некрозу подвергается не только слизистая оболочка, но и более глубокие слои стенки желудка, развиваются острые пептиче- ские язвы. Они имеют неправильную округлую или овальную форму. По мере очищения от некротических масс выявляется дно острой язвы, которое образовано мышечным слоем, иногда серозной оболочкой. Часто дно окра- шено в грязно-серый или черный цвет вследствие примеси гематина-гидрохло- рида. Глубокие дефекты слизистой оболочки нередко приобретают воронко- образную форму, причем основание воронки обращено к слизистой оболочке, а верхушка — к серозному покрову. Острые язвы желудка обычно появляются на малой кривизне, в антраль- ном и пилорическом отделах, что объясняется структурно-функциональными особенностями этих отделов. Известно, что малая кривизна является «пище- вой дорожкой» и поэтому легко травмируется, железы ее слизистой оболочки выделяют наиболее активный желудочный сок, стенка наиболее богата рецеп- торными приборами и наиболее реактивна, но складки ригидны (не гибкие) и при сокращении мышечного слоя не в состоянии закрыть дефект. С этими особенностями связаны также плохое заживление острой язвы этой локализа- ции и переход ее в хроническую. Поэтому хроническая язва желудка чаще ло- кализуется там же, где острая, т. е. на малой кривизне, в антральном и пило- рическом отделах; кардиальные и субкардиальные язвы встречаются редко. Хроническая язва желудка бывает обычно единичная, множе- ственные язвы редки. Язва имеет овальную или округлую форму (ulcus rotundum) и размеры от нескольких миллиметров до 5 —6 см. Она проникает в стенку желудка на различную глубину, доходя иногда до серозного слоя. Дно язвы гладкое, иногда шероховатое, края валикообразно приподняты, плотные омозолелые (каллезная язва, от лат. eattus — мозоль). Край язвы, 350 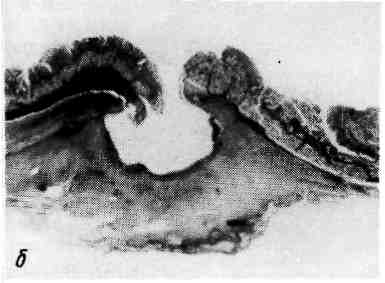 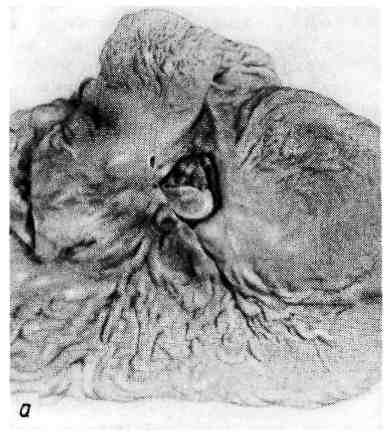 Рис. 268. Хроническая язва желудка. а — общий вид хронической язвы, пенетрирующей в головку поджелудочной железы; б — каллезная язва желудка (гистотопографический срез): дно и края язвы представлены фиброзной тканью, кардиальный край язвы крутой, а пилорический — пологий. обращенный к пищеводу, несколько подрыт, и слизистая оболочка нависает над дефектом. Край, обращенный к привратнику, пологий, имеет вид тер- расы, ступени которой образованы слоями стенки — слизистой оболочкой, подслизистым и мышечным (рис. 268). Такой вид краев объясняется смеще- нием слоев при перистальтике желудка, идущей от пищевода к привратнику. На поперечном разрезе хроническая язва имеет форму усеченной пирамиды, узкий конец которой обращен в сторону пищевода. Серозная оболочка в области язвы утолщена, нередко спаяна с прилежащими органами — пе- ченью, поджелудочной железой, сальником, поперечной ободочной кишкой. Микроскопическая картина хронической язвы желудка в различные пе- риоды течения язвенной болезни различна. В период ремиссии в краях язвы обнаруживается рубцовая ткань. Слизистая оболочка по краям утолще- на, гиперплазирована. В области дна видны разрушенный мышечный слой и замещающая его рубцовая ткань, причем дно язвы может быть покрыто тонким слоем эпителия. Здесь же, в рубцовой ткани, много сосудов (артерии, вены) с утолщенными стенками. Во многих сосудах просветы сужены или облитерированы за счет пролиферации клеток интимы (эндоваскулит) или разрастания соединительной ткани. Нервные волокна и ганглиозные клетки подвергаются дистрофическим изменениям и распаду. Иногда в дне язвы сре- ди рубцовой ткани наблюдается разрастание нервных волокон по типу ампу- тационных невром. В период обострения язвенной болезни в области дна и краев язвы появляется широкая зона фибриноидного некро- з а. На поверхности некротических масс располагается фибринозно- гнойный или гнойный экссудат. Зону некроза отграничивает грануля- ционная ткань с большим числом тонкостенных сосудов и клеток, среди которых много эозинофилов. Глубже вслед за грануляционной тканью распо- лагается грубоволокнистая рубцовая ткань. Об обострении язвы свидетельствуют не только экссудативно-некротические изменения, но ифибриноидные изменения стенок сосудов, нередко с тром- бами в их просветах, а также мукоидное и фибриноидное набу- хание рубцовой ткани в дне язвы. В связи с этими изменениями раз- меры язвы увеличиваются, появляется возможность разрушения всей стенки желудка, что может привести к тяжелым осложнениям. В тех случаях, когда 351 обострение сменяется ремиссией (заживление язвы), воспалительные изменения затихают, зону некроза прорастает грануляционная ткань, которая созревает в грубоволокнистую рубцовую; нередко наблюдается эпителизация язвы. В исходе фибриноидных изменений сосудов и эндартериита развивают- ся склероз стенки и облитерация просвета сосудов. Таким образом, обостре- ние язвенной болезни даже в случаях благоприятного исхода ведет к усиле- нию рубцовых изменений в желудке и усугубляет наруше- ние трофики его тканей, в том числе и вновь образованной рубцовой ткани, которая при очередном обострении язвенной болезни легко разрушается. Морфогенез и патологическая анатомия хронической язвы две- надцатиперстной кишки принципиально не отличаются от таковых при хронической язве желудка. Хроническая язва двенадцатиперстной кишки в подавляющем большин- стве случаев образуется на передней или задней стенке луковицы (б у л ь- барная язва; лишь в 10% случаев она локализуется ниже луковицы (постбульбарная зона). Множественные язвы двенадцатиперстной кишки встречаются в 1/4 случаев и располагаются друг против друга по передней и задней стенкам луковицы («целующиеся язвы»). При язвенной болезни различают следующие осложнения хронической язвы (В. А. Самсонов): 1)язвенно-деструктивные (кровотечение, про- бодение, пенетрация); 2) воспалительные (гастрит, дуоденит, перига- стрит, перидуоденит); 3) я з в ен но-р у б ц о в ы е (сужения входного и выход- ного отделов желудка, деформация желудка, сужение просвета двенадцати- перстной кишки, деформация ее луковицы); 4) малигнизация язвы (развитие рака из язвы); 5) комбинированные осложнения. Кровотечение — одно из частых и опасных осложнений язвенной бо- лезни. Зависимости между частотой кровотечения и локализацией язвы в же- лудке нет; при локализации язвы в двенадцатиперстной кишке кровотечение чаще вызывают язвы, расположенные в задней стенке луковицы. Кровотече- ние возникает в связи с разъеданием стенок сосудов (аррозивное кро- вотечение), поэтому оно происходит, как правило, в период обострения язвенной болезни. Кровь часто остается в желудке или кишке, частично выде- ляется с рвотными массами и испражнениями. Рвотные массы напоминают кофейную гущу вследствие изменения кровяного пигмента под влиянием же- лудочного сока. Каловые массы становятся дегтеобразными. Прободение (перфорация) — также наблюдается обычно в период обо- стрения язвенной болезни. Чаще перфорируют пилорические язвы желудка или язвы передней стенки луковицы двенадцатиперстной кишки. Перфорация язвы ведет к перитониту. Вначале воспаление в виде фибринозных нало- жений на брюшине появляется лишь в области перфоративного отверстия, за- тем оно становится распространенным и не фибринозным, а фибринозно- гнойным. При наличии спаек прободение может вести лишь к ограни- ченному перитониту. Хронический перитонит отмечается редко. Тогда массы желудочного содержимого инкапсулируются, на брюшине и в сальнике образуются гранулемы инородных тел. В редких слу- чаях, когда прободное отверстие прикрывается печенью, сальником, поджелу- дочной железой или быстро появляющимися наложениями фибрина, говорят о прикрытом прободении. Пенетрацией язвы называют проникновение ее за пределы стенки же- лудка или двенадцатиперстной кишки в соседние органы. Пенетрируют обыч- но язвы задней стенки желудка и задней стенки луковицы двенадцатиперстной кишки и чаще в малый сальник, головку и тело поджелудочной железы (см. рис. 268), в печеночно-двенадцатиперстную связку, реже в печень, поперечную 352 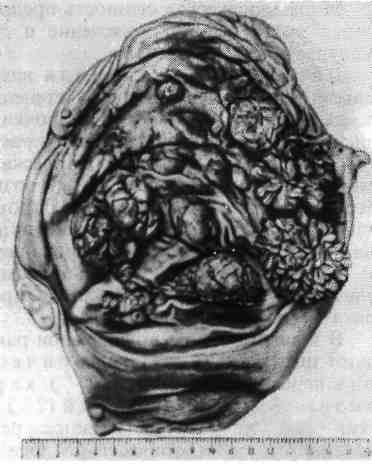 Рис. 269. Полипоз желудка. ободочную кишку, желчный пузырь. Пенетрация язвы желудка в ряде случаев ведет к перевариванию орга- на, например поджелудочной же- лезы. К осложнениям воспалительного характера относятся периульцероз- ный гастрит и дуоденит, перигаст- рит и перидуоденит, в результате чего образуются спайки с соседними органами. Редко язва желудка ос- ложняется флегмоной. Тяжелые осложнения язвы обус- ловлены рубцовым стенозом привратника. Желудок расширяется, в нем задерживаются пищевые мас- сы, часто бывает рвота. Это может привести к обезвоживанию организ- ма, обеднению хлоридами и раз- витию хлорогидропениче- ской уремии (желудочной тетании). Иногда рубец перетяги- вает желудок в средней части и разделяет его на две половины, придавая желудку форму песочных часов. В двенадцатиперстной кишке к рубцовому стенозу и деформации приводят лишь язвы задней стенки луковицы. Малигнизапия (озлокачествление) хронической язвы желудка встре- чается в 5—10 % случаев; переход хронической язвы двенадцатиперстной киш- ки в рак — исключительно редкое явление. Среди комбинированных осложнений наиболее часты перфорация и кровотечение, кровотечение и пенетрация. РАК ЖЕЛУДКА Рак желудка по частоте занимает первое место среди раковых опухолей и встречается чаще у мужчин в возрасте от 50 до 70 лет. Среди случаев смер- ти от рака он составляет около 25 % Этиология. В эксперименте с помощью различных канцерогенных веществ (бензпирен, метилхолантрен, холестерин и др.) удалось получить рак желудка и показать, что его развитие происходит на фоне гастрита и полипоза. У че- ловека развитию рака могут предшествовать хроническая язва, а д е - номатозные полипы (рис. 269), хронический гастрит. Эти за- болевания желудка называют предраковыми. Хроническая язва желудка переходит в рак в 5 — 10 % случаев. Примерно в таком же проценте случаев рак желудка развивается из аденоматозных полипов. Сведения о частоте воз- никновения рака на фоне хронического гастрита противоречивы. У большин- ства больных рак желудка не имеет предшествующих желудочных забо- леваний. Морфогенез и гистогенез рака желудка выяснены недостаточно. Безуслов- ное значение для развития опухоли имеет перестройка слизистой оболочки желудка, наблюдаемая при предопухолевых процессах — язвенной болезни, полипозе желудка, хроническом гастрите;. Эта перестройка сохраняется и при раке, что позволяет говорить о так называемом фоне, или профиле, ракового .желудка. 353 Морфологическая сущность предраковых процессов и морфогенез рака на- ходят определенное объяснение в дисплазии эпителия слизистой оболочки желудка. Дисплазией эпителия называют замещение части эпителиального пласта клетками с различной степенью атипизма. Различают несколько сте- пеней дисплазии слизистой оболочки желудка, при этом III (тяжелая) степень дисплазии близка неинвазивному раку (рак in situ). Считают, что в зависимо- сти от преобладания диспластических процессов в покровно-ямочном эпите- лии или в эпителии шеек желез возникает рак различного гистологического строения и различной дифференцировки. Для рака из покровно-ямочного эпи- телия характерно строение аденокарциномы, а для рака из эпителия шеек же- лез — строение недифференцированной карциномы. Классификация. Клинико-анатомическая классификация рака желудка учитывает локализацию опухоли, характер ее роста, макроскопическую форму рака и гистологический тип. В зависимости от локализации рака в том или ином отделе желудка разли- чают шесть его видов: пилорический( 50 %), малой кривизны те- ла с переходом на стенки (27%), кардиальный (15%), большой кри- визны (3 %), ф у н д а л ь н ы й (2 %) и тотальный (3 %). Myльтицентриче- ский рак желудка встречается редко. Как видно, в 3/4случаев рак локализуется в пилорическом отделе и на малой кривизне желудка, что имеет несомненное диагностическое значение. В зависимости от характера роста выделяют следующие клинико-ана- томические формы рака желудка (В. В. Серов). 1.Рак с преимущественно экзофитным экспансивным ростом: 1) бляшковидный рак; 2) полипозный рак (в том числе развившийся из полипа желудка); 3) фунгозный (грибовидный) рак; 4) изъязвленный рак (злокачественные язвы): а) первично-язвенная форма рака желудка; б) блюдцеобразный рак (рак-язва); в) рак из хронической язвы (язва-рак).
Согласно этой классификации, формы рака желудка являются одновремен- но фазами развития рака, что позволяет наметить определенные варианты развития рака желудка со сменой форм-фаз во времени в зависимости от пре- обладания экзофитного или эндофитного характера роста. |
