Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
Этиология и патогенез. Обычно они сходны с таковыми при раковых опу- холях других локализаций. Однако ряд факторов имеет значение только для развития рака легкого. К ним относится запыление легких некоторыми вида- ми пыли, содержащей бластомогенные вещества, и курение сигарет. Среди больных раком легкого до 90 %— курильщики. Определенную роль в разви- тии рака легкого играют хронические воспалительные процессы, ведущие 335 к развитию пневмосклероза, хронического бронхита, бронхоэктазов. По- являющаяся на почве этих процессов метаплазия эпителия бронхов, его уси- ленная регенерация могут при длительном существовании способствовать развитию рака. Приведенные данные позволяют в известной мере объяснить преобладание заболеваемости и смертности от рака легкого среди мужчин городского населения. Классификация. Она учитывает локализацию, характер роста, макроскопи- ческую форму и микроскопический вид. Клиник о-анатомическая классификация рака легкого (по А. И. Струкову) следующая. По локализации: 1) прикорневой (центральный), исходящий из стволового, долевого и начальной части сегментарного бронха; 2) периферический (в том числе верхушечный), исходя- щий из периферического отдела сегментарного бронха и его более мелких ветвей, а также из альвеолярного эпителия; 3) смешанный (массивный). По характеру роста: 1) экзофитный (эндобронхиальный); 2) эндофитный (экзоброн- хиальный и перибронхиальный); По макроскопической форме: 1) бляшковидный; 2) полипозный; 3) эндоброн- хиальный диффузный; 4) узловатый; 5) разветвленный; 5) узловато-разветвленный. По микроскопическому виду: 1) плоскоклеточный (эпидермоидный) рак; 2) аде- нокарцинома; 3) недифференцированный рак: мелкоклеточный, крупноклеточный; 4) железисто- плоскоклеточный рак; 5) карцинома бронхиальных желез: аденоидная кистозная, мукоэпидер- моидная. Прикорневой (центральный) рак — наиболее частая форма; на- блюдается в 60 — 70 %всех случаев рака легкого. Развивается в слизистой обо- лочке стволового, долевого и начальной части сегментарного бронхов, перво- начально в виде небольшого узелка (бляшки) или полипа, а в дальнейшем в зависимости от характера роста (экзофитного, эндофитного) приобретает форму эндобронхиального диффузного, узловатого, разветвленного, или узло- вато-разветвленного рака (рис. 260, 261). Часто и рано, не достигая больших размеров, осложняется сегментарным или долевым ателектазом, являющимся почти постоянным спутником прикорневого рака. Ателектаз ведет к наруше- нию дренажной функции бронха, развитию пневмонии, абсцесса, бронхоэкта- зов и тем самым маскирует маленький рак бронха. Из крупного бронха опу- холь при эндофитном росте распространяется на ткань средостения, сердечную сорочку и плевру. Развивающийся при этом плеврит носит сероз- но-геморрагический характер. Прикорневой рак чаще имеет строение плоско- клеточного, реже — железистого или недифференцированного. Периферический рак обнаруживается в 25 —30 % случаев. Возни- кает в слизистой оболочке периферического отдела сегментарного бронха, его более мелких ветвей и бронхиол (рис. 262, см. рис. 260). Периферический рак долгое время растет экспансивно в виде узла, достигая иногда больших раз- меров (диаметр до 5 —7 см); он не проявляется клинически до тех пор, пока не обнаруживается при случайном обследовании, не достигает плевры {пле- врит) или стволового и сегментарного бронхов, сдавление и прорастание ко- торых вызывает нарушение дренажной функции бронхов и компрессионный или обтурационный ателектаз. Иногда рак развивается в области рубца вбли- зи плевры в любом участке легкого; может перейти на плевру, вследствие че- го она утолщается и в плевральной полости скапливается серозно-геморраги- ческий экссудат, сдавливающий легкое. Периферический рак имеет строение железистого, реже — плоскоклеточно- го или недифференцированного. Смешанный (массивный) рак легкого встречается в 2 — 5% слу- чаев. Он представляет собой мягкую белесоватую, нередко распадающуюся ткань, которая занимает всю долю или даже все легкое (рис. 263). Решить во- 336 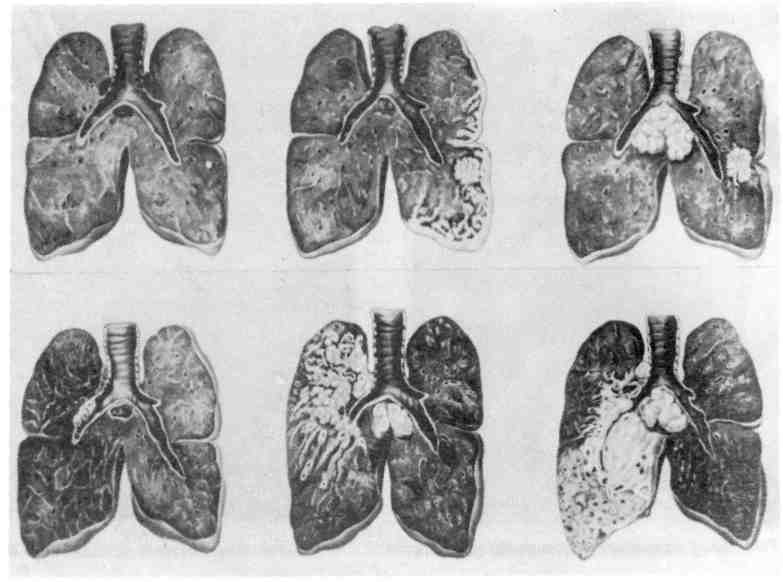 Рис. 260. Схематическое изображение форм рака легкого. Верхний ряд — периферический рак, нижний — центральный рак. 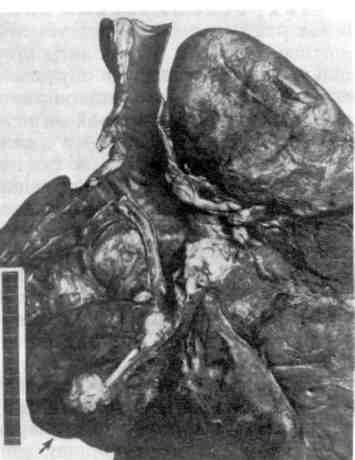 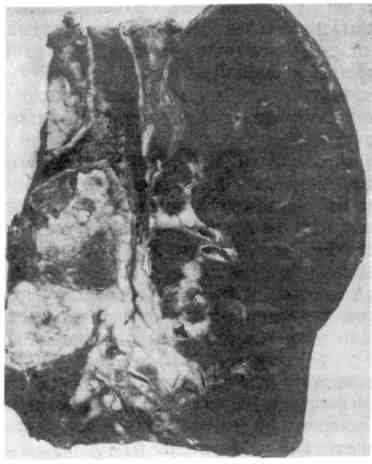 Рис. 261. Прикорневой рак легкого. Рис. 262. Периферический рак легкого. 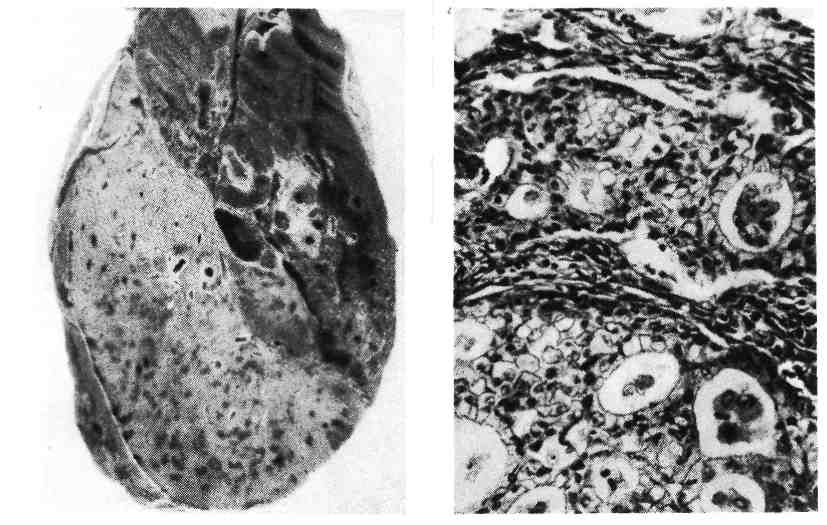 Рис. 263. Смешанный (массивный) рак легкого. Рис. 264. Аденокарцинома легкого. Слизь в просвете ячеек железистых структур. прос об источнике роста не представляется возможным. Массивный рак чаще имеет строение недифференцированного, реже — аденокарциномы. Микроскопический вид рака легкого разнообразен, что определяет- ся как различными источниками его происхождения (покровный и железистый эпителий бронхов, пневмоциты второго типа, эндокринные клетки), так и сте- пенью дифференцировки опухоли (дифференцированный и недифференциро- ванный рак). В дифференцированном раке легкого, как правило, сохраняются признаки ткани, из которой он исходит: слизеобразование — в аденокарцино- ме, кератинообразование — в плоскоклеточном раке. Плоскоклеточный (эпидермоидный) рак может быть высо- ко-, умеренно- и низкодйфференцированным. Для высокодифференци- рованного рака характерно образование кератина многими клетками и формирование раковых жемчужин (плоскоклеточный рак с оро- говением—см. рис. 138), для умереннодифференцированного рака — митозы и полиморфизм клеток, некоторые из которых содержат кера- тин, для низкодифференцированного плоскоклеточного рака — еще больший полиморфизм клеток и ядер (наличие полигональных и веретенообразных клеток), большое число митозов; кератин определяется лишь в отдельных клетках. Аденокарцинома легкого также может иметь различную степень дифференцировки (рис. 264). Высокодифференцированная адено- карцинома состоит из ацинарных, тубулярных или сосочковых структур, клетки которых продуцируют слизь; умереннодифференцирован- ная аденокарцинома имеет железисто-солидное строение, в ней встре- чается большое число митозов, слизеобразование отмечается лишь у части 338 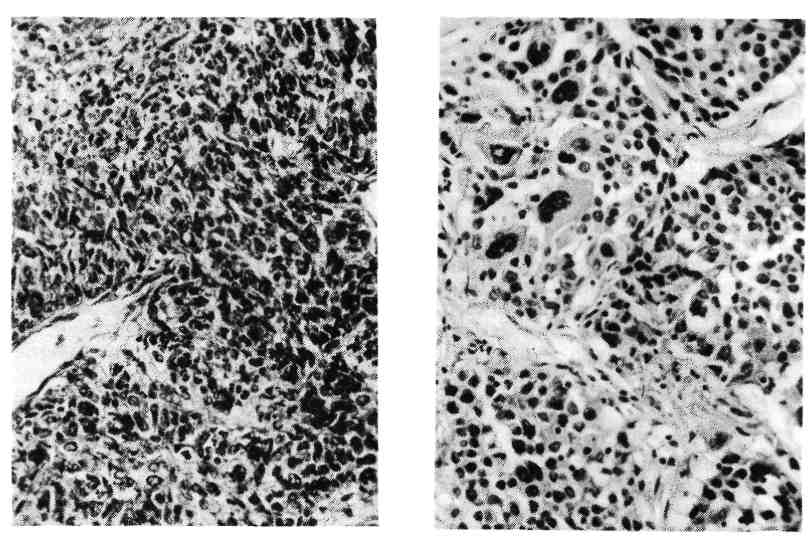 Рис. 265. Мелкоклеточный рак легкого. Рис. 266. Крупноклеточный рак легкого. клеток; низкодифференцированная аденокарцинома состоит из солидных структур, полигональные клетки ее способны продуцировать слизь. Разновидность аденокарциномы -бронхиолярно-альвеоляр- ный рак. Недифференцированный рак легкого бывает мелкоклеточным и крупноклеточным. Мелкоклеточный рак состоит из мелких лимфоцитоподобных или овсяновидных клеток с гиперхромными ядрами, клетки растут в виде пластов или тяжей (рис. 265). Они обладают эндокринной активностью — способны к продукции АКТГ, серотонина, кальцитонина и других гормонов. Электрон- но-микроскопически в цитоплазме раковых клеток выявляются нейросекре- торные гранулы. В ряде случаев мелкоклеточный рак сопровождается арте- риальной гипертонией. Эти данные позволили рассматривать мелкокле- точный (овсяноклеточный) рак как злокачественную апудому. Крупноклеточный рак представлен крупными полиморфными, неред- ко гигантскими многоядерными клетками (рис. 266), которые не способны продуцировать слизь. По-видимому, опухолевые клетки при этом варианте недифференцированного рака утратили признаки как структурной, так и функ- циональной дифференцировки. Железист о-плоскоклеточный рак легкого называют также смешанным, так как он представляет собой сочетание двух форм — адено- карциномы и плоскоклеточного рака. Карцинома бронхиальных желез, имеющая аденоидное кистозное или мукоэпидер- моидное строение, встречается довольно редко. К осложнениям рака легкого относятся метастазы и вторичные легочные изменения. Метастазы рака, как лимфогенные, так и гематогенные, 339 являются самым грозным осложнением и наблюдаются в 70 % случаев. Первые лимфогенные метастазы возникают в бронхиальных и бифурка- ционных лимфатических узлах, затем шейных и др. Среди гематогенных мета- стазов наиболее характерны метастазы в печень, головной мозг, кости (осо- бенно часто в позвонки) и надпочечники. Прикорневой рак чаще дает лимфогенные, периферический — гематогенные метастазы. Наблюдаются случаи, когда у больных периферическим раком легкого (небольшим по размеру и протекающим без симптомов) первые кли- нические признаки появляются в связи с поражением органов метастазами. Вторичные легочные изменения связаны с развитием ателек- таз а в случаях прикорневого рака легкого. К ним следует отнести и те изме- нения, которые появляются в связи с некрозом опухоли: образование полостей, кровотечение, нагноение и др. Смерть больных раком легкого наступает от метастазов, вторичных ле- гочных осложнений или от кахексии. БОЛЕЗНИ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА • Болезни желудочно-кишечного тракта отличаются большим разнообразием. Одни из них являются первичными самостоя- тельными заболеваниями и составляют содержание большого раз- дела медицины — гастроэнтерологии, другие развиваются вторично при раз- личных заболеваниях инфекционного и неинфекционного, приобретенного и наследственного характера. Изменения желудочно-кишечного тракта могут иметь воспалительную, ди- строфическую, дисрегенераторную, гиперпластическую и опухолевую приро- ду. Для понимания сущности этих изменений и механизма их развития боль- шое значение имеет морфологическое изучение кусочков ткани (б и о п т а- т о в) пищевода, желудка, кишечника, печени, поджелудочной железы и др., полученных при биопсии, так как при этом появляется возможность приме- нения тонких методов исследования, таких, как гистохимические, радиоавто- графические, электронно-микроскопические. В этом разделе будут рассмотрены важнейшие заболевания зева и глотки, слюнных желез, пищевода, желудка, кишечника, печени, желчного пузыря и поджелудочной железы (болезни зубочелюстной системы и органов полости рта — см. с. 609). БОЛЕЗНИ ЗЕВА И ГЛОТКИ Среди болезней зева и глотки наибольшее значение имеет ангина (от лат. angere — душить), или тонзиллит — инфекционное забо- левание с выраженными воспалительными изменениями в лимфаденоидной ткани глотки и небных миндалинах. Это заболевание широко распространено среди населения и особенно часто встречается в холодное время года. Ангины подразделяют на острые и хронические. Наибольшее значение имеет острая ангина. Этиология и патогенез. Возникновение ангины связано с воздействием раз- нообразных возбудителей, среди которых основное значение имеют стафило- кокк, стрептококк, аденовирусы. Определенную роль играют ассоциации микробов. В механизме развития ангины участвуют как экзогенные, так и эндо- генные факторы. Первостепенное значение имеет инфекция, проникаю- 340 щая трансэпителиально или гематогенно, однако чаще это аутоинфекция, про- воцируемая общим или местным переохлаждением, травмой. Из эндогенных факторов следует учитывать прежде всего возрастные особенности лимфаде- ноидного аппарата глотки и реактивности организма, с чем связано частое возникновение ангины у детей старшего возраста и взрослых до 35 — 40 лет, а также редкость ее у маленьких детей и стариков. В развитии хронического тонзиллита большую роль играет аллергический фактор. Патологическая анатомия. Различают следующие формы острой ан- гины: катаральную, лакунарную, фолликулярную, фибринозную, гнойную, некротическую и гангренозную. При катаральной ангине слизистая оболочка небных миндалин и небных дужек резко полнокровна или синюшна, тусклая, покрыта слизью. Иногда экссудат приподнимает эпителий и образует мелкие пузырьки с мут- ным содержимым. Лакунарная ангина характеризуется скоплением в глубине лакун се- розного, слизистого или лейкоцитарного экссудата с примесью слущенного эпителия. По мере накопления в лакунах экссудата он появляется на поверх- ности увеличенной миндалины в виде беловато-желтых пятен. В эпителии ла- кун появляются изъязвления, ткань значительно инфильтрирована лейкоци- тами. При фолликулярной ангине поражаются преимущественно лим- фоидные фолликулы. Миндалины большие, полнокровные, фолликулы значи- тельно увеличены в размерах, в центре их определяются участки гнойного расплавления. В лимфойдной ткани между фолликулами отмечаются гипер- плазия лимфоидных элементов и скопления лейкоцитов. Фибринозная ангина проявляется фибринозным выпотом и образо- ванием пленок на поверхности слизистой оболочки миндалин. Это дифтеритическая ангина, которая наблюдается чаще всего при диф- терии. Для гнойной ангины характерно увеличение размеров миндалин в связи с их отеком и инфильтрацией лейкоцитами. Гнойное воспаление чаще имеет разлитой характер (флегмонозная ангина), реже оно ограничи- вается небольшим участком, образуется абсцесс. Возможны переход гной- ного процесса на прилежащие мягкие ткани и диссеминация инфекции. При некротической ангине отмечается поверхностный или глубо- кий некроз слизистой оболочки с образованием дефектов, имеющих неровные края. В связи с этим нередки кровоизлияния в слизистую оболочку зева и миндалины. В тех случаях, когда некротические массы подвергаются гангре- нозному распаду, говорят о гангренозной ангине. Некротическая и гангренозная ангина наблюдается чаще всего при скарла- тине, остром лейкозе. Особой разновидностью является язвенно-пленчатая ангина Симатювского — Плаута — Венсана, которая вызывается симбиозом веретенообразной бактерии с обычными спирохетами полости рта. Эта ангина имеет эпидемический характер. Самостоятельное значение имеет так называемая септическая ангина, или ангина при алиментарно-ток- сической алейкии, возникающей после употребления в пищу продуктов из перезимовав- шего в поле зерна. К особым формам ангины относят и те из них, которые имеют необыч- ную локализацию: ангина язычной, тубарной или носоглоточной миндалин, ангина боковых валиков и гранул задней стенки глотки и т. д. При хронической ангине, которая развивается в результате много- кратных рецидивов (рецидивирующая ангина), происходят гипер- плазия и склероз лимфоидной ткани миндалин, склероз капсулы, расширение лакун, изъязвление эпителия. Иногда отмечается резкая гиперплазия всего лимфойдного аппарата зева и глотки. 341 Изменения в глотке и миндалинах как при острой, так и при хронической ангине сопровождаются гиперплазией ткани лимфатических узлов шеи. Осложнения ангины могут иметь как местный, так и общий характер. Ос- ложнения местного характера связаны с переходом воспалительного процесса на окружающие ткани и развитием паратонзиллярного или загло- точного абсцесса, флегмонозного воспаления клетчат- ки зева, тромбофлебита. Ангина может осложниться сепсисом и ве- сти к развитию ревматизма, гломерулонефрита. БОЛЕЗНИ СЛЮННЫХ ЖЕЛЕЗ Наиболее часто в слюнных железах находят воспалительные процессы. Во- спаление слюнных желез носит название сиалоаденита, а околоушных слюнных желез — паротита. Сиалоадениты и паротиты могут иметь се- розный и гнойный характер. Обычно они возникают вторично при заносе ин- фекции гематогенным, лимфогенным или интрадуктальным путем. Особый вид сиалоаденита с разрушением желез клеточным инфильтратом характерен для сухого синдрома Шегрена (см. с. 316). Самостоятельными заболеваниями слюнных желез являются эпидеми- ческий паротит, вызываемый миксовирусом, цитомегалия, возбуди- телем которой является вирус цитомегалии, а также опухоли (см. также «Болезни органов полости рта»). БОЛЕЗНИ ПИЩЕВОДА Болезни пищевода немногочисленны. Чаще других встречаются диверти- кулы, воспаление (эзофагит) и опухоли (рак). Дивертикул пищевода — это ограниченное слепое выпячивание его стенки, которое может состоять из всех слоев пищевода (истинный ди- вертикул) или только слизистого и подслизистого слоя, выпячивающихся через щели мышечного слоя (мышечный дивертикул). В зависимости от локализации и топографии различают фарингоэзофагальные, бифуркационные, эпифренальные и множественные дивертикулы, а от осо- бенностей происхождения — спаечные дивертикулы, возникающие вследствие воспалительных процессов в средостении, и релаксационные, в ос- нове которых лежит локальное расслабление стенки пищевода. Дивертикул пищевода может осложниться воспалением его слизистой оболочки (д и в е р- ти к у л и т). Причины образования дивертикула могут быть врожденными (неполно- ценность соединительной и мышечной тканей стенки пищевода, глотки) и приобретенными (воспаление, склероз, рубцовые сужения, повышение давле- ния внутри пищевода). Эзофагит — воспаление слизистой оболочки пищевода — обычно разви- вается вторично при многих заболеваниях, редко — первично. Он бывает острым или хроническим. Острый эзофагит, наблюдающийся при воздействии химических, термических и механических факторов, при ряде инфекционных заболеваний (дифтерия, скарлатина, тифы), аллергических реакциях, может быть ката- ральным, фибринозным, флегмонозным, язвенным, ган- гренозным. Особой формой острого эзофагита является перепончатый, когда происходит отторжение слепка слизистой оболочки пищевода. После глу- бокого перепончатого эзофагита, развивающегося при химических ожогах, образуются рубцовые стенозы пищевода. 342 При хроническом эзофагите, развитие которого связано с хрони- ческим раздражением пищевода (действие алкоголя, курения, горячей пищи) или нарушением кровообращения в его стенке (венозный застой при сердеч- ной декомпенсации, портальной гипертензии), слизистая оболочка гипереми- рована и отечна, с участками деструкции эпителия, лейкоплакии и склероза. Для специфического хронического эзофагита, встречающего- ся при туберкулезе и сифилисе, характерна морфология соответствующего воспаления. В особую форму выделяют рефлюкс-эзофагит, при котором находят воспаление, эрозии и язвы (эрозивный, язвенный эзофагит) в стенке нижнего отдела пищевода (маргинальный эзофагит) в связи с регургитацией в него желудочного содержимого (регургитационный, пептический эзофагит). Рак пищевода чаще всего возникает на границе средней и нижней тре- ти его, что соответствует уровню бифуркации трахеи. Значительно реже он встречается в начальной части пищевода и у входа в желудок. По данным вскрытий, рак пищевода составляет около 10 % всех случаев смерти от рака. |
