Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
К осложнениям острого энтерита относятся кровотечение, перфо- рация стенки кишки с развитием перитонита (например, при брюшном тифе), а также обезвоживание и деминерализация (например, при холере). Острый энтерит обычно протекает вместе с инфекционным заболеванием, выражением или осложнением которого он является. Однако в ряде случаев он может перейти в хронический энтерит. 361 Хронический энтерит Хронический энтерит — хроническое воспаление тонкой кишки. Он может быть самостоятельным заболеванием или проявлением других хрони- ческих болезней (гастрит, гепатит, цирроз печени, ревматические болезни и т. д.). Этиология. Вызывать хронический энтерит могут многочисленные экзо- генные и эндогенные факторы, способные при длительном воздействии и по- вреждении энтероцитов нарушать физиологическую регенерацию слизистой обо- лочки тонкой кишки. Экзогенными факторами являются: инфекции (стафилококк, сальмонеллы, вирусы), интоксикации, воздействие некоторых медикаментов (салицилаты, антибиотики, цитостатические средства), дли- тельные алиментарные погрешности (злоупотребление острыми, горячими, плохо проваренными продуктами), чрезмерное употребление грубой расти- тельной клетчатки, углеводов, жиров, недостаточное употребление белков и витаминов. Эндогенными факторами могут быть: аутоинтоксика- ция (например, при уремии), нарушения обмена (при хроническом панкреати- те, циррозе печени), наследственная неполноценность ферментов тонкой кишки. Морфогенез. В основе хронического энтерита лежат нарушения физиологи- ческой регенерации слизистой оболочки тонкой кишки: пролиферации эпите- лия крипт, дифференцировки клеток, «продвижения» их по ворсинке и оттор- жения в просвет кишки. Сначала эти нарушения заключаются в усиленной пролиферации эпителия крипт, который стремится восполнить быстро отторгающиеся вакуолизиро- ванные энтероциты ворсинок. Однако дифференцировка этого эпителия в функционально полноценные энтероциты запаздывает. В результате этого большая часть ворсинок оказывается выстланной недифференцированны- ми, функционально несостоятельными энтероцитами, которые быстро поги- бают. Ворсинки приспосабливают свою форму к уменьшенному числу эпите- лиальных клеток — становятся короче, атрофируются. Со временем крипты (камбиальная зона) оказываются не в состоянии обеспечить пул энтероцитов, подвергаются кистозному превращению и склерозу. Эти изменения являются завершающим этапом нарушенной физиологической регенерации слизистой оболочки тонкой кишки. Патологическая анатомия. Изменения при хроническом энтерите в послед- нее время хорошо изучены на материале энтеробиопсий. Показано, что в ос- нове хронического энтерита, как и гастрита, лежат процессы нарушенной регенерации эпителия, завершающиеся атрофией и структурной перестройкой слизистой оболочки. Различают хронический энтерит без атрофии слизистой оболочки и атрофический энтерит. По существу — это фазы (стадии) хронического энтерита. Для хронического энтерита без атрофии весьма характерны не- равномерная толщина ворсинок и появление булавовидных утолщений их ди- стальных отделов, где отмечается деструкция базальных (аргирофильных) мембран эпителиальной выстилки (рис. 276). Цитоплазма энтероцитов, высти- лающих ворсинки, вакуолизирована (вакуольная дистрофия). Активность окислительно-восстановительных и гидролитических (щелочная фосфатаза) ферментов цитоплазмы таких энтероцитов снижена, что свидетельствует о на- рушении их абсорбционной способности. Между энтероцитами апикальных отделов близлежащих ворсинок появляются спайки, «аркады», что связано, г видимо, с образованием поверхностных эрозий; строма ворсин инфильтриро- вана плазматическими клетками, лимфоцитами, эозинофилами, клеточный ин- фильтрат спускается в крипты, которые могут быть кистозно расширенными. 362 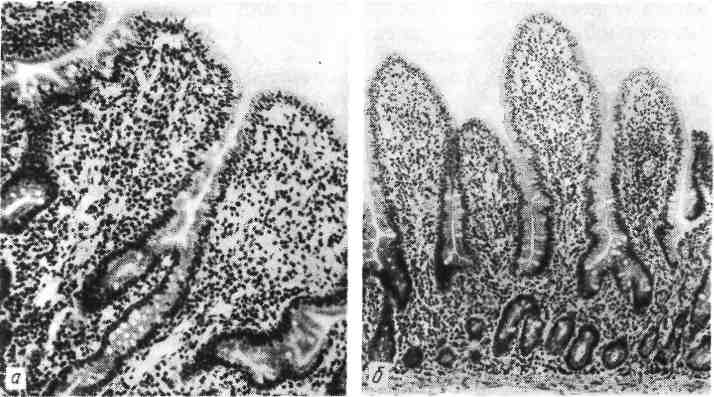 Рис. 276. Хронический энтерит (энтеробиопсия) (по Л. И. Аруину). а — хронический энтерит без атрофии; неравномерная толщина ворсинок, булавовидное утолщение их дистальных отделов, вакуольная дистрофия энтероцитов, полиморфноклеточная инфильтрация стромы; б — хронический атрофический энтерит; укорочение ворсинок, их деформация и срастание; выраженная лимфогистиоцитарная инфильтрация стромы. Инфильтрат раздвигает крипты и доходит до мышечного слоя слизистой оболочки. Хронический атрофический энтерит характеризуется прежде всего укорочением ворсинок, их деформацией, появлением большого числа сросшихся ворсинок (см. рис. 276). В укороченных ворсинках происходит кол- лапс аргирофильных волокон. Энтероциты вакуолизированы, активность ще- лочной фосфатазы в их щеточной каемке снижена. Появляется большое чис- ло бокаловидных клеток, очень часто встречаются кистозное расширение крипт, умеренная инфильтрация их лимфогистиоцитарными элементами и за- мещение разрастаниями коллагеновых и мышечных волокон. При длительном, тяжелом хроническом энтерите могут развиться анемия, кахексия, гипопротеинемические отеки, остеопороз, эндокринные нарушения, эндогенный авитаминоз. ЭНТЕРОПАТИИ Энтеропатиями называют хронические заболевания тонкой кишки, в основе которых лежат наследственные или приобретенные ферментные на- рушения энтероцитов (кишечные ферментопатии). Снижение актив- ности или выпадение определенных ферментов ведет к недостаточному всасы- ванию тех веществ, которые в норме эти ферменты расщепляют. В результате этого развивается своеобразный клинический синдром нарушенного всасывания тех или иных пищевых веществ (malabsorption syndrom). Среди энтеропатий различают: 1) дисахаридную недостаточность (напри- мер, алактазию); 2) гиперкатаболическую гипопротеинемическую энтеропа- тию с повышенной потерей белков (кишечная лимфангиэктазия); 3) нетропи- ческую спру (идиопатическая, эндогенная, спру-целиакия, в том числе глютеновая энтеропатия). Патологическая анатомия. Изменения при различных энтеропатиях более 363 Р 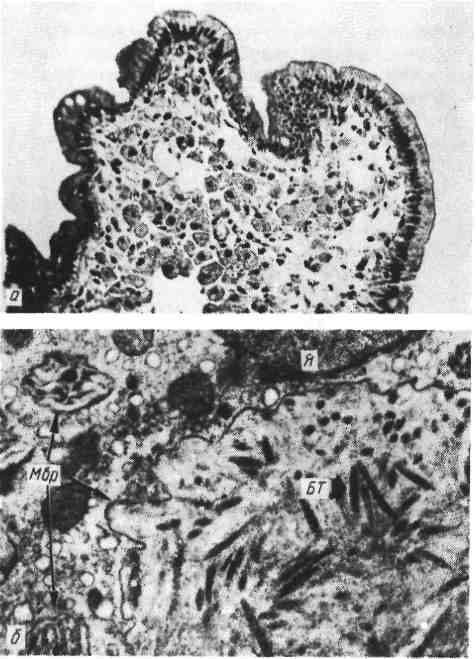 ис. 277. Болезнь Уиппла (энтеро- ис. 277. Болезнь Уиппла (энтеро-биопсия). а — выраженная инфильтрация собствен- ной оболочки слизистой оболочки тон- кой кишки ШИК-положительными мак- рофагами (препарат Л. И. Аруина); 6 — цитоплазма ШИК-положительного макрофага, содержащая отграниченные мембраной (Мбр) мешковидные образо- вания, которые заполнены бациллопо- добными палочковидными тельцами (БТ). Я -ядро, х 15 000 (по Кингу). или менее однотипны и сво- дятся к разной степени выра- женности дистрофических и атрофических изменений в слизистой оболочке тонкий кишки. Особенно характерны укорочение и утолщение вор- синок, вакуолизация и умень- шение числа энтероцитов с потерей ими микроворсинок (щеточной каемки), углубле- ние крипт и утолщение ба- зальной мембраны, инфиль- трация слизистой оболочки плазматическими клетками, лимфоцитами, макрофагами. В поздних стадиях отмеча- ются почти полное отсут- ствие ворсинок и резкий скле- роз слизистой оболочки. При гиперкатаболической гипо- протеинемической энтеропа- тии эти изменения сочетаются с резким расширением лимфатических капилля- ров и сосудов кишечной стенки (кишечная лимфангиэктазия). Гистоферменто- химическое исследование биоптатов слизистой оболочки кишки позволяет определить ферментные нарушения, характерные для определенного вида энтеропатии. Для энтеропатии характерны те же последствия, что и для тяжелого хронического энтерита. Они ведут к развитию синдрома нарушенного всасы- вания, резкой гипопротеинемии, анемии, эндокринным нарушениям, авитами- нозам, отечному синдрому. БОЛЕЗНЬ УИППЛА Болезнь Уиппла (кишечная липодистрофия) — редкое хроническое заболевание тонкой кишки, для которого характерны синдром нарушенного всасывания, гипонротеин- и гиполипидемия, прогрессирующая слабость и похудание. Этиология. Причина болезни Уиппла окончательно не установлена. Мно- гие исследователи в связи с обнаружением в макрофагах слизистой оболочки бацилловидных телец придают значение инфекционному фактору. В пользу инфекционной природы болезни говорит и то, что эти тельца под влиянием лечения антибиотиками исчезают из слизистой оболочки и вновь появляются при обострении заболевания. 364 Патологическая анатомия. Как правило, отмечают уплотнение стенки тонкой кишки и ее брыжейки, а также увеличение брыжеечных лимфатических узлов, что связано с отложением в них липидов и жирных кислот и резким лимфостазом. Характерные изменения обнаружи- ваются при микроскопическом исследовании. Они проявляются выраженной инфильтрацией собственной пластинки слизистой оболочки кишки макрофага- ми (рис. 277), цитоплазма которых окрашивается реактивом Шиффа (Ш ИК- положительные макрофаги). Помимо слизистой оболочки, такого же вида макрофаги появляются в брыжеечных лимфатических узлах, печени, синовиальной жидкости. В макрофагах и эпителиальных клетках слизистой оболочки при электронно-микроскопическом исследовании находят б а - циллоподобные тельца (см. рис. 277). В кишке, лимфатических узлах и брыжейке в участках накопления жира обнаруживают липогранулемы. КОЛИТ При колите воспалительный процесс может охватывать преимущественно слепую кишку (тифлит), поперечноободочную (трансверзит), сигмо- видную (сигмоидит) или прямую (проктит), а в некоторых случаях распространяется на всю кишку (п а н к о л и т). Воспаление может быть как острым, так и хроническим колитом. Острый колит Острый колит — острое воспаление толстой кишки. Этиология. Различают инфекционный, токсический и токсико-аллергиче- ский колиты. К инфекционным относят дизентерийный, брюшноти- фозный, колибациллярный, стафилококковый, грибковый, протозойный, септи- ческий (туберкулезный, сифилитический), к токсическим — уремический, сулемовый, медикаментозный, а к токсико-аллергическим — алимен- тарный и копростатический. Патологическая анатомия. Выделяют следующие морфологические виды острого колита: катаральный, фибринозный, гнойный, геморрагический, некротический, гангренозный, язвенный. При катаральном колите слизистая оболочка кишки гиперемирова- на, отечна, на поверхности ее видны скопления экссудата, который может иметь серозный, слизистый или гнойный характер (серозный, сли- зистый или гнойный катар). Воспалительный инфильтрат пронизы- вает не только толщу слизистой оболочки, но и подслизистый слой, в кото- ром видны кровоизлияния. Дистрофия и некробиоз эпителия сочетаются с десквамацией поверхностного эпителия и гиперсекрецией желез. Фибринозный колите зависимости от глубины некроза слизистой оболочки и проникновения фибринозного экссудата (что определяет про- чность связи образующейся пленки со стенкой кишки) делят на крупозный и дифтеритический (см. «Дизентерия», с. 459). Гнойный колит обычно характеризуется флегмонозным воспалением (флегмонозный колит, флегмона толстой киш к и). В тех слу- чаях, когда при колите в стенке кишки возникают множественные кровоизлия- ния, появляются участки геморрагического пропитывания, говорят о гемор- рагическом коли т.е. При некротическом колите омертвению нередко подвергается не только слизистая оболочка, но и подслизистый слой. Гангренозный ко- лит— лишь вариант некротического. Острый язвенный колит обычно завершает дифтеритические или не- кротические изменения стенки кишки. В ряде случаев, например при амебиазе, язвы в толстой кишке появляются в самом начале болезни. 365 Осложнениями острого колита могут быть кровотечение, перфорация и пе- ритонит, парапроктит с параректальными свищами. Острый колит, как и острый энтерит, обычно проходит вместе с тем забо- леванием, которое он осложняет, но в ряде случаев он принимает хроническое течение. Хронический колит Хронический колит — хроническое воспаление толстой кишки — возникает первично или вторично. В одних случаях он генетически связан с острым, в других — эта связь не прослеживается. Этиология. Факторы, вызывающие хронический колит, по существу те же, что и у острого, т. е. инфекционные, токсические и токсико- аллергические. Важное значение приобретает длительность действия этих факторов в условиях повышенной местной (кишечной) реактивности. Патологическая анатомия. Изменения при хроническом колите, изученные на материале биопсий, мало чем отличаются от таковых при хроническом эн- терите, хотя при колите более отчетливо выражены воспалительные явления, которые сочетаются с дисрегенераторными и ведут к атрофии и склерозу слизистой оболочки. Руководствуясь этим, различают хронический колит без атрофии слизистой оболочки и атрофи- ческий колит. При хроническом колите без атрофии слизистой обо- лочки последняя отечна, тускла, зерниста, серо-красная или красная, неред- ко с множественными кровоизлияниями и эрозиями. Отмечаются уплощение и десквамация призматического эпителия, увеличение числа бокаловидных клеток в криптах. Сами крипты укорочены, просвет их расширен. Собствен- ная пластинка слизистой оболочки, в которой встречаются кровоизлияния, инфильтрирована лимфоцитами, плазматическими клетками, эозинофилами, клеточный инфильтрат нередко проникает в мышечный ее слой. Степень клеточной инфильтрации может быть различной — от весьма уме- ренной очаговой до резко выраженной диффузной с образованием отдельных абсцессов в криптах (крипт-абсцессы) и очагов изъязвления. Для хронического атрофического колита характерны упло- щение призматического эпителия, уменьшение числа крипт, гиперплазия глад- комышечных элементов. В слизистой оболочке преобладают гистиолимфоци- тарная инфильтрация и разрастание соединительной ткани; в ряде случаев встречаются эпителизирующиеся и рубцующиеся язвы. Возможны осложнения в виде парасигмоидита, парапроктита. В ряде слу- чаев при хроническом колите развивается гиповитаминоз в связи с измене- нием кишечной флоры и нарушением синтеза витаминов. НЕСПЕЦИФИЧЕСКИЙ ЯЗВЕННЫЙ КОЛИТ Неспецифический язвенный колит (синонимы: идиопатиче- ский язвенный колит, геморрагический и гнойный проктоколит, язвенный про- ктоколит) — хроническое рецидивирующее заболевание, в основе которого ле- жит воспаление толстой кишки с нагноением, изъязвлением, геморрагиями и исходом в склеротическую деформацию стенки. Это довольно распростра- ненное заболевание, которое встречается чаще у молодых женщин. Этиология и патогенез. В возникновении этого заболевания безусловно зна- чение местной аллергии, которая вызвана, видимо, микрофлорой кишечника. В пользу аллергической природы колита свидетельствует сочетание его с кра- пивницей, экземой, бронхиальной астмой, ревматическими болезнями, зобом Хашимото. В патогенезе заболевания большое значение придают аутоимму- 366  Рис. 278. Неспецифический язвенный колит (препарат Ж. М. Юхвидовой). низации. Это подтверждается обнаружением при язвенном колите аутоанти- тел, фиксирующихся в эпителии слизистой оболочки кишки, что устанавли- вается при иммунолюминесцентном исследовании: характером клеточного инфильтрата слизистой оболочки, который отражает реакцию гиперчувстви- тельности замедленного типа. Хроническое течение болезни и несовершенство репаративных процессов связаны, видимо, не только с аутоагрессией, но и с трофическими расстройствами в связи с выраженной деструкцией интраму- рального нервного аппарата кишки. Патологическая анатомия. Процесс обычно начинается в прямой кишке и постепенно поднимается до слепой включительно. Поэтому встречаются как относительно изолированные поражения прямой и сигмовидной или прямой, сигмовидной и поперечной ободочной кишок, так и тотальное поражение всей толстой кишки (рис. 278). Морфологические изменения зависят от характера течения болезни — острого или хронического (Т. Ф. Когой). Острая форма соответствует острому прогрессирующему течению и обострению хронических форм. В этих случаях стенка толстой кишки отеч- на, гиперемирована, с множественными эрозиями и язвами неправильной формы, которые сливаются и образуют обширные участки изъязвления. Со- хранившиеся в этих участках островки слизистой оболочки напоминают полипы (бахромчатые псевдополипы). Некротические измене- ния являются ведущими. Язвы, как правило, имеют острый характер и проникают в подслизистый и мышечный слои, где отмечаются фи- бриноидный некроз коллагеновых волокон, очаги миомаляции и кариорекси- са, обширные интрамуральные кровоизлияния. На дне язв, как в зоне некроза, так и по периферии их видны сосуды с фибриноидным некрозом и аррозией стенок. Нередки перфорация стенки кишки в области язвы и кишечное крово- течение. Отдельные язвы подвергаются гранулированию, причем грануля- ционная ткань в избытке разрастается в области язвы и образует полипо- видные выросты (гранулематозные псевдополипы). Стенка киш- 367 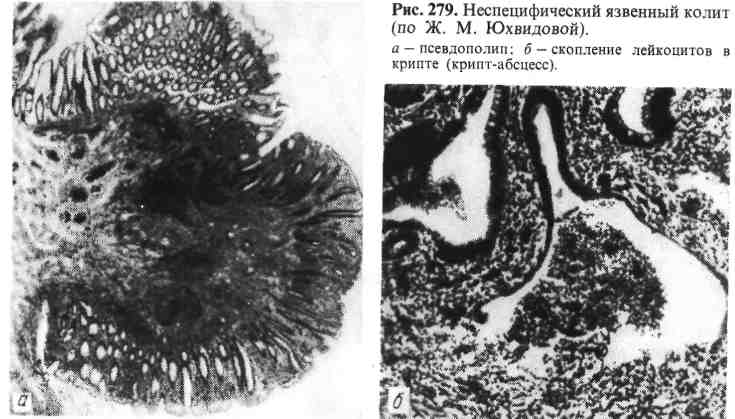 ки (особенно подслизистый ее слой) обильно инфильтрирована лимфоцитами, плазматическими клепками, эозинофилами. Грануляции пронизаны лейкоци- тами, которые видны также в криптах, где образуют абсцессы (крипт-абс- цессы). Для хронической формы характерна резкая деформация кишки, ко- торая становится значительно короче; отмечается резкое утолщение и уплот- нение стенки кишки, а также диффузное или сегментарное сужение ее просве- та. При этой форме репаративно-склеротические процессы превалируют над воспалительно-некротическими. Происходят гранулирование и рубцевание язв, однако эпителизация их, как правило, неполная, что связано с образова- нием обширных Рубцовых полей и продолжением хронического воспаления. Проявлением извращенной репарации служат множественные псевдопо- липы (рис. 279) и не только в результате избыточного разрастания грануля- ционной ткани (гранулематозные псевдополипы), но и репаративной регенера- ции эпителия вокруг участков склероза (аденоматозные псевдопо- лип ы). В сосудах отмечаются продуктивный эндоваскулит, склероз стенок, облитерация просвета; фибриноидный некроз сосудов редок. Воспаление имеет преимущественно продуктивный характер и выражается в инфильтра- ции стенки кишки лимфоцитами, гистиоцитами, плазматическими клетками; редко появляются гранулемы из эпителиоидных и гигантских клеток типа Пи- рогова-Лангханса. Такие гранулемы обнаруживаются как в лимфатических фолликулах кишки, так и в регионарных лимфатических узлах. Продуктивное воспаление сочетается с образованием крипт-абсцессов (см. рис. 279). |
