Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
БОЛЕЗНИ ПЕЧЕНИ, ЖЕЛЧНОГО ПУЗЫРЯ И ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Болезни печени, поджелудочной железы, а также желчных путей часто свя- заны патогенетически, что объясняется особенностью их функции и топогра- фической анатомии. БОЛЕЗНИ ПЕЧЕНИ Болезни печени чрезвычайно разнообразны. Они могут быть на- следственными и приобретенными, первичными (собственно заболевания печени) и вторичными (поражения печени при других заболе- ваниях). К заболеваниям печени нередко ведут инфекции (эпидемический гепа- тит, острая желтая лихорадка, лептоспирозы, описторхоз, тифы и т. д.) и и н - т оксикации как эндогенной (уремия, тиреотоксикоз), так и экзогенной природы (гепатотропные яды, алкоголь, пищевые отравления). Большое зна- чение имеют pacтройствa кровообращения (шок, хронический венозный застой), на р у ш е н и я питания (белковое и витаминное голода- ние) и обмена .веществ (обменные заболевания печени). Патологическая анатомия заболеваний печени в последние десятилетия уточнена и дополнена новыми данными в связи с изучением материалов биопсий печени, которые широко используются для диагностических це- лей. Морфологические изменения печени, лежащие в основе ее заболеваний, могут проявляться дистрофией и некрозом гепатоцитов, воспале- нием стромы (портальные тракты, синусоиды) и желчных протоков, дис- регенераторными и и опухолевыми процессами. В тех случаях, когда в печени преобладают дистрофия и некроз гепатоцитов, говорят о гепато- зах, а при преобладани воспаления—о гепатита х. Дисрегенераторные процессы с исходом в склероз и перестройку печеночной ткани лежат в основе цирроза печени, на фоне которого нередко развивается рак печени. ГЕПАТОЗ Гепатоз — заболевание печени, характеризующееся дистрофией и некро- зом гепатоцитов; он может быть как наследственным, так и приобретенным. 375 Большую группу наследственных гепатозов составляют так называемые обменные заболевания печени. Они возникают в связи с нарушением обмена белков и аминокис- лот (цистиноз и аминоацидурия, или синдром Дебре — де Тони — Фанкони), жиров (наследственные липидоз ы), углеводов (г л и к о г е н о з ы), пигментов (н а- следственный пигментный гепатоз, порфирии), минералов (гемохрома- тоз, гепатоцеребральная дистрофия, или болезнь Вильсона —Конова- лов а). Многие из наследственных гепатозов являются болезнями накопления и заканчиваются развитием цирроза печени. Приобретенные гепатозы в зависимости от характера течения могут быть острыми или хроническими. Наибольшее значение среди острых гепа- тозов имеет токсическая дистрофия, или прогрессирующий массивный некроз печени, а среди хронических — жировой гепатоз. Токсическая дистрофия печени Токсическая дистрофия — правильнее, прогрессирующий массивный некроз печени — острое, реже хроническое заболевание, характеризующееся прогрессирующим массивным некрозом печени и печеноч- ной недостаточностью. Этиология и патогенез. Массивный некроз печени развивается чаще всего при экзогенных (отравление недоброкачественными пищевыми продуктами, грибами, гелиотропом, фосфором, мышьяком и др.) и эндогенных (токсикоз беременности, тиреотоксикоз) интоксикациях. Он встречается и при вирусном гепатите как выражение его злокачественной (молниеносной) формы. В пато- генезе основное значение придается гепатотоксическому действию яда (вируса). Определенную роль могут играть аллергические и аутоаллергические фак- торы. Патологическая анатомия. Изменения печени различны в разные периоды болезни, занимающей обычно около 3 нед. В первые дни печень несколько увеличена, плотновата или дрябла и при- обретает ярко-желтую окраску как с поверхности, так и на разрезе. Затем пе- чень прогрессивно уменьшается («тает на глазах»), становится дряблой, а кап- сула — морщинистой; на разрезе ткань печени серая, глинистого вида. Микроскопически в первые дни отмечается жировая дистрофия гепато- цитов центров долек, быстро сменяющаяся их некрозом и аутолити- ческим распадом с образованием жиро-белкового детрита, в котором находят кристаллы лейцина и тирозина. Прогрессируя, некротические измене- ния захватывают к концу 2-й недели болезни все отделы долек; лишь на пери- ферии их остается узкая полоса гепатоцитов в состояний жировой дистрофии. Эти изменения печени характеризуют стадию желтой дистрофии. На 3-й неделе болезни печень продолжает уменьшаться в размерах и становится красной. Эти изменения связаны с тем, что жиро-белковый детрит печеночных долек подвергается фагоцитозу и резорбируется; в результате оголяется рети- кулярная строма с резко расширенными переполненными кровью синусоида- ми; клетки сохраняются лишь на периферии долек. Изменения печени на 3-й неделе болезни характеризуют стадию красной дистрофии. При массивном некрозе печени отмечаются желтуха, гиперплазия околопортальных лимфатических узлов и селезенки (иногда она напоминает септическую), множественные кровоизлия- ния в кожу, слизистые и серозные оболочки, легкие, некроз эпителия канальцев почек, дистрофические и некробиотические изменения в поджелудочной железе, миокарде, ЦНС. При прогрессирующем некрозе печени больные умирают обычно от острой печеночной или почечной (гепаторенальный синдром) недо- статочности. В исходе токсической дистрофии развивается постнекроти- ческий цирроз печени. 376 Хроническая токсическая дистрофия печени наблюдается в тех редких случаях, когда болезнь рецидивирует. В финале также развивает- ся постнекротический цирроз печени. Жировой гепатоз Жировой гепатоз (синонимы: жировая дистрофия печени; жировая инфильтрация, или ожирение печени; стеатоз печени) — хроническое заболе- вание, характеризующееся повышенным накоплением жира в гепато- цитах. Этиология и патогенез. К жировому гепатозу ведут токсические воз- действия на печень (алкоголь, инсектициды, некоторые лекарственные средства), эндокринно-метаболические нарушения (сахарный диабет, общее ожирение), нарушения питания (недостаточность липо- тропных факторов, квашиоркор, употребление с пищей избыточного количе- ства жиров и углеводов) и гипоксия (сердечно-сосудистая, легочная недо- статочность, анемии и т. д.). Основное значение в развитии жирового гепатоза имеет хроническая алко- гольная интоксикация. Развивается алкогольный стеатоз печени. Установлено непосредственное действие этанола на печень. Прямое окисление становится в этих условиях наиболее адекватным. В результате синтез тригли- церидов в печени усиливается, мобилизация жирных кислот из жировых депо повышается, а использование жирных кислот в печени снижается. Образую- щиеся триглицериды являются инертными соединениями и не мешают синте- тическим процессам, происходящим в гепатоцитах. Это объясняет длитель- ность стеагоза печени при алкогольной интоксикации. Для развития жирового гепатоза имеет значение количество выпиваемого алкоголя (критическая доза 160 мл в сутки) и длительность его употребления (годами), хотя имеются большие индивидуальные различия в способности печени метаболизировать алкоголь. Патологическая анатомия. Печень при стеатозе большая, желтая или крас- но-коричневая, поверхность ее гладкая. В гепатоцитах определяется жир, от- носящийся по химическому составу к триглицеридам. Ожирение гепатоцитов может быть пылевидным, мелко- и крупнокапельным (рис. 284). Капля липидов оттесняет относительно сохранные органеллы на периферию клетки (см. рис. 284), которая становится перстневидной. Жировая инфильтра- ция может охватывать единичные гепатоциты (так называемое диссеми- нированное ожирение), группы гепатоцитов (зональное ожире- ние) или всю паренхиму печени (диффузное ожирение). В одних случаях (интоксикации, гипоксия) ожирение печеночных клеток развивается преимущественно центролобулярно, в других (белково-витаминная не- достаточность, общее ожирение) — преимущественно перипортально. При резкой жировой инфильтрации печеночные клетки погибают, жировые капли сливаются и образуют расположенные внеклеточно жировые кисты, вокруг которых возникает клеточная реакция, разрастается соедини- тельная ткань. Различают три стадии жирового гепатоза: 1) простое ожирение, когда деструкция гепатоцитов не выражена и мезенхимально-клеточная реак- ция отсутствует; 2) ожирение в сочетании с некробиозом ге- патоцитов и м е з ен хи ма л ьн о- к л ето чно й реакцией; 3) ожи- рение с начинающейся перестройкой дольковой струк- туры печени. Третья стадия стеатоза печени необратима и рассматривает- ся как предцирротическая. Эволюция жирового гепатоза в цирроз портально- го типа прослежена при повторных биопсиях печени и доказана 377 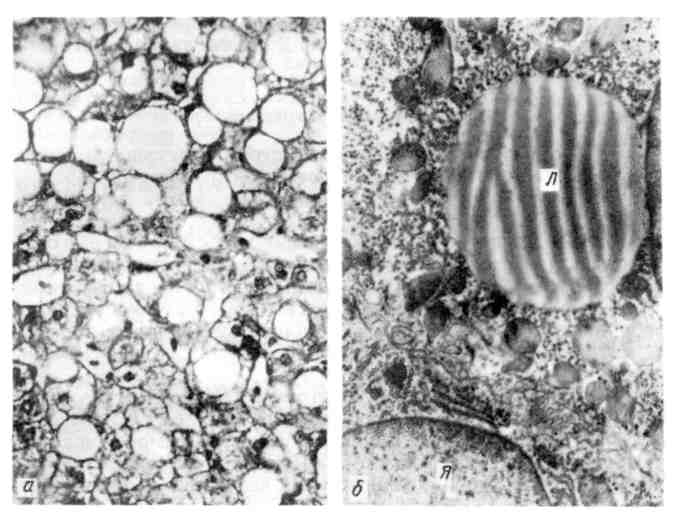 Рис. 284. Жировой гепатоз. а — крупнокапельное ожирение гепатоцитов; б— электронограмма: в цитоплазме гепатоцита крупная капля липидов (Л). Я - ядро, х 12000. в эксперименте. При развитии цирроза на фоне стеатоза жиры из гепатоцитов исчезают. При стеатозе печени возможна желтуха. В ряде случаев жировой ге- патоз сочетается с хроническим панкреатитом, невритами. ГЕПАТИТ Гепатит — заболевание печени, в основе которого лежит ее воспаление, выражающееся как в дистрофических и некробиотических изменениях парен- химы, так и в инфильтрации стромы. Гепатит может быть первичным, т. е. развиваться как самостоятельное заболевание, или вторичным, как прояв- ление другой болезни. В зависимости от характера течения различают острый и хронический гепатиты. Патологическая анатомия острого и хронического гепатитов различна. Острый гепатит может быть экссудативным и продуктивным. При экссудативном гепатитев одних случаях (например, при тиреотокси- козе) экссудат имеет серозный характер и пропитывает строму печени (с е - розный гепатит), в других — экссудат гнойный (гнойный гепатит) может диффузно инфильтрировать портальные тракты (например, при гной- ном хо л анг и те и х о л а нги о л и те) или образовывать гнойники (п и- лефлебитические абсцессы печени при гнойном аппендиците, аме- биазе; метастатические абсцессы при септикопиемии). Острый продуктивный гепатит характеризуется дистрофией и некрозом гепа- тоцитов различных отделов дольки и реакцией ретикулоэндотелиальнет си- стемы печени. В результате образуются гнездные или разлитые инфильтраты пролиферирующих звездчатых ретикулоэндотелиацитев (купферовских кле- ток), эндотелия, к которым присоединяются гематогенные элементы. 378 Внешний вид печени при остром гепатите зависит от характера развиваю- щегося воспаления. Хронический гепатит характеризуется клеточной инфильтрацией стромы, деструкцией паренхиматозных элементов, склерозом и регенерацией печеночной ткани. Эти изменения могут быть представлены в различных соче- таниях, что позволяет выделить три морфологических вида хрони- ческого гепатита: активный (агрессивный), персистирующий и холестатиче- ский. При хроническом активном (агрессивном) гепатите резкая дистрофия и некроз гепатоцитов (деструктивный гепатит) со- четаются с выраженной клеточной инфильтрацией, которая не только охваты- вает склерозированные портальные и перипорхальные поля, но и проникает внутрь дольки. При хроническом персистирующем гепатите дистрофические изменения гепатоцитов отсутствуют или слабо выражены; ха- рактерны лишь очаговая клеточная инфильтрация портальных полей, реже — внутридольковой стромы при хроническом холестатическом ге- патит е наиболее выражены холестаз, холангит и холангиолит, сочетающие- ся с межуточной инфильтрацией и склерозом стромы, а также с дистрофией и некробиозом гепатоцитов. Печень при хроническом гепатите, как правило, увеличена и плотна. Кап- сула ее очагово или диффузно утолщена, белесовата. Ткань печени на разрезе имеет пестрый вид. Этиология и патогенез. Возникновение первичного гепатита, т. е. гепатита как самостоятельного заболевания, чаще всего связано с воздей- ствием гепатотропного вируса (вирусный гепатит), алкоголя (алко- гольный гепатит) или лекарств (медикаментозный, или ле- карственный, гепатит). Причиной холестатического гепати- та становятся факторы, которые ведут к внеклеточному холестазу и подпеченочной желтухе; определенное значение имеют и лекарства (метил- тестостерон, производные фенотиозина и т. д.). Среди первичных гепатитов наибольшее значение имеют вирусный и алкогольный. Этиология вторичного гепатита, т. е. гепатита как проявления другой болезни, чрезвычайно разнообразна. Это инфекция (желтая лихорадка, цитомегалия, брюшной тиф, дизентерия, малярия, туберкулез, сепсис), интоксикации (ти- реотоксикоз, гепатотоксические яды), поражения желудочно-кишечного трак- та, системные заболевания соединительной ткани и др. Исход гепатита зависит от характера и течения, от распространенности процесса, степени поражения печени и ее репаративных возможностей. В лег- ких случаях возможно полное восстановление структуры печеночной ткани. При остром массивном повреждении печени, как и при хроническом течении гепатита, возможно развитие цирроза. Вирусный гепатит Вирусный гепатит — вирусное заболевание, характеризующееся пре- имущественным поражением печени и пищеварительного тракта. Болезнь на- звана именем С. П. Боткина (болезнь Боткина), который в 1888 г. впервые выдвинул научно обоснованную концепцию в отношении ее этиологии и пато- генеза (инфекционная желтуха). Этиология и эпидемиология. Возбудителями гепатита являются вирусы А и В. Вирус А вызывает вирусный гепатит типа А. Путь передачи ин- фекции фекально-оральный от больного человека или вирусоносителя (ин- фекционный г е п а т и т). Инкубационный период составляет 15 —45 дней. Для этого типа гепатита характерны эпидемические вспышки (эпидемиче- ский гепатит). Вирус В вызывает вирусный гепатит типа В. 379 Вирусом гепатита типа В считают ДНК-содержащий вирус (частица Дейна), включающий три антигенные детерминанты: 1) поверхностный антиген (HBsAg, или австралийский антиген); 2) сердцевидный антиген (HBcAg), с которым связывают патогенность вируса; 3) HBeAg, ко- торый расценивают как маркер ДНК-полимеразы. Антигены вируса В можно выявить в тканях с помощью гистологических (окраски альдегидфуксином, орсеином) или иммуногистохимиче- ских методов (использование антисывороток к HBsAg, HBcAg). Для гепатита типа В характерен чрезкожный механизм передачи: перели- вание крови, инъекции, татуировка (сывороточный гепатит). Источ- ником инфекции служит больной человек или вирусоноситель. Инкуба- ционный период продолжается 25 — 180 дней (гепатит с длительным инкубационным периодом). Клинические, функциональные и мор- фологические критерии гепатита типов А и В сходны. Патогенез. В настоящее время принята вирусно-иммуногенетическая тео- рия патогенеза вирусного гепатита (типа В), согласно которой разнообразие его форм связывают с особенностями иммунного ответа на внедрение вируса. Считают, что вслед за первичной репродукцией вируса в регионарных лимфа- тических узлах (регионарный лимфаденит) наступает вирусемия, причем вирус переносится эритроцитами, что ведет к их повреждению, по- явлению антиэритроцитарных антител. Вирусемия и аутоиммунизация обус- ловливают генерализованную реакцию ретикулоэндотелиальной системы (лимфоаденопатия, гиперплазия селезенки, аллергические реакции). Гепато- тропность вируса позволяет объяснить избирательную его локализацию в печени и реакцию прежде всего ее барьерной системы (звездчатые ретику- лоэндотелиоциты, мезенхимальные клетки портальных трактов). Если реак- ция барьерной системы печени достаточна, развивается безжелтушная форма гепатита, а при ее недостаточности — фокальный некроз гепатоцитов (им- мунный цитолиз), определяющий проявления циклической желтушной формы болезни. Прогрессирующий некроз гепатоцитов, лежащий в основе злокаче- ственной формы гепатита, становится причиной острой печеночной недоста- точности. Понятно, что достаточная и совершенная репаративная регенерация во многих случаях вирусного гепатита обеспечивает выздоровление, а недо- статочная и извращенная — ведет к хроническому гепатиту и исходу его в цир- роз печени. В прогрессировании вирусного гепатита большую роль играют аутоиммунные механизмы. Вирусный гепатит может развиться во внутриутробном периоде (внутри- утробный вирусный гепатит). Иногда он имеет своеобразную мор- фологию в виде гигантоклеточного метаморфоза гепатоцитов (гигантокле- точный гепатит). Классификация. Различают следующие клинико-морфологиче- ские формы вирусного гепатита: 1) циклическую желтушную; 2) безжелтуш- ную; 3) злокачественную, или молниеносную (вирусный гепатит с массивным некрозом печени); 4) хроническую; 5) холестатическую и холангиолитическую (Е. М. Тареев, Е. Н. Тер-Григорова). Патологическая анатомия. При циклической желтушной форме вирусного гепатита печень (данные лапароскопии) становится увеличенной, плотной и красной, капсула ее напряжена («б ольшая красная пе- чен ь»). Со временем гиперемия и отек исчезают, печень приобретает оранже- во-красную окраску и тестоватую консистенцию, на поверхности ее появляют- ся мелкие западения. Микроскопические изменения касаются всех элементов печени (гепато- циты, ретикулоэндотелий, строма, в меньшей степени желчные пути), имеют диффузный характер и развиваются в определенной последовательности, от- ражая преджелтушный и желтушный периоды болезни. В преджел- тушный период выражены полнокровие и отек печеночной ткани, отчет- 380  |
