Учебник. MS Word 2003 (.doc). Учебник. MS Word 2003 (. Литература для студентов медицинских вузов учебная литература для студентов медицинских вузов
 Скачать 7.37 Mb. Скачать 7.37 Mb.
|
|
Глубокие ожоги лба могуть привести к повреждению лобной кости с последующим некрозом наружной компактной пластинки ее, развитием фронтита. Не исключена возможность распространения воспалительного процесса на твердую мозговую оболочку. Веки меньше страдают, так как при ожоге лица рефлекторное сокращение мышц уменьшает площадь кожи век, подвергающихся термическому воздействию. При воздействии сильного термического агента возможно тотальное поражение век с обнажением склеры и роговицы глаза и даже ожогом их. Отек век всегда значителен и уменьшается лишь к 5—6-му дню. Ресничные края часто некроти-зируются и покрываются гнойными корочками. Неправильное положение сохранившихся ресниц приводит к травме роговицы и развитию кератита. Рубцовый выворот век сопровождается деформацией хрящевой пластинки, даже если она не подвергалась термическому воздействию. При ожогах век необходимо оценить состояние глаз. При повреждении тканей глаза в лечении больного необходимо участие окулиста. Ожоги волосистой части головы бывают ограниченными и глубокими, реже — распространенными. Нередко чередование глубоких и поверхностных очагов поражения. Волосистый покров головы может сохраняться длительно даже при ожогах III степени. При глубоких ожогах возможен некроз костей черепа. Отторжение погибших участков кости происходит крайне медленно, поэтому показано оперативное удаление их с последующей кожной пластикой образовавшегося дефекта. Ожоги шеи нередко сочетаются с ожогами нижней трети лица и грудной клетки. Чаще наблюдаются ожоги передней поверхности шеи, реже — боковых, относительно редко — задней поверхности и циркулярные. Глубина их может быть неодинаковой на различных участках шеи. Ожоги шеи сопровождаются развитием глубоких рубцов, приводящих к значительной деформации ее даже при ожогах Ша степени. Это обусловлено поражением расположенной под тонкой кожей подкожной мышцы шеи. В тяжелых случаях возможно сращение подбородка с грудной клеткой, что исключает движения головы. Нижняя губа оттягивается книзу, выворачивается, рот не закрывается, отмечается постоянное слюнотечение. Таким образом, к особенностям ожогов лица следует отнести выраженный отек тканей и резкую болезненность в зоне поражения, формирование ожогов различной степени на близлежащих участках. Степень (глубина) ожога при воздействии одного и того же термического фактора на лице будет большая, чем на других участках тела. Ожоги лица часто сочетаются с ожогами верхних дыхательных путей. Ожоги слизистой оболочки полости рта, носоглотки, реже гортани вызываются раскаленными газами. Они всегда поверхностные. Клинически определяются обгоревшие волоски носовых отверстий, гиперемия и отек слизистой оболочки. На этом фоне могут быть участки с серовато-белым налетом. Возможно нарушение звучности голоса. Глубокие ожоги слизистой оболочки гортани, рта, трахеи и бронхов возможны лишь в случае длительного воздействия высокой температуры при нахождении пострадавшего в закрытом помещении, в очагах лесных пожаров. Слизистая оболочка трахеи и бронхов, реже ткань легкого могут поражаться при вдыхании продуктов горения. У таких больных развивается кашель с мокротой, в которой содержится сажа, имеются признаки нарушения внешнего дыхания. Наиболее тяжело проявляются комбинированные поражения органов дыхания раскаленным газом (воздухом), продуктами горения и отравляющим их воздействием. Лечение больных с ожогами, в том числе лица, включает комплекс общих и местных воздействий на организм пострадавшего и пораженную область. Первая медицинская помощь оказывается на месте происшествия. Необходимо прекратить действие термического агента на ткани любым возможным в данной ситуации способом [облить водой, забросать снегом, песком, накрыть брезентом или одеялом до момента исчезновения пламени (на короткий срок — опасность асфиксии!), сбить пламя и др.]. Нельзя оставлять пострадавшего в вертикальном положении, так как оно способствует распространению пламени на лицо. Его следует уложить на бок. При загорании одежды нельзя бежать, так как движение воздуха раздувает пламя. Для уменьшения прогрева подлежащих тканей в первые 15—20 мин 470 после термической травмы эффективен холод на обожженную поверхность (холодная вода, пузырь со льдом, смоченное водой полотенце и др.). При немедленном охлаждении обожженной поверхности подкожная температура на глубине 1 см достигает исходной через 20 с, а без охлаждения — через 14 мин. Кроме того, после прекращения воздействия термоагента на кожу температура подлежащих тканей продолжает повышаться. Если нет возможности применить холод, обожженную поверхность следует оставить открытой для охлаждения воздухом. Перед транспортировкой пострадавшего рану желательно закрыть асептической повязкой. При показаниях проводят сердечно-легочную реанимацию. Доврачебная помощь. Средний медицинский работник может ввести ненаркотические или наркотические анальгетики, сердечно-сосудистые препараты, противостолбнячную сыворотку или анатоксин. Необходимо напоить больного, давая от 0,5 до 2 л воды, в которой растворена 1 чайная ложка поваренной соли и 0,5 чайной ложки питьевой соды (из расчета на 1 л воды) или 5,5 г поваренной соли и 4 г питьевой соды. Прием более 0,5 л чистой воды противопоказан из-за опасности развития водной интоксикации. При показаниях продолжают сердечно-легочную реанимацию. При необходимости транспортировки на обожженное лицо накладывают асептическую повязку с отверстиями для глаз. При поверхностных ожогах кожу смазывают вазелином. При оказании первой и доврачебной помощи не следует применять мазей на жировой основе, а также дубящих веществ, метиленового синего или бриллиантового зеленого. Все это затрудняет обработку ожоговой раны и определение глубины ожога. Госпитализации подлежат больные с ожогами I—II степени более 10% поверхности тела, с глубокими ожогами, ожогами лица, шеи, органов дыхания, кисти, стопы, крупных суставов, промежности с комбинированными повреждениями. В госпитальных условиях в мероприятиях по жизненным показаниям могут нуждаться больные с ожогами лица, у которых поражены органы дыхания. Не следует накладывать трахеостому больным, если нет признаков асфиксии, в случае поражения трахеи и бронхов продуктами горения, так как это значительно утяжеляет состояние обожженного. Эти поражения лечат консервативно (применение сердечных средств и бронхоли-тиков, кортикостероидных гормонов, ингаляции кислорода и др.). Полость рта орошают 3—5% раствором гидрокарбоната натрия, антисептическими растворами. Если ранее не была введена противостолбнячная сыворотка, то вводят ее. Начинают антибиотикоте-рапию. Аккуратно и щадяще обрабатывают ожоговую рану. Здоровую кожу вокруг пораженных участков протирают бензином, 96% этиловым спиртом или 0,5% раствором нашатырного спирта, можно вымыть кожу водой с мылом. Имеющиеся пузыри орошают раствором фурацилина или другого антисептика. Обрывки эпидермиса удаляют. Пузырь подсекают для удаления жидкости из него. Отслоившийся эпидермис (покрышка пузыря), прилипая к раневой поверхности, выполняет роль биологической повязки, ускоряющей эпителизацию раны. Поэтому иссекать пузырь нельзя. Это делают лишь тогда, когда содержимое его становится «густым» или нагнаивается. Ожоги лица лечат открытым, реже — закрытым способом. Препарат для местного лечения ожогов должен создавать условия для роста эпителия и обладать бактериостатическими свойствами, не раздражать ткани. Главное требование к нему: он не должен тормозить эпите-лизацию раны. При ожогах I степени применяют увлажняющий крем из ланолина, персикового масла и дистиллированной воды в равных количествах; 2% борный вазелин; преднизолоновую или другую мазь, содержащую кортикостероидные гормоны. Можно использовать смесь окиси цинка, талька, глицерина поровну и дистиллированной воды. Допускается обработка обожженной кожи спиртом или спиртсодержащими жидкостями (одеколоном), детским кремом. Раны на лице, если их лечат открытым способом, смазывают мазью или эмульсией 3—4 раза в сутки. Для этого можно использовать 10% синтомициновую эмульсию, 1% гентамициновую, 0,5% фурацилиновую, 10% анестезиновую или 10% сульфамилоновую мази. Хорошим действием обладает 1% раствор сульфадиазина серебра (крем на водорастворимой основе). В лечении ожогов Ша—IV степени, сопровождающихся омертвением дермы, основной задачей является сначала формирование сухого струпа, а затем ускорение его отторжения. Это создает оптимальные условия для эпителизации раны при ожоге Ша степени или развития здоровых грануляций на раневой поверхности, дающих возможность провести аутодермопластику (при ожогах Шб—IV степени). Эта задача лучше и быстрее достигается, если рану лечить закрытым способом (под влажно-высыхающей повязкой с антисептиками или антибиотиками). После отторжения струпа при ожоге Ша степени для ускорения эпителизации можно накладывать мас-ляно-бальзамические повязки, производить УФ-облучение раны. При глубоких ожогах лица первичную и раннюю некрэктомию не применяют, так как приживление свободного трансплантата возможно лишь при условии иссечения некротической ткани в пределах абсолютно неповрежденной. На лице соблюсти это условие не представляется возможным. Кроме того, реальна опасность повреждения лицевого и других нервов, а также выраженного кровотечения. Поэтому раневую поверхность при глубоких ожогах подготавливают к пластическому закрытию постепенно в процессе консервативного лечения. Отторгающиеся в процессе лечения участки струпа аккуратно срезают ножницами, не травмируя жизнеспособные ткани. Гранулирующая рана на лице готова к аутодермопластике, если некротические ткани полностью отторглись, нет признаков гнойного воспаления в ней, грануляции мелкозернистые и розового цвета с узкой каймой молодого эпителия по краям. Толщина кожного трансплантата должна быть 0,3—0,4 мм. При ожогах лица используют только сплошные кожные лоскуты, взятые дерматомом с любого доступного участка тела. Перфорации на лоскуте не делают, так как они ухудшают косметический эффект. При ожогах век и роговицы I—II степени пораженные участки следует промыть 1% раствором новокаина, закапывать в глаза 30% раствор альбуцида по 2 капли каждые 3—4 ч. Кроме того, в конъ-юнктивальные мешки необходимо закладывать 2 раза в сутки гид-рокортизоновую, тетрациклиновую, левомицетиновую глазные мази. При болях закапывают 0,25% раствор дикаина. На роговицу накладывают специальные глазные пленки, обладающие обезболивающими и антибактериальными свойствами. При ожогах ушных раковин, когда выпот между надхрящницей и хрящом еще не нагноился и хрящ сохраняет жизнеспособность, можно аспирировать выпот с помощью шприца и иглы и тем самым предупредить развитие острого хондрита. Если выпот нагнаивается, то гнойник необходимо вскрыть и рану дренировать. Это чаще всего приводит к выраженной деформации ушной раковины, иногда к полной ее утрате. Возможно заращение наружного слухового прохода, что сопряжено со снижением слуха. При наличии глубоких ожогов волосистой части головы волосы вокруг раны выстригают и выбривают в радиусе 5—7 см. Через 1—2 дня погибшую надкостницу черепа иссекают. Если же она не погибла, ее закрывают влажными повязками для предупреждения от высыхания. Как можно быстрее следует восстановить кожный покров над обнаженной и жизнеспособной надкостницей. При глубоких ожогах может поражаться наружная компактная пластинка костей черепа. Ее следует удалить, не дожидаясь самостоятельного отторжения погибшего участка. Губчатое вещество кости покрывается со временем грануляционной тканью, на которую пересаживают кожный аутотрансплантат. При глубоких ожогах губ, подбородочной области, щек, когда предполагается образование дефекта тканей, следует заранее заготавливать и перемещать пластический материал для более быстрого (в последующем) устранения его. Для предупреждения Рубцовых контрактур большое значение имеют функциональные методы лечения, правильное положение больного в постели. Наиболее тяжелые последствия вызывают ожоги IV степени, особенно при поражении лицевых костей. Устранение их требует проведения многоэтапных реконструктивных оперативных вмешательств. Бесследно заживают лишь ожоги I и II степени. Смертность при ожогах зависит от их обширности, глубины и возраста пострадавшего. Для прогноза исхода ожога пользуются правилом сотни. К возрасту больного следует прибавить общую площадь ожога в процентах. Прогноз неблагоприятный, если сумма равна 101 и выше, сомнительный — 81—100, относительно благоприятный — 61—80, благоприятный — 60. Это правило применено лишь у взрослых. ЭЛЕКТРООЖОГИ Электроожоги возникают в месте контакта тканей с источником электрического тока, где электрическая энергия превращается в тепловую, создавая температуру до 3000—4000°С. Наряду с местными изменениями нарушаются функции различных органов и в первую очередь сердечно-сосудистой системы и дыхания. Даже при кратковременном воздействии электрического тока могут наступить остановка дыхания и фибрилляция сердечной мышцы. Электротравма сопровождается судорожным сокращением мышц без потери или с потерей сознания (I и II степень тяжести соответственно), потерей сознания и нарушением деятельности сердца (III степень) и приводит к клинической смерти (IV степень). Если при поражении электротоком возникает ожог, то тяжесть электротравмы может быть не столь выраженной, так как обуглившиеся ткани становятся изолятором. Атмосферное электричество (молния) обладает большей силой и напряжением и вызывает более тяжелое поражение, чем обычное «электричество». Электроожоги лица составляют 1,3% ожоговых ран. Они отличаются от обычных термических и в зависимости от площади контакта кожи с источником электроэнергии могут быть точечными (в виде «меток и знаков тока») или иметь значительные размеры. «Знаки тока» представлены сухими блестящими, безболезненными участками кожи беловато-серого или коричневого цвета. Они хорошо контурируют, приподнимаясь над поверхностью непораженной кожи. В последующем эти участки превращаются в плотный струп. При поражениях молнией «знаки тока» имеют вид красных линий ветвистой формы. Электроожоги чаще бывают глубокими с поражением не только подкожной жировой клетчатки, но и мышц и даже костей лицевого скелета. Особенностью их является также то, что поражение кожи может быть локальным, а подлежащих тканей — более распространенным по площади. Это связано с неодинаковой электропроводимостью различных тканей и развивающимися нарушениями кровообращения. Известно, что кожа лица обладает наибольшим электрическим сопротивлением. Раневой процесс протекает так же, как и при термических ожогах. Однако из-за значительного разрушения подлежащих тканей имеются признаки выраженной интоксикации. В случае присоединения гнойной инфекции могут развиться глубокие гнойники (абсцесс, флегмона). Возможно эрозивное кровотечение из крупных сосудов через 2—4 нед после электротравмы. Ожоговая поверхность лица, образовавшаяся вследствие контактного воздействия электрического тока, безболезненна или малоболезненна. Вокруг ожога нет отека тканей и гиперемии кожи. Рана устойчива к действию гнойной микрофлоры. Выражены трофические нарушения, что предопределяет замедление регенерации тканей (рис 125). Оказание первой помощи заключается прежде всего в прекращении действия электрического тока на пострадавшего любым доступным способом, исключающим поражение того, кто оказывает помощь. При отсутствии самостоятельного дыхания и сердечных сокращений следует проводить сердечно-легочную реанимацию (закрытый массаж сердца, искусственное дыхание по методу «изо рта в рот» или «изо рта в ноо>). Транспортировать пострадавшего в Рис. 125. Электроожог правой половины лица (IV степени). стационар следует в горизонтальном положении и независимо от тяжести электротравмы госпитализировать в реанимационное отделение. Местное лечение электроожогов и глубоких термических ожогов не имеет существенных различий с уже изложенными. ХИМИЧЕСКИЕ ОЖОГИ Химические ожоги как следствие несчастных случаев в быту или на производстве возникают при попадании на кожу кислот (азотная, серная, соляная, фтористоводородная), щелочей (едкий натр, едкий кали, негашеная известь), солей тяжелых металлов (нитрат серебра, хлорид цинка). Глубина ожога зависит от концентрации химического вещества, его температуры, продолжительности его контакта с кожей. Химические ожоги отличаются от термических. Особенности их зависят от характера химического агента. Кислоты являются свертывающими, а щелочи разжижающими веществами. Кислоты и щелочи нарушают микроциркуляцию и трофику в здоровых тканях, окружающих зону ожога. Поэтому при химических ожогах заживление ран протекает значительно медленнее, чем при термических. Ожоги кислотами и солями тяжелых металлов протекают по типу коагуляционного (сухого) некроза. Они обусловливают распад белков и резкое обезвоживание тканей, что приводит к образованию участков коагулированных тканей. При ожогах серной кислотой пораженная кожа становится коричневой или черной, соляной — желтой, фтористоводородной — грязно-серой или белой. При ожогах щелочами развивается колликвационный (влажный) некроз. Щелочи расщепляют белки, образуя щелочные протеины, и омыляют жиры. При попадании на кожу они разрушают сначала эпидермис, что обусловливает появление ярко-розовых эрозий на ней. Затем щелочи проникают в глубжележащие ткани, повреждая их. Ткани, подвергшиеся некрозу, в течение нескольких дней содержат щелочь, образуя хорошо всасывающиеся ядовитые альбуминаты. Щелочи действуют более медленно, продолжительнее и проникают в ткани глубже, чем кислоты. Поэтому глубина ожогов щелочами может быть установлена в более поздние сроки, чем при термических ожогах или ожогах кислотами. При оказании помощи необходимо по возможности быстро удалить с кожи химическое вещество, уменьшить его концентрацию, охладить поврежденный участок тканей. Наиболее простым, доступным и достаточно эффективным является промывание зоны повреждения проточной водой в течение не менее 20—30 мин. Исключение составляют ожоги негашеной известью, концентрированной серной кислотой. Эти вещества при контакте с водой дают химическую реакцию с выделением тепла, что может быть причиной дополнительного термического повреждения тканей. Нельзя пользоваться водой при ожогах диэт ил алюминия гидридом и триэтилалюминием, которые при соединении с ней воспламеняются. При оказании первой помощи не всегда представляется возможным промывать ожоговую поверхность нейтрализующими растворами (слабые растворы гидрокарбоната натрия, 0,01% раствор соляной кислоты, 1—2% раствор уксусной кислоты), так как их приготовление ведет к потере времени. В данной ситуации временной фактор имеет решающее значение для исхода: чем раньше удалено химическое вещество, тем меньше подвергнутся ткани деструкции. Кроме того, оказывающий первую помощь и сам пострадавший часто не знают химическую природу вещества, которое попало на кожу. Это также затрудняет использование нейтрализующих растворов вне лечебного учреждения. В стационаре, когда природа химического агента известна, нужно провести его нейтрализацию. Это связано с частичным проникновением кислоты или щелочи (чаще) в толщу кожи и в подкожную жировую клетчатку даже при струйном промывании водой при оказании первой помощи. Для нейтрализации кислот используют 2—5% раствор гидрокарбоната натрия в виде примочки, для нейтрализации щелочей — слабые растворы кислот (1—2% раствор уксусной, лимонной и др.). Если пострадавший доставлен поздно, на ожоговую поверхность накладывают пасты из соответствующих веществ. При наличии признаков интоксикации химическими веществами вследствие их резорбтивного действия проводят дезинтоксикацион-ную терапию, назначают соответствующие антидоты. Местное лечение химических ожогов не отличается от терапии термических ожогов. ОТМОРОЖЕНИЯ Отморожения возникают вследствие действия низкой температуры. На лице отморожениям чаще всего подвергаются нос, уши, ткани скуловой области, щеки. От действия низкой температуры страдают хрящи даже при небольших повреждениях кожи. Могут развиваться перихондриты, которые протекают длительно и приводят к деформации ушных раковин или носа. Кости лицевого скелета при отморожениях поражаются крайне редко. Встречаются отморожения языка и губ (чаще у детей) как следствие контакта этих тканей с металлом на морозе (попытка лизнуть металлический предмет). В случае нарушения естественной и искусственной терморегуляции возможны отморожения тканей в условиях высокой влажности при умеренно низкой температуре. При действии низкой температуры поражение распространяется в глубь тканей, а не по поверхности. Отморожения тканей лица редко являются показанием для госпитализации. В поликлинической практике они отмечаются у половины больных с отморожениями. Во время Великой Отечественной войны одиночные отморожения лица были у 0,69% среди лечившихся по поводу отморожений в госпиталях. Тяжелые отморожения лица встречаются крайне редко как следствие длительного контактного воздействия низкой температуры на ткани. Различают два периода в развитии патологических изменений в тканях при отморожении: а) дореактивный, или период тканевой гипотермии, б) реактивный, наступающий после согревания тканей. Именно второй период определяет характер клинических проявлений возникших нарушений, обусловленных вначале спазмом, а затем тромбозом кровеносных сосудов. В дореактивном периоде больные отмечают покалывание, жжение, болевые ощущения в области участка лица, который подвергся воздействию низкой температуры, затем анестезию в этих участках. Пострадавшие чаще всего не замечают наступления отморожения. Объективно в этом периоде можно отметить резкую бледность кожи, снижение локальной температуры на участке поражения, исчезновение болевой чувствительности. После согревания отмороженных тканей появляются выраженная болезненность и другие объективные признаки, выраженность которых зависит от тяжести травмы. В зависимости от глубины поражения выделяют 4 степени отморожений. I степень. Омертвения тканей не наступает, все изменения обратимы. Больные жалуются на зуд, колющие, выраженной интенсивности боли, жжение, ощущение онемения и ползания мурашек (парестезия). Кожа гиперемирована, с синюшным оттенком (мраморная). Выражен отек тканей. Болевая чувствительность снижена. Указанные изменения ликвидируются в течение 3—7 дней, после чего некоторое время отмечается шелушение эпидермиса. II степень. Погибает эпидермис. Жалобы такие же, как при отморожении I степени, однако боли усиливаются по ночам и со- храняются в течение 2—3 дней. Погибший эпидермис отслаивается, и образуются одиночные или множественные пузыри. Они наполнены желтой или геморрагической жидкостью. Если покрышку пузыря снять, то обнажается ярко-розовая, резко болезненная дерма. Раны при отморожении II степени заживают через 10—15 дней путем эпителизации из эпителиальных придатков кожи. III степень. Погибают все слои кожи и подлежащие мягкие ткани. Больные отмечают сильные и продолжительные боли, паре- стезии. Образуются пузыри, заполненные геморрагической жидко- стью. Дерма под пузырями темного цвета, из-за кровоизлияний может иметь сероватый оттенок. На месте пузырей возникает не- кротический струп черного цвета, границы которого четко обозна- чаются через 6—7 дней. Струп отторгается к концу 3—4-й недели, образуя гранулирующую раневую поверхность. Она заживает с об- разованием рубцов с частичной краевой эпителизацией. IV степень. Погибают мягкие ткани с обнажением костей, иногда их повреждением. Жалобы такие же, как и при отморожениях III степени. Отмечается выраженный отек, распространяющийся за пределы погибших тканей. Образуется струп, который медленно отторгается. Имеются признаки интоксикации и тяжелого общего состояния больного. Отличить отморожения III и IV степени можно не раньше чем через 5—7 дней, когда обозначаются границы некроза. Исходом отморожения IV степени является утрата части или всего органа, на лице — чаще участков носа, ушей, щек, мягких тканей скуловой области. Лицам, перенесшим пластические восстановительные операции, особенно с использованием филатовского стебля, следует остерегаться холода. Ткани филатовского стебля навсегда сохраняют повышенную чувствительность к холоду. Они могут подвергнуться тяжелому отморожению при температуре воздуха —5°С в течение 2—3 ч. Правильно и своевременно оказанная помощь (в дореактивном периоде) может уменьшить распространенность изменений (в том числе и необратимых) при отморожениях. Это зависит от быстроты восстановления кровоснабжения в тканях и уменьшения периода их гипотермии. Эффективным может быть легкий массаж теплой рукой или мягкой шерстяной тканью, или фланелью до тех пор, пока побелевшая кожа пораженного участка не порозовеет и не потеплеет. Затем кожу протирают спиртом или слабой настойкой йода, смазывают вазелином или другим жиром; если пострадавший находится не в теплом помещении, следует наложить утепляющую повязку. Нельзя растирать огмороженные участки снегом, так как происходит дальнейшее охлаждение тканей, а не согревание их, вследствие чего увеличивается тяжесть поражения. Кроме того, кристаллики снега царапают кожу и создаются условия для инфицирования пораженных тканей. В специальном лечении больные с отморожениями I степени после оказания первой помощи не нуждаются. При отморожениях II степени необходимо пытаться сохранить целость пузыря, под которым будет происходить эпителизация раны. Пузыри удаляют, если содержимое их нагнаивается. Ткани лица покрывают мазями, эмульсиями, в состав которых входят антибиотики или антисептики. Не следует применять дубящие вещества. При отморожениях III степени пораженную поверхность смазывают 5% настойкой йода и добиваются отторжения струпа. Для профилактики нагноения раны ее периодически обрабатывают антисептическими растворами. После отторжения струпа и формирования гранулирующей поверхности рану следует вести под влажно-высыхающей повязкой, т. е. закрытым способом, до заживления. Для смачивания повязки используют растворы антисептиков. До этого момента лечение отморожений лица проводят открытым способом. При утрате органов и тканей лица вследствие отморожений IV степени требуется восстановление их с помощью реконструктивных оперативных вмешательств. Всем больным с отморожениями необходимо вводить противостолбнячную сыворотку. Ткани, подвергшиеся отморожению, приобретают повышенную чувствительность к действию низкой температуры. Возможно повторное их отморожение при непродолжительном воздействии холода. КОМБИНИРОВАННЫЕ РАДИАЦИОННЫЕ ПОРАЖЕНИЯ ЛИЦА И ТКАНЕЙ ПОЛОСТИ РТА Поражения, вызываемые двумя и более повреждающими факторами, являются комбинированными. Комбинированное радиационное поражение — это огнестрельное или неогнестрельное ранение челюстно-лицевой области на фоне поражения радиоактивными веществами, вызывающими лучевую болезнь. Последняя может развиться вследствие внешнего облучения у-частицами и жесткими рентгеновскими лучами или при поступлении а- и /3-частиц в организм через рану, дыхательные пути, пищеварительный тракт. Радиоактивные ожоги вызываются р -частицами и мягкими рентгеновскими лучами. В патогенезе острой лучевой болезни ведущее значение имеет гибель делящихся клеток и лимфоцитов. Проявления лучевой болезни зависят от поглощенной дозы ионизирующей радиации1. При лучевой болезни резко угнетаются иммунобиологические свойства организма, что значительно снижает репаративные воз- Рад — единица поглощенной дозы излучения; 1 Гр-100 рад; рентген — единица экспозиционной дозы излучения. можности тканей: переломы срастаются медленно, заживление ран мягких тканей происходит вяло и долго. Лучевая болезнь осложняет заживление ран, а механическая травма утяжеляет течение лучевой болезни (синдром взаимного отягощения). В зависимости от поглощенной дозы радиации выделяют несколько степеней тяжести лучевой болезни. При дозе поглощенной радиации менее 1 Гр лучевая болезнь не возникает и принято говорить о лучевой травме. Лучевая болезнь легкой степени у человека развивается при дозе поглощенной радиации 1—2 Гр, средней тяжести — 2—4 Гр, тяжелая — 4—6 Гр, крайне тяжелая — свыше 6 Гр. Абсолютно смертельной является доза 10 Гр и выше. Тяжесть проявления лучевой болезни во многом зависит от наличия сопутствующих заболеваний. В течении лучевой болезни, развившейся вследствие облучения, клинически выделяют 4 периода (стадии).
новая блокада механически поврежденных тканей. Обязательно применение антибиотиков. Поздняя первичная хирургическая обработка (после 48 ч с момента ранения), не предотвращая нагноения в ране, все-таки создает более благоприятные условия для ее течения и уменьшает тяжесть инфекционных осложнений. При проведении первичной хирургичской обработки ткани следует иссекать менее экономно, чем в обычной ране. Необходимо тщательно удалить все (даже мельчайшие) инородные тела, которые могут быть в последующем причиной пролежней. Кровоточащие сосуды не просто перевязывают, а обязательно прошивают (даже мелкие). При кровотечении из крупного сосуда его перевязывают и в ране, и на протяжении (чаще наружную сонную артерию). Если в разгар лучевой болезни возникает кровотечение, то его очень трудно, а иногда просто невозможно остановить вследствие проявления геморрагического синдрома. Зубы, находящиеся в щели перелома, обязательно удаляют, а острые края отломков сглаживают. При обработке костной раны удаляют все костные осколки и зубы, находящиеся в щели перелома. Костные отломки репонируют и закрепляют (проводят постоянную иммобилизацию) способами хирургического ос-теосинтеза, позволяющими ушить рану наглухо (костный шов проволокой, спица, скоба, накостные пластинки или рамки и др.). Аппараты с накостными зажимами используют при отсутствии возможности применить указанные способы иммобилизации отломков. Назубные шины использовать нельзя, так как они не исключают травму слизистой оболочки десны. После надежной фиксации отломков челюсти костную рану тщательно изолируют от полости рта, ушивая слизистую оболочку. Затем наглухо ушивают околочелюстные мягкие ткани снаружи. Допустимо использование приемов пластики местными тканями для закрытия дефектов. Рану дренируют резиновыми выпускниками в течение 24—48 ч и обязательно вводят местно антибиотики. Если рану в силу каких-то причин не удалось ушить наглухо, она заживает вторичным натяжением медленно, со значительными осложнениями. Считают, что длительность латентного периода обратно пропорциональна дозе облучения. При значительной поглощенной дозе радиации скрытый период может отсутствовать вообще, и после первого периода сразу могут определяться признаки третьего периода. III период — период выраженных клинических проявлений или разгара лучевой болезни. Продолжительность его около 1 мес. Однако он может определяться и дольше. Если не наступает летальный исход, то III период переходит в IV. В разгар лучевой болезни определяется стойкая гипотония, выражен геморрагический синдром, угнетена функция костного мозга, отмечаются агранулоцитоз, неврологические нарушения, изменения трофики кожи, рвота, понос. На слизистой оболочке желудочно-кишечного тракта образуются эрозии и язвы. Угнетена функция эндокринных желез. Резко снижена сопротивляемость организма. Характерны изменения слизистой оболочки рта. Появляются гиперемия и отек ее, а также миндалин 31—3129 481 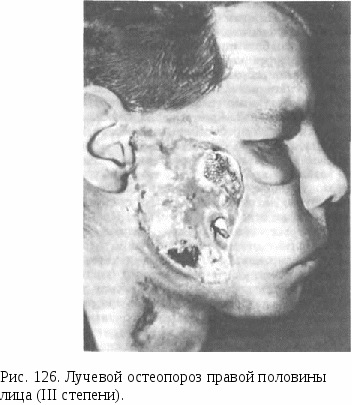 и глотки, болезненные трещины на губах и языке. Они могут кровоточить. Затем появляются афты и язвы, покрытые густой слизью со зловонным запахом. Язвы могут распространяться на всю толщу тканей, может обнажаться костная ткань (рис. 126). При незначительной травме слизистой оболочки рта неизбежно развитие язвенно-некротического стоматита. Поэтому любые назубные шины и аппараты, плохо припасованные съемные протезы, некачественно изготовленные искусственные коронки и неправильно наложенные пломбы могут быть причиной развития некротических язв во рту. Для профилактики этого осложнения следует санировать полость рта, тщательно откорригировать зубные протезы в скрытом периоде лучевой болезни. Удалять металлические пломбы и несъемные зубные протезы из металла нет надобности, так как они могут быть источником наведенной радиации лишь при общем облучении, несовместимом с жизнью. Никаких хирургических вмешательств, кроме как по жизненным показаниям, не проводят. IV период — восстановительный, или период выздоровления (при нетяжелых поражениях), переход в хроническую стадию. Оказание помощи. Немедленная эвакуация из зоны радиоактивного поражения. Удаление радиоактивных изотопов с кожных покровов, из ран, со слизистых оболочек с обязательным дозиметрическим контролем. При попадании радиоактивных веществ в организм показано введение 5% раствора унитиола — 5—10 мл внутримышечно (при попадании внутрь полония); 10% раствора тета-цин-кальция (кальций-динатриевая соль ЭДТА) — 20 мл в 500 мл 5% раствора глюкозы внутривенно в течение 3—4 ч (при попадании тяжелых редкоземельных металлов и их солей); 10% раствора ди-натриевой соли ЭДТА — 20 мл в 500 мл 5% раствора глюкозы внутривенно (при попадании стронция). Показано введение гипертонического раствора глюкозы (40—60 мл 40% раствора), 10% раствора хлорида кальция (10 мл), 5% раствора аскорбиновой кислоты, антигистаминных препаратов, проведение активной дезинток-сикационной терапии. Противопоказано введение барбитуратов, анальгетиков, производных опия и пиразолона, сульфаниламидных и других препаратов, угнетающих кроветворение. Раненым с комбинированными радиационными поражениями проводят комплексную терапию стоматологи, хирурги и терапевты, имеющие опыт лечения лучевой болезни. Соответствующая терапия должна быть начата как можно раньше, что улучшает исход травматического повреждения и лучевой болезни. Своевременно и правильно проведенная первичная хирургическая обработка комбинированных радиационных поражений тканей лица и челюстей, правильная иммобилизация костных отломков, применение антибиотиков, специализированный уход и рациональное питание в сочетании с лечением лучевой болезни способствуют выздоровлению пострадавшего и снижают возможность неблагоприятного исхода. |
