Лучевая анатомия суставов
 Скачать 3.5 Mb. Скачать 3.5 Mb.
|
|
Возраст 5—6 лет. В течение данного возрастного периода происходит почти полное окостенение костей переднего отдела предплюсны, значительно увеличивается степень оссифицированности эпифизов Рис. 19.138. Рентгенограмма голеностопного сустава (3 года). 1 — эпифиз малоберцовой кости; 2 — эпифиз большеберцовой кости; 3 — таранная кость; 4 — пяточная кость; 5 — ладьевидная кость; 6 — кубовидная кость.  440  Рис. 19.139. Рентгенограммы голеностопных суставов (6,5 лет). голени и коротких трубчатых костей стопы, а также пяточной и таранной костей. На рентгенограмме стопы в подошвенной проекции размеры головки и шейки таранной кости, переднего отдела пяточной, кубовидной, латеральной и промежуточной клиновидных костей, так же как их форма, в общих чертах соответствуют анатомическим. Как ладьевидная, так и медиальная клиновидная кости имеют вид соответствующего костного образования. Вместе с тем контуры их местами крупноволнистые (особенно таранной поверхности ладьевидной кости), форма неправильная — ладьевидная кость, например, имеет клиновидную форму с меньшей высотой медиального отдела. Как уже упоминалось, окостенение этих костей нередко происходит из нескольких центров оссифи-кации. Окостенение ладьевидной кости, даже при наличии единственного центра оссификации, может протекать неравномерно. Комплекс рентгенологических показателей анатомического строения голеностопного сустава и стопы, доступных для анализа, тот же, что и у детей предыдущей возрастной группы (см. рис. 19.137; рис. 19.139, 19.140). 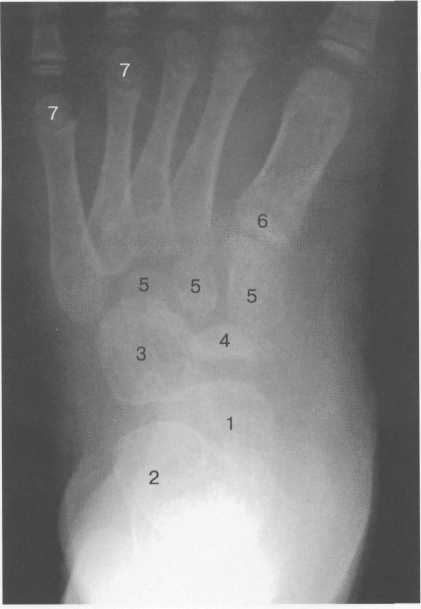 Рис. 19.140. Рентгенограмма стопы (6 лет). 1 — таранная кость; 2 — пяточная кость; 3 — кубовидная кость; 4 — ладьевидная кость; 5 — клиновидные кости; 6 — эпифиз I плюсневой кости; 7 — эпифизы IV и V плюсневых костей. 441 Возраст с 9 до 14 лет характеризуется окостенением апофизов трубчатых костей и костей предплюсны. К числу апофизов, окостеневающих в эти возрастные сроки за счет самостоятельных центров оссификации, относятся: медиальная лодыжка (ее верхушка), медиальный бугорок заднего отростка таранной кости, апофиз пяточного бугра, бугристости ладьевидной и V плюсневой костей. Начало оссификации названных анатомических образований не имеет строго определенных возрастных сроков, центры их осифика-ции могут появляться в возрастном диапазоне с 8 до 11 лет. Первыми, в возрасте 8—8,5 лет, появляются 2— 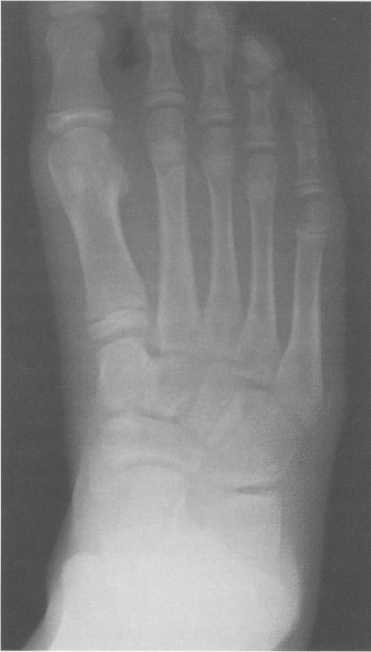 Рис. 19.142. Рентгенограмма костей стопы (13 лет). 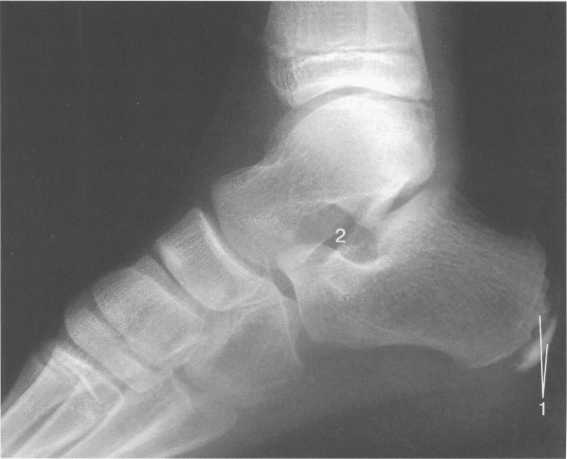 Рис. 19.141. Рентгенограмма голеностопного сустава (10 лет). 1 — апофиз и зона роста бугра пяточной кости; 2 — sinus tarsi. 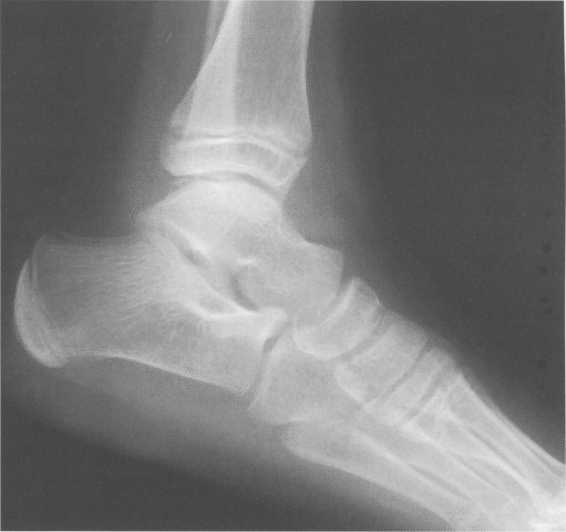 Рис. 19.143. Рентгенограмма голеностопного сустава (13 лет). 442 3 точки окостенения верхушки медиальной лодыжки. Несколько позднее — примерно в 9 лет — выявляются ядро окостенения медиального бугорка заднего отростка таранной кости и одно-два ядра окостенения апофиза пяточного бугра. Самыми последними, в 10—11 лет, начинают окостеневать бугристости ладьевидной и V плюсневой костей. Верхушка латеральной лодыжки самостоятельного центра оссификации не имеет. К 14 годам хрящевое строение сохраняют только метаэпифизарные зоны костей голени и коротких трубчатых костей стопы и ростковые зоны апофизов. Отдельного центра оссификации верхушка латеральной лодыжки, являющаяся внесуставным образованием, не имеет, в связи с чем наличие в этом месте отдельного костного фрагмента, хотя бы и окруженного замыкающей пластинкой, является бесспорным признаком перелома. Боковые отделы метаэпифизарных ростковых зон большеберцовой и малоберцовой костей у детей 8—10 лет могут иметь клиновидную форму с основаниями клиньев, обращенными наружу. Степень расширения краевых отделов метаэпифизарных ростковых зон одинакова, края ее из-за несовпадения изображения передних и задних отделов могут быть двух- или даже многоконтурными. Рентгеновская суставная щель голеностопного сустава имеет такую же форму, как у взрослых, высота ее равномерна на всем протяжении. К концу данного возрастного периода, т. е. у детей 13—14 лет, изображение голеностопного сустава отличается от такового у взрослых только наличием метаэпифизарных ростковых зон костей голени, которые приобретают равномерную высоту на всем протяжении. У задней поверхности пяточного бугра вначале прослеживается одно относительно массивное ядро окостенения его апофиза, имеющее, как правило, центральное положение. Позднее появляются еще два или три ядра окостенения различной формы и толщины. При любом количестве и размерах ядер окостенения апофиза пяточного бугра все они имеют четкие контуры и расположены на одинаковом расстоянии от дорсальной поверхности пяточного бугра. У детей 13—14 лет апофиз пяточного бугра выявляется на рентгенограмме на всем его протяжении. При сильно выраженной волнистости апофизарной зоны роста может выявляться несколько контуров задней поверхности пяточного бугра, частично пересекающих изображение апофиза и создающих ложное впечатление фрагментации последнего. Изображение костей, составляющих стопу, на рентгенограмме в подошвенной проекции идентично таковому у взрослых, за исключением двух особенностей, заключающихся в наличии метаэпифизарных ростковых зон коротких трубчатых костей и наличии ядра окостенения бугристости V плюсневой кости (рис. 19.141-19.143). 15—17 лет — это период синостозирования метаэпифизарных и апофизарных ростковых зон. Рентгеновское изображение голеностоп- 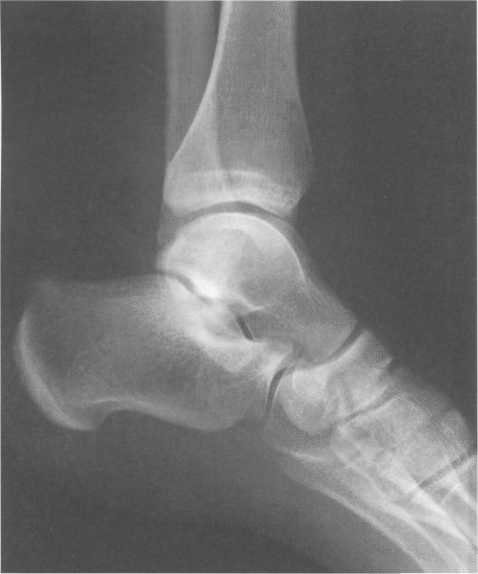 Рис. 19.144. Рентгенограмма голеностопного сустава (15 лет). 443 ного сустава и стопы отличается от наблюдаемого у лиц взрослого возраста только наличием вначале суженных ростковых зон, а затем — наличием полосок склероза на месте бывшего их расположения. Комплекс показателей анатомического строения данного отдела костно-сус-тавной системы соответствует взрослым (рис. 19.144). В норме у взрослого человека рентгеновская ширина внутренней и наружной суставной щели голеностопного сустава составляет 3 мм, а суставные поверхности параллельны. Рентгеновская суставная щель на рентгенограмме голеностопного сустава с ротацией стопы выглядит как буква П, при этом ширина ее на всем протяжении одинаковая. Нормальная анатомия голеностопного сустаеа Малоберцовая, большеберцовая и таранная кость образуют голеностопный сустав, который стабилизирован натянутыми спереди и сзади большеберцовыми и малоберцовыми (берцовыми) связками (рис. 19.145). Этот комплекс также называют большеберцовым и малоберцовым синдесмозом. Суставная капсула фиксирована спереди на большеберцовой кости на расстоянии примерно 10 мм проксимальнее от суставной поверхности и в среднем отделе шейки таранной кости. В других местах она прикрепляется по краю суставного хряща. Вдоль медиальной подошвенной поверхности таранная кость имеет глубокую борозду, sulcus tali, которая формирует «крышу» для жирсодержащего пространства — sinus tarsi. Латерально sinus tarsi граничит с нижним разгибательным ретинакулюмом. Медиальная коллатеральная связка (известная также как дельтовидная связка) разделена на четыре части, которые начинаются от вершины медиальной лодыжки и продолжаются до ладьевидной бугристости и через шейку и тело таранной кости до заднего отростка таранной кости. Латеральный коллатеральный связочный аппарат состоит из 3 связок: передней таранно-малоберцовой, задней таранно-малоберцовой и пяточно-малоберцовой. Передняя таранно-малоберцовая связка начинается от переднего края латеральной лодыжки и прикрепляется к переднелатеральной поверхности шейки таранной кости. При сгибании она принимает почти обратное направление. Эта связка часто разделена, препятствует переднему смещению таранной кости, особенно при подошвенном сгибании. Задняя таранно-малоберцовая связка начинается от задневнутреннего края латеральной лодыжки и идет горизонтально к латеральному бугорку заднего отростка таранной кости. Пяточно-малоберцовая связка начинается у вершины латеральной лодыжки (медиальнее) и идет косо к латеральной поверхности пяточной кости. Она располагается вне сустава и отделена от капсулы сустава жировым слоем, ее первоначальная функция — противостоять супинации. Рис. 19.145. Связки голеностопного сустава. 1 — lig. intermalleolare posterior; 2 — lig. tibio-talare; 3 — lig. tibio-calcanei; 4 — lig. talo-fibulare posterior; 5 — lig. calcaneo-fibulare; 6 — lig. tibio-fibulare transversum; 7 — lig. tibio-fibulare posterior.  444 Передняя разгибательная группа мышц нижней конечности (рис. 19.146) включает в себя в ме-диолатеральном направлении переднюю большеберцовую мышцу, длинный разгибатель пальцев и длинный разгибатель большого пальца стопы. Сухожилия передней болыиеберцовой мышцы прикрепляются к подошвенной поверхности основания I плюсневой кости и медиальной клиновидной кости. Сухожилие длинного разгибателя большого пальца стопы прикрепляется к основаниям проксимальной и дистальной фаланги I пальца, в то время как длинный разгибатель пальцев четырьмя сухожилиями прикрепляется к средней и дистальной фалангам II—IV пальцев. Латеральная группа (рис. 19.147, 19.148) состоит из длинной и короткой малоберцовых мышц. Сухожилия обеих мышц идут по наружной поверхности латеральной лодыжки в общем синовиальном влагалище, и их поддерживает верхний малоберцовый ретинакулюм. Сухожилие малоберцовой мышцы прикрепляется к бугристости основания I плюсневой кости и к промежуточной клиновидной кости. Сухожилия короткой малоберцовой мышцы прикрепляется к бугристости основания V плюсневой кости (см. рис. 19.148; рис. 19.149). Группа поверхностных сгибателей включает в себя трехглавую мышцу, состоящую из трех мышц: икроножной, камбаловидной и весьма непостоянной подошвенной мышцы. Икроножная и камбаловидная мышцы имеют общее — пяточное (ахиллово) — сухожилие, которое прикрепляется к задней бугристости пяточной кости (рис. 19.146, 19.148). 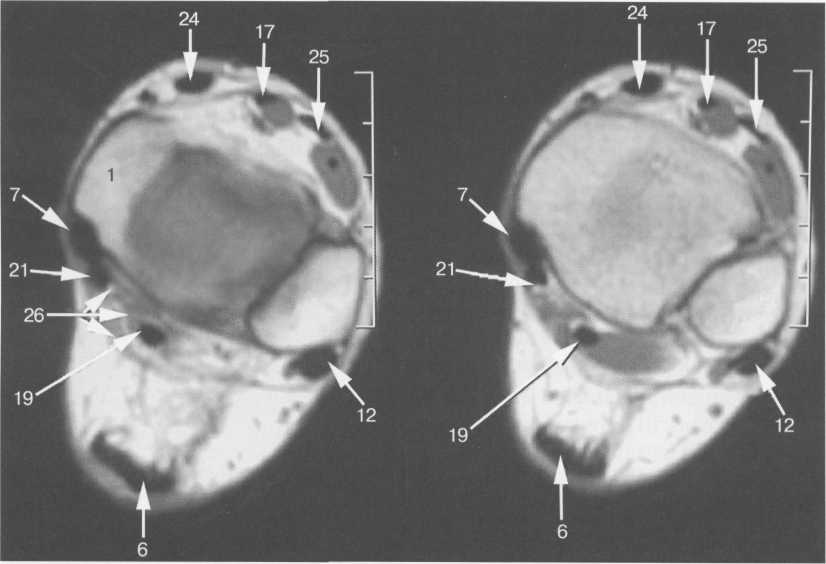 Рис. 19.146. МРТ голеностопного сустава, аксиальная плоскость через медиальную и латеральную лодыжку, Т1-ВИ. 1 — malleolus medialis; 6 — tendo achillis; 7 — tend. m. tibialis posterior; 12 — tend. m. peroneus longus et brevis; 17 — tend. m. extensoris hallucis longus; 19 — tend. m. flexoris hallucis longus; 21 — tend. m. flexoris digitorum longi; 24 — tend. m. tibialis anterior; 25 — tend. m. extensoris digitorum longi; 26 — v., a. tibialis et nervus. 445  Рис. 19.147. Наружные сухожилия голеностопного сустава. 1 — кубовидная кость; 2 — таранная кость; 3 — большеберцовая кость; 4 — малоберцовая кость; 5 — tend, peroneus quadratus; 6 — tuberculum peronei пяточной кости; 7,8- tend, peroneus longus et brevis. Глубокие сгибатели (в медиолатеральном направлении): длинный сгибатель пальцев, задняя большеберцовая мышца и длинный сгибатель большого пальца стопы. В дисталь-ной трети голени длинный сгибатель пальцев пересекает сухожилие задней большебер-цовой мышцы, последняя располагается в более передней медиальной позиции. Между медиальной лодыжкой и пяточной костью располагаются косо ориентированные волокна фасции нижней конечности, 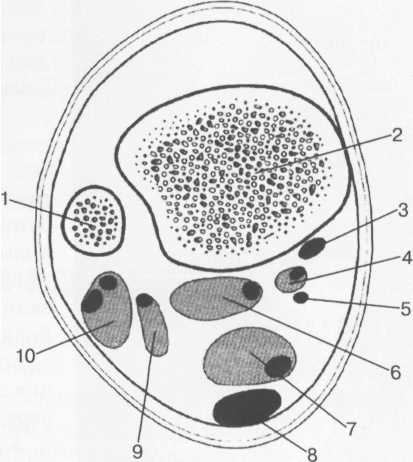 Рис. 19.148. Схема: основные сухожилия области голеностопного сустава. 1 — малоберцовая кость; 2 — большеберцовая кость; 3 — сухожилие m. tibialis posterior; 4 — сухожилие т. flexor digitoram longus; 5 — сухожилие т. flexor digitorum longus accessories; 6 — т. et tend, flexor hallucis longus; 7 — m. soleus; 8 — ахиллово сухожилие; 9 — т. et tend, peroneus longus et brevis; 10 — m. et tend, peroneus quadratus. 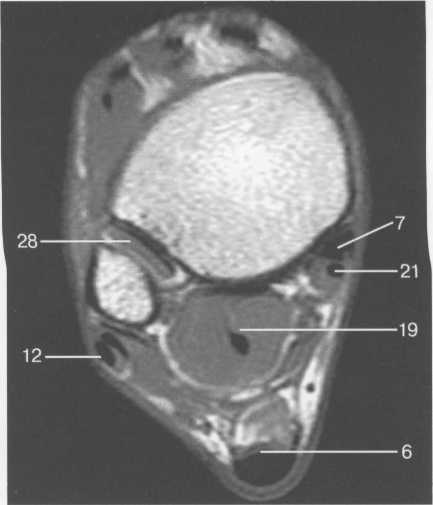 Рис. 19.149. MPT голеностопного сустава через дистальный межберцовый синдесмоз. 6 — ахиллово сухожилие; 7 — сухожилие m. tibialis posterior; 12 — t. т. peroneus longus et brevis; 19 — сухожилие т. flexor hallucis longus; 21 — сухожилие т. flexor digitorum longus; 28 — дистальный межберцовый синдесмоз. 446  Рис. 19.150. MPT стопы, аксиальная плоскость. 1 — пяточная кость; 2 — кубовидная кость; 3, 4, 5 — клиновидные кости; 6 — m. adductor hallucis; 19 — сухожилие т. flexor hallucis longus. покрывающие и защищающие сухожилия сгибателей. Туннель предплюсны граничит с вершиной медиальной лодыжки, медиальной поверхностью таранной и пяточной кости и сгибательным ретинакулюмом. В передне-заднем направлении расположены сухожилие задней большеберцовой мышцы, длинного сгибателя пальцев, задние большеберцовые сосуды и более кзади — сухожилия длинного сгибателя большого пальца, проходящие через туннель предплюсны. Короткий разгибатель пальцев и короткий разгибатель большого пальца начинаются на тыльной поверхности стопы. На подошвенной поверхности в межкостных промежутках между плюсневыми костями располагаются подошвенные межкостные мышцы, а на дорсальной поверхности в межкостных промежутках — дорсальные межкостные мышцы. Подошвенные мышцы образуют три длинные группы, которые частично разделены соединительнотканными перегородками. Медиальная группа включает в себя мышцу отводящую, мышцу приводящую и короткий сгибатель большого пальца стопы; промежуточная группа — длинный сгибатель пальцев, длинный сгибатель большого пальца стопы, короткий сгибатель пальцев, квадратную мышцу подошвы и червеобразные мышцы. Латеральная группа представлена мышцей, приводящей наименьший палец стопы, коротким сгибателем наименьшего пальца стопы и мышцей, противопоставляющей наименьший палец стопы (рис. 19.150, 19.151). Подтаранный сустав сформирован между таранной, пяточной и ладьевидной костями. Анатомически он состоит из двух суставных полостей, разделенных суставной капсулой и межкостной таранно-пяточной связкой.  Рис. 19.151. МРТ стопы, корональная плоскость, Т1-ВИ. 16 — плюсневые кости; 17, 18 — сухожилие т. extensor hallucis longus; 19 — сухожилие т. flexor hallucis longus; 20 — сухожилие т. flexor hallucis brevis; 21 — сухожилия т. flexor digitorum longus; 22 — сухожилие т. abductor hallucis. 447 В заднем отделе суставной полости задняя пяточная суставная поверхность таранной кости сочленяется с задней суставной поверхностью пяточной кости, формируя таранно-пяточ-ный сустав. В передних отделах сферическая суставная поверхность головки таранной кости и шейки сочленяется с суставной поверхностью пяточной и ладьевидной костей, формируя таранно-пяточно-ладьевидный сустав. Длинная подошвенная связка проходит в поверхностном подошвенном слое. Она начинается от подошвенной поверхности пяточной кости и прикрепляется к основаниям II—IV плюсневых костей, пересекая место прикрепления сухожилия длинной малоберцовой мышцы. МРТ-анашомия голеностопного сустава и стопы Поперечная плоскость. Голеностопный и подтаранный суставы (рис. 19.152). Проксимальнее голеностопного сустава на поперечных срезах в медиолатеральном направлении визуализируется сухожилие передней большеберцовой мышцы, длинного разгибателя большого пальца стопы, длинного разгибателя пальцев. Сухожилие задней большеберцовой мышцы, длинного сгибателя пальцев и длинного сгибателя большого пальца стопы визуализируется в задних отделах в медиолатеральном направлении. 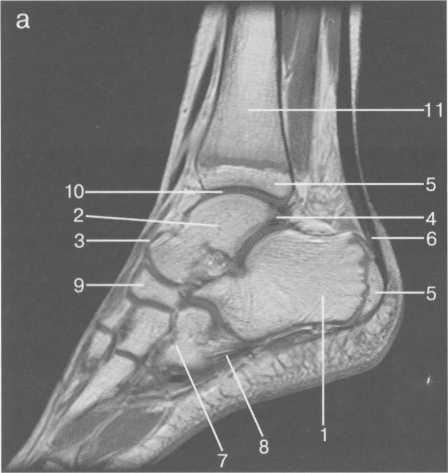 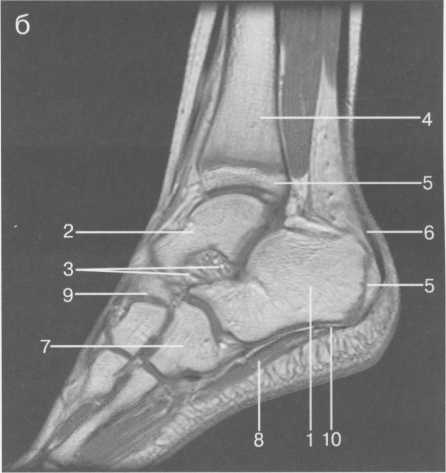 Рис. 19.152. МРТ голеностопного сустава и стопы, сагиттальная плоскость, Т1-ВИ. а — через плоскость ахиллова сухожилия: 1 — пяточная кость; 2 — таранная кость; 3 — сухожилие m. flexor hallucis longus; 4 — processus posterior таранной кости; 5 — эпифиз большеберцовой кости; 6 — ахиллово сухожилие; 7 — кубовидная кость; 8 — пяточно-кубовидная связка; 9 — ладьевидная кость; 10 — голеностопный сустав; 11 —диафиз большеберцовой кости. б — через плоскость подтаранного сустава: 1 — пяточная кость; 2 — таранная кость; 3 — межкостные та-ранно-пяточные связки, lig. cervicale; 4 — диафиз большеберцовой кости; 5 — эпифиз большеберцовой кости; 6 — ахиллово сухожилие; 7 — кубовидная кость; 8 — m. abductor digiti minimi; 9 —ладьевидная кость; 10 — подошвенный апоневроз. 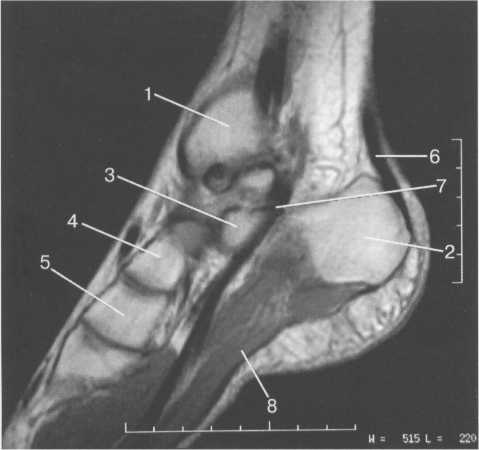 Рис. 19.153. MPT голеностопного сустава, парасагиттальная плоскость через медиальную поверхность сустава, Т1-ВИ. 1 — медиальная лодыжка; 2 — пяточная кость; 3 — таранная кость; 4 — ладьевидная кость; 5 — клиновидные кости; 6 — ахиллово сухожилие; 7 — сухожилие m. tibialis posterior; 8 — т. flexor digitorum brevis. Самое сильное из сухожилий, на поперечных срезах визуализируемое в виде овала, расположенного более кзади,— ахиллово сухожилие. Его задний край выпуклый, а передний — плоский. Короткие малоберцовые мышцы и их сухожилия (располагающиеся кзади и латерально), сухожилия длинной малоберцовой мышцы располагаются как латеральная группа мышц кзади от латеральной лодыжки. Передний сосудисто-нервный пучок (передняя большеберцовая артерия и вена, глубокий малоберцовый нерв) спускается кзади от сухожилий разгибателей, в то время как задний сосудисто-нервный пучок (задняя большеберцовая артерия и вена, болыпеберцовый нерв) определяется как структура низкой интенсивности сигнала на Т2-ВИ, расположенная кпереди медиально от длинного сгибателя большого пальца. Икроножный нерв визуализируется как структура низкой интенсивности сигнала среди жировой ткани с высокой ИС кзади от малоберцовых сухожилий. Кроме вышеперечисленных мышц, сухожилий, сосудов и нервов, на поперечных срезах на уровне нижнего полюса латеральной лодыжки визуализируется часть дельтовидной связки (медиальная связка, которая состоит из большебер-цовой ладьевидной, передней большеберцовой таранной и большеберцово-пяточной связки). Задняя малоберцово-та-ранная связка визуализируется на всем протяжении как структура низкой интенсивности сигнала, в то время как передняя малоберцово-таранная и малоберцово-пяточные связки визуализируются сегментарно. Визуализация их на всем протяжении требует изменения положения стопы или получения изображений в различных плоскостях. |
