Лучевая анатомия суставов
 Скачать 3.5 Mb. Скачать 3.5 Mb.
|
|
Рис. 19.22. МРТ плечевого сустава в косой сагиттальной плоскости. а — через суставную впадину: 2 — суставная впадина; 4 — дельтовидная мышца; 6 — m. coracobrachialis; 8 — acromion; 9 — ключица; 10, 11 — сухожилие и т. supraspinatus (надостная мышца и сухожилие); 12 — coracoid (клювовидный отросток лопатки); 13 — m. infraspinatus (подостная мышца). б: 1 — головка плечевой кости; 2 — метафиз плечевой кости; 3 — ключица; 4 — m. deltoideus (дельтовидная мышца); 8 — acromion лопатки; 11 — сухожилие m. supraspinatus; 12 — processus coracoideus; 14 — сухожилие т. infraspinatus; 15, 16 — тт. teres major et minor. в — через головку плечевой кости: 1 — головка плечевой кости; 4 — дельтовидная мышца; 5 — сухожилие m. biceps; 8 — acromion; 11 — сухожилие т. supraspinatus (надостной); 13,14 — сухожилие и m. infraspinatus; 15 — т. teres minor (малая круглая); 16 — т. teres major. 364 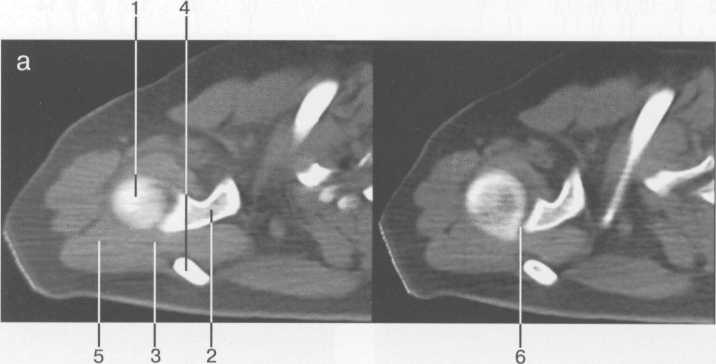 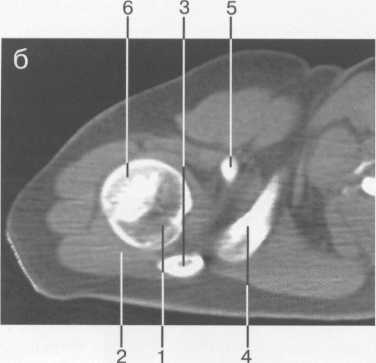 Рис. 19.23. КТ плечевого сустава. Аксиальная плоскость. а: 1 — головка плечевой кости; 2 — суставной отрос -токлопатки (верхний отдел); 3 — m. supraspinatus; 4 — часть ости лопатки; 5 — m. deltoideus; 6 — полость плечевого сустава. б: 1 — головка плечевого сустава; 2 — m. deltoideus; 3 — часть ости лопатки; 4 — центральные отделы cavum glenoidale; 5 — processus coracoideus лопатки; 6 — большой бугорок плечевой кости. скопления жидкости внутри сумки может служить диагностическим критерием различных заболеваний (рис. 19.21). Ключично-акромиальный сустав также лучше виден на косых корональных томограммах. МРТ плечевого сустава в косой сагиттальной плоскости. Эта плоскость используется для оценки состояния ротаторной манжетки. Характерное расположение четырех ротаторов вокруг суставного отростка и головки плечевой кости облегчает разграничение отдельных мышц и некоторых повреждений их сухожилий (рис. 19.22, 19.23) В этой же плоскости хорошо визуализируется клювовидно-акромиальная дуга, сформированная клювовидным отростком, клювовидно-акромиальной связкой и акромиальным отростком лопатки. Клювовидно-акромиальная связка в ряде случаев визуализируется в виде линейной структуры. Выделены различные типы прикрепления связки, что обусловлено вариабельностью формы и расположения акромиального отростка. Часто используется классификация по Bigliany, учитывающая форму нижней поверхности акромиального отростка: — тип 1 — плоская или прямая нижняя поверхность; — тип 2 — гладкая, изогнутая нижняя поверхность, близко прилежащая к поверхности головки плечевой кости в косой сагиттальной плоскости; — тип 3 — крючковидная передненижняя поверхность (рис. 19.22 а, б). 365 Тип 3 встречается реже по сравнению с первыми двумя типами, и чаще всего связан с повреждениями ротаторной манжетки. Нормальный угол наклона акромиального отростка в этой плоскости варьирует между 10° и 40°. УЗИ-анатомия плечевого сустава Исследование плечевого сустава начинают с оценки состояния сухожилия длинной головки двуглавой мышцы плеча на изображениях, полученных при поперечном и продольном сканировании. При поперечном сканировании сухожилие двуглавой мышцы плеча визуализируется в виде гиперэхогенной зоны округлой или овальной формы, располагающейся в межбугорковой борозде. Сухожилие плеча окружено синовиальной оболочкой. Небольшое количество синовиальной жидкости может дифференцироваться как гипоэхогенный ободок. Выше сухожилия отчетливо выявляется дельтовидная мышца. Изображение подлопаточной мышцы получают при отведении кнаружи согнутой под углом 90° руки. Это позволяет оценить состояние ротаторной манжетки. Костными ориентирами для визуализации сухожилия подлопаточной мышцы служат клювовидный отросток лопатки и головка плечевой кости. Сухожилие подлопаточной мышцы прилегает к малой бугристости плечевой кости. Сухожилие надостной мышцы лучше визуализируется при поперечном сканировании, когда согнутая рука отведена за спину. Тем же доступом определяется тонкая гипоэхогенная полоска поддельтовидной мышцы, а ниже — сухожилие надостной мышцы. Суставной гиалиновый хрящ дифференцируется как гипоэхогенная линия, непосредственно вдоль суставной поверхности головки плечевой кости (рис. 19.24). Передний и задний отделы суставной губы выявляются в норме как гиперэхогенные структуры треугольной формы, соответственно при сканировании из переднего и заднего доступов. 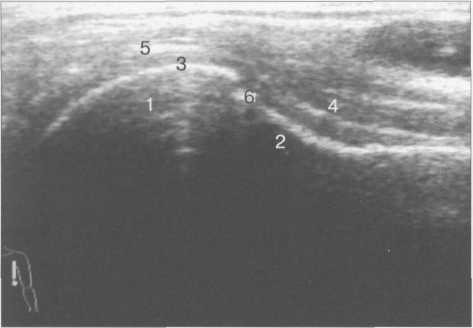 Рис. 19.24. УЗИ плечевого сустава передним доступом (14 лет). 1 — головка плечевой кости; 2 — шейка (метафиз) плечевой кости; 3 — суставной хрящ; 4 — капсула сустава; 5 — сухожилие m. biceps; 6 — зона роста. 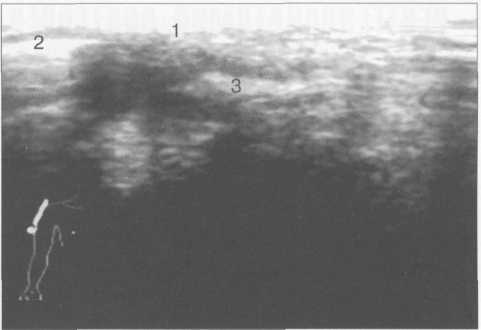 Рис. 19.25. УЗИ ключично-акромиального сочленения верхним доступом. 1 — область ключично-акромиального сочленения; 2 — акромион; 3 — ключица. 366 Из верхнего доступа при продольном и поперечном сканировании получают изображение сухожилия подостной мышцы. При более медиальном сканировании можно визуализировать ключично-акромиальное сочленение (рис. 19.25). Лучевые критерии нормы структур плечевого сустава 1. По данным рентгенографии: — ключично-акромиальные суставы примерно на одном уровне с обеих сторон; — уровень расположения головок плечевых костей симметричен; — толщина кортикального слоя ключицы по ее верхней поверхности равна 2—4 мм; — ширина области грудино-ключичного сочленения равна 3—5 мм; — ширина области ключично-акромиального сочленения равна 2—4 мм; — угол между осью диафиза плечевой кости и линией анатомической шейки плечевой кости составляет 60—62°; — ширина суставной щели плечевого сустава равна 4—6 мм. 2. По данным КТ и МРТ: — гленоидальный угол (угол суставной впадины) составляет около 5° ретроверсии — угол образован линией вдоль края суставной впадины и перпендикуляром к длинной оси ключицы; — ширина суставной щели плечевого сустава менее 6 мм; — ширина ключично-акромиального сочленения менее 1 см; — отсутствие жидкости в субакром и ал ьной сумке; — четко дифференцируется слой жировой клетчатки субакромиально; — угол наклона акромиального отростка лопатки (в косой сагиттальной плоскости) составляет 10—40°; — диаметр сухожилия длинной головки двуглавой мышцы плеча приблизительно равен 4-6 мм. РЕНТГЕНОАНАТОМИЯ ЛОКТЕВОГО СУСТАВА Локтевой сустав по анатомическому строению является одним из наиболее сложных суставов. Образуют его дистальный эпифиз плечевой кости и проксимальные суставные концы обеих костей предплечья. Дистальный метафиз плечевой кости имеет два надмыщелка — относительно большой и крутой медиальный и более плоский латеральный. В средней части дорсальной и ладонной поверхности метафиза плечевой кости расположены две ямки — венечная и ямка локтевого отростка, разделенные тонкой костной перегородкой, образующей дно этих ямок. Дистальный эпифиз плечевой кости имеет сложную форму. Латеральная часть его является головкой мыщелка плечевой кости (или так называемым латеральным мыщелком плеча), а медиальная имеет форму блока. Входящая в сустав головка лучевой кости плоская, круглая сочленяется с головкой мыщелка плечевой кости и с лучевой вырезкой проксимального конца локтевой кости. Головка лучевой кости переходит в шейку, у которой имеется хорошо выраженная, с выпуклой наружной поверхностью бугристость. Проксимальный конец локтевой кости имеет блоковидную вырезку и два отростка. Венечный отросток характеризуется небольшими размерами. Он расположен у ладонной поверхности блоковидной вырезки. Массивный локтевой отросток образует верхнедорсальную часть проксимального конца локтевой 367 Рис. 19.26. Рентгенограмма локтевого сустава взрослого. 1 — плечевая кость; 2 — головка плечевой кости (латеральный мыщелок плеча); 3 — локтевой отросток локтевой кости; 4 — медиальный надмыще-лок плечевой кости; 5 — головка лучевой кости; 6 — заднее «жировое тело»; 7 — переднее «жировое тело». 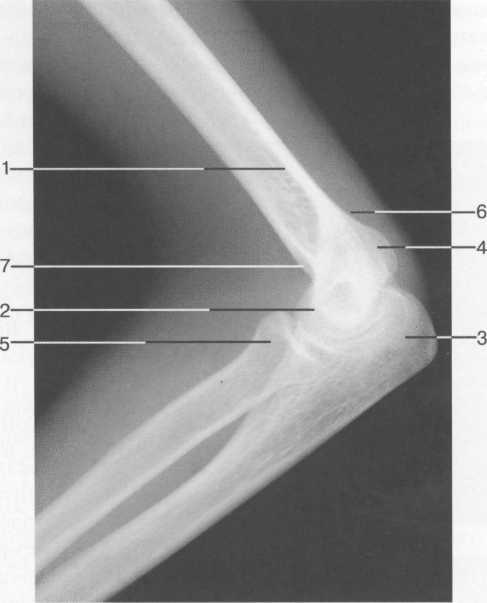 кости. К дорсальной его поверхности, играющей роль апофиза, прикрепляется сухожилие трехглавой мышцы. На лучевой стороне проксимального конца локтевой кости, непосредственно под блоковидной вырезкой, находится полуцилиндрическая лучевая вырезка, сочленяющаяся с боковой поверхностью головки лучевой кости. Таким образом, в состав локтевого сустава входят три сочленения, имеющие общую полость сустава: плечелучевой, плечелоктевой и проксимальный лучелоктевой суставы (рис. 19.26). После окончания формирования локтевого сустава возможна оценка всех рентгенологических показателей его анатомического строения. На переднезадней рентгенограмме к таким показателям относится, прежде всего, соотношение пространственных положений плеча и предплечья, которое характеризуется величиной угла, образующегося пересечением продольных осей названных сегментов верхней конечности. В норме угол открыт в лучевую сторону при значении его 175-162°. Контуры и структура метаэпифизов костей, образующих локтевой сустав, ровные, плавно-закругленные, с большей или меньшей степенью выпуклости. Структура дистального метафиза плечевой кости характеризуется наличием так называемых аркад — системы очень мощных дугообразных силовых линий, выпуклостью обращенной вверх, а также отображением дна венечной ямки и ямки локтевого отростка в виде овального участка пониженной оптической плотности и верхнего края второй ямки — в виде дугообразной полосы. Архитектонику структуры дистального эпифиза плечевой кости проксимальных метафизов костей предплечья образуют системы вертикально ориентированных силовых линий. На рентгенограммах в боковой проекции пространственное положение дистального мета-эпифиза плечевой кости характеризуется величиной угла, образующегося при пересечении продольной оси диафиза и линии, соединяющей дно ямок плечевой кости с центром суставной поверхности латерального мыщелка плеча. Нормативные значения этого угла (открытого в вентральную сторону) — 35—45°. Дистальный эпифиз плечевой кости отображается на боковой рентгенограмме в виде четырех окружностей. Самая большая и наиболее вентрально расположенная соответствует латеральному мыщелку плечевой кости, самая маленькая и наиболее четко очерченная — выемке между валами блока. Для плече-локтевого сочленения показателем нормы анатомических соотношений является равномерность ширины рентгенологической суставной щели, проецирующейся между 368 контуром блоковидной вырезки локтевой кости и нижней частью контура окружности, соответствующей латеральному валу блока дистального эпифиза плечевой кости. Критерием нормы анатомических соотношений в плечелучевом сочленении служит расположение центра суставной ямки головки лучевой кости на уровне границы между первым и вторым квадрантами головки мыщелка плечевой кости (считая от вентрального края суставной поверхности головки). Приведенный показатель действителен только при условии выполнения рентгенограммы при положении предплечья к плечевой кости под углом, близким к 90°. Этапы оссификации костей локтевого сустава Возраст с 3 месяцев до 1 года характеризуется следующими изменениями. В течение первых 9—12 месяцев после рождения метаэпифизы костей, образующих локтевой сустав, в общем сохраняют степень оссифицированности, достигнутую к концу внутриутробного развития. Не считая увеличения размеров диафизов и хрящевых моделей эпифизов и апофизов, происходит только незначительное окостенение шейки лучевой кости. Хрящевое строение в этот период имеют оба надмы-щелка плечевой кости, дистальный ее эпифиз, головка и часть шейки лучевой кости, полностью венечный отросток, а также дорсальная и частично верхняя часть локтевого отростка локтевой кости. Рис. 19.27. Рентгенограммы локтевого сустава. а — 1 год: 1 — плечевая кость; 2 — ме-тафиз плечевой кости; 3 — локтевая кость; 4 — лучевая кость; 5 — ядро оссификации латерального мыщелка плеча. б — 1 год. Появляется ядро оссификации латерального мыщелка плеча: 1 — ядро латерального мыщелка плеча. в, г — 3 года: 1 — ядро головки латерального мыщелка плечевой кости; 2 — область медиального надмыщелка; 3 — ядро головки лучевой кости. 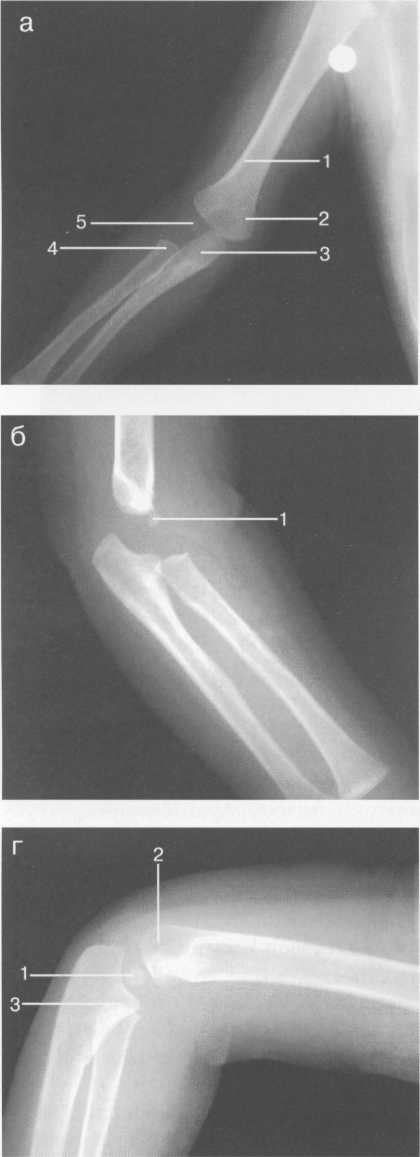 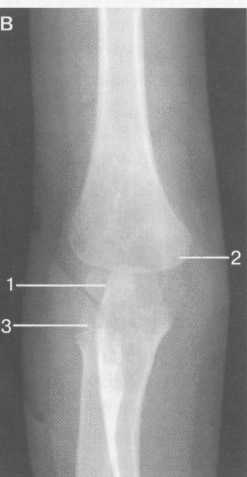 309 С 1 года до 4 лет основным проявлением энхондрального костеобразования является начало окостенения дистального эпифиза плечевой кости и головки лучевой кости (рис. 19.27). В ди-стальном эпифизе плечевой кости в эти сроки оссифицируется только головка мыщелка и частично латеральный вал блока. Центр оссификации головки лучевой кости появляется в возрасте 3 лет и локализуется в центральном ее отделе, в возрасте 4 лет возможно начало оссификации медиального надмыщелка плечевой кости, хотя средние ее сроки — 6—7 лет. Хрящевое строение до 4 лет сохраняют оба надмыщелка плечевой кости; полностью медиальный вал блока дистального эпифиза плечевой кости и около половины объема хрящевых моделей латерального вала и головки мыщелка; преобладающая часть головки и около '/3 длины шейки лучевой кости; венечный отросток и верхнедорсальная часть локтевого отростка локтевой кости. Показателем соответствия локального костного возраста паспортному возрасту у детей в возрасте 1 года служит наличие центров оссификации головки мыщелка и латерального вала блока дистального эпифиза плечевой кости, у детей 3 лет — наличие ядра окостенения головки лучевой кости. 7—11 лет. Возраст 6 лет является сроком начала окостенения медиального надмыщелка плечевой кости (рис. 19.28). В 7 лет появляются множественные центры окостенения медиального вала блока дистального эпифиза плечевой кости, локализующиеся преимущественно в латеральных двух третях его хрящевой модели. Примерно в 8 лет они сливаются между собой, и в это же время появляется первое ядро окостенения апофиза локтевого отростка локтевой кости (рис. 19.29). К 10 годам окостеневает почти весь медиальный вал блока и начинается окостенение верхней части локтевого отростка локтевой кости за счет появления одного, иногда двух отдельных центров оссификации. В течение этого возрастного периода заканчивается также окостенение головки лучевой кости и значительно увеличивается степень осси-фицированности головки мыщелка и латерального вала блока дистального эпифиза плечевой кости, окончательно оформляется архитектоника костной структуры метафизов и частично эпифизов костей, образующих локтевой сустав. Хрящевое строение к 11 — 12 годам сохраняют: латеральный надмыщелок плечевой кости; краевые отделы медиального вала блока дистального эпифиза плечевой кости; небольшой учас- Рис. 19.28. Рентгенограммы локтевого сустава (6 лет). Появляется ядро медиального надмыщелка. а: 1 — ядро (апофиз) медиального надмыщелка; 2 — ядро (эпифиз) головки лучевой кости; 3 — ядро (эпифиз) латерального мыщелка плечевой кости; 4 — метафиз дисталь-ный плечевой кости, б: 1 — ядро (апофиз) медиального надмыщелка; 2 — ядро (эпифиз) головки лучевой кости; 3 — ядро (эпифиз) латерального мыщелка плечевой кости; 4 — локтевая кость. 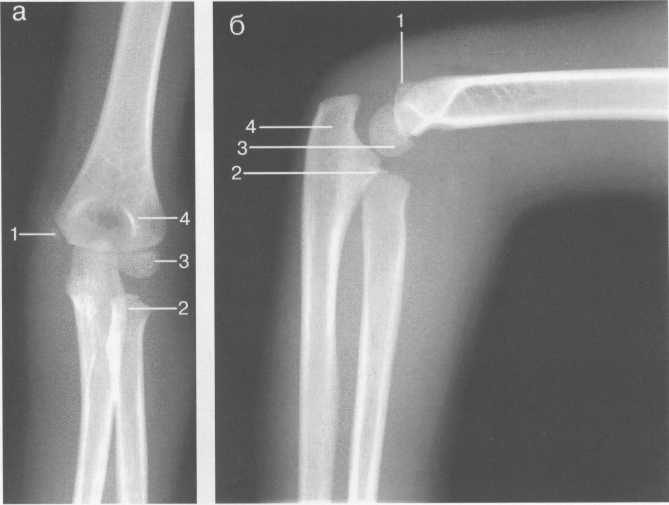 370 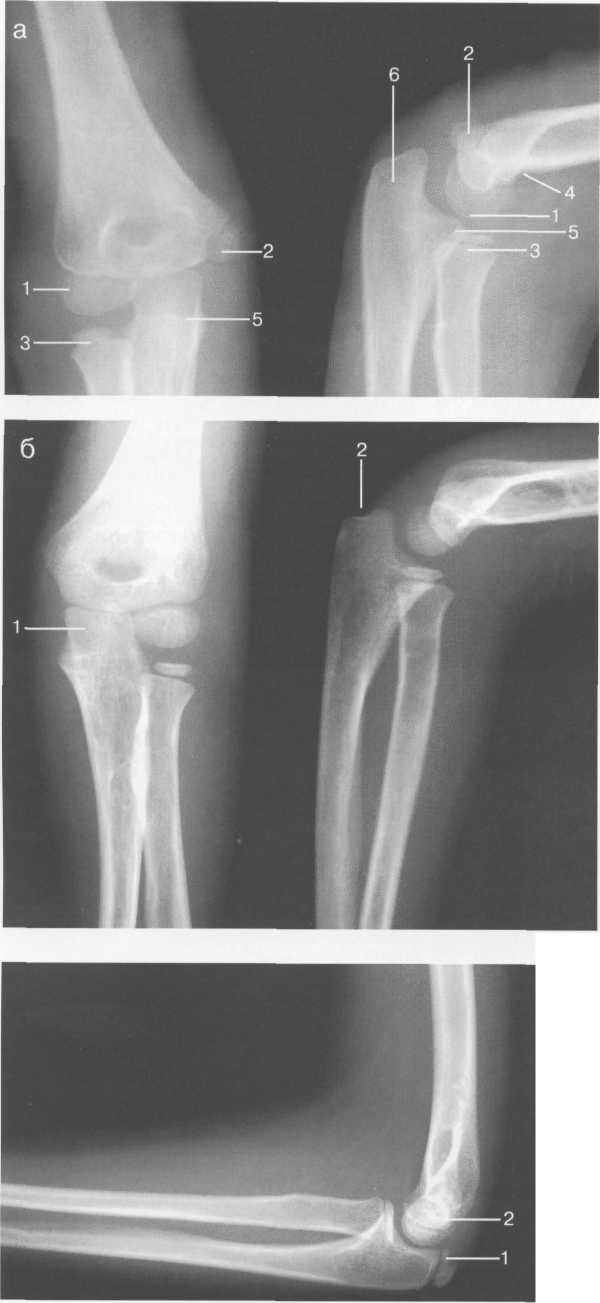 Рис. 19.29. Рентгенограммы локтевого сустава. а — 7 лет: 1 — ядро латерального мыщелка плечевой кости; 2 — ядро медиального надмы-щелка; 3 — ядро головки лучевой кости; 4 — переднее «жировое тело»; 5 — венечный отросток локтевой кости; 6 — локтевой отросток локтевой кости. 6 — 8 лет: 1 — мелкие ядра множественные эпифиза плечевой кости; 2 — появляется ядро оссификации апофиза локтевого отростка локтевой кости. ток дистального эпифиза плечевой кости между оссифицирован-ными частями латерального и медиального валов блока; около '/, объема локтевого отростка локтевой кости и большая часть венечного отростка, метаэпифизарные и апофизарные ростковые зоны (рис. 19.30). При оценке соотношения пространственных положений плеча и предплечья в данной возрастной группе следует учитывать, что нормативные показатели величины угла между продольными осями этих сегментов 175°. Показателем соответствия локального костного возраста паспортному возрасту у детей 7 лет служит наличие ядер окостенения медиального вала блока дистального эпифиза плечевой кости и медиального надмыщелка; уде- Рис. 19.30. Рентгенограмма локтевого сустава (11 лет). 1 — множественные ядра апофиза локтевого отростка локтевой кости; 2 — зона роста мыщелков плечевой кости. 371 Рис. 19.31. Рентгенограммы локтевого сустава (14 лет). 1 — слияние ядер окостенения локтевого отростка локтевой кости; 2 — венечный отросток локтевой кости; 3 — медиальный надмыщелок; 4 — латеральный надмыщелок. тей 8-9 лет — полное окостенение головки лучевой кости и наличие ядра окостенения апофиза локтевого отростка локтевой кости; у детей 9 — Шлет — наличие двух (трех) ядер окостенения апофиза локтевого отростка (см. рис. 19.30). |
