методический лор. методические работы студ. 4 курс (1). Методические указания по проведению практических (семинарских) занятий Оториноларингология
 Скачать 5.04 Mb. Скачать 5.04 Mb.
|
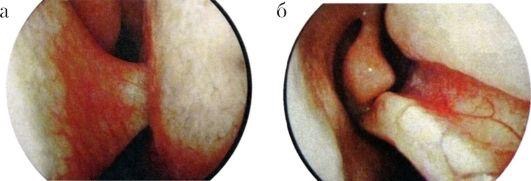 Диагностика. Деформации перегородки носа диагностируются без затруднений. Диагноз устанавливается на основании жалоб больного, данных анамнеза, риноскопической картины. При недостаточном обзоре средних и задних отделов носа следует произвести анемизацию слизистой оболочки носа сосудосуживающим препа- ратом (0,1% р-ром адреналина, нафтизином, галазолином и др.). Высокоинформативным методом уточнения характера и протяженности деформации перегородки носа является использование эндоскопов с различным углом зрения. Диагностическими критериями могут служить результаты объективного исследования носового дыхания - риноманометрии, а также компьютерная томография (КТ). Лечение обычно хирургическое. Среди ряда разновидностей операции на перегородке носа можно выделить два типа хирургических реконструктивных вмешательств: классическая радикальная операция - подслизистая резекция перегородки носа, по Киллиану, и более щадящая методика - круговая резекция, по Воячеку. В последнее время часто используют общий термин для операций на перегородке носа -«септопластика». Реконструктивные вмешательства на перегородке носа являются технически относительно сложными. При операциях используется местная инфильтрационная анестезия, однако основным видом обезболивания является наркоз. При грубых манипуляциях, неадекватной анестезии и послеоперационном уходе возможно образование послеоперационных спаек, синехий, перфораций перегородки носа, ухудшение функции слизистой оболочки полости носа. Профилактикой таких осложнений является щадящее, бережное выполнение операций, тщательный послеоперационный уход и соответствующая квалификация хирурга. Подслизистая резекция перегородки носа производится в условиях стационара, после предварительного амбулаторного обследования больного. Суть операции заключается в поднадхрящничноподнадкостничном удалении искривленных участков хрящевого и костного остова перегородки носа с целью расширения носовых ходов и соответственно улучшении носового дыхания. Для инфильтрационной анестезии применяют 1% р-р новокаина (или 1% р-р лидокаина) с добавлением адреналина 1:1000 (одна капля адреналина на 5 мл р-ра). В левой половине носа делают дугообразный разрез слизистой оболочки и надхрящницы от дна к спинке носа, отступив от наружного края четырехугольного хряща на 4-5 мм. Слишком далеко кзади произведенный разрез затрудняет дальнейший ход операции. При патологическом смещении переднего края четырехугольного хряща разрез проводится по самому краю хряща (рис. 2.16). Острым элева- тором отсепаровывают от хряща слизистую оболочку левой стороны перегородки вместе с надхрящницей. Это важный момент - войти в «правильный» слой. При отслойке должна быть видна гладкая, блестящая, перламутровая поверхность хряща. Дальнейшее отделение слизистой оболочки, как и вся операция, должно все время проводиться под контролем зрения. После того как с одной стороны искривленный участок полностью отсепарован, переходят на другую сторону. Для этого производят разрез хряща (чресхрящевой проникающий разрез). Хрящ рассекают осторожно, чтобы не повредить слизистую оболочку противоположной стороны. Затем распатором мелкими движениями производят отделение слизистой оболочки вместе с надхрящницей 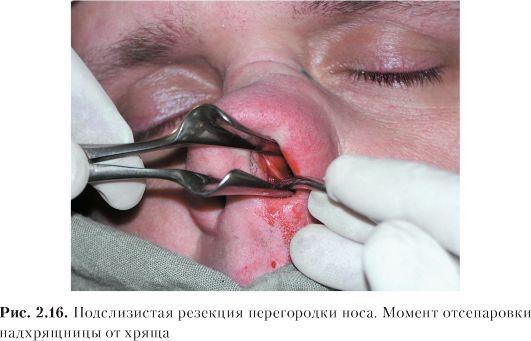 противоположной стороны. С помощью ножниц и скальпеля отсекают выделенный искривленный участок хряща и удаляют его окончатыми щипцами Брюнингса. Этими же щипцами и долотом удаляют и деформированные участки костного скелета перегородки носа. Целесообразно реимплантировать хрящевые фрагменты между листками слизистой оболочки, что уменьшит возможность образования перфорации и укрепит перегородку. Далее лис тки слизистой оболочки укладывают по средней линии, общие носовые ходы рыхло тампонируют турундами, пропитанными какой-либо противовоспалительной мазью, или полоской поролона, которая вдета в палец хирургической перчатки. При необходимости можно наложить шов на первичный разрез слизистой оболочки. На следующий день тампоны удаляют. В послеоперационном периоде проводится туалет носа, удаляют сгустки крови. В течение 7-10 дней протекают репаративные процессы, после чего носовое дыхание восстанавливается. Не следует удалять хрящ близко к спинке носа, поскольку может произойти западение гребня носа. Вдоль спинки носа должна оставаться полоска не менее 4-6 мм. Кроме того, важно сохранить передний край 4-угольного хряща не менее 3-4 см. Часто искривление перегородки носа сопровождается явлениями компенсаторной гипертрофии нижней носовой раковины. В таких случаях дополнительно производят щадящую нижнюю конхотомию -отсечение нижней носовой раковины по ее краю или вазотомию - отсепаровку слизистой оболочки носовой раковины от костного остова с целью последующего ее рубцевания и сокращения. В ряде случаев производятподслизистую конхотомию - удаление костного края нижней носовой раковины после предварительного отсепарования слизистой оболочки. Возможна также латероконхопексия, при которой надламывается нижняя носовая раковина у ее основания и прижимается к латеральной стенке, что расширяет общий носовой ход. Гематома перегородки носа - травматическое или спонтанное кровоизлияние и скопление крови между надхрящницей и хрящом (надкостницей и костью) перегородки носа, обычно вызывающее сужение общего носового хода. Причиной гематомы перегородки носа является, как правило, травматическое повреждение (бытовое, постоперационное и др.) без разрыва слизистой оболочки, при котором создается возможность скопления крови. Гематома может быть одноили двусторонней. Обычно она локализуется в хрящевом отделе перегородки, но может распространяться и на задние костные отделы. Клинические проявления характеризуются нарушением носового дыхания, незначительной болезненностью или ощущением тяжести в области носа. При односторонней или незначительно выраженной двусторонней гематоме носовое дыхание может оставаться свобод- ным, общее состояние не нарушается, поэтому больные иногда своевременно не обращаются к врачу. При передней риноскопии можно наблюдать выбухание и отечность с одной или обеих сторон передних отделов перегородки носа темно- багрового цвета, мягкой консистенции, суживающие общий носовой ход. Невыраженность клинических проявлений объясняет позднее обращение таких больных к врачу, когда гематома нагнаивается, переходя в абсцесс перегородки носа. При абсцедировании (4-7 день после травмы) отмечается выраженная воспалительная припухлость слизистой оболочки, болезненная при дотрагивании. В гнойный процесс вовлекается четырехугольный хрящ. Возникший таким образом хондроперихондрит часто приводит к дефектам перегородки носа. В редких случаях нагноение может привести к внутричерепным осложнениям (менингит, тромбоз кавернозного синуса, абсцесс мозга). Диагностика гематомы и абсцесса перегородки носа основывается на данных анамнеза и риноскопической картине. С помощью ощупывания зондом и пунктирования припухлости определяют окончательный диагноз. При наличии в пунктате гноя целесообразно послать его на исследование микрофлоры и ее чувствительности к антибиотикам. Лечение. При наличии свежей гематомы (давность 1-2 сут) лечение можно ограничить отсасыванием крови при ее пункции и передней тампонадой соответствующей стороны носа. Абсцесс перегородки носа необходимо немедленно и достаточно широко вскрыть. Если процесс двусторонний, вскрытие производят с обеих сторон, но не на симметричных участках перегородки; линии разрезов лучше направлять в разных плоскостях, во избежание формирования перфорации. В полость абсцесса для дренирования вставляют тонкие трубочки, что дает возможность орошать и промывать ее растворами антибиотиков, или резиновые полоски. Внутрь назначают антибиотики широкого спектра действия на 6-7 дней. Перфорация перегородки носа обычно происходит в передненижнем отделе, в области Киссельбахова участка перегородки (рис. 2.18). Причинами перфорации являются, как правило, оперативные вмешательства, травмы носа, атрофический ринит, абсцесс перегородки носа. Реже встречаются перфорации при специфических процессах - сифилисе, туберкулезе и др. Рис. 2.18. Перфорация перегородки носа 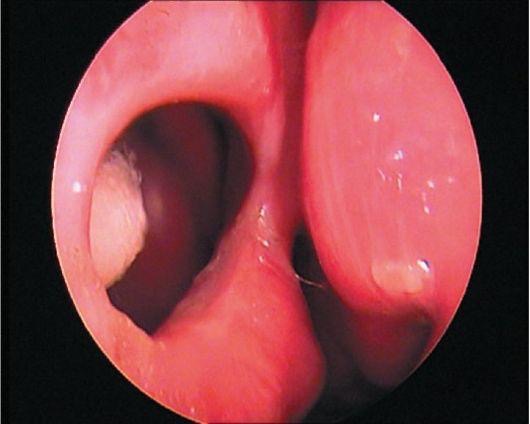 При хирургических вмешательствах неосторожная грубая отсепаровка слизистой оболочки может вызвать ее сквозные разрывы, что приводит к формированию стойкой перфорации перегородки носа. При атрофических процессах слизистая оболочка в передних отделах истончается, делается сухой, покрывается корочкой, нарастает зона ишемии, что вызывает трофическое изъязвление и прободение перегородки носа. Этому процессу способствуют вредные факторы внешней среды - производственная пыль, сухой, горячий воздух и др. Больного обычно не беспокоит нарушение носового дыхания, однако возможно появление неприятного посвистывания через отверстие в перегородке носа, образование обильных корок вокруг перфорации. Лечение состоит в исключении влияния вредных факторов, вызывающих атрофию и изъязвление слизистой оболочки, применяют смягчающие мази (Дросса-нос, растительные масла), систематически орошают полость носа 1-2 раза в день изотоническим р-ром хлорида натрия с добавлением на 200 мл р-ра 4-5 кап 5% спиртового р-ра йода. В ряде случаев можно применить хирургическое лечение, к которым в последнее время расширены показания в связи с внедрением микроэндоскопических оперативных методов. Под контролем эндоскопов используются различные варианты пластики перфорации смещенными тканями слизистой оболочки полости носа. Однако хирургическая пластика перфораций является сложным оперативным вмешательством. Наличие атрофии в условиях ишемии тканей наряду с техническими сложностями может привести к дальнейшему увеличению перфорации, поэтому операция требует высокой квалификации хирурга. Носовые кровотечения Кровотечение - истечение крови из кровеносного сосуда при нарушении целостности или проницаемости его стенки. Кровотечения из носа (epistaxis) являются наиболее частыми видами кровотечений, встречающихся в практике любого врача . По литературным данным, в 85% случаев носовое кровотечение является симптомом какого-либо общесоматического заболевания и только в 15% оно может быть вызвано заболеваниями полости носа и ОНП. В зависимости от причин, вызывающих кровотечение, различают травматические (в основном местного характера) и симптоматические (как общего, так и местного характера) носовые кровотечения. Травматические носовые кровотечения возникают после различных бытовых травм, хирургических вмешательств в полости носа, после огнестрельных ранений. Травма слизистой оболочки может быть легкой, вызывающей однократное небольшое кровотечение, и значительной, сопровождающейся повреждением решетчатого лабиринта, что может обусловить обильное, угрожающее жизни больного многократное носовое кровотечение. Кровотечения могут возникнуть при удалении пальцем корок из передненижних отделов перегородки носа, где имеется густопетлистая сосудистая сеть (зона Киссельбаха). Здесь же часто возникают перфорации перегородки носа на фоне атрофических процессов или после септопластики, которые также могут быть причиной кровотечений. Симптоматическое кровотечение является признаком какоголибо общесоматического заболевания. Наиболее частыми из них являются сердечно-сосудистые (артериальная гипертония, атеросклероз), заболевания почек (нефросклероз, почечная гипертония), болезни системы крови и изменения сосудистой стенки, гемофилия (синдром Ослера-Рандю), геморрагическая тромбостения, болезнь Верльгофа, геморрагический васкулит, болезнь Шенлейна-Геноха, капилляротоксикоз, геморрагическая телеангиэктазия), заболевания органов кроветворения (лейкоз, ретикулез, гемацитобластоз и др.). Для установления диагноза при затяжных кровотечениях с неясной этиологией выполняются дополнительные исследования, такие как биопсия из области кровотечения, коагулограмма, тромбоэлластограмма и др. К симптоматическим кровотечениям относятся также геморрагии, вызванные опухолями и воспалительными процессами самой полости носа и околоносовых пазух: доброкачественные опухоли (ангиома, папиллома), злокачественные опухоли (рак, саркома), юношеская ангиофиброма носоглотки, язвы сифилитической, туберкулезной или другой природы. В возникновении носовых кровотечений могут играть роль и другие разнообразные факторы: гипо- и авитаминозы (особенно витамина С), викарные(взамен отсутствующих менструаций), конкометирующие (сопровождающие менструации), пониженное атмосферное давление, большие физические нагрузки, перегрев организма и др. Клиника. Клиническая картина при носовом кровотечении очевидна - выделение алой, непенящейся крови из преддверия носа или стекание крови по задней стенке глотки при запрокидывании головы, тогда как кровь из нижних отделов дыхательных путей в той или иной мере вспенена, не определяется ее стекания по задней стенке глотки. При передней риноскопии иногда удается идентифицировать место кровотечения, обычно в передней трети перегородки носа (Locus Kiesselbachii), если же источник кровотечения находится в глубоких отделах полости носа, то определить его часто не удается. Носовые кровотечения могут возникать неожиданно, у части больных отмечаются продромальные явления - головная боль, шум в ушах, зуд, щекотание в носу. В зависимости от объема потерянной крови различают незначительное, умеренное и сильное (тяжелое) носовое кровотечение. Незначительное кровотечение, как правило, бывает из зоны Киссельбаха; кровь в объеме нескольких миллилитров выделяется каплями в течение короткого времени. Прекращается такое кровотечение часто самостоятельно или после прижатия крыла носа к перегородке. Умеренное носовое кровотечение характеризуется более обильной кровопотерей, но не превышающей 300 мл у взрослого. При этом изменения гемодинамики обычно находятся в пределах физиологической нормы. При массивных носовых кровотечениях объем потерянной крови превышает 300 мл, достигая иногда 1 л и более. Такие кровотечения представляют непосредственную угрозу жизни больного. Чаще всего носовое кровотечение с большой кровопотерей возникает при тяжелых травмах лица, когда повреждаются ветви основно- нѐбной или решетчатых артерий, которые отходят соответственно от наружной и внутренней сонных артерий. Одной из особенностей посттравматических кровотечений является склонность их к рецидивированию через несколько дней и даже недель. Большая потеря крови при подобных кровотечениях вызывает падение артериального давления, учащение пульса, слабость, психические расстройства, панику, что объясняется гипоксией головного мозга. Клиническими ориентирами реакции организма на потерю крови (косвенно - объема кровопотери) являются жалобы больного, характер кожных покровов лица, уровень артериального давления, частота пульса, показатели анализов крови. При незначительной и умеренной потере крови (до 300 мл) все показатели остаются, как правило, в норме. Однократная кровопотеря около 500 мл может сопровождаться легкими отклонениями у взрослого человека (у ребенка - опасными) - побледнение кожи лица, учащение пульса (80- 90 уд/мин), понижение артериального давления крови (110/70 мм рт.ст.), в анализах крови гематокритное число, которое быстро и точно реагирует на потерю крови, может неопасно уменьшиться (30-35 ЕД), показатели гемоглобина в 1-2 сут остается в норме, затем они могут слегка понизиться или остаться без изменений. Многократные умеренные или даже незначительные кровотечения в течение длительного времени (недели) вызывают истощение гемопоэтической системы и появляются отклонения от нормы основных показателей. Массивные тяжелые одномоментные кровотечения с кровопотерей более 1 л могут привести к гибели больного, поскольку компенсаторные механизмы не успевают восстановить нарушение жизненно важных функций и в первую очередь внутрисосудистое давление. Применение тех или иных терапевтических лечебных методов зависит от тяжести состояния больного и прогнозируемой картины развития заболевания. Лечение.Тактика врача зависит от причины кровотечения, его интенсивности, продолжительности, количества потерянной крови, успешности проводимых мероприятий и направлена на: 1) восстановление объема при необходимости жидкости в сосудистом русле; 2) остановку уже имеющегося кровотечения; 3) предупреждению рецидивов. При незначительных кровотечениях из передних отделов носа простым и достаточно эффективным способом остановки кровотечения является введение на 15-20 мин в передний отдел кровоточащей половины носа шарика ваты или марли, смоченного 3% р-ром перекиси водорода. Пальцем придавливают крыло носа, больному придают сидячее положение, голову не запрокидывают, а к носу прикладывают пузырь со льдом. При повторных кровотечениях из передних отделов носа можно инфильтрировать кровоточащий участок 1% р-ром новокаина с дополнительным прижиганием этого участка шариком ваты, смоченным трихлоруксусной кислотой или 40-50% р-ром нитрата серебра (ляписом). Нитрат серебра может быть и в виде кристалликов, в таких случаях его напаивают на кончик раскаленного в пламени спиртовки зонда в виде «жемчужины» и под контролем зрения прижигают кровоточащее место. При идентификации кровоточащего сосуда эффективна электрокоагуляция сосуда под контролем эндоскопа. При рецидивирующих кровотечениях из зоны Киссельбаха эффективной является отслойка слизистой оболочки в этой области между двумя разрезами поднадхрящнично с последующей тампонадой. При более выраженных кровотечениях указанные выше способы, как правило, неэффективны и в таких случаях следует производить переднюю тампонаду кровоточащей половины носа. В настоящее время этот способ применяют наиболее часто, он является эффективным методом остановки носовых кровотечений. Предварительно с целью обезболивания 2-3 раза смазывают слизистую оболочку носа аппликационным анестетиком (5% р-р кокаина, 2% р-ром дикаина, 10% р-р лидокаина и др.). Существуют различные способы передней тампонады - по Микуличу, Воячеку, Лихачеву. Общепринят петлевой метод передней тампонады носа по Микуличу, который производят с помощью марлевой турунды длиной 60-70 см и шириной 1-1,5 см, коленчатого пинцета и гемостатической пасты или же турунды, пропитанной индиферентной мазью (синтомициновой, левомеколевой, вазелином и др.). Тампонирование производят петлевым укладыванием турунды на дно носа от его входа до хоан (рис. 2.19). Для этого коленчатым пинцетом турунду захватывают, отступив 6-7 см от ее Рис. 2.19. Передняя тампонада носа конца, и вводят по дну носа до хоан, прижимая петлю турунды ко дну носа, затем аналогично над первой вводят новую петлю турунды и т.д. Таким образом, весь тампон укладывают в полость носа в виде гармошки снизу вверх, пока он полностью плотно не заполнит соответствующую половину носа. Иногда, когда после тампонады одной половины носа кровотечение продолжается из другой, приходится тампонировать обе половины носа. Передний тампон удаляют через 2-3 сут после предварительного пропитывания его 3% перекисью водорода. Однако в тех случаях, когда кровотечение было сильным или возобновилось после удаления турунды, рационально не удалять тампон в течение 6- 7 дней, ежедневно пропитывая его с помощью шприца с иглой раствором пенициллина, аминокапроновой кислотой и др. 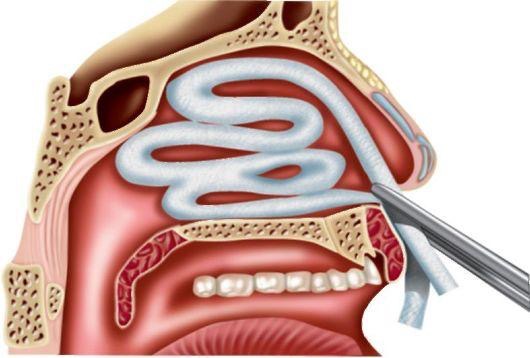 Для передней тампонады носа, кроме марлевой турунды, применяют также заранее приготовленный и простерилизованный тампон, состоящий из пальца от резиновой перчатки, в который помещена поролоновая ткань. В кровоточащую половину носа вводят один или несколько таких эластических тампонов, туго заполняя полость носа. У входа в нос эластические тампоны фиксируют подшиванием к марлевым валикам, чтобы они не проскользнули в глотку. Как правило, такая тампонада достаточно эффективна и в то же время более щадяща, чем тампонада марлевой турундой. При сильном кровотечении (1 л и более) или неэффективности передней тампонады показана задняя тампонада. Одновременно следует определить группу крови, резус-фактор и перелить с гемоста- тической целью компоненты одногруппной крови 150-200 мл (или кровезаменителей, свежезамороженной плазмы, аминокапроновой кислоты и др.). Для задней тампонады (рис. 2.20) заранее готовят и стерилизуют специальные тампоны: марлю складывают в несколько слоев так, чтобы получился тампон в виде тюка размером примерно 3x3x2 см, перевязывают его крест-накрест двумя длинными (20 см) шелковыми нитками, один конец нитки после перевязки отрезают, а три оставляют. Отмечено, что оптимальный размер тампона для каждого больного индивидуален и должен соответствовать размеру дистальных фаланг больших пальцев, сложенных вместе.   Рис. 2.20. Задняя тампонада носа. Этапы тампонады Заднюю тампонаду начинают с введения тонкого резинового катетера через кровоточащую половину носа, который проводят до выхода конца через носоглотку в средний отдел глотки. Здесь катетер захватывают глоточными шипцами Гартмана или пинцетом и выводят через полость рта наружу. К выведенному через рот концу катетера привязывают две нитки тампона и подтягивают катетер за носовой конец вместе с привязанными к нему нитками, увлекая тампон через рот в носоглотку, при этом необходимо указательным пальцем правой руки, стоя справа от больного, провести тампон за мягкое нѐбо и плотно прижать его к соответствующей хоане. Выведенные через нос две нитки туго натягивают, затем производят переднюю тампонаду этой же половины носа, а нитки завязывают у преддверия носа над марлевым валиком. Оставленный во рту конец 3-й нитки предназначен для удаления тампона, его укрепляют лейкопластырем на щеке или обрезают чуть ниже уровня мягкого нѐба (в этом случае тампон удаляют с помощью зажима Кохера). В особо тяжелых случаях тампонируют аналогичным образом и вторую хоану или изготавливают в два раза больший тампон и обтурируют им всю носоглотку. Задний тампон из носоглотки извлекают на 3-4 сут, а при тяжелом кровотечении - на 7-8-й день. Нужно учитывать, что при задней тампонаде нарушается дренаж из слуховых труб, околоносовых пазух, а при наличии гнилостной микрофлоры, которая появляется уже в первые дни после тампонады, могут возникнуть острый средний отит, синусит. Поэтому носоглоточный тампон желательно пропитать растворами антибиотиков, а после тампонады назначить антибактериальные препараты и ежедневно пропитывать турунды растворами антибиотиков. Эффективным хирургическим методом остановки тяжелого носового кровотечения является трансмаксиллярная операция на решетчатом лабиринте, при которой разрушаются решетчатые ячейки с подходом через верхнечелюстную пазуху. Эта операция заканчивается тампонадой области решетчатых пазух, где, как правило, и находится место кровотечения, и носовой полости через верхнечелюстную пазуху (чаще всего турундой, пропитанной йодоформом) с выведением конца тампона в нижний носовой ход через контрапертуру. Учитывая, что основным источником носового кровотечения обычно являются сосуды из бассейна наружной сонной артерии, при неэффективности других мероприятий перевязывают наружную сонную артерию, причем не только на стороне поражения, но и на противоположной, поскольку имеются развитые анастомозы правой и левой половин носа. Двусторонняя перевязка этих сосудов осложнений, как правило, не вызывает. Классический подход к наружной сонной артерии осуществляется разрезом по переднему краю грудино-ключично-сосцевидной мышцы, начиная ниже на 3-4 см от уровня угла нижней челюсти, длиной 6-8 см (рис. 2.21). Для этого больного укладывают на спину с валиком, подложенным под шею, голову поворачивают на здоровую сторону. Послойно рассекают кожу, подкожную жировую клетчатку, подкожную мышцу шеи (platysma),фасцию, отводят в сторону мышечную ткань. Лежащую в верхнем отделе раны под подкожной мышцей шеи наружную яремную вену отодвигают в сторону. Под внутренней пластинкой влагалища грудино-ключично-сосцевидной мышцы можно пропальпировать пульсацию магистральных сосудов. После рассечения стенки влагалища мышцы последнюю крючками отводят в сторону и рассекают заднюю стенку влагалища мышцы. Сразу под ней располагается сосудисто-нервный пучок. Кнаружи располагается внутренняя яремная вена, кнутри и кпереди - общая сонная артерия, позади или в промежутке между ними - блуждающий нерв. Тупым путем выделяют ствол общей, а затем наружной сонной артерии. Рис. 2.21. Перевязка наружной сонной артерии Для отличия наружной сонной артерии от внутренней необходимо помнить, что от наружной сонной, сразу же от бифуркации общей сонной артерии, отходят верхняя щитовидная и язычная артерии. Наружную сонную артерию перевязывают двумя лигатурами выше места отхождения верхней щитовидной артерии (см. рис. 2.21). Перед тем как перевязать наружную сонную артерию, необходимо еще раз убедиться в правильности ее определения - только от наружной сонной артерии отходят артериальные ветви, в то время как внутренняя сонная артерия на шее ветвей не имеет. Ошибочная перевязка внутренней сонной артерии смертельно опасна. 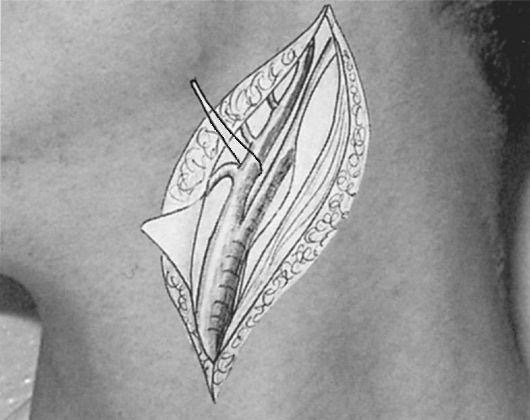 При тяжелых кровотечениях из носа, обусловленных повреждением крупных сосудов, производят ангиографию и под контролем электронно-оптического преобразователя выполняют эмболизацию кровоточащего сосуда эндокраниально. Серьезным осложнением этой операции может быть обескровливание значительных участков мозга и, как следствие, парезы и параличи. Кроме описанных способов остановки носового кровотечения необходимо проводить общую и местную гемостатическую и симптоматическую терапию. Для повышения свертываемости крови назначают внутрь или в инъекциях витамины К (викасол), С, Р, рутин, раствор аминокапроновой кислоты, глюконат кальция, дицинон (этамзилат натрия), андраксон, памба и др. Внутривенно вводят 10% р-р хлорида кальция. Эффективным кровоостанавливающим действием обладает переливание компонентов крови (свежая плазма не менее 500-600 мл), по показаниям гипотензивная терапия, седативные средства. К переливанию крови необходимо относиться крайне осторожно в связи с возможностью осложнений и заражения больного тяжелыми инфекциями, такими как гепатит, ВИЧ и др. Острый ринит (rhinitis acuta) - острое воспаление слизистой оболочки полости носа, вызывающее нарушение ее функций; наблюдается как самостоятельное заболевание - неспецифическое воспаление и как специфический процесс при различных инфекционных заболеваниях - специфический ринит. Этиология и патогенез.В этиологии острого ринита основное значение имеет нарушение местной и общей иммунной защиты организма и активация сапрофитирующей в полости носа и носоглотке микрофлоры. Обычно это происходит при общем или местном переохлаждении тела у лиц со сниженной резистентностью (особенно при наличии острых и хронических заболеваний). Кроме того, предрасполагающими факторами для развития острого ринита могут быть различные травмы, инородные тела, оперативные вмешательства в полости носа. В ряде случаев причиной острого ринита может быть и производственный фактор - механические и химические раздражители камне-, деревообрабатывающей, химической и другой промышленности (воздействия дыма, газа, пыли и т.д.). Морфологические изменения слизистой оболочки носа характеризуются развитием типичных стадий воспаления: гиперемия сменяется серозным выпотом, отеком, замедляется и прекращается движение ресничек мерцательного эпителия. Эпителий и субмукозный слой постепенно пропитываются клетками воспаления, отмечается десквамация эпителия и эрозии слизистой оболочки. Клиника. Для острого ринита характерно острое начало и поражение сразу обеих половин носа. Основные симптомы: выделения из носа, затруднение носового дыхания и расстройство общего состояния; симптомы могут быть выражены в различной степени в зависимости от стадии заболевания. В типичной клинической картине острого ринита выделяют три стадии течения: I - сухая стадия раздражения, II - стадия серозных выделений, III - стадия слизисто-гнойных выделений. I стадия (сухая стадия раздражения) обычно продолжается несколько часов, редко длится в течение 1-2 сут. Больного беспокоят сухость в носу и носоглотке, ощущение щекотания, царапанья, жжения. Одновременно появляются недомогание, озноб, тяжесть и боль в голове. Нередко наблюдается повышение температуры тела до 37 °С и выше. При передней риноскопии отмечают гиперемию и инъецированность сосудов слизистой оболочки, ее сухость, отсутствие отделяемого. II стадия (стадия серозных выделений) характеризуется нарастанием воспаления, появляется большое количество прозрачной водянистой жидкости, пропотевающей из сосудов (транссудат). Одновременно усиливается функция бокаловидных клеток и слизистых желез, поэтому отделяемое становится серозно-слизистым. В транссудате содержатся хлорид натрия (поваренная соль) и аммиак, что обусловливает раздражающее действие на кожу преддверия полости носа, особенно у детей. Кожа становится красной, слегка припухшей, с болезненными трещинами. В этот период ощущение жжения и сухости уменьшается, однако нарушение дыхания через нос усиливается, нередко развивается конъюнктивит и слезотечение, ощущение заложенности и шум в ушах вследствие перехода процесса на слезопроводящие пути и слуховую трубу. III стадия (стадия слизисто-гнойных выделений) наступает на 4-5-й день от начала заболевания. Характеризуется появлением густого слизисто-гнойного, желтовато-зеленоватого отделяемого, что обусловлено наличием в нем форменных элементов крови (клеток воспаления) - пропотевающих нейтрофилов, лимфоцитов, отторгшегося эпителия. В последующие дни количество отделяемого уменьшается, припухлость слизистой оболочки исчезает, восстанавливается носовое дыхание, улучшается общее состояние. Спустя 7-10 дней от начала заболевания острый насморк прекращается. При остром рините умеренное воспаление распространяется и на слизистую оболочку околоносовых пазух, о чем свидетельствует наличие боли в области лба, переносицы, а также пристеночное утолщение слизистой оболочки пазух, регистрируемое на рентгенограммах. Продолжительность острого ринита зависит от иммунобиологического состояния организма и состояния слизистой оболочки полости носа. При хорошей реактивности организма, а также раннем и адекватном лечении ринит может протекать абортивно в течение 2-3 дней, а при снижении иммунитета - затянуться до 3-4 нед со склонностью к переходу в хроническую форму. Среди осложнений острого ринита необходимо указать на нисходящий фаринголаринготрахеобронхит, воспаление околоносовых пазух, слуховой трубы, среднего уха, слезных путей, дерматит преддверия полости носа. Острый ринит у детей протекает тяжелее и возникает чаще, чем у взрослых. В раннем возрасте имеется ряд особенностей, которые могут отягощать течение заболевания. К ним относятся узость носовых ходов, незрелость иммунных механизмов, наличие аденоидных вегетаций, отсутствие навыков высмаркиваться и др., что в условиях воспаления способствует увеличению заложенности носа. Поскольку у грудных детей процесс захватывает одновременно сли- зистую оболочку носа и носоглотки, любой ринит в этом возрасте следует рассматривать как ринофарингит. Для детского возраста характерна выраженная реакция организма, сопровождающаяся высокой температурой тела до 39-40 °С, могут быть судороги, реже менингеальные явления. Грудные дети не могут сосать, если у них заложен нос. После нескольких глотков молока ребенок бросает грудь, чтобы вдохнуть воздух, поэтому быстро утомляется и перестает сосать, недоедает, худеет, плохо спит. В этой связи могут появляться признаки нарушения функции желудочно-кишечного тракта (рвота, метеоризм, понос и др.). В детском возрасте слуховая труба короткая и широкая, что также способствует распространению воспалительного процесса из глотки в среднее ухо. Диагностика и дифференциальная диагностика не представляет трудностей. Диагноз устанавливается на основании жалоб больного, анамнеза, данных риноскопии. Необходимо помнить, что острым насморком могут начинаться острые респираторные заболевания, а воспалительный процесс в полости носа является одним из локализованных видов заболевания дыхательных путей. Острый ринит следует дифференцировать с острым специфическим ринитом, который является симптомом инфекционного заболевания (гриппа, дифтерии, кори, коклюша, скарлатины, гонореи, сифилиса, ВИЧ-инфекции). Характерные клинические особенности и риноскопические признаки этих заболеваний будут изложены в соответствующих разделах. В ряде случаев необходимо дифференцировать острый ринит от хронических форм - вазомоторного и гипертрофического ринита. Анамнез заболевания и его течение помогут правильно поставить диагноз. Лечение.Как правило, лечение ринита амбулаторное. В редких случаях при высокой температуре тела и тяжелом течении насморка показан постельный режим. В начальной стадии насморка рекомендуют потогонные и отвлекающие процедуры. Назначают горячую ножную (общую, ручную) ванну на 10-15 мин, которую можно сочетать с горчичниками на икроножные мышцы или на подошву стоп. Сразу после ванны больной выпивает горячий чай с малиной, после чего принимает внутрь 0,5-1,0 г растворенного в воде аспирина или парацетамол и ложится в постель, закутавшись одеялом. Детям лучше назначать парацетамол. Эти лечебные меры, примененные в 1- й или 2-й день заболевания, приводят к абортивному течению острого ринита. Соответственно стадиям заболевания лечение проводятся следующим образом. В I стадии применяются препараты местного действия: интерферон, лизоцим, лизаты антигенов бактерий - ИРС-19 (аэрозоль для внутриназального введения). При головных болях рекомендуют панадол, тайленол, солпадеин, цитрамон и др. Назначают антигистаминные средства (диазолин, кларитин, тавегил и др.), а также витамины. Все эти средства в большей мере проявляют свое действие в первой стадии ринита, однако благотворное их влияние имеется и во второй стадии. Во II стадии при выраженных воспалительной и микробной реакциях применяются инсуффляции смеси антисептиков и антибиотиков - биопарокс, каметон, гексорал. С целью восстановления носового дыхания используют сосудосуживающие препараты (санорин, галазолин, тизин, отривин и др.). Полезны физиотерапевтические процедуры - УВЧ на область носа, УФО в полость носа, микроволновое воздействие (при температуре тела не выше 37 °С). В III стадии острого ринита можно рекомендовать препараты вяжущего и противомикробного действия 3-5% р-р колларгола или протаргола, 20% р-р альбуцида. Продолжают физиотерапевтические процедуры и поливитамины. Вливание любых капель в нос, вдувание порошков, ингаляций и др. должно быть ограничено 8-10 днями. Более длительное применение этих средств ведет к развитию патологических процессов: нарушаются ph секрета полости носа, функция мерцательного эпителия, вазомоторная функция слизистой оболочки и др. Больного нужно предупредить, что отсмаркивать содержимое из носа нужно осторожно, без большого усилия и только поочередно каждую половину носа, рот при этом должен быть приоткрыт. Прогноз. При остром рините у взрослых в неосложненных случаях прогноз благоприятный, хотя необходимо учитывать возможный переход инфекции на околоносовые пазухи, нижние дыхательные пути, в среднее ухо. Больные, работа которых связана со сферой обслуживания, пищевыми продуктами, а также с чтением лекций, пением, неблагоприятными условиями труда и др., во время острого насморка обязательно освобождаются от работы. Медикаментозная терапия имеет определенные отличия у грудных детей. При остром ринофарингите важнейшим фактором лечения является восстановление носового дыхания на перио- ды кормления грудью. С этой целью необходимо перед каждым кормлением отсасывать баллончиком слизь из каждой половины носа. Если имеются корки в преддверии носа, их размягчают растительным маслом (оливковым, персиковым) и удаляют ватным шариком. За 5-10 мин до кормления в обе половины носа вливают 0,025% р-р отривина или 0,1% эмульсию санорина, грудное материнское молоко. Между кормлениями 3-4 раза в день в каждую половину носа вливают по 3-4 капли 2% р-ра колларгола или протаргола. Эти вещества, обволакивая слизистую оболочку носа и глотки, оказывают вяжущее и противомикробное действие, что уменьшает количество отделяемого и благоприятно влияет на течение заболевания. Травмы носа и околоносовых пазух относятся к наиболее частым повреждениям не только ЛОР-органов, но и всего тела. Это обусловлено местоположением носа и тем, что он выступает над поверхностью лицевого скелета. Различают травмы военного и бытового характера (производственные, спортивные, транспортные и др.), а также возникшие во время припадка (например, эпилепсии). В зависимости от силы действия и особенностей ранящего предмета, его направленности и глубины проникновения травмы носа могут бытьоткрытыми - с повреждением кожного покрова или закрытыми - без повреждения кожного покрова. Закрытые травмычаще всего встречаются в виде ушиба, кровоподтека в мягкие ткани, ссадины, однако при достаточно большой силе возникают переломы костей носа со смещением или без смещения, стенок околоносовых пазух, глазницы, скуловой кости, ячеек решетчатого лабиринта и др. Часто при травмах лица появляются кровоизлияние в камеры глаза (гифемы), смещение глазного яблока (энофтальм), сдавление глазодвигательных мышц (диплопия), сопровождающиеся понижением зрения, вплоть до его полной потери (амовроз). Открытые переломы могут быть проникающими или непроникающими в полость носа, что определяют при ощупывании раны зондом. Наиболее частой причиной проникающих ранений является травма носа остроконечными предметами, при этом возникают повреждения слизистой оболочки с последующими носовыми кровотечениями, инфицированием полости носа и околоносовых пазух, образованием гематом перегородки носа с последующим абсцедированием. Направление проникающего предмета к верхней стенке полости носа может вызывать повреждение решетчатой пластинки, сопровождающееся назальной ликвореей. Наиболее часто наблюдаются боковые смещения наружного носа, сопровождающиеся разъединением шва между носовыми костями и лобными отростками верхней челюсти или переломом носовых костей (рис. 2.35). Рис. 2.35. Переломы костей носа. Различные формы переломов. В клинической практике уместно использовать классификацию наружных деформаций носа, которую предложили А.Е. Кицера и А.А. Борисов (1993). • Риносколиоз - боковое смещение носа. • Ринокифоз - деформация носа с образованием горба.  • Ринолордоз - западение спинки носа (седловидный нос). • Платириния - приплюснутый нос. • Брахириния - чрезмерно широкий нос. • Лепториния - чрезмерно узкий (тонкий) нос. • Моллериния - мягкий, податливый (лишенный опоры) наружный нос. Травмы в области проекции лобных пазух приводят к перелому ее передней стенки, что обусловливает косметический дефект, западение в этой области и может сопровождаться нарушением проходимости канала лобной пазухи. Задняя стенка лобной пазухи повреждается редко. Повреждения решетчатой кости, как правило, сопровождаются разрывом выстилающей слизистой оболочки и появлением подкож- ной эмфиземы на лице в виде припухлости и крепитации, которые могут распространяться на лоб и на шею. Повреждение передней решетчатой артерии может сопровождаться опасным кровотечением в ткани глазницы. Переломы в области передней стенки верхнечелюстной пазухи могут проявляться западением и деформацией в этой области и сочетаться с повреждением глазничной стенки, глазного яблока, скуловой кости и решетчатого лабиринта. Перелом клиновидной кости - по сути, это перелом основания черепа; встречается редко и может сопровождаться повреждением зрительного нерва и стенки внутренней сонной артерии со смертельным кровотечением или образованием посттравматической аневризмы, требующей вмешательства нейрохирурга. Диагностика. Диагноз устанавливают на основании данных анамнеза, внешнего осмотра, жалоб больного, результатов пальпации, зондирования, эндоскопии, рентгенографического и КТ-исследований. При осмотре и пальпации выявляются болезненная припухлость тканей в области травмы. Внешняя деформация наружного носа со смещением в боковую сторону или вдавление определенно указывает на перелом носовых костей. В таких случаях при пальпации обнаруживают костные выступы на спинке и скатах носа (симптом ступеньки), патологическую подвижность костей, возможна крепитация костных отломков. Наличие подкожной крепитации свидетельствует о переломе решетчатой кости с разрывом слизистой оболочки. Травма лицевого скелета часто сопровождается кровоизлиянием в область век и вокруг глазницы - «симптом очков», однако этот симптом может быть и признаком перелома основания черепа, травмы пещеристого синуса. Для уточнения диагноза в этом случае необходимо произвести поясничную пункцию. При переломе основания черепа характерно наличие крови в спинно -мозговой жидкости (субарахноидальное кровоизлияние). Подозрение на перелом основания черепа возникает при бессознательном состоянии больного, оглушенности, судорогах и др. Это обязывает врача фиксировать голову больного по отношению к туловищу (существуют специальные корсеты), транспортировать больного на жестких носилках. Даже рентгенологическое исследование нельзя делать сразу, поскольку при этом нужно поворачивать голову. О переломе решетчатой пластинки с разрывом твердой мозговой оболочки свидетельствует назальная ликворея, заметная при наклонах головы вперед. Сопутствующая носовая геморрагия может затруднить диагностику истечения ликвора. В первые сутки характерен симптом «двойного пятна», характеризующийся наличием наружного светлого кольца вокруг пятна крови. После прекращения носового кровотечения, выделения из носа при назальной ликворее становятся светлыми. При лабораторном исследовании выявление глюкозы в выделениях из носа указывает на наличие цереброспинальной жидкости. Инструментальные методы исследования (рентгенография лицевого скелета, КТ, МРТ) дают ценные сведения о характере и распространенности травматических повреждений лицевого скелета и околоносовых пазух. Лечение. Тактика лечения зависит от характера и глубины травмы, тяжести общих и неврологических симптомов. При наличии ушибов и ранения мягких тканей, ссадин и др. без повреждения костных структур лицевого скелета производят первичную хирургическую обработку и останавливают кровотечение, при этом необходимо стремиться к максимальному сохранению тканей и удалять лишь нежизнеспособные. Благодаря обильному кровоснабжению лица заживление раны происходит хорошо. Первичный шов на лице можно накладывать в течение суток после травмы. При необходимости проводят переднюю петлевую, а иногда и заднюю тампонаду носа. Обязательно введение противостолбнячной сыворотки по схеме. Для уменьшения кровоизлияния и отека мягких тканей в первые 5-6 ч прикладывают лед на область травмы. При наличии переломов со смещением костных отломков и внешних косметических дефектов основным методом лечения является репозиция (вправление) костей носа и стенок околоносовых пазух с последующей внутренней и реже внешней фиксацией отломков. Оптимальным методом считается репозиция в первые сутки, но ее можно проводить и до 3 нед после травмы. Если по данным анамнеза и объективного обследования диагностируется сотрясение головного мозга II-III степени (головная боль, тошнота, рвота, слабость, неврологические симптомы), вправление костей носа откладывают на более поздний срок (через 5-6 сут). Отломки костей носа вправляют в положении больного сидя или лежа с использованием аппликационной анестезии (смазывание слизистой оболочки 10% р-ром лидокаина, 2% р-ром дикаина, 5% р-ром кокаина и др.) или инфильтрационной анестезии инъекцией 1% р-ра новокаина (2% р-р лидокаина), 1-2 мл в область перелома. Репозицию при боковом смещении наружного носа производят давлением большого пальца правой руки при искривлении влево и соответственно левой руки - при искривлении вправо. Это способ так называемой пальцевой репозиции (рис. 2.36 а). Сила давления пальцем может быть значительной. В момент смещения отломков в нормальное положение обычно слышен характерный хруст. При вдавленных переломах костей носа для репозиции используют носовые элеваторы, по Ю.Н. Волкову. После адекватного обезболивания в полость носа вводят соответственно правый или левый носовой элеватор на заранее измеренную глубину и тракцией кпереди и кверху восстанавливают нормальное анатомическое положение спинки носа (рис. 2.36 б). Рис. 2.36. Репозиция костей носа: а - пальцевая; б - пальцеинструментальная Когда диагностировано одновременное смещение костных отломков кзади и в сторону, делают пальцеинструментальное вправление тракцией кпереди соответствующим элеватором и одновременно большим пальцем руки вправляют боковое смещение. При отсутствии элеваторов вправление костей носа производят прямым пинцетом либо зажимом, концы которого обертывают марлей или надевают на них резиновую трубку. После репозиции костей носа иногда необходима фиксация костных отломков посредством тампонады носа, показанием к которой является подвижность костных отломков, определяемой пальпаторно. При множественном переломе костей носа необходима более прочная и продолжительная фиксация, которая может быть обеспечена тампонадой турундой, пропитанной непосредственно перед введением в нос расплавленным парафином (температура плавления 50-54 °С). После аппликационной анестезии тампонируют верхние и средние отделы полости носа, парафин быстро застывает и хорошо фиксирует кости носа, при этом можно сохранить носовое дыхание через нижние отделы носа. Парафиновый тампон удаляют через 7 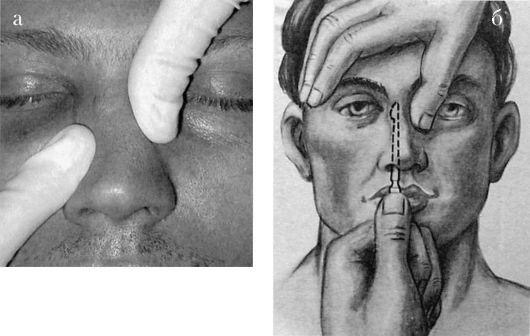 дней, однако он может находиться в носу до 12 сут, что важно для правильного срастания отломков. Травмы носа, сопровождающиеся его стойкими дефектами и деформациями, требуют хирургической (косметической, пластической, эстетической) коррекции, которые все чаще выполняются во многих оториноларингологических клиниках. Деформации наружного носа сочетаются с искривлениями перегородки носа, нарушающими носовое дыхание. Признанной является тактика одномоментной коррекции внутриносовых структур и устранения косметического дефекта наружного носа - риносептопластика. Операции выполняют, как правило, под интубационным наркозом, спустя 5-6 мес после острой травмы наружного носа. Доступ для пластических операций на наружном носе может быть открытым или закрытым, для устранения дефектов широко используется имплантация различных материалов (аутохрящей, консервированных хрящей, силикона и др.). Естественно, что косметические операции требуют от хирурга весьма тщательной и деликатной оперативной техники и индивидуального творческого подхода (рис. 2.37 а-е). Переломы стенок верхнечелюстной пазухи (чаще передней) сопровождаются вдавлением костных отломков, кровоизлиянием в пазуху, Рис. 2.37. Пластические операции на наружном носе: а, б, в, г - до и после операции; д - схема удаления горбинки носа Рис. 2.37. Продолжение. е - пластика дефекта наружного носа кожным лоскутом на ножке 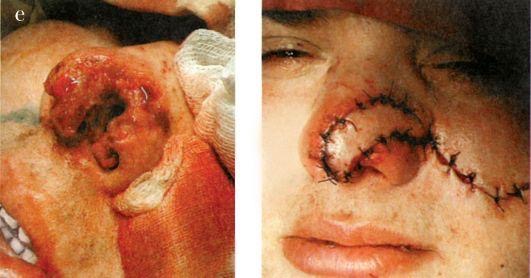 переломом глазничной стенки и скуловой кости. Оперативное вмешательство направлено на устранение косметического дефекта, при этом может потребоваться наложение соустья с полостью носа под нижней носовой раковиной. Изолированное кровоизлияние в верхнечелюстную пазуху частично резорбируется, часть крови выводится благодаря функции мерцательного эпителия. Однако если через 3-4 дня после травмы у больного появляются признаки воспаления, отек и инфильтрация в области проекции пазухи, боли и повышается температура, необходима пункция пазухи с промыванием антисептиками и введением антибиотиков. При переломах стенок лобной пазухи, сопровождающихся вдавлением отломка в пазуху и нарушением функции канала лобной пазухи, производят оперативное лечение, направленное на репозицию передней стенки и формирование лобно-носового соустья с фиксацией дренажа по Б.С. Преображенскому на 3 нед (резиновая трубка диаметром 0,6-0,8 см соединяет лобную пазуху и полость носа и фиксируется валиком на коже рядом с разрезом). Тщательный осмотр и зондирование задней стенки лобной пазухи может выявить ее перелом, требующий обнажения твердой мозговой оболочки. Такие больные, как правило, нуждаются в консультации нейрохирурга. Для борьбы с назальной ликвореей используют консервативную или хирургическую тактику. Показаны постельный режим при воз- вышенном полусидящем положении, антибиотикотерапия с целью профилактики вторичных осложнений, дегидратационные средства (внутривенное введение 40% глюкозы, гипертонических растворов хлорида кальция и хлорида натрия, лазикс, диакарб), седативные средства и диета с ограниченным приемом жидкости. При отсутствии эффекта показано хирургическое вмешательство: пластика дефекта с использованием окружающей слизистой оболочки верхней или средней носовой раковины и др. Оперативные вмешательства проводят эндоназально с использованием эндоскопических систем и микроинструментария. В некоторых случаях используют нейрохирургический подход через переднюю черепную ямку. При сочетанных травмах, как правило, назначают ненаркотические анальгетики (баралгин, максиган, трамал и др.), а также седативные средства (тазепам, фенобарбитал и др.). Для борьбы с раневой инфекцией и профилактики вторичных осложнений применяют общую и местную антибактериальную терапию, дегидратационные средства, гемостатическую терапию и симптоматические средства. Врожденные атрезии хоанвозникают в связи с тем, что в эмбриональном периоде мезенхимальная ткань, закрывающая в виде мембраны просвет хоан, полностью или частично не рассасывается. В дальнейшем эта мембрана может окостеневать. Атрезия хоан может быть полной или неполной, одно или двусторонней, передней или задней, костной или мягкотканной. Двусторонняя полная атрезия может явиться причиной асфиксии и смерти новорожденного, поскольку отсутствует рефлекс открывания рта при дыхании. Новорожденный приспосабливается к ротовому дыханию не раньше 2-й или 3-й нед жизни. При частичной атрезии хоан возникает различной степени выраженности нарушение носового дыхания, а также патологические явления в виде неправильного развития лицевого скелета и зубочелюстной системы. Диагностика. Врожденную атрезию хоан диагностируют с помощью зондирования, вливания в нос через катетер воды, рентгенконтрастных методов. Наиболее ценную информацию дают эндоскопические методы диагностики. Лечение. Врожденные аномалии лечат только хирургически, что зависит от характера аномалии, выраженности дефекта органа и окружающих тканей, функциональных нарушений и др. Различные пластические (иногда многоэтапные) операции позволяют добиться хороших косметических результатов. Операции по поводу свища и кисты носа заключаются в полном удалении свищевого хода и тщательной отсепаровке и удалении стенок кисты. Оставшиеся даже небольшие участки эпителия могут привести к рецидиву. Хирургическое вмешательство при атрезии хоан осуществляется эндоназальным или внутриротовым способом через твердое нѐбо. При двусторонней врожденной атрезии хирургическое вмешательство производят в первые сутки жизни ребенка. Оптимальным сроком операции при односторонней атрезии является 9-10-месячный возраст. При операции удаляют костные или мягкотканные образования, закрывающие просвет хоан, а оголенную кость и раневую поверхность закрывают лоскутами слизистой оболочки из окружающих тканей для профилактики рецидива. У новорожденных при полной атрезии хоан и угрозе асфиксии троакаром делают прокол места заращения и через нос вводят катетер для дыхания. Эффективность операции повышается при использовании операционных микроскопов или эндоскопов. 5. Практические навыки. Студент должен: 1.Знать анатомию носа и придаточных пазух. 2.Физиологию носа и придаточных пазух. 3.Уметь читать рентгенограммы ,КТ,МРТ носа и придаточных пазух. 4.Знать клинические проявления атрезии хоан.Тактику врача. 5.Изучить методы остановки носового кровотечения. 6.Уметь диагностировать перелом костей носа и знать приемы первой помощи. 6. Контрольные вопросы: 1.Артериальная и венозная сеть полости носа и придаточных пазух. 2.Кости носа и придаточных пазух. 3.Полость носа-основные образования-риноскопия. 4.Передняя и задняя тампонада, как способы остановки носового кровотечения. 5.Перелом костей носа, тактика врача. 6.Как определить атрезию хоан у ребенка. 7.Принципы хирургического лечения атрезии хоан. 8. Тактика врача при гематоме носовой перегородки. |
