Методическое пособие по ОУ (Хабаровск). Методическое пособие для студентов 1 курса лечебного факультета по дисциплине основы общего ухода за больными
 Скачать 9.62 Mb. Скачать 9.62 Mb.
|
|
При снижении температуры окружающей средыуменьшается теплоотдача за счет уменьшения теплопроводности кожи и сужения ее кровеносных сосудов, повышается теплопродукция вследствие усиления сократительной активности скелетных мышц (мышечная дрожь), что предотвращает снижение температуры тела и переохлаждение. Физиологические колебания температуры Температура тела, измеряемая в подмышечной впадине, в норме равна 36-37 °С. Физиологические колебания температуры в течение суток составляют обычно 0,1-0,8 °С. Максимальная температура тела регистрируется во второй половине дня от 17 до 21 ч, а минимальная — рано утром (от 3 до 6 ч). Летом температура тела обычно на 0,1-0,5 "С выше, чем зимой. Незначительное повышение температуры тела наблюдается после приема пиши, при интенсивной мышечной работе или сильном эмоциональном напряжении. Нормальная температура, измеряемая в, прямой кишке, влагалище, полости рта, на 0,5-0,8 °С выше, чем в подмышечной впадине. У детей с более высоким уровнем обменных процессов и несовершенными механизмами терморегуляции отмечается более высокая температура тела, чем у взрослых. У пожилого и старческого возраста температура тела может быть несколько снижена. У женщин температура тела определяется еще и фазами менструального цикла: в период овуляции она повышается на 0,6-0,8 °С. Летальная (смертельная) максимальная температура тела составляет 43 °С., при этой температуре возникают необратимые нарушения клеточного обмена и денатурация белка. Летальная минимальная температура тела у человека составляет 15-23 °С. Ф  изиологические колебания температуры тела в норме не превышают 1 °С. изиологические колебания температуры тела в норме не превышают 1 °С.Устройство медицинского термометра Температуру тела обычно измеряют максимальным (ртутным) медицинским термометром. Он имеет корпус из тонкого стекла, один конец которого занимает резервуар с ртутью. От него отходит капилляр, запаянный на другом конце. Ртуть, нагреваясь и увеличиваясь в объеме, поднимается по капилляру, вдоль которого расположена шкала термометра. Шкала рассчитана на определение температуры тела с точностью до 0,1 °С, для чего на ней имеются соответствующие деления. Медицинским термометром можно измерять температуру тела от 34 до 42 °С. Термометр называется максимальным, так как он показывает предельную высоту подъема столбика ртути. Самостоятельно ртуть не может опуститься в резервуар, так как этому препятствует резкое сужение капилляра в нижней его части. Возвратить ртуть в резервуар можно только после встряхивания термометра до снижения столбика ртути ни,-35 °С. Измерение температуры тела И  змерение температуры тела человека называется термометрией. температуру измеряют чаще в подмышечной впадине, реже в паховой складке (у детей), полости рта, прямой кишке, влагалище. змерение температуры тела человека называется термометрией. температуру измеряют чаще в подмышечной впадине, реже в паховой складке (у детей), полости рта, прямой кишке, влагалище.Термометрию проводят 2 раза в день: утром и натощак (с 6 до 9 ч) и вечером перед последним приемом пищи (с 17 до 19 ч). При лихорадке возникает необходимость в более частом измерении температуры тела (через каждые 2-3 ч). П  родолжительность измерения температуры тела в подмышечной впадине – 10 мин, в ротовой полости – 1 мин, прямой кишке – 5 мин. родолжительность измерения температуры тела в подмышечной впадине – 10 мин, в ротовой полости – 1 мин, прямой кишке – 5 мин.Людям, которые находятся без сознания, беспокойны или пьяны, нельзя измерять температуру тела в полости рта, т.к. они могут разгрызть термометр. Таким людям термометр ставят в подмышечную впадину, прижимают его рукой на 5 мин, после чего смотрят показание. Нормальная температура в полости рта составляет примерно 37°С. Аномальной считается температура, выходящая за диапазон 36,3-37,2°С. Т  емпература в подмышечной впадине (или в паху) на 0,5 °С ниже, а в прямой кишке — на 0,5 °С выше, чем во рту. емпература в подмышечной впадине (или в паху) на 0,5 °С ниже, а в прямой кишке — на 0,5 °С выше, чем во рту. Температура тела чуть ниже утром и чуть выше к концу дня. У здоровых лиц эти колебания температуры весьма незначительны. Температура тела снижается при состояниях, вызывающих обезвоживание, например при сильном кровотечении и некоторых тяжелых болезнях неинфекционной природы. Температурный лист. Для графического изображения суточных колебаний температуры составляют температурные листы, в которые заносят результаты измерения температуры тела. Следует помнить, что цена деления по шкале "Т" температурного листа равна 0,2°С. Графа "День пребывания" разделена на две половины: "У" (утро) и "В" (вечер). Утреннюю температуру фиксируют точкой (синей или черной пастой) в графе “У”, вечернюю — в графе "В". При соединении точек получается температурная кривая. Алгоритм измерения температуры Оснащение:медицинский термометр, банку с 1 % раствором хлорамина, температурный журнал. Алгоритм действия: 1. Протрите термометр насухо, проверьте его целостность. Встряхните так, чтобы ртуть опустилась в резервуар до показателя ниже 35 °С; 2. Поместите термометр ртутным резервуаром в протертую насухо подмышечную впадину так, чтобы он со всех сторон соприкасался с кожей; попросите больного прижать плечо к грудной клетке; 3. Через 10 мин извлеките термометр, запишите показания в температурный лист и журнал: 4. Погрузите термометр в 1 % раствор хлорамина, через 15 мин промойте его проточной водой; 5. Результат измерения перенесите в температурный лист истории болезни. Иногда, например при гипотермии, температуру измеряют в прямой кишке. Соответствующий термометр имеет короткий тупой коней, чтобы не повредить прямую кишку. Уложите больного на бок, смажьте термометр вазелином на 1/2 его длины и введите в анальное отверстие на 3-4 см так, чтобы ртутный резервуар погрузился завнутренний сфинктер прямой кишки. Через 2 мин можно извлечь термометр, а затем тщательно его продезинфицировать. Дезинфекция термометров После использования медицинские термометры промывают под проточной водой, а затем погружают полностью в дезинфицирующий раствор на 15 мин. Емкость с дезинфицирующим раствором должна быть из темного стекла, так как на свету раствор быстро теряет свои свойства. На дно емкости кладут вату, чтобы не разбить резервуар с ртутью. Чтобы термометр не выскользнул из руки при встряхивании, на корпус иногда надевают резиновый ободок. Затем термометры ополаскивают водой до полного исчезновения запаха и вытирают насухо; хранят в емкости с пометкой "чистые термометры". Уход за лихорадящим больным Повышение температуры тела выше 37 °С называется лихорадкой. Лихорадка - защитно-приспособительная реакция организма, проявляющаяся в повышении температуры тела человека. Чаще всего лихорадка является следствием различных инфекционных заболеваний. Лихорадка может сопровождать течение и других, неинфекционных заболеваний. Нормальная температура тела здорового человека, измеренная в подмышечной впадине, колеблется в пределах 36,4-36,8С. При подъеме температуры выше 43С из-за необратимых нарушений обмена веществ в организме наступает смерть человека. В течении лихорадки различают несколько периодов. Уход за лихорадящим больным будет зависеть от того, в каком периоде лихорадки находится больной. Независимо от степени выраженности лихорадки в ней различают три стадии: 1) стадию повышения температуры тела (st. incrementum); 2) стадию стояния температуры на высоком уровне (st. fastigium); 3) стадию понижения температуры тела (st. decrementum). Стадия повышения температуры. Повышение температуры тела характеризуется превалированием теплообразования над теплоотдачей. Теплообразование увеличивается на 20-30 %, а иногда на 50 % и более против исходного уровня. Повышение теплопродукции обусловлено усилением окислительных процессов, в первую очередь в мышцах. Повышается мышечный тонус, иногда он переходит в дрожание. Активируется обмен веществ, повышается основной обмен. Вместе с тем происходит спазм сосудов кожи, что ведет к снижению ее температуры и уменьшению теплоотдачи; этому же способствует и уменьшение потоотделения. Все эти изменения связаны с повышением тонуса симпатической нервной системы. Снижение температуры кожи вследствие спазма сосудов субъективно воспринимается как ощущение холода, и больной старается согреться, несмотря на повышение внутренней температуры тела. При этом происходит раздражение терморецепторов кожи, поступающие от них импульсы, направляются в центр теплорегуляции, что усиливает описанные выше реакции. При быстром повышении температуры тела возникает озноб, при медленном развитии лихорадки этого не происходит. Температура тела увеличивается до тех пор, пока не достигнет уровня, на который передвинулась "установочная точка". Максимальный подъем температуры почти никогда не превышает 42,2° С при измерении в прямой кишке и редко превышает 41,1° С. Предполагается существование какого-то защитного механизма, препятствующего чрезмерно высокому повышению температуры тела при лихорадке. При перегревании организма этот защитный механизм не работает, и температура тела может подняться выше 42,2° С. Как показали исследования акад. П.Н. Веселкина, есть различные варианты подъема температуры тела в первую стадию лихорадки: 1) Быстрое повышение температуры за счет резкого снижения теплоотдачи и небольшого увеличения теплопродукции (грипп, крупозная пневмония). Наблюдаются озноб, побледнение кожи, повышение артериального давления, тахикардия; 2) При других заболеваниях (бронхопневмония, брюшной тиф) в первой стадии лихорадки происходит медленное нарастание температуры тела при более значительном увеличении теплопродукции и сокращении теплоотдачи. Стадия высокого стояния температуры. При достижении температурой тела уровня, соответствующего смещению "установочной точки", дальнейшего подъема температуры тела не происходит, так как теплопродукция вновь приходит в равновесие с теплоотдачей. Теплопродукция остается несколько повышенной, но вместе с тем нарастает и теплоотдача, происходит "сброс" лишнего тепла. Это осуществляется путем расширения сосудов кожи и учащения дыхания. Кожа становится гиперемированной, горячей; озноб прекращается. Стадия снижения температуры. В результате расширения кровеносных сосудов кожи и увеличения потоотделения уменьшается теплопродукция и усиливается теплоотдача. Снижение температуры тела может быть быстрым ("критическим"), оно нередко сопровождается падением кровяного давления вследствие расширения сосудов кожи; иногда это приводит к развитию коллапса. При некоторых болезнях (брюшной тиф и др.) снижение температуры тела происходит постепенно ("литически") и переносится больными легче. Типы лихорадки Лихорадка подразделяется по степени подъема температуры на: - субфебрильную (повышение температуры в пределах 37,1- 37,9° С), - умеренную (38-39,5° С), - высокую (39,6-40,9° С), - гиперпиретическую (41°С и выше). В зависимости от характера колебаний суточной температуры во второй стадии лихорадки ее подразделяют на следующие типы: - перемежающаяся, - послабляющая, - изнуряющая, - постоянная, - возвратная, - атипическая П 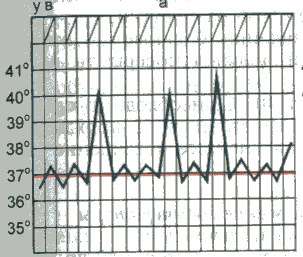 еремежающаяся лихорадка (f. intermittens) характеризуется большими колебаниями температуры тела в течение суток с падением ее по утрам до нормы и ниже (причины: гнойная инфекция, туберкулез, ювенильный ревматоидный артрит, лимфомы и др.). еремежающаяся лихорадка (f. intermittens) характеризуется большими колебаниями температуры тела в течение суток с падением ее по утрам до нормы и ниже (причины: гнойная инфекция, туберкулез, ювенильный ревматоидный артрит, лимфомы и др.).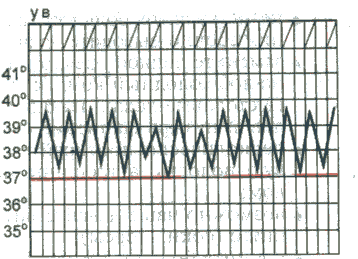 Послабляющая лихорадка (f. remittens) - суточные колебания температуры превышают 1° С, но снижения ее до нормы не происходит (причины: большинство вирусных и многие бактериальные инфекции, экссудативный плеврит, конечный период брюшного тифа и др.). 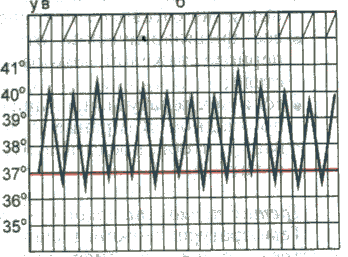 Гектическая лихорадка (f. hectica) - суточные колебания температуры тела достигают 3-5° С (причины: сепсис, гнойная инфекция). 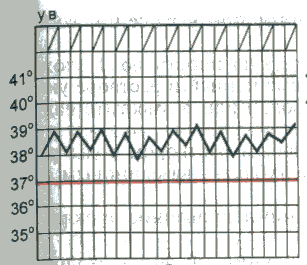 Постоянная лихорадка (f. continua) характеризуется высоким подъемом температуры с суточными колебаниями, не превышающими 1°С (причины: брюшной и сыпной тиф, крупозная пневмония и др.). В 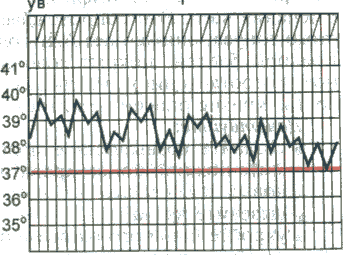 озвратная лихорадка (f. recurrens) характеризуется чередованием лихорадочных и безлихорадочных периодов, длительность которых может колебаться от одних до нескольких суток (причины: возвратный тиф, малярия, лимфогранулематоз). озвратная лихорадка (f. recurrens) характеризуется чередованием лихорадочных и безлихорадочных периодов, длительность которых может колебаться от одних до нескольких суток (причины: возвратный тиф, малярия, лимфогранулематоз).Атипичная лихорадка (f. athypica) характеризуется несколькими размахами температуры в течение суток с полным нарушением циркадного ритма (причина: сепсис). И 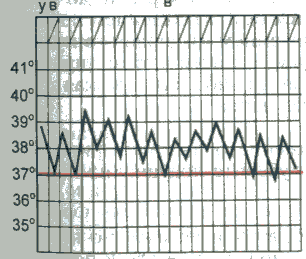 звращенная лихорадка – утренняя температура тела выше вечерней. звращенная лихорадка – утренняя температура тела выше вечерней.Легкое кратковременное повышение температуры тела не более 37,5-38°С с незакономерными колебаниями (febris ephemera) наблюдается при различных нервноэндокринных расстройствах, при хронических инфекциях. Измерение температуры окружающей среды вызывает у лихорадящих больных реакции, подобные таковым у здоровых людей, и не влияет существенно на температурную кривую. То же имеет место в случае, когда лихорадящий больной выполняет мышечную работу, сопряженную с повышением теплообразования. Характерным особенностям температурной кривой при том или ином заболевании ранее приписывалось диагностическое и прогностическое значение. Однако в настоящее время данный показатель уже не является надежным критерием в этом плане, так как естественный ход развития лихорадки и колебаний температуры тела часто искажается под действием лечения антибактериальными и жаропонижающими средствами (П. Н. Веселкин). У стариков, детей раннего возраста и истощенных людей инфекционные болезни могут протекать со слабым развитием лихорадки или при ее отсутствии, что имеет плохое прогностическое значение. ПОМОЩЬ ПРИ ЛИХОРАДКЕ 1-й период. Подъем температуры Помощь. Больного необходимо уложить в постель и согреть: накрыть дополнительно одним или несколькими одеялами, обложить грелками с теплой водой, напоить горячим чаем. 2-й период. Период установившейся высокой температуры Помощь. Необходимо искусственными средствами увеличить теплоотдачу. Для уменьшения нагревания головы (что очень важно!) на лоб больного надо класть холодное полотенце и часто его менять или прикладывать пузырь со льдом. Подробнее см. Процедуры лечебные. Если озноб полностью прекратился, необходимо больного раскрыть, чтобы усилить теплоотдачу с поверхности тела. Часто обтирать кожу тела влажным полотенцем, смоченным водой или водкой. Можно обмахивать больного полотенцем или простыней, обдувать с помощью вентилятора. Давать обильное питье (компот, соки, морс), в т.ч. потогонное (липовый чай, малиновое варенье), чаще смачивать полость рта жидкостью, лучше кисловатой, например, клюквенным морсом (для отделения слюны). В связи с тем, что в этот период деятельность всех пищеварительных желез подавлена, нельзя насильно заставлять больного есть. Кормление лучше отложить до момента, когда температура упадет. Если больного все-таки надо кормить, то кормление должно быть дробным (частым), небольшими порциями, жидкой или полужидкой пищей, легкоусвояемой, желательно той, которую больной особенно любит. При задержке стула необходимо сделать очистительную клизму. См. раздел Процедуры лечебные. При появлении трещин в углах рта надо смазывать их детским кремом, глицерином или вазелиновым маслом. При появлении бреда или галлюцинаций необходимо тщательное наблюдение за больным, его нельзя оставлять одного, необходима консультация врача. При развитии судорог необходимо срочно вызвать скорую помощь. 3-й период. Снижение температуры Помощь. Необходимо следить за артериальным давлением, пульсом и общим состоянием больного. При возникновении признаков сердечной слабости надо обложить больного грелками, согреть его, дать крепкий горячий чай или кофе. При падении температуры больному нельзя садиться или вставать. Ножной конец кровати нужно приподнять на 30-40 см, вынуть из-под головы подушку. Надо помнить, что падение температуры часто сопровождается появлением позыва на мочеиспускание! Надо вовремя дать больному утку или судно и предупредить его, чтобы он не пытался самостоятельно идти в это время в туалет. Вспотевшую кожу необходимо протирать теплым влажным полотенцем для удаления пота, который содержит массу вредных веществ, продуктов обмена. После того, как больной пропотеет, надо сменить нательное белье. Иногда, после обильного потения, необходимо сменить и постельное белье. |
