Акушерсто, манипуляции. Акушерство, манипуляции. Методическое пособие по выполнению манипуляций в акушерстве и гинекологии московская областная предметная комиссия по акушерству и гинекологии
 Скачать 0.98 Mb. Скачать 0.98 Mb.
|
|
Студент должен уметь измерить: Вертикальный размер ромба Михаэлиса. Наружную конъюгату. Диагональную конъюгату. Индекс Соловьева. Показания: Ведение родов с анатомически узким тазом. Первый вариант: Для определения истинной конъюгаты из длины наружной конъюгаты вычитают 9 см. Второй вариант: Вертикальный размер ромба Михаэлиса - это истинная конъюгата. Третий вариант (самый точный): Нужно знать индекс Соловьева и размеры диагональной конъюгаты. Если индекс Соловьева до 15 см и 15 см, то из показателя диагональной конъюгаты нужно вычесть 1,5 см. Если индекс Соловьева больше 15 см, то из показателя диагональной конъюгаты нужно вычесть 2 см, т.к. косвенно учитывается толщина костей симфиза малого таза. ИЗМЕРЕНИЕ ВЫСОТЫ СТОЯНИЯ ДНА МАТКИ И ОКРУЖНОСТИ ЖИВОТА. Цели: Определить рост и развитие плода в динамике развития беременности. Определить срок беременности, используя правило Макдоналда: после 20 недель срок беременности в неделях соответствует высоте дна матки в сантиметрах. Определить предполагаемый вес плода перед родами. Студент должен знать: Высоту стояния дна матки в различные сроки беременности. Формулы определения предполагаемого веса плода: (ВДМ х ОЖ) и (ВДМ + ОЖ + рост женщины в см. + вес ее в кг.) х 10. Студент должен уметь: Пользоваться сантиметровой лентой. Показания: Диспансеризация беременной женщины в женской консультации и на ФАПе. Обследование роженицы в приемном отделении родильного стационара при поступлении на роды.   3. Планирование операции кесарево сечение по поводу анатомически узкого таза и/или крупного плода. Условия. Женщина лежит на спине, ноги вытянуты. Для измерения используется сантиметровая лента. Техника измерения. Станьте справа от женщины. Начало сантиметровой ленты положите на верхний край середины симфиза, и зафиксируйте большим пальцем правой руки. 3. Сантиметровую ленту расположите между вторым и третьим пальцами левой руки, руку переместите вдоль средней линии живота до дна матки. 4. Ребро ладони левой руки поставьте в область дна матки, сантиметровую ленту натяните и запомните полученный размер. 5. Наибольшую окружность живота измерьте сантиметровой лентой на уровне пупка, как измеряют талию. Примечание: при крупном плоде, многоплодной беременности или многоводии высота дна матки будет больше 40 см, а окружность живота больше 100 см. ТУАЛЕТ РОЖЕНИЦЫ ПЕРЕД ВЛАГАЛИЩНЫМ ИССЛЕДОВАНИЕМ И ПРИЕМОМ РОДОВ. Цель: Выполнить профилактику возникновения послеродовых инфекционно-септических заболеваний. Студент должен знать: 1. Правила асептики и антисептики. 2. Фармакокинетику и фармакодинамику дезинфицирующих растворов для туалета роженицы. Показания: 1. Постановка клинического диагноза на основании данных акушерской ситуации при поступлении роженицы на роды в родильный стационар. 2. Выяснение акушерской ситуации после излития околоплодных вод роженицы. 3. Через каждые 6 часов в родах для определения динамики открытия шейки матки и продвижения плода по родовому каналу. 4. При возникновении акушерских осложнений для составления плана дальнейшего ведения родов, например: острая гипоксия плода, кровянистые выделения из половых путей, внезапная гипертензия, изменение характера родовой деятельности, угроза разрыва матки и т. д. 5. Появление потуг. 6. Прием родов при различном предлежании плода. Оснащение: клеенка, резиновые перчатки, стерильная пеленка, ватные шарики, судно, кувшин, корнцанг, почкообразный лоток, 0,5% раствор марганцовокислого калия, 0,05% раствор хлоргексидина, или 1% йодонат, или пливасепт. Техника выполнения манипуляции: 1. Под ягодицы роженицы подложите стерильную клеенку, а затем поставьте на нее индивидуальное судно. 2. Наденьте стерильные перчатки. 3. В левую руку возьмите кувшин, наполненный литром раствора марганцовокислого калия в разведении 1:5000. 4. В правую руку возьмите стерильный корнцанг со стерильным ватным тампоном. 5. Лейте мелкой струей раствор из кувшина на область лобка и ватным тампоном, зажатым корнцангом, обмойте лобок, наружные половые органы /до промежности, затем внутреннюю поверхность бедер, промежность и в последнюю очередь область ануса. 6. Осушите кожу стерильной салфеткой в указанной последовательности. 7. Выньте судно из под ягодиц роженицы и удалите клеенку. 8. Подстелите под ягодицы стерильную пеленку. 9. Обильно смочите другой ватный тампон одним из указанных дез. растворов. 10. Обработайте половые органы, внутреннюю поверхность бедер, промежность и область ануса в указанной последовательности. ОПРЕДЕЛЕНИЕ ХАРАКТЕРА СХВАТОК. Цель: Определить характер родовой деятельности в первом периоде родов (длительность схваток и пауз, интенсивность сокращения миометрия и болезненность). Студент должен знать: Родовые изгоняющие силы в первом и во втором периодах родов. Отличия между схватками и потугами. Особенности течения и ведения родов по периодам. Условия: Характер схваток определяют в первом периоде родов через каждые 20- 30 минут. Длительность определения характера схваток не менее 10 минут. Роженица лежит на спине, акушер сидит рядом справа лицом к лицу. При себе нужно иметь секундомер или часы с секундной стрелкой. Показания: Обследование роженицы при поступлении на роды в родильный стационар. Ведение первого периода родов. 3.В любое время первого периода родов при изменении характера родовой деятельности. 4. Определение характера схваток бригадой "скорой помощи" перед транспортировкой роженицы в родильный стационар. 5. Определение характера схваток у беременной женщины в прелиминарном физиологическом или патологическом периодах. Техника выполнения манипуляции: Правую руку положите плашмя на переднюю брюшную стенку в области тела матки. Начало схватки ощущается под рукой как появление легкого напряжения (сокращение мышц матки). Отметьте начало схватки по часам или секундомеру. Положение руки не меняйте, отметьте нарастание силы сокращения мышц матки. 4. Начало расслабления мышц матки - это конец схватки, заметьте это время. Время от начала напряжения мышц матки до начала расслабления и есть длительность схватки. Дальше отметьте время от момента начала расслабления до следующего напряжения мышц матки. Это длительность паузы между схватками. Примечание: Роды начинаются с регулярных схваток через 5-7 минут по 25-30 секунд, вследствие схваток раскрывается шейка матки. В середине первого периода, при открытии маточного зева на 5-6 см за 10 минут должно быть 4 схватки. В конце первого периода схватки регулярные, болезненные, через 1,5-2 минуты по 60 секунд. АКУШЕРСКОЕ РУЧНОЕ ПОСОБИЕ ПО ЗАЩИТЕ ПРОМЕЖНОСТИ И ИЗВЛЕЧЕНИЮ ПЛОДА ПРИ ГОЛОВНОМ ПРЕДЛЕЖАНИИ, ПЕРЕДНЕМ ВИДЕ. Цель: предотвратить травму плода и промежности роженицы при рождении головки и плечиков. Студент должен знать: Анатомические особенности строения тазового дна. Показатели физиологического сердцебиения плода. Физиологический характер потуг. Биомеханизм родов переднего вида, затылочного предлежания плода. Признаки угрозы разрыва промежности. Правила асептики, антисептики и личной инфекционной безопасности при контакте с биологическими жидкостями роженицы и новорожденного. Студент должен уметь: Произвести туалет наружных половых органов роженицы. Выслушать сердцебиение плода акушерским стетоскопом и оценить его характер. Произвести экстренную обработку рук. Условия: А. Внеклинические роды при экстренных ситуациях: На дому. В общественном транспорте. В машине "скорой помощи". На улице. Б. Создание максимально возможных условий асептики и антисептики, а также личной инфекционной безопасности мед. персонала при контакте с биологическими жидкостями роженицы и новорожденного. Оснащение при приеме родов на дому бригадой "скорой помощи": Стол, клеенка, чистые простыни и полотенца. Из стерильного родового бикса - пеленки, резиновые перчатки, мочевой катетер, лотки, зажимы Кохера, зажим и скобки Роговина, ножницы, одноразовый флакон с 30% раствором сульфацила натрия, резиновый стерильный баллончик, стерильные ватные шарики и марлетки. Дез. растворы: 0,05% хлоргексидин или 1% йодонат, 1% раствор бриллиантовой зелени, 70 гр. спирт, навеска марганцовокислого калия 50 грамм. Чистый таз, ведро и чайник. "Холод" в виде замороженного пакета с продуктами весом примерно 1 кг. Техника выполнения манипуляции. А. Подготовка роженицы: Снимите с роженицы одежду и белье. Наденьте чистую ночную рубашку. Накройте стол клеенкой, а затем чистой простыней (стол лучше придвинуть к стене, если имеется такая возможность). Уложите роженицу на край стола ягодичной областью. Придайте плечевому поясу возвышенное положение за счет подкладывания под плечи нескольких подушек. Попросите роженицу согнуть ноги в коленных и тазобедренных суставах и прижать к ягодицам (во время потуги роженица должна приподнять ноги в этом положении и прижать их к животу руками). Наружные половые органы, внутреннюю поверхность бедер, промежность и область ануса обмойте 0,5% раствором марганцовокислого калия (1 литр раствора в чайнике). 8. Насухо высушите эти части тела стерильной ветошью, и в той же последовательности обработайте их имеющимся дез. раствором. Б. Подготовка акушера: Тщательно вымойте руки под проточной водой с мылом, насухо вытрите стерильной ветошью и обработайте их любым имеющимся дез. раствором. Завяжите чистую простынь вокруг своей талии вместо фартука. На стерильной пеленке разложите все необходимое для приема родов и туалета новорожденного. Наденьте стерильные перчатки. Станьте справа лицом к роженице и накройте правое бедро стерильной пеленкой. Выполнение акушерского пособия: Защита промежности начинается с момента прорезывания теменных бугров: При быстром разгибании головки, левую руку расположите таким образом, чтобы препятствовать ее быстрому разгибанию. 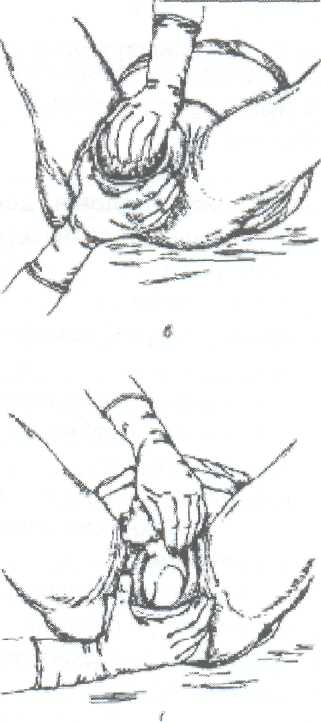  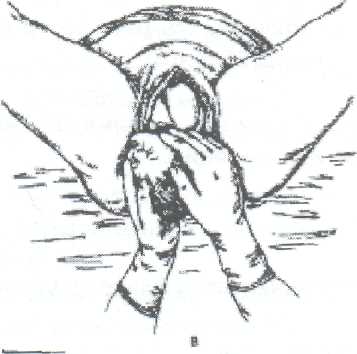 Первый вариант (классический). Чем больше согнута головка плода при переднем виде затылочного предлежания, тем меньшей окружностью она прорезывается через половую щель. Следовательно, меньше растягивается промежность и меньше сдавливается тканями родового канала головка плода. Для того чтобы не дать головке разогнуться преждевременно, ладонь левой руки положите на лобковое сочленение, а четыре пальца плотно прижатые друг к другу, расположите плашмя на головке плода. Препятствуйте ее разгибанию во время потуг и быстрому продвижению по родовому каналу. Второй вариант. Ребро левой ладони расположите на затылке плода, ближе к клитору роженицы, при быстром разгибании головки слегка этому препятствуйте. Правую руку положите на промежность так, чтобы 4 пальца плотно прилегли к области левой большой половой губы, а большой палец к правой. Ткани осторожно низведите книзу по направлению к промежности. Когда начнут рождаться теменные бугры, попросите роженицу не тужиться, а глубоко дышать, т.к. в этот момент максимально растягивается промежность и может произойти разрыв. Левая рука в это время медленно приподнимает головку плода вверх и слегка ее разгибает. Если плод во время потуги не продвигается, предложите роженице слегка тужиться. Над промежностью сначала показывается лоб, затем личико и подбородок плода. После рождения головки плода резиновым баллончиком удалите слизь из носовых ходов. Дождавшись потуги, предложите роженице сильно тужиться. В этот момент совершается наружный поворот головки и внутренний поворот плечиков. Захватите головку руками следующим образом: ладони обеих рук плашмя положите к правой и левой височно-щечным областям головки плода, руки расположите параллельно друг другу. Головку медленно отклоняйте книзу до тех пор, пока под лонное сочленение не подойдет переднее плечико и не родится его 1/3 часть. После этого ладонь левой руки положите на нижнюю щечку плода, и голову приподнимите вверх. В это время правой рукой сдвиньте промежность с заднего плечика и осторожно введите указательный палец правой руки в подмышечную впадину со стороны спинки плода. А затем указательный палец левой руки введите в подмышечную впадину верхнего плечика. Захватите плечики плода обеими руками и извлеките его из родового канала. Положите новорожденного на стерильную пеленку на бок. Отсосите резиновым баллончиком слизь из носовых ходов и ротовой полости. Подложите почкообразный лоток под ягодицы женщины для учета кровопотери. Обработайте пуповину новорожденного от пупочного кольца на высоту 15 см спиртом. Наложите первый зажим на пуповину на расстоянии 10 см от пупочного кольца, а второй на 3 см выше. Между зажимами пуповину перережьте ножницами. Закапайте 30% раствором сульфацила натрия глаза и половую щель, если родилась девочка. Обмойте новорожденного над тазом 0,5% раствором марганцовокислого калия, температура которого должна соответствовать температуре тела. Насухо оботрите тело стерильной пеленкой. Запеленайте новорожденного в чистые пеленки и заверните в одеяло. Выделите послед после появления положительных признаков отделения плаценты от матки. Положите "холод" на низ живота родильницы. Послед поместите в непромокаемый пакет, а используемые инструменты и перчатки в другой. Оформите документацию родов, где укажите фамилию, имя, отчество, возраст родильницы, дату и время родов, пол плода, предлежание, позицию, метод выделения последа, был ли введен метилэргометрин, общую кровопотерю, профилактику гонобленореи, размеры последа и его особенности, фамилию акушера, принявшего роды. ПЕРВИЧНЫЙ ТУАЛЕТ НОВОРОЖДЕННОГО В РОДИЛЬНОМ ЗАЛЕ. Сразу после рождения плода второй раз отсосите слизь из верхних дыхательных путей катетером, присоединенным к электроотсосу (первый раз отсасывают слизь после рождения головки плода). 2. Выполните профилактику гонобленореи 1% раствором нитрата серебра. Вначале протрите веки от наружного угла к внутреннему сухим ватным тампоном. Затем приподнимите верхнее веко и слегка оттяните нижнее книзу. Капните на слизистую оболочку нижней переходной складки одну каплю раствора. Годность 1% раствора нитрата серебра 24 часа. Все манипуляции выполните на втором глазу. 3. Отделите новорожденного от матери. Пуповину обработайте дезинфицирующим раствором (0,5% раствором хлоргексидина в 70% этиловом спирте) от пупочного кольца и 15 см длины, после прекращения ее пульсации. Затем, отступя 10 см от пупочного кольца, наложите зажим. Второй зажим наложите на 3 сантиметра выше первого. Участок пуповины между зажимами обработайте вторично, после чего пересеките пуповину ножницами. 4. Вымойте новорожденного под теплой проточной водой. 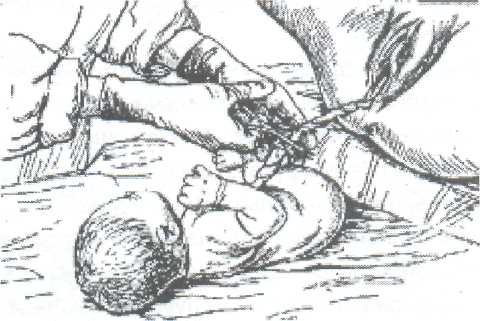 Насухо вытрите стерильной пеленкой и положите его на пеленальный столик под рефлектор. После этого новорожденного осматривает неонатолог. Проведите вторичную обработку рук: снимите перчатки, протрите руки спиртом и наденьте другие (стерильные). Остаток пуповины протрите стерильным тампоном, смоченным в 0,05% раствором хлоргексидина. Пуповину отожмите между большим и указательным пальцами правой руки. В зажим Роговина вложите стерильную металлическую скобку и наложите ее на пуповину, отступя на 3-4 см от кожного края пупочного кольца. Остаток пуповины отрежьте на 1 см выше края скобки. Пупочный срез обработайте 5% раствором марганцовокислого калия или 0,5% раствором хлоргексидина глюконата в 70% этиловом спирте. После наложения скобки на пуповину смажьте пупочный срез пленкообразующим препаратом, при его отсутствии наложите стерильную марлевую повязку. Вместо скобки Роговина можно наложить одноразовый стерильный специальный зажим. Обработка кожных покровов новорожденного. Используйте стерильный ватный тампон, смоченный стерильным вазелиновым маслом из индивидуального флакона разового использования. Удалите сыровидную смазку с кожи и кожных складок, начиная с области шеи и заканчивая подколенными ямками. Антропометрия новорожденного. Стерильной сантиметровой лентой измерьте его длину от макушки до пяточной кости, затем окружность головки и грудной клетки. После чего взвесьте его на электронных весах, предварительно постелив стерильную пеленку на весы. Из полученного веса следует вычесть вес пеленки. На ручки новорожденного оденьте клеенчатые "браслеты", на которых напишите: фамилию, имя, отчество матери, номер истории родов, пол и дату рождения ребенка. Пеленание новорожденного. Ребенка заверните в стерильные пеленки и одеяло. Уложите его на бок. Примечание: В родильном зале в течение первого получаса после рождения при отсутствии противопоказаний, связанных с осложнением течения беременности и родов, целесообразно приложить новорожденного к груди матери. Раннее прикладывание к груди и грудное вскармливание способствуют более быстрому становлению нормальной микрофлоры кишечника, повышению не специфической защиты организма новорожденного, становлению лактации и сокращению матки. После прикладывания ребенка к груди его передают под наблюдение неонатолога в детское отделение. Через 2 часа после родов новорожденному повторно производят профилактику гонобленореи. ОПРЕДЕЛЕНИЕ ПОЛОЖИТЕЛЬНЫХ ПРИЗНАКОВ ОТДЕЛЕНИЯ ПЛАЦЕНТЫ. Цель: Профилактика кровотечения в третьем периоде родов и в раннем послеродовом периоде. Студент должен знать: Анатомическое строение и топографические особенности матки и придатков. Особенности введения и действия метилэргометрина. Механизмы отделения плаценты (краевое и центральное). Технику проведения катетеризации мочевого пузыря. Студент должен уметь: Произвести катетеризацию мочевого пузыря. Внутривенно вводить лекарственные препараты. Условия: Признаки отделения плаценты определяют после проведения катетеризации мочевого пузыря и внутривенного введения метилэргометрина (вводят после рождения головки плода). На действие препарата отводят 2-3 минуты. Для того чтобы определить, отделилась плацента или нет, руководствуются следующими признаками: 1. Признак Шредера. Если плацента отделилась и опустилась в нижний сегмент матки и влагалище, матка сокращается, ее дно поднимается вверх и располагается выше и вправо от пупка. 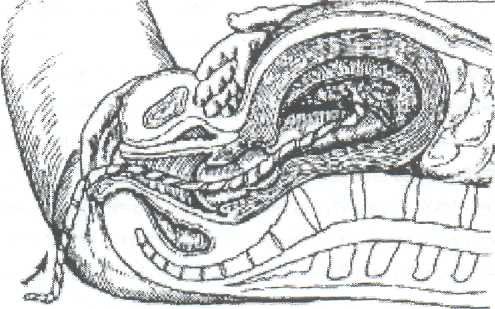 Признак Чукалова-Кюстнера. При надавливании ребром кисти руки на надлобковую область при отделившейся плаценте пуповина не втягивается во влагалище. Признак Альфельда. Зажим, наложенный на пуповину у половой щели роженицы, при отделившейся плаценте опускается на 8-10 см от Бульварного кольца. 4. Признак из практического опыта. При отделившейся плаценте отсутствует напряжение пуповины из-за прекращения кровообращения между плацентой и маткой, которое определяют пальпацией пуповины перед наложенным зажимом. Одним из наиболее часто применяемых в практической деятельности признаков является признак Чукалова-Кюстнера. НАРУЖНЫЕ МЕТОДЫ ВЫДЕЛЕНИЯ ПОСЛЕДА. Цель: выделить послед, не нарушив его целости. Студент должен знать: Положительные признаки отделения плаценты. Анатомию половой системы женщины и особенности топографии органов малого таза. Механизмы отделения плаценты. Студент должен уметь: Определить и оценить положительные признаки отделения плаценты. Условия: Наличие нескольких положительных признаков отделения плаценты. Соблюдение правил личной инфекционной медицинской безопасности. Техника выполнения: При наличии положительных признаков отделения плаценты приступите к выделению последа, начиная с физиологического метода. Объясните женщине, что нужно сильно тужиться и послед родится самостоятельно. При этом правой рукой держите зажим, наложенный на пуповину и слегка, очень осторожно тяните сначала вниз, затем на себя и вверх, подражая ходу родового канала, который напоминает по форме рыболовный крючок. Этот метод не травмируемый, т.к. руки не касаются матки. Метод Абуладзе. Переднюю брюшную стенку захватите обеими руками в складку таким образом, чтобы были плотно обхвачены пальцами обе прямые мышцы живота, которые приводятся к белой линии и усиливают потугу. После этого попросите роженицу сильно потужиться. Отделившийся послед при этом легко рождается благодаря устранению расхождения прямых мышц живота и значительному уменьшению объема брюшной полости. Метод Креде-Лазаревича. Этот метод выполняется в определенной последовательности: Произведите легкое поглаживание матки в целях ее сокращения. Захватите дно матки кистью той руки, которой лучше владеете, таким образом, чтобы ладонные поверхности четырех ее пальцев располагались на задней стенке матки, в ладошке дно матки, а большой палец на передней стенке. Большой палец давит вниз, а четыре остальных выжимают послед из полости матки. При этом левая рука, должна держать зажим, наложенный на пуповину, и слегка потягивать пуповину вниз, затем на себя и вверх. Выжимание последа при отделившейся плаценте производите легко. Силы для потягивания за пуповину прикладывать не нужно.  Метод Гентера. Этот метод считается самым травмируемым и редко выполняется. Для его осуществления нужно соблюдать те же условия, что и при выполнении метода по Креде-Лазаревичу (см. пункт №1). 2. Станьте лицом к ногам женщины, руки сожмите в кулаки и расположите их на матке в области углов. 3. Производить выжимание последа следует тыльной стороной фалангов кистей рук по направлению к влагалищу женщины. Видоизмененный метод Гентера. Произведите легкое поглаживание матки в целях ее сокращения. Станьте лицом к ногам женщины. Правую руку сожмите в кулак и поставьте в область дна матки. Выжимание последа производит правая рука по направлению к влагалищу, а левая рука осуществляет легкое потягивание пуповины по направлению: вниз, на себя и вверх. Примечание. Иногда после рождения последа обнаруживается, что оболочки его задержались в матке. Для того чтобы удалить их из матки, родившуюся плаценту возьмите в руки и медленно вращая по часовой стрелке, закрутите оболочки в канатик. В результате этого оболочки бережно выделятся вслед за плацентой. Они могут быть удалены и другим приемом: после рождения плаценты роженице предложите приподнять таз вверх, опираясь на ступни. Плацента в силу своей тяжести потянет за собой оболочки, которые выйдут из матки наружу самостоятельно. После выделения последа женщина, родившая ребенка, называется родильницей. 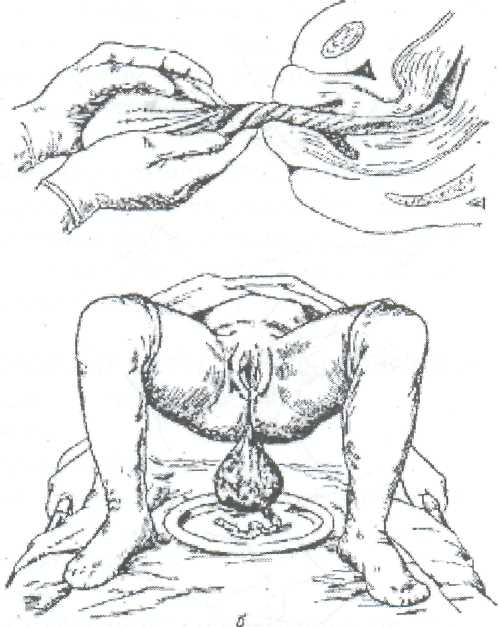 ОСМОТР ПОСЛЕДА Цель: определить особенности последа. Условия: 1. Осмотр последа следует производить на большом лотке и в перчатках для соблюдения личной инфекционной безопасности. 2. Осматривают послед сразу после его рождения.  Плодовая часть Материнская часть Техника выполнения манипуляции: Положите послед на большой лоток плодовой частью. В первую очередь внимательно произведите осмотр целости оболочек, а также обратите внимание на отдаленность места их разрыва от края плаценты, что позволит определить расположение плацентарной площадки: чем ближе к краю плаценты произошел разрыв оболочек, тем ниже расположение плаценты в матке. Обратите внимание, нет ли на их поверхности вены, которая внезапно обрывается и в месте обрыва определяется шероховатая поверхность, наличие которой свидетельствует о дополнительной дольке плаценты, которая, оставшись в полости матки, вызывает кровотечение. В норме на оболочках не должно быть сосудов. Внимательно произведите осмотр материнской части плаценты, проверьте, все ли дольки плаценты на месте. Сомнительные места промокните пеленкой. Если имеется дефект дольки, то при осмотре обнаруживается углубление в плаценте, которое наполняется кровью. Обратите внимание на цвет долек и наличие патологических изменений (жировые включение желтого цвета, петрификаты белого - признак перенашивания). При хронической гипоксии плода послед пропитан зелеными околоплодными водами. Измерьте размеры плаценты: длину, ширину и толщину. Переверните послед и положите его на лоток материнской частью. На плодовой части обратите внимание на место прикрепления пуповины. В норме она прикрепляется к центру плаценты. Могут быть патологические варианты: А. Краевое прикрепление - пуповина прикрепляется к краю плаценты. Б. Оболочечное прикрепление - пуповина прикрепляется к оболочкам. При таком варианте прикрепления пуповины в момент разрыва плодного пузыря или амниотомии начинается кровотечение ли травмированной вены. Обратите внимание на длину пуповины, ее толщину и наличие патологических изменений (истинный и ложный узлы). После осмотра послед поместите в емкость с формалином. Для гистологического исследования оформите направление, где укажите: фамилию, имя, отчество, возраст родильницы, номер истории родов, дату родов, заключительный диагноз, имеющиеся патологические особенности последа, название родильного отделения и фамилию врача, принимавшего роды. МЕРОПРИЯТИЯ ПО ПРОФИЛАКТИКЕ КРОВОТЕЧЕНИЯ В ТРЕТЬЕМ ПЕРИОДЕ РОДОВ И В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ: Внутривенно вводят метилэргометрин в момент прорезывания головки плода. Производят катетеризацию мочевого пузыря. При нескольких положительных признаках отделения плаценты выделяют послед, начиная с физиологического метода. Производят наружный массаж матки. Кладут на надлобковую область грелку со льдом. Внимательно осматривают послед с обеих сторон. ОПРЕДЕЛЕНИЕ СИМПТОМА ВАСТЕНА. Цель: Определить в родах клиническое соответствие размеров головки плода и размеров плоскости входа малого таза роженицы. Условия: Роженица лежит на спине, ноги вытянуты. Отсутствие плодного пузыря. Опорожненный мочевой пузырь. Активная родовая деятельность. Головка прижата к входу в малый таз. Показания: ведение родов с анатомическим или клинически узким тазом.  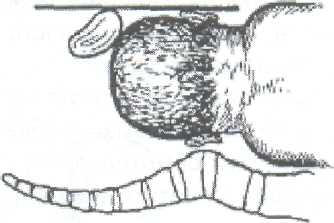 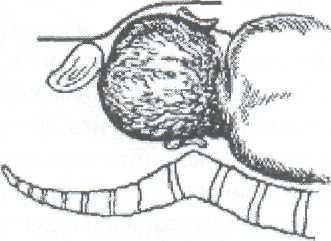 Техника выполнения манипуляции. Встаньте справа от роженицы. Положите ладонь правой руки на область симфиза. Слегка надавливая на мягкие ткани, передвигайте ладонь кверху на головку плода, затем с головки снова на симфиз. И так несколько раз. Если ладонь приподнимается, то головка располагается выше плоскости симфиза, симптом Вастена считается "положительным". Если определяется расположение головки плода на одном уровне с симфизом, то симптом Вастена "вровень". Если ладонь с области симфиза опускается на головку, то симптом Вастена "отрицательный". При "положительном" симптоме Вастена и "вровень" прогноз родов через естественные родовые пути отрицательный. При отрицательном симптоме Вастена имеется соответствие между размерами головки плода и плоскостью входа малого таза, исход родов по этому признаку благоприятный. ИЗМЕРЕНИЕ КОЛИЧЕСТВА ТЕРЯЕМОЙ КРОВИ В ТРЕТЬЕМ ПЕРИОДЕ РОДОВ И РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ. Цель: Оценить объем кровопотери. Условия: Наличие градуированной стеклянной емкости объемом 2 л. Измерение количества теряемой крови проводить только в резиновых перчатках с целью обеспечения личной инфекционной безопасности. Оснащение: большой лоток, градуированная стеклянная емкость, почкообразный лоток и резиновые перчатки. Техника выполнения манипуляции. После рождения плода под родильницу подставьте почкообразный лоток для сбора крови. После выделения последа кровь из лотка слейте в градуированную емкость. Под ягодицы родильницы подставьте этот же лоток. После осмотра родовых путей в зеркалах снова слейте кровь в градуированную емкость и под ягодицы роженицы подложите стерильный лоток для учета кровопотери в раннем послеродовом периоде. Перед переводом родильницы в послеродовое отделение так же измерьте объем кровопотери. Сделайте запись в истории родов о количестве теряемой крови, которая слагается из кровопотери: A. При отделении плаценты и выделении последа. Б. При осмотре родовых путей и возможном их зашивании. B. До момента перевода родильницы в послеродовое отделение. Примечание: Во время проведения туалета наружных половых органов, промежности и области ануса для осмотра родовых путей в зеркалах лоток нужно убрать, чтобы дез. растворы не смешались с кровью. Следует помнить, что допустимая кровопотеря составляет 0,5% от массы тела женщины. Свыше этого количества объем теряемой крови считается патологическим. КАЧЕСТВЕННАЯ РЕАКЦИЯ НА НАЛИЧИЕ БЕЛКА В МОЧЕ. Цель: исключить или подтвердить наличие белка в моче беременной женщины или роженицы. Студент должен знать: 1. Акушерскую патологию и соматические заболевания, при которых в моче может быть белок. Анатомию мочевыделительной и половой системы женщины Показания: Поступление беременной женщины в отделение патологии беременных с целью лечения акушерской или экстрагенитальной патологии. Обследование роженицы в приемном отделении родильного стационара при поступлении на роды. Проведение патронажа беременной женщины. Обследование на ФАПе беременной женщины при подозрении на наличие нефропатии или заболевания почек. Оснащение: почкообразный лоток, пипетка, сухая чистая пробирка и 20% раствор сульфосалициловой кислоты. Техника выполнения манипуляции. 1. Наденьте стерильные перчатки. 2. Обработайте уретру женщины стерильным ватным тампоном, смоченным фурацилином или риванолом. Вход во влагалище прикройте стерильным ватным тампоном. Попросите женщину помочиться в почкообразный лоток. Следует ее предупредить, что для исследования нужно собрать в лоток среднюю порцию мочи. В пробирку налейте из лотка 5 мл мочи и прибавьте 10 капель 20% раствора сульфосалициловой кислоты (на 1 мл 2 капли раствора). При наличии белка в моче выпадает осадок белого цвета или моча становится мутной. Примечание. Если в моче белок, то следует ее срочно отправить в лабораторию для исследования. ОПЕРАЦИЯ "РУЧНОЕ ОТДЕЛЕНИЕ ПЛАЦЕНТЫ И ВЫДЕЛЕНИЕ ПОСЛЕДА". Цель: Отделить плаценту при частично - плотном ее прикреплении. Отделить плаценту при полном плотном ее прикреплении по истечении 20 минут от момента внутривенного введения метилэргометрина. При кровопотере свыше допустимой и продолжающемся кровотечении выделить послед: При его ущемлении в нижнем маточном сегменте и шейке матки; При отрыве пуповины. Студент должен знать: Анатомию и физиологию половой системы женщины. Признаки отделения плаценты. Наружные методы выделения последа. Допустимую кровопотерю для роженицы в родах. Мероприятия по профилактике кровотечений в третьем периоде родов и в раннем послеродовом периоде. 6. Технику экстренной дезинфекции рук. Студент должен уметь: Определить положительные признаки отделения плаценты. Выделить послед наружными методами. Определить допустимую кровопотерю для роженицы в родах. Выполнить мероприятия по профилактике кровотечений в третьем периоде родов и в раннем послеродовом периоде в правильной последовательности. 5. Обработать руки экстренным методом. Показания: Маточные кровотечения из-за нарушений отделения плаценты и выделения последа. Задержка последа в полости матки свыше 20 минут при отсутствии маточного кровотечения. Задержка в полости матки частей плаценты. Условия для ситуации - роды на дому при участии бригады "скорой помощи". Запомните! При отсутствии врача фельдшер обязан выполнить эту операцию самостоятельно по жизненным показаниям со стороны женщины; Введение окситоцина внутривенно капельно (5 ед. развести в 400 мл физ. раствора), начиная с 10 капель в минуту для профилактики гипотонического кровотечения. Обезболивание роженицы: медленное внутривенное введение 2 мл 1% раствора промедола или 1 мл фентанила, 1 мл 1%раствора димедрола и 2 мл седуксена (вводить отдельно от других препаратов). Экстренная дезинфекция рук. Соблюдение правил личной инфекционной безопасности (использование защитного экрана или очков, маски и стерильных перчаток). Профилактическое введение солевого кровезаменителя. Туалет наружных половых органов. 7. Катетеризация мочевого пузыря. Оснащение: Стерильная пеленка и перчатки. Большой и почкообразный лотки. Дез. растворы: 70 гр. спирт, 0,5% раствор хлоргексидина или 1% йодонат. Мягкий мочевой катетер. Корнцанг. Стерильные ватные шарики. Мыло и стерильные салфетки. Техника выполнения операции. Произведите экстренную дезинфекцию рук. Наденьте стерильные перчатки. Обработайте половые органы, внутреннюю поверхность бедер, промежность и область ануса дез. раствором. Произведите катетеризацию мочевого пузыря. Положите стерильную пеленку в развернутом виде на переднюю брюшную стенку женщины. Левой рукой разведите половые губы. Во влагалище введите сложенную конусообразно правую руку. Положите левую руку на переднюю брюшную стенку. 9. Правую руку введите в полость матки, двигайтесь вдоль пуповины до места прикрепления к плаценте. По плодовой части плаценты дойдите до ее края. Вытяните пальцы правой руки и плотно прижмите их друг к другу. "Пилообразными" движениями произведите отслаивание плаценты до полного ее отделения от матки, при этом левой рукой оказывайте умеренное давление на отдел матки над плацентарной площадкой. После полного отделения плаценты, левой рукой потягивая за пуповину, удалите послед из матки, при этом правая рука должна направлять послед в нижний сегмент матки. Не выходя из матки, правой рукой тщательно проверьте все ее стенки, особенно область плацентарной площадки. При выведении правой руки из матки удалите сгустки крови. Если сократительная способность матки снижена, сделайте наружно-внутренний массаж матки на кулаке. После сокращения матки руку удалите. Использованные инструменты, пеленку, ватные шарики и перчатки положите в непромокаемый пакет для последующей дезинфекции. Для профилактики кровотечения положите "холод" на низ живота женщины. Подложите под ягодицы почкообразный стерильный лоток для учета кровопотери в раннем послеродовом периоде. Послед положите в другой непромокаемый пакет. 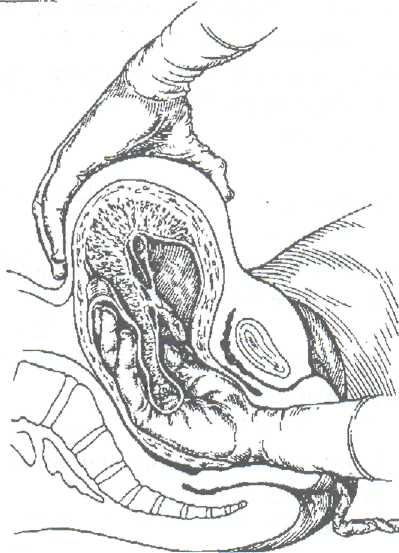 Осложнения операции: А. Ранние: Маточное кровотечение из-за остатков плацентарной ткани. Эмболия околоплодными водами. Гипотоническое кровотечение. Б. Поздние: Образование плацентарного полипа из оставшихся ворсинок хориона при неполном их удалении. Послеродовый эндометрит при нарушении асептики и антисептики во время операции и (или) наличии хронических ИППП. 3. Инфицирование мед. работника (сифилис, ВИЧ-инфекция, гепатиты) при нарушении техники личной инфекционной безопасности. В. Отдаленные: Эндометриоз. Пузырный занос. Хорионэпителиома. Хронический эндометрит. Маточная форма аменореи из-за синехий. 4. Осложнения при последующей беременности и родах. НАРУЖНО-ВНУТРЕННИЙ МАССАЖ МАТКИ НА КУЛАКЕ. Цель: повысить сократительную способность миометрия. Условия: Асептическая обработка рук до локтей. Обезболивание родильницы. Соблюдение правил личной инфекционной безопасности. Показания: кровотечения в раннем послеродовом периоде. Техника выполнения манипуляции. Не выходя из матки, правую руку сожмите в кулак и расположите его в полости матки тыльной поверхностью фалангов вверх. Левой рукой над сжатым кулаком правой руки произведите наружный массаж матки в течение 10 секунд, не более. После сокращения матки выведите из влагалища правую руку. НАРУЖНО-ВНУТРЕННИЙ МАССАЖ МАТКИ НА КУЛАКЕ. Цель: повысить сократительную способность миометрия. Условия: Асептическая обработка рук до локтей. Обезболивание родильницы. Соблюдение правил личной инфекционной безопасности. Показания: 1. Кровотечения в раннем послеродовом периоде. 2. Техника выполнения манипуляции. 3. Не выходя из матки, правую руку сожмите в кулак и расположите его в полости матки тыльной поверхностью фалангов вверх. 4. Левой рукой над сжатым кулаком правой руки произведите наружный массаж матки в течение 10 секунд, не более. 5. После сокращения матки выведите из влагалища правую руку. ОПЕРАЦИЯ «РУЧНОЕ ОБСЛЕДОВАНИЕ ПОЛОСТИ МАТКИ». Цели: 1. Удалить имеющиеся оболочки, остатки плацентарной ткани и сгустки крови. 2. Диагностировать разрыв матки. 3. Усилить сократительную способность миометрия матки. Показания: Гипотоническое кровотечение. Дефект плаценты или сомнение в ее целости. Подозрение на разрыв матки. Естественное родоразрешение с рубцом на матке. Контроль состояния матки после оперативных вмешательств(акушерские щипцы, плодоразрушающие операции, поворот плода на ножку, извлечение плода за тазовый конец). Условия и оснащения этой операции не отличаются от операции «Ручное отделение плаценты и выделения последа». Техника выполнения манипуляции.1.Обработайте наружные половые органы, внутреннюю поверхность бедер, промежности и область ануса дез. раствором. 2. Наденьте стерильные перчатки. Произведите катетеризацию мочевого пузыря мягким катетером. На живот женщины положите стерильную пеленку в развернутом виде. Левой рукой разведите половые губы. Правую руку, сложите в виде конуса и введите во влагалище, а затем в полость матки. Левую руку положите на переднюю брюшную стенку, в область расположения матки. 8. Правой рукой проведите обследование стенок матки в следующей последовательности: левая сторона, дно, правая сторона, передняя часть и задняя. Особенно внимательно исследуйте углы матки и область плацентарной площадки. 9. При обнаружении частей плаценты, оболочек и сгустков крови удалите их рукой и направьте к входу во влагалище. Не вынимая руки из матки, сделайте наружно-внутренний массаж матки на кулаке для ее лучшего сокращения. Вынимая руку, удалите из матки и влагалища сгустки крови, а также возможные части плаценты и оболочки. На надлобковую область положите пузырь со льдом. Под ягодицы подложите почкообразный стерильный лоток для сбора и учета кровопотери в раннем послеродовом периоде. Осложнения операции: см. операцию «Ручное отделение плаценты и выделение последа». Запомните! При массивном маточном кровотечении по жизненным показаниям фельдшер обязан произвести операции: «Ручное отделение плаценты и выделение последа» и «Ручное обследование полости матки» в любых экстренных ситуациях, даже если нет лекарственных препаратов для обезболивания и дезинфекции рук. РУЧНОЕ ПОСОБИЕ ПО МЕТОДУ ЦОВЬЯНОВА ПРИ ЧИСТО ЯГОДИЧНОМ ПРЕДЛЕЖАНИИ ПЛОДА.Цель: Удержать ножки в течение периода изгнания вытянутыми и прижатыми к туловищу плода, что способствует сохранению физиологического членорасположения плода в матке (профилактика запрокидывания ручек) |
