Метотрексат methotrexate 0,0025 по 1 т через 12 часов 1 раз неделю при ра
 Скачать 7.74 Mb. Скачать 7.74 Mb.
|
КАРДИОГЕННЫЙ ШОК развивается в результате внезапного снижения сердечного выброса. Как правило, шок возникает при обширном инфаркте миокарда на фоне многососудистого поражения венечных артерий. Кардиогенный шок развивается при вовлечении более 40% массы миокардаФакторы риска: пожилой возраст, снижение фракции выброса левого желудочка ниже нормы (по данным ЭхоКГ), большие размеры инфаркта миокарда.Патогенез: • Активация симпатической нервной системы вследствие падения сердечного выброса и снижения АД, приводящая к учащению ритма сердца и усилению сократительной деятельности миокарда, что увеличивает потребность сердца в кислороде.• Задержка жидкости из-за снижения почечного кровотока и увеличение объёма циркулирующей крови (ОЦК), что усиливает преднагрузку на сердце, способствует отёку лёгких и гипоксемии.• Увеличение периферического сосудистого сопротивления из-за вазоконстрикции, приводящее к увеличению постнагрузки на сердце и увеличению потребности миокарда в кислороде.• Нарушение диастолического расслабления левого желудочка миокарда из-за нарушения его наполнения и снижения податливости, что вызывает увеличение давления в левом предсердии и способствует усилению застоя крови в лёгких.• Метаболический ацидоз вследствие длительной гипоперфузии органов и тканей. С учетом особенностей возникновения, клиники и характера течения, эффективности лечения выделяют 4 формы кардиогенного шока: 1) рефлекторный. 2) аритмический. 3) истинный. 4) ареактивный Также выделяют степени тяжести кардиогенного шока: 1 степень - легкая. Длительность до 5 часов, АД 90/50 - 60/40 мм рт. ст., симптомы сердечной недостаточности выражены нерезко. Наблюдается быстрая (через 30 - 60 минут) и устойчивая реакция на медикаментозную терапию. 2 степень - средней тяжести. Длительность 5 - 8 часов, снижение АД до 80/50 - 40/20 мм рт. ст. Периферические симптомы шока (бледные холодные покровы, цианоз, холодный пот) резко выражены. Признаки острой сердечной недостаточности также выражены - мягкий частый нитевидный пульс, отдышка, олигурия. Ответ на введение вазопрессоров очень медленный и неустойчивый. 3 степень - крайне тяжелая. Длительность боле 8 часов, тяжесть состояния неуклонно прогрессирует. Резкое снижение АД, пульсовое давление мене 15 мм. У 70% таких больных острая сердечная недостаточность завершается бурным альвеолярным отёком легких. При этом отмечаются кратковременная и неусточивая реакция на вазопрессоры или полное её отсутствие (ареактивное течение) 1) В основе патогенеза рефлекторной формы кардиогенного шока лежит болевой раздражитель. Выраженный болевой синдром сопровождается выбросом катехоламинов, в результате чего развивается спазм артериол и нарушается энергетический обмен в миокарде. Последующее замедление кровотока и другие реологические расстройства приводят к нарушению микроциркуляции с депонированием крови на периферии. Уменьшение объема циркулирующей крови (гиповолемия) способствует снижению сердечного выброса, что является ведущим механизмом кардиогенного шока. Клинические проявления, такие как бледность, холодный пот, цианоз, слабо выражены(4). 2) Аритмическая форма шока обусловлена резким падением минутного объема (т.е. объема крови, выбрасываемого сердцем за минуту) вследствие тахи- или брадиаритмии. Прогноз при этой форме шока более благоприятен, так как для его купирования имеется широкий набор эффективных средств - как медикаментозных, так и немедикаментозных (электроимпульсная терапия). Клиника. Характерно снижение АД: систолическое давление не выше 90 мм рт. ст. Важным диагностическим критерием является величина пульсового давления (разность между систолическим и диагностическим давлением): для шока характерно пульсовое давление ниже 25 - 20 мм рт. ст. Появляются периферические признаки шока - бледные, местами цианотичные кожные покровы, похолодание конечностей, холодный пот: наблюдается олигурия или анурия. Отмечается нарушение сознания, заторможенность как проявления гипоксии мозга. Именно совокупность перечисленных клинических критериев, сопровождаются сдвигом кислотно-щелочного равновесия в сторону ацидоза, позволяет поставить диагноз кардиогенного шока (4). 3) Истинный кардиогенный шок возникает в связи с нарушением сократительной функции миокарда в результате уменьшения массы функционирующего миокарда левого желудочка при поражении его инфарктом. Имеется прямая связь между величиной очага поражения и тяжестью кардиогенного шока: тяжелый кардиогенный шок является, как правило, следствием обширного инфаркта миокарда. При площади некроза более 50% миокарда левого желудочка никакие медикаментозные средства эффекта не оказывают. Однако тяжелый кардиогенный шок может быть следствием необширного и даже мелкоочагового инфаркта миокарда. Дело в том, что для выброса из желудочка необходимого объема крови миокард во время систолы должен сократиться единым пластом. При инфаркте отдельные зоны миокарда сокращаются несодружественно - развивается асинергия. Различают такие компоненты асинергии, как акинезию - наличие в миокарде несокращающихся волокон (крайняя степень акинезии - асистолия миокарда); дискинезию - выпячивание пораженного участка миокарда при систоле, что является началом будущей аневризме сердца; асинхронию - разновременное сокращение отдельных участков сердечной мышцы. При любом варианте нарушения сократительной функции миокарда происходит снижение сердечного выброса, причем процесс этот самоусиливающийся, потому что остаточный объём крови, накапливающийся в камерах сердца, вызывает перерастяжение их стенок и ухудшение питания миокарда. Истинный кардиогенный шок протекает тяжелей рефлекторного, летальность при нем даже в специализированных стационарах достигает 80% . Клиника: бледность с землистым оттенком, холодный пот, акроцианоз возбуждение или заторможенность, спутанность или отсутствие сознания. Преобладают явления обще мозговой и очаговой симптоматики. 4) Ареактивный кардиогенный шок - самая тяжелая форма щока со сложным патогенезом, с большим трудом поддающаяся лечебным воздействиям. Уменьшение сердечного выброса, выраженные нарушения микроциркуляции в сочетании с реологическими и биохимическими нарушениями приводит к кислородному голоданию органов и тканей, нарушению обмена веществ в них с накоплением недоокисленных продуктов - ацидозом. Гипоксия и ацидоз в свою очередь способствуют прогрессированию сердечной слабости. Создавшиеся порочный круг является решающим фактором развития ареактивного кардиогенного шока, при котором даже энергичные терапевтические мероприятия обычно не эффективны. Летальность увеличивается прямо пропорционально длительности шока. Ареактивная форма шока протекает с катастрофическим нарастанием периферических признаков, резким падением артериального давления, пульсовое давление менее 15 мм, быстро прогрессирует сердечная недостаточность. Также выделяют степени тяжести кардиогенного шока: 1 степень - легкая. Длительность до 5 часов, АД 90/50 - 60/40 мм рт. ст., симптомы сердечной недостаточности выражены нерезко. Наблюдается быстрая (через 30 - 60 минут) и устойчивая реакция на медикаментозную терапию. 2 степень - средней тяжести. Длительность 5 - 8 часов, снижение АД до 80/50 - 40/20 мм рт. ст. Периферические симптомы шока (бледные холодные покровы, цианоз, холодный пот) резко выражены. Признаки острой сердечной недостаточности также выражены - мягкий частый нитевидный пульс, отдышка, олигурия. Ответ на введение вазопрессоров очень медленный и неустойчивый. 3 степень - крайне тяжелая. Длительность боле 8 часов, тяжесть состояния неуклонно прогрессирует. Резкое снижение АД, пульсовое давление мене 15 мм. У 70% таких больных острая сердечная недостаточность завершается бурным альвеолярным отёком легких. При этом отмечаются кратковременная и неусточивая реакция на вазопрессоры или полное её отсутствие (ареактивное течение) Клинические проявления: триада признаков. 1. Артериальная гипотензия: систолическое АД менее 90 мм рт.ст. или на 30 мм рт.ст. ниже обычного уровня в течение 30 мин и более. Сердечный индекс менее 1,8-2 л/мин/м2. 2. Нарушение периферической перфузии: поражение почек - олигурия, кожи - бледность, повышенная влажность, центральной нервной системы (ЦНС) - психические нарушения. 3. Отёк лёгких. При обследовании больного обнаруживают холодные конечности, нарушение сознания, артериальную гипотензию (среднее АД ниже 50-60 мм рт.ст.), тахикардию, глухие тоны сердца, олигурию (менее 20 мл/мин). При аускультации лёгких могут быть выявлены влажные хрипы. Специальные методы исследования: • Увеличение давления наполнения левого желудочка (давления заклинивания лёгочных капилляров) более 18 мм рт.ст. • Артериовенозная разница по кислороду более 5,5 мл%. Диагностика. С практической точки зрения необходимо исключить другие причины артериальной гипотензии: гиповолемию, вазовагальные реакции, электролитные нарушения (например, гипонатриемию), побочные эффекты лекарств, аритмии (например, пароксизмальные наджелудочковые и желудочковые тахикардии). Лечение. Кардиогенный шок считают неотложным состоянием, поэтому необходимо экстренное проведение лечебных мероприятий.Основная цель проводимой терапии - повышение АД.• ЛС. С их помощью АД следует повышать до 90 мм рт.ст. и выше. • Добутамин (селективный β1-адреномиметик с положительным инотропным эффектом и минимальным положительным хронотропным эффектом, т.е. эффект увеличения ЧСС выражен незначительно) в дозе 2,5-10 мкг/(кгχмин).• Допамин (обладает более выраженным положительным хронотропным эффектом, т.е. может увеличить ЧСС и соответственно потребность миокарда в кислороде, несколько усугубив тем самым ишемию миокарда) в дозе 2-10 мкг/(кгχмин) с постепенным увеличением дозы каждые 2-5 мин до 20-50 мкг/(кгχмин).• Норадреналина гидротартрат в дозе 2-4 мкг/мин (до 15 мкг/мин), хотя он наряду с усилением сократимости миокарда в значительной степени увеличивает периферическое сосудистое сопротивление, что также может усугубить ишемию миокарда. • Внутриаортальная баллонная контрпульсация. При неэффективности лекарственного лечения. Суть: в уменьшении работы левого желудочка по преодолению сопротивления выбросу крови в аорту. Данный эффект достигается с помощью насоса, подключённого к бедренным или подвздошным артериям и снижающего давление в аорте в начале систолы или пресистолы. В фазу диастолы эвакуированная кровь нагнетается обратно в артериальную систему, что улучшает центральную гемодинамику и увеличивает коронарный кровоток.• Чрескожная транслюминальная коронарная ангиопластика. Восстановление проходимости венечных артерий с её помощью в первые 4-8 ч от начала инфаркта не только сохраняет миокард, но и прерывает порочный круг патогенетических механизмов кардиогенного шока. При кардиогенном шоке рекомендуется постоянный контроль АД, ЧСС, диуреза (постоянный мочевой катетер), давления заклинивания лёгочных капилляров (баллонный катетер в лёгочной артерии), а также контроль сердечного выброса с помощью ЭхоКГ или методом радионуклидной ангиографии. 80. Гипертонический криз, классификация, дифференциальная диагностика, неотложная терапия. Гипертонический криз - внезапное повышение систолического и/или диастолического АД, сопровождающееся признаками ухудшения мозгового, кардиального или почечного кровообращения, а также выраженной вегетативной симптоматикой. Гипертонический криз, как правило, развивается у нелечёных больных, при резком прекращении приёма антигипертензивных средств, но может быть первым проявлением гипертонической болезни или симптоматической АГ. Классификация: Неосложненный: Гипертонический криз первого типа развивается быстро и характеризуется резкой головной болью, иногда головокружением, появлением «тумана» перед глазами, общим беспокойством, чувством жара, дрожью, сердцебиением, колющей болью в области сердца. Систолическое артериальное давление повышается на (80— 100 мм рт. ст.), диастолическое — на (30—50 мм рт. ст.). Скорость кровотока возрастает, пульс учащается. В моче после криза появляется небольшое количество белка или увеличивается его содержание, в осадке эритроциты, иногда гиалиновые цилиндры. Криз этого типа обычно продолжается до 2—3 ч и сравнительно быстро купируется. Гипертонический криз второго типа развивается медленнее, при недостаточно эффективном лечении длится до нескольких дней. Характерны резчайшая головная боль, вялость, тошнота, рвота, ухудшение зрения и слуха. Пульс нередко замедлен, артериальное давление очень высокое, особенно диастолическое (140—160 мм рт. ст., иногда выше). Скорость кровотока существенно не изменяется. После криза с мочой выделяется сравнительно' много белка, эритроцитов, цилиндров. Осложненный (тяжелый) гипертонический криз характеризуется резким повышением артериального давления, острой коронарной недостаточностью, сердечной астмой, отеком легких либо острым нарушением мозгового кровообращения, отеком мозга. Кроме того, отмечаются застойные соски зрительных нервов, временами слепота, афазия, глухота, резкое повышение давления спинномозговой жидкости с симптомами раздражения мозговых оболочек. На этом фоне возможна потеря сознания, которой иногда предшествуют приступы судорог. Развитие синдрома связано с острым отеком мозга вследствие нарушения проницаемости сосудистых стенок, по-видимому, в результате ишемии мозга во время резкого повышения артериального давления. При изучении гемодинамических показателей с помощью интегральной реографии у больных с гипертоническими кризами по особенностям изменений гемодинамики мы выделили три типа неосложненных кризов: 1.Гиперкинетический тип, характеризующийся увеличением сердечного выброса (ударного и минутного объемов) при нормальном или пониженном общем периферическом сопротивлении (развивается преимущественно на ранних стадиях (I—IIА) гипертонической болезни и по клиническому течению чаще соответствует кризу первого порядка, по классификации).2.Гипокинетический тип, характеризующийся чрезмерным повышением общего периферического сопротивления, снижением ударного и минутного выброса (развивается преимущественно у больных гипертонической болезнью IIБ и III стадий и по клиническим проявлениям чаше соответствует гипертоническому кризу второго типа). 3.Эукинетический тип, при котором сердечный выброс существенно не изменяется, а общее периферическое сопротивление повышается умеренно (развивается чаще на фоне значительно повышенного исходного артериального давления). Характеристики гипертонических кризов по типам: Гиперкинетический тип криза развивается быстро, на фоне хорошего или удовлетворительного общего самочувствия, без каких-либс предвестников. Появляется резкая головная боль, нередко пульсирую щего характера, иногда мелькание мушек перед глазами. Может быть тошнота, изредка рвота. В период криза больные возбуждены, ощущают чувство жара и дрожь во всем теле. На коже лица, шеи, а иногда и груди нередко появляются красные пятна. Кожа влажная на ощупь. У некоторых больных возникают боль в сердце и усиленное сердцебиение. Пульс учащен. Повышено артериальное давление, преимущественно систолическое (до 200—220 мм рт. ст.); диастолическое давление повышается умеренно (на 30—40 мм рт. ст.). Пульсовое давление увеличивается. Нередко криз заканчивается обильным мочеиспусканием. В моче существенных изменений нет, иногда незначительней преходящая протеинурия, эритроциты. Скорость кровотока возрастает. Особо следует обратить внимание на нарушения гемодинамики. Сердечный выброс повышен, общее периферическое сопротивление несколько понижено или нормальное.Криз характеризуется быстрым и непродолжительным течением (до нескольких часов), развивается не только при гипертонической болезни, но и при некоторых формах симптоматических гипертензий. Осложнения бывают редко. Гипокинетический тип криза характеризуется более постепенным развитием клинических симптомов. Характерны нарастающая головная боль, рвота, вялость, сонливость. Ухудшаются зрение и слух. Пульс чаще нормальный или замедлен. Резко повышается артериальное давление, особенно диастолическое (до 140—160 мм рт. ст.). Уменьшается пульсовое давление. После криза с мочой выделяются белок, эритроциты, цилиндры; если их обнаруживали и до криза, то выведение их увеличивается. Скорость кровотока существенно не изменяется. Изменения гемодинамики характеризуются снижением сердечного выброса и резким повышением общего периферического сопротивления. Эукинетический тип криза. Клинические признаки развиваются быстро, на фоне повышенного исходного артериального давления, и характеризуются чаще всего церебральными расстройствами: общим двигательным расстройством, резчайшей головной болью, тошнотой и рвотой. Значительно увеличено как систолическое, так и диастолическое давление. Повышена концентрация адреналина в крови, как правило, при нормальном содержании норадреналина, а также активность калликреинкининовой системы. Отмечается умеренное повышение общего периферического сопротивления при нормальных величинах сердечного выброса. ДИАГНОСТИКА При обследовании больного следует выявлять признаки поражения органов-мишеней.• Изменения глазного дна (сужение артериол, кровоизлияния, экссудаты, отёк соска зрительного нерва).• Нарушения функции левого желудочка (тахикардия, "ритм галопа", отёк лёгких, расширение вен шеи).• Нарушения мозгового кровообращения (неврологические признаки). В клинических условиях, кроме измерения АД, необходимо назначить следующие исследования: • Рентгенографию грудной клетки.• ЭКГ.• Исследование глазного дна.• Общий анализ крови и мочи. При возможности рекомендуют провести мониторинг АД (лучше внутриартериальное). Лечение. Виды гипертонического криза. Состояния при которых необходимо снизить АД в течении 1 часа: расслоение аорты, ОСН, ИМ, нестаб стенокардия, энцефалопатия, эклампсия. Состояния при которых можно снижать АД в течении нескольких часов(12-24ч): Сист АД 240 мм.рт.ст. или диастол АД 130 мм.рт.ст., злокачественная АД без осложнений, выраженный синдром отмены антигипертензивных средств. Существуют некоторые особенности снижения АД при различных состояниях. Так, при нарушении мозгового кровообращения среднее АД должно быть снижено не более чем на 20-25% от исходного уровня или диастолическое АД не должно быть ниже 105-110 мм рт.ст. Данный уровень АД рекомендуют сохранять в течение нескольких дней с момента его повышения. Следует помнить, что у пожилых людей даже небольшие дозы антигипертензивных средств при приёме внутрь могут значительно снизить АД и привести к артериальной гипотензии. 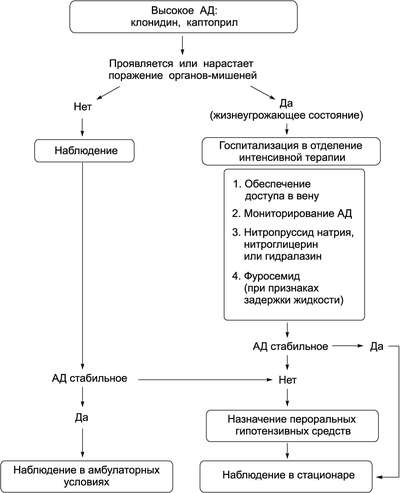 |
