Министерство здравоохранения республики
 Скачать 1.98 Mb. Скачать 1.98 Mb.
|
|
5.3 Эритремия. Эпидемиология этиология, патогенез, клиника, диагностика, лечение Эритремия - хронический лейкоз с перерождением на уровне клетки-предшественницы миелопоэза с характерной для опухоли неограниченной пролиферацией этой клетки, сохраняющей способность дифференцироваться по 4 росткам, преимущественно по красному. На определенных этапах заболевания, а иногда и с самого начала, к пролиферации клеток в костном мозге присоединяется миелоидная метаплазия в селезенке. Эпидемиология эритремии (полицитемии) По разным исследованиям средний возраст заболевших колеблется от 60 лет до 70-79 лет. Молодые люди болеют реже, но болезнь у них протекает тяжелее. Мужчины болеют несколько чаще, чем женщины, соотношение приблизительно 1,5:1,0, среди больных молодого и среднего возраста преобладают женщины. Распространенность составляет 29:100000. Установлена семейная предрасположенность к этому заболеванию, что говорит генетической предрасположенности к ней. Среди хронических миелопролиферативных заболеваний эритремия встречается чаще всего.. Этиология и патогенез эритремии (полицитемии) В последнее время на основе эпидемиологических наблюдений выдвигаются предположения о связи болезни с трансформацией стволовых клеток. Наблюдается мутация тирозинкиназы JAK 2 (Янус киназы), где в позиции 617 валин заменён фенилаланином. Однако, эта мутация встречается и при других гематологических заболеваниях, но при полицитемии наиболее часто. Клиника эритремии (полицитемии) В клинической картине эритремии наблюдается три стадии: В I стадии, продолжительность которой составляет 5 лет и более, наблюдаются умеренная плетора, селезенка не пальпируется. В крови на этой стадии преобладает умеренный эритроцитоз. В костном мозге картина панмиелоза. Во IIa стадии (эритремической) выражены плетора, спленомегалия, гепатомегалия, тромбозы, геморрагические осложнения. В периферической крови наблюдается эритремия, тромбоцитоз, нейтрофилез со сдвигом формулы влево. В костном мозге - тотальная трехростковая гиперплазия с выраженным мегакариоцитом. Во IIb стадии к вышеперечисленным признакам присоединяется миеломная метаплазия селезенки. III стадия - анемическая. В костном мозге выражен миелофиброз, миелопоэз может быть сохранен или угнетен, возможен переход в острый лейкоз или хронический миелолейкоз. Общие жалобы, характерные для эритремии Ухудшение кровообращения в органах ведёт к жалобам больных на усталость, головную боль, головокружение, шум в ушах, приливы крови к голове, утомляемость, одышку, мелькание мушек в глазах, нарушение зрения. Артериальное давление повышено, что является компенсаторной реакцией сосудистого русла на увеличение вязкости крови. Часто развиваются сердечная недостаточность, миокардиосклероз. В связи с гиперпродукцией эритроцитов для данного заболевания характерен синдром плеторы - покраснение кожных покровов, мучительный кожный зуд после умывания, мытья, плавания, эритромелалгии, некрозы пальцев, тромбозы артерий нижних и верхних конечностей. Больные склонны к развитию тромбофлебитов, инсультов, инфаркта миокарда, артериальной гипертонии. В клинических проявлениях болезни преобладают проявления плеторы и осложнения, связанные с тромбозом сосудов. Основные проявления болезни следующие: Расширение кожных вен и изменения цвета кожи. На коже пациента, особенно в области шеи, хорошо видны проступающие, расширенные набухшие вены. При полицитемии кожа имеет красно-вишневый цвет, особенно выраженный на открытых частях тела (лице, шее, кистях рук). Язык и губы синевато-красного цвета, глаза как бы налиты кровью (конъюнктива глаз гиперемирована), изменен цвет мягкого нёба при сохранении обычной окраски твердого нёба (симптом Купермана). Своеобразный оттенок кожи и слизистых оболочек возникает вследствие переполнения поверхностных сосудов кровью и замедления её движения. В результате этого большая часть гемоглобина успевает перейти в восстановленную форму. Кожный зуд. Зуд кожи наблюдается у 40 % пациентов. Это является специфическим диагностическим признаком для болезни Вакеза. Этот зуд усиливается после купания в теплой воде, что связано с высвобождением гистамина, серотонина и простагландина. Эритромелалгии - кратковременные нестерпимые жгучие боли в кончиках пальцев рук и ног, сопровождающиеся покраснением кожи и появлением багровых цианозных пятен. Появление болей объясняется повышенным количеством тромбоцитов и возникновением в капиллярах микротромбов. Хороший эффект при эритромелалгии отмечается от приёма аспирина Спленомегалия - частый симптом эритремии, увеличение селезенки достигает разной степени, но может быть увеличена и печень. Это обусловлено чрезмерным кровенаполнением и участием гепато-лиенальной системы в миелопролиферативном процессе. Развитие язв в двенадцатиперстной кишке и желудке. В 10-15 % случаев развивается язва двенадцатиперстной кишки, реже желудка, это связано с тромбозами мелких сосудов и трофическими нарушениями в слизистой оболочке и снижением её устойчивости к Helicobacter pylori . Возникновение тромбов в сосудах. У больных полицитемией отмечается склонность к образованию тромбов.Раньше тромбоз сосудов и эмболия были главными причинами смерти при полицитемии. Это приводит к нарушению кровообращения в венах нижних конечностей, мозговых, коронарных, селезеночных сосудах. Склонность к тромбозам объясняется повышенной вязкостью крови, тромбоцитозом и изменением сосудистой стенки. Наличие кровотечений. Наряду с повышенной свёртываемостью крови и тромбообразованием при полицитемии наблюдаются кровотечения из десен, из расширенных вен пищевода Упорные суставные боли и повышение уровня мочевой кислоты. Многие больные (в 20 %) жалуются на упорные боли в суставах подагрической природы, так как отмечается увеличение уровня мочевой кислоты Боли в ногах. Многие больные жалуются на упорные боли в ногах, причиной которых является облитерирующий эндартериит, сопутствующий эритремии, и эритромелалгия. Болезненность плоских костей. При поколачивании плоских костей и давление на них они болезненны, что часто наблюдается при гиперплазии костного мозга. Диагностика эритремии (полицитемии) Лабораторные показатели при истинной полицитемии Большое значение при постановке диагноза истинной полицитемии имеет оценка клинических, гематологических и биохимических показателей болезни. Характерный внешний вид больного (специфической окраски кожи и слизистых оболочек). Увеличение селезенки, печени, склонность к тромбозам. Изменение показателей крови: гематокрита, количества эритроцитов, лейкоцитов, тромбоцитов. Увеличение массы циркулирующей крови, повышение её вязкости, низкая СОЭ, увеличение содержания щелочной фосфатазы, лейкоцитов, сывороточного витамина В12.Необходимо исключить заболевания, где есть гипоксия и неадекватное лечение витамином В 12. Для уточнения диагноза необходимо проведение трепанобиопсия и гистологическое исследование костного мозга. В периферической крови: количество эритроцитов увеличено и обычно составляет 6.10¹²/л-8.10¹²/л в 1 л и более. Гемоглобин повышается до 180-220 г/л, цветовой показатель меньше единицы (0,7-0,6). Общий объем циркулирующей крови значительно увеличен в 1,5-2,5 раза, в основном за счет увеличения количества эритроцитов. Показатели гематокрита (соотношение эритроцитов и плазмы) резко меняются за счет повышения эритроцитов и достигает значения 65% и более. Заподозрить эритремию можно у мужчин при наличии Эр.> 5,7.1012/л, Нв>177 г/л, Ht 52%, у женщин Эр.>5,2.1012/л, Нв>172 г/л, Ht 48-40%. Число ретикулоцитов в крови повышено до 15-20 промилле, что свидетельствует об усиленной регенерации эритроцитов. Отмечается полихромазия эритроцитов, в мазке можно обнаружить отдельные эритробласты. Отсутствие вторичных эритроцитозов Наличие генетических аномалий в клетках костного мозга, кроме наличия хромосомной транслокации Филадельфийской хромосомы или с перестроенным геном BCR ABL Образование колоний эритроидными клетками in vivo Увеличено количество лейкоцитов в 1,5-2 раза до 10,0.109/л-12,0.109/л в литре крови (при отсутствии температурной реакции, инфекций и интоксикаций). У некоторых больных лейкоцитоз достигает более высоких цифр. Увеличение происходит за счет нейтрофилов, содержание которых достигает 70-85%. Наблюдается палочкоядерный, реже миелоцитарный сдвиг. Увеличивается количество эозинофилов, реже и базофилов. Число тромбоцитов увеличено до 400,0.109/л-600,0.109/л в литре крови, а иногда и больше. Вязкость крови значительно повышена. СОЭ замедлена (1-2 мм за час). Увеличивается уровень мочевой кислоты Увеличение содержания щелочной фосфатазы нейтрофильных гранулоцитов более 100 ед. (при отсутствии инфекций). Уровень сывороточного витамина В12 больше 2200 нг Низкий уровень эритропоэтина В миелограмме: пункция костного мозга и гистологическое исследование пунктата, полученного с помощью трепанобиопсии, показывают увеличение мегакариоцитов. 109/л 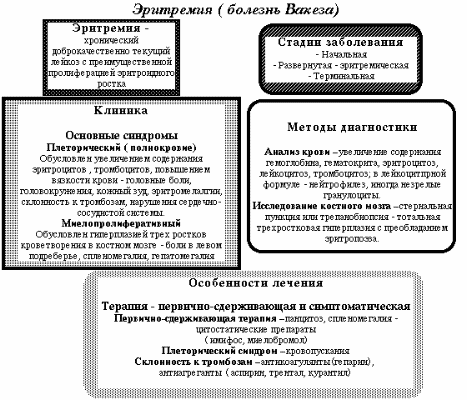 Диагностические критерии истинной полицитемии (Группа по изучению истинной полицитемии, США) Категория А: 1. Увеличение массы циркулирующих эритроцитов у мужчин>36 мл/кг, у женщин>32 мл/кг 2. Нормальное насыщение артериальной крови кислородом (> 92%) 3. Увеличение селезенки. Категория Б: 1. Количество лейкоцитов в периферической крови>12.109/л (при отсутствии температурной реакции, инфекций, интоксикаций) 2. Количество тромбоцитов в периферической крови>400.109/л 3. Активность щелочной фосфотазы нейтрофилов>100 ед. (при отсутствии температурной реакции, инфекций, интоксикаций) 4. Содержание витамина В12 в крови>900 пг/мл, В12-связывающая способность сыворотки крови>2200 пг/мл Диагноз истинной полицитемии устанавливают, если имеются все 3 признака категории А или 2 признака категории А и 1 из признаков категории Б. Дифференциальная диагностика проводится со вторичными (абсолютными и относительными) эритроцитозами. Лечение эритремии (полицитемии) 1. кровопускания, 2. цитостатики–миелосан 4-6 мг в сутки, гидроксимочевина (гидреа) 20-40 мг на кг массы тела, 3. антиагреганты (аспирин в дозе 1 г. в сутки), антикоагулянты (гепарин 20000 ед. в сутки), 4. антигистаминные препараты применяются местно при кожном зуде, 5. свежезамороженная плазма применяется при развитии геморрагического синдрома, 6. в анемической стадии в последнее время применяют спленэктомию. В основе лечения эритремии лежат уменьшение вязкости крови и борьба с осложнениями - тромбообразованием и кровотечениями. Вязкость крови, напрямую связана с количеством эритроцитов, поэтому кровопускание и химиотерапия (циторедуктивная терапия), уменьшающие массу эритроцитов, нашли применение при лечении истинной полицитемии. Кровопускание остаётся ведущим методом лечения эритремии. Дополнительно применяют средства симптоматического действия. Лечение больного и его наблюдение должно осуществляться гематологом. Кровопускание. Флеботомия - ведущий метод лечения. Кровопускание уменьшает объём крови и нормализует гематокрит. Кровопускание проводят при плеторе и гематокрите выше 55 %. Необходимо поддерживать уровень гематокрита ниже 45 %. Удаляют 300-500 мл крови с промежутками в 2-4 дня до ликвидации плеторического синдрома. Уровень гемоглобина доводят до 140-150 г/л. Перед кровопусканием с целью улучшения реологических свойств крови и микроциркуляции показано внутривенное введение 400 мл реополиглюкин а и 5000 ЕД гепарин а. Кровопускание уменьшает зуд кожи. Противопоказанием к кровопусканию является увеличение тромбоцитов более 800000. Кровопускание часто сочетается с другими методами лечения. Эритроцитоферез. Циторедуктивная терапия. У лиц с высоким риском тромбозов совместно с кровопусканием или в случае не эффективности поддержания гематокрита только кровопусканием проводят циторедуктивную терапию. Для подавления пролиферации тромбоцитов и эритроцитов применяют препараты из разных фармакологических групп: антиметаболитов, алкилирующих и биологических веществ. Каждый препарат имеет свои особенности применения и противопоказания. Назначают имифос, миелосан (бусульфан, милеран), миелобромол, хлорамбуцил (лейкеран). В последние годы применяют гидроксимочевину (гидреа, литалир, сиреа), пипоброман (верците, амедел). Применение гидроксимочевины показано лицам старших возрастных групп. Из биологических веществ применяют рекомбинантный интерферон α-2b (интрон), который подавляет миелопролиферацию. При применении интерферона в большей степени снижается уровень тромбоцитов. Интерферон предотвращает развитие тромбогеморрагических осложнений, уменьшает кожный зуд. В последние годы сужается применение радиоактивного фосфора (32P). Лечение эритремии радиоактивным фосфором впервые применено Джоном Лоуренсом в 1936 году. Он угнетает миелопоэ, в том числе эритропоэз. Применение радиоактивного фосфора связано с большим риском развития лейкемии. Для уменьшения количества тромбоцитов применяют анагрелид в дозе 0,5-3 мг в день. Иматиниб (Imatinib) при истинной полиции не вышло ещё за стадию исследований. Наиболее часто применяемые схемы лечения Схемы лечения подбираются гематологом индивидуально для каждого больного. Примеры ряда схем: флеботомия совместно с гидрооксимочивиной интерферон совместно с низкими дозами аспирина флеботомия совместно гидрооксимочивиной и низкими дозами аспирина флеботомия совместно с интерфероном и низкими дозами аспирина Лечение осложнений полицитемии Для профилактики тромбирования и эмболий применяют дезагрегационную терапию: ацетилсалициловая кислота в дозе (от 50 до 100 мг на день), дипиридамол, тиклопедина гидрохлорид, трентал. Одновременно назначают гепарин или фраксипарин. Применение пиявок малоэффективно. Для уменьшения зуда кожи нашли применения антигистаминные препараты-блокаторы антигистаминных систем H1 систем (зиртек) и параксетин (паксил). При дефиците железа применяют: андрогенные препараты: винобанин (Winobanin (Danazol®) эритропоэтин талидомид (отдельно или совместно с кортикостероидными гормонами) леналидомид (ревлимид) в комбинации с кортикостероидными гормонами При развитии аутоиммунной гемолитической анемии показано применение кортикостероидных гормонов. Для снижения уровня мочевой кислоты аллопуринол, интерферон α. Пересадка костного мозга при полицитемии применяется редко, так как пересадка костного мозга сама по себе может привести к неблагоприятным исходам. При цитопении, анемических и гемолитических кризах показаны кортикостероидные гормоны (преднизолон), анаболические гормоны, витамины группы В. Спленэктомия возможна только в случае выраженного гиперспленизма. При предположении развития острого лейкоза операция противопоказана. Осложнения эритремии (полицитемии) Осложнения болезни возникают из-за тромбозов и эмболий артериальных и венозных сосудов головного мозга, селезенки, печени, нижних конечностей, реже в других областей тела. Развиваются инфаркт селезенки, ишемический инсульт, инфаркт сердца, цирроз печени, тромбоз глубоких вен бедра. Наряду с тромбозами отмечаются кровотечения, эрозии и язвы желудка и двенадцатиперстной кишки, анемии. Очень часто развиваются желчнокаменная и мочекаменная болезнь из-за повышения концентрации мочевой кислоты, нефросклероз. Исход и прогноз эритремии (полицитемии) Течение полицитемии хроническое доброкачественное. При современных методах лечения больные живут долго. Длительность жизни с болезнью более 10 лет. Исходом болезни может быть развитие миелофиброз а с прогрессирующей анемии гипопластического типа и трансформация болезни в миелолейкоз. 6 Список использованной литературы 1. Мухин Н.А., Моисеев В.С., Мартынов А.И. Внутренние болезни: учебник: в 2 т. – 2-е изд. – М., 2008. Т.1. – 672 с., Т.2. – 592 с. 2. Моисеев В.С., Кобалава Ж.Д. Внутренние болезни с основами доказательной медицины и клинической фармакологией: руководство под ред. В.С. Моисеева. – М., 2008. – 832 с. 3. Дифференциальная диагностика и лечение внутренних болезней: Руководство для врачей. – В 4 томах под общей редакцией Комарова Ф.И.. – Изд. 3-е, обновленное и дополненное. - М.: Медицина, 2003-2004. 4. Рябов С.И. Внутренние болезни. - СПб.: СпецЛит, 2004. – 879 с. 5. Мартов В.Ю., Окороков А.Н. Лекарственные средства в практике врача. – 2006. – 960 с. 6. Шулутко Б.И. Стандарты диагностики и лечения внутренних болезней. - СПб.: ООО «ЭЛБИ-СПб», 2007. – 800 с. 7. Юрковский О.И. Общеклинические анализы в практике врача.- ОАО Издательство «Медицина». - М. – 2008. 8. Комаров Ф. И. Руководство по внутренним болезням для врача общей практики: От симптома и синдрома — к диагнозу и лечению. - М.: ООО «Медицинское информационное агентство», 2007. – 872 с. Кишкун А.А. Руководство по лабораторным методам диагностики.-М., 2007. Петров В.И., Недогода С.В. Основы доказательной медицины для практических врачей.-М., 2009. Воробьев А.И. Руководство по гематологии: «Ньюдиамед», 2008.-Т.3 Богданов Н. Клиническая гематология: Руководство для врачей. – Изд-во: Фолиант, 2008. – 488 с. Бэйн Б., Льюис С.М., Бэйтс И. Практическая и лабораторная гематология. – Изд-во: ГЭОТАР-Медиа, 2009. – 672 с. Хоффбранд Виктор, Джон Петтит. Гематология. Атлас-справочник. – Изд-во: Практика, 2007. – 408 с. |
