патфиз устно (1). Общая патофизиология патофізіологія як наука та навчальна дисципліна. Методи патофізіології
 Скачать 1.44 Mb. Скачать 1.44 Mb.
|
|
29.19. Назовите причины нарушений легочной перфузии. Нарушение кровообращения в легких (легочной перфузии) могут быть обусловлены следующими причинами: а) снижением давления в правом желудочке (недостаточность правого сердца, уменьшение венозного возврата при кровопотере, шоке, коллапсе) 6) увеличением давления в левом предсердии (стеноз отверстия двустворчатого клапана, ли-вошлуночкова недостаточность сердца) в) увеличением сопротивления сосудов малого круга кровообращения. Последнее может быть обусловлено рефлекторным увеличением тонуса артериол легких, увеличением вязкости крови, наличием препятствий для движения крови (тромбоз, эмболия). 29.20. Каковы причины и механизмы развития гипертензии малого круга кровообращения? Гипертензия малого круга кровообращения характеризуется увеличением давления в легочной артерии более 25 мм рт. ст. ее развитие может быть обусловлен следующими механизмами: а) длительный спазм артериол легких. Чаще всего возникает в результате уменьшения парциального давления кислорода в альвеолярном воздухе бывает при гипоксической гипоксии (см. Разд. 19) и нарушениях вентиляции легких; б) острый рефлекторный спазм легочных артериол. Развивается при эмболии сосудов легких, стенозе отверстия двустворчатого клапана. В последнем случае включается рефлекс Китаева: увеличение давления в левом предсердии и легочных венах вызывает возбуждение барорецепторов и спазм легочных артериол, предупреждает увеличение гидростатического давления в капиллярах легких и развитие отека; в) увеличение давления воздуха в бронхах и альвеолах. Вызывает сдавление легочных капилляров и, как следствие, увеличение сосудистого сопротивления в малом круге кровообращения. Бывает у людей во время тяжелых приступов кашля. При этом давление в легочной артерии может возрастать до 250 мм рт. в .; г) облитерация легочных сосудов (артериол, капилляров, венул) вследствие поражения их стенок (например, при эмфиземе легких). В эксперименте показано, что гипертензия малого круга кровообращения возникает при выключении не менее 2/3 сосудистого русла. Итак, удаление одного легкого не приводит к развитию этого синдрома; г) увеличение минутного объема сердца больше чем в 3 раза; д) нарушение оттока крови по легочным венозных сосудах (пороки двустворчатого клапана сердца, недостаточность левого желудочка, сдавливание легочных вен) е) увеличение в "вязкости крови (например, при полицитемии) е) врожденные пороки, связанные со сбросом крови слева направо (незаращение Боталло вой пролива, дефекты межжелудочковой перегородки). В зависимости от того, на каком участке легочных сосудов увеличивается сопротивление, различают пре- ипосткапиллярных форму гипертензии малого круга кровообращения. 29.21. Какие механизмы могут лежать в основе развития отека легких? Выход жидкости из кровеносных сосудов в интерстициальную ткань легких и альвеолы может быть обусловлен следующими механизмами. 1. Гидростатическое механизм - резкое увеличение гидростатического давления в капиллярах легких. Отек развивается, когда гидростатическое давление становится выше 30 мм рт. ст. (В норме 6-9 мм рт. Ст.), То есть его величина становится больше за онкотическое давление крови. Такая ситуация может возникать при острой левожелудочковой недостаточности сердца, обусловленной обширным инфарктом миокарда, при стенозе отверстия двустворчатого клапана (кардиогенный механизм), при введении больших количеств (несколько литров) крово- и плазмозамещающих растворов больным с нарушенным диурезом (гиперво-лемичний механизм). 2. Мембраногенный механизм - увеличение проницаемости легочных капилляров. Бывает при: а) экзогенной интоксикации (отравления фосфорорганическими соединениями, например, фосгеном) б) эндогенной интоксикации (уремия, печеночная недостаточность) в) аллергических реакциях I типа. 3. Онкотическое механизм - уменьшение онкотического давления плазмы крови. Относительно часто бывает у больных с нефротическим синдромом (см. Разд. 32). С учетом патогенеза различают две фазы развития отека легких. I. Интерстициальный отек - накопление отечной жидкости в интерстициальной ткани легких. Клинически проявляется приступами сердечной астмы. Развивается паренхиматозная недостаточность дыхания с явлениями гипоксемии. II. Альвеолярный отек - переход отечной жидкости в альвеолы. При этом нарушается их вентиляция - развивается вентиляционная недостаточность дыхания с явлениями гипоксемии и гиперкапнии. 29.22. Какими нарушениями проявляется синдром эмболии малого круга кровообращения? Появление эмболов в сосудах легких вызывает развитие таких изменений: 1) генеролизованш спазм артериол всего малого круга кровообращения (а не только сосудов, где содержатся эмболы). Это вызывает резкую гипертензией малого круга и развитие острой правопшуночковои недостаточности сердца (синдром острого легочного сердца) 2) снижение артериального давления в большом круге кровообращения. Связано с уменьшением минутного объема сердца и снижением тонуса артериол в периферических отделах (рефлекс Швичкы-Парина) 3) нарушения внешнего дыхания - развитие паренхиматозной дыхательной недостаточности (см. Запрос. 29.17). 29.23. Изменения общих и местных вентиляционно-перфузионных отношений могут вызывать к развитию недостаточности внешнего дыхания? Вешпшяцийно-перфузионное отношение для легких в целом определяется как отношение минутного объема альвеолярной вентиляции (V a ) до минутного объема крови (Q). В норме: 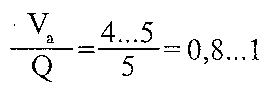 Если указанное отношение больше единицы, то это свидетельствует об увеличении функционального мертвого пространства,вследствие чего эффективность вентиляции ухудшается. Такая ситуация возникает при гипервентиляции, не подкрепленной увеличением перфузии, либо при нормальной вентиляции, но нарушенном легочном кровообращении. Вентиляционно-перфузионное отношение меньше 0,8 свидетельствует о так называемом эффект шунтирования, когда кровь, не обогащенная кислородом, попадает в легочные вены и затем в большой круг кровообращения. Это бывает, когда величина легочной перфузии значительно превышает величину альвеолярной вентиляции. В условиях патологии в связи с неравномерностью вентиляции и перфузии различных альвеол вентиляционно-перфузионные отношения в различных участках легких могут быть разными. При этом вентиляционно-перфузионное отношение для легких в целом может быть в норме, хотя и развиваются признаки дыхательной недостаточности. Они обусловлены существованием в пораженных легких трех типов альвеол (рис. 141): 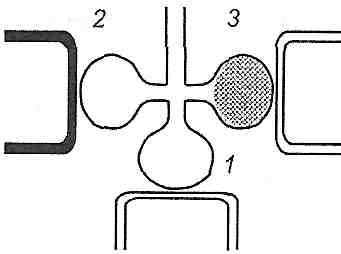 Рис. 141. Местные вентиляционно-перфузионные отношения: 1 - эффективный альвеолярный о Объем; 2 - альвеолярный мертвое пространство; 3 - альвеолярный артерио-венозный шунт 1) альвеолы, которые оптимально вентилируются и перфузуються (V a / Q = 0,8 ... 1). Они образуют эффективный альвеолярный о Объем и составляют большинство альвеол здоровых легких; 2) альвеолы, которые вентилируются, но не перфузуються (V7Q> 1). их совокупность составляет альвеолярный мертвое пространство ^ 3) альвеолы, которые перфузуються, но не вентилируются (V / Q <0,8). С ними связано артериовенозное шунтирования. Увеличение количества альвеол второго и третьего типов может приводить к развитию гипоксемии. При этом выделение С0 2 не нарушается благодаря высокому коэффициенту его диффузии (развивается паренхиматозная недостаточность дыхания). 29.24. Какими клиническими признаками проявляется недостаточность внешнего дыхания? 1. Развивается одышка (см. Запрос. 29.9). 2. Гипоксемия (уменьшение рО артериальной крови) приводит к возникновению: а) гипоксии (дал. разд. 19) б) цианоза. Последний возникает, когда насыщение гемоглобина кислородом становится ниже 80% (синюшный оттенок кожи и видимых слизистых оболочек обусловлено восстановленным гемоглобином). 3. Гиперкапния (увеличение РС0 2 артериальной крови) вызывает: а) возбуждения дыхательного центра и одышку. Когда РС0 2 становится выше 90-100 мм рт. в, возбуждение дыхательного центра меняется его торможением; б) расширение мозговых сосудов и сужение сосудов мышц, почек в) смещение кривой диссоциации оксигемоглобина вправо; г) газовый ацидоз. 4. Газовый ацидоз обусловливает: а) нарушение функций белковых молекул (конформационные изменения). Они особенно опасны в центральной нервной системе, с поражением которой может быть связано развитие дыхательной комы; б) возбуждения дыхательного центра; в) увеличение проницаемости клеточных мембран, вызывает отек и повреждение клеток; г) смещение кривой диссоциации оксигемоглобина вправо - эффект Бора. 108. Патогенез основних клінічних проявів недостатності зовнішнього дихання. Задишка: види, причини, механізми виникнення та розвитку. Асфіксія, причини виникнення й механізми розвитку. Патологічне дихання. Типи періодичного та термінального дихання. Порушення не респіраторних функцій легень, їх вплив на системну гемодинаміку і систему гемостазу. 29.16. Что такое асфиксия? Какой Ее патогенез? Асфиксия (удушье) - это угрожающий для жизни состояние, при котором острая дыхательная недостаточность достигает такой степени, что в кровь совсем не поступает кислород, а из крови не выводится углекислый газ. Чаще всего асфиксия наступает в случае сдавления дыхательных путей (удушения), закупорки их просвета (инородные тела, воспалительный отек), наличии жидкости в дыхательных путях и альвеолах (утопление, отек легких, попадание рвотных масс), в случае двустороннего пневмоторакса. Кроме того, асфиксия может развиться при сильном угнетении дыхательного центра, нарушении проведения нервных импульсов к дыхательным мышцам, резком ограничении подвижности грудной клетки. В ходе асфиксии выделяют три периода. Первый период асфиксии характеризуется быстрым увеличением глубины и частоты дыхания с преобладанием фазы вдоха над фазой выдоха. Развивается общее возбуждение, повышается тонус симпатической части вегетативной нервной систе- мы (расширяются зрачки, появляется тахикардия, повышается артериальное давление), возможны судороги. В втором периоде частота дыхания постепенно уменьшается при сохраненной максимальной амплитуде дыхательных движений, усиливается фаза выдоха. Преобладает тонус парасимпатической части вегетативной нервной системы (зрачки сужаются, артериальное давление снижается, отмечается брадикардия). В третьем периоде асфиксии наблюдается уменьшение амплитуды дыхания, его частоты и, наконец, остановку дыхания. Артериальное давление значительно снижается. После кратковременной остановки дыхания, как правило, появляется несколько редких конвульсивных дыхательных движений (гаспинг-дыхание), после которых наступает паралич дыхания. Явления, которые наблюдают при асфиксии, связанные сначала с накоплением в организме углекислого газа. Действуя рефлекторно и непосредственно на дыхательный центр, С0 2 возбуждает его, доводя глубину и частоту дыхания до максимально возможных величин. Кроме того, дыхание рефлекторно стимулируется и снижением в крови напряжения кислорода. По мере увеличения в крови содержания С0 2 повышается и артериальное давление. Эксперименты с вдыханием газовых смесей, содержащих 10-20% С0 2, Показали, что такое повышение связано, во-первых, с рефлекторным влиянием хеморецепторов на сосудодвигательный центр, во-вторых, с усиленным выбросом адреналина в кровь, в-третьих, с увеличением минутного объема крови в результате повышения тонуса вен и увеличение поступления крови к сердцу при усилении дыхания. При дальнейшем увеличении концентрации С0 2 в крови начинает проявляться его наркотическое действие, рН крови снижается до 6,8-6,5. Усиливается гипоксемия и, соответственно, гипоксия головного мозга. Это приводит, в свою очередь, к угнетению дыхания, снижение артериального давления. В результате наступает паралич дыхания и остановка сердца. 29.7. Что такое периодическое дыхание? Известные его формы? Периодическим дыханием называют такое нарушение ритма дыхания, при котором периоды дыхания чередуются с периодами апноэ. Чаще всего бывают два типа периодического дыхания: дыхание Чейна-Стокса и дыхание Биота. Дыхание Чейна-Стокса характеризуется нарастанием амплитуды дыхания до выраженного гиперпноэ, а затем уменьшением ее до апноэ, после которого опять наступает цикл дыхательных движений, заканчивающихся также апноэ (рис. 135). 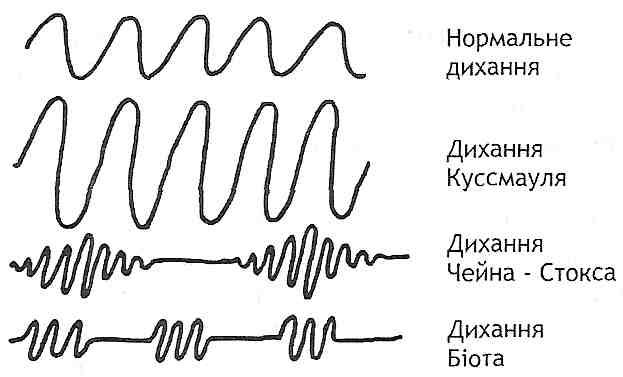 Рис. 135. Дыхание Куссмауля и некоторые виды периодического дыхания Циклические изменения дыхания у человека могут сопровождаться помрачением сознания в период апноэ и его нормализацией в период увеличения вентиляции. Артериальное давление при этом также колеблется, как правило, повышаясь в фазе усиления дыхания и снижаясь в фазе его ослабления. В большинстве случаев дыхание Чейна-Стокса является признаком гипоксии головного мозга. Оно может возникать при недостаточности сердца, заболеваниях мозга и его оболочек, уремии. Некоторые лекарственные препараты (например, морфин) также могут вызвать дыхание Чейна - Стокса. Его можно наблюдать и у здоровых людей на большой высоте (особенно во время сна), у недоношенных детей, что, очевидно, связано с несовершенством нервных центров. Патогенез дыхания Чейна-Стокса можно представить следующим образом. Клетки коры большого мозга и подкорковых образований вследствие гипоксии подавляются - дыхание останавливается, сознание исчезает, угнетается деятельность сосудодвигательного центра. Однако хеморецепторы при этом все еще способны реагировать на изменения содержания газов в крови. Резкому усилению имигульсации с хеморецепторов, наряду с прямым действием на центры высокой концентрации углекислого газа и стимулами с барорецепторов вследствие снижения артериального давления, оказывается достаточно для возбуждения дыхательного центра - дыхание возобновляется. Восстановления дыхания ведет к оксигенации крови, что уменьшает гипоксию головного мозга и улучшает функцию нейронов сосудодвигательного центра. Дыхание становится глубже, сознание проясняется, повышается артериальное давление, улучшается наполнение сердца. Вентиляция увеличивающейся ведет к повышению напряжения кислорода и снижения напряжения С0 2 в артериальной крови. Это в свою очередь приводит к ослаблению рефлекторной и химической стимуляции дыхательного центра, деятельность которого начинает угасать, - наступает апноэ. Дыхание Биота отличается от дыхания Чейна-Стокса тем, что дыхательные движения, которые характеризуются постоянной амплитудой, внезапно прекращаются, так же как и внезапно начинаются. Чаще всего дыхания Биота наблюдается при менингите, энцефалите и других заболеваниях, сопровождающихся повреждением центральной нервной системы, особенно продолговатого мозга. 29.8. Что такое терминальное дыхание? Чем оно характеризуется? Терминальным называют дыхания, которое возникает в терминальных состояниях, то есть в условиях, когда организм находится на грани жизни и смерти. Чаще всего регистрируют два типа терминального дыхания: Апнейстическое и гаспинг-дыхания. Апнейстичие дыхания характеризуется судорожным усилием вдохнуть, не прекращается, но изредка прерывается выдохом. В эксперименте его наблюдают после пересечения у животного обоих блуждающих нервов и мозгового ствола между пневмотаксичним (в Ростральная части моста) и Апнейстическое (в средней и каудальной частях моста) центрами (рис. 136). Считают, что Апнейстическое центр обладает способностью возбуждать инспираторные нейроны, которые периодически тормозятся импульсами с блуждающего нерва и пневмотаксичного центра. Пересечение указанных структур приводит к постоянной инспираторной активности Апнейстическое центра. 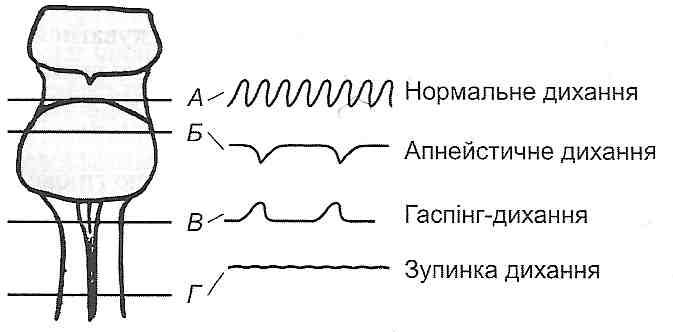 Рис. 136. Развитие терминального дыхания после пересечения ствола мозга на различных его уровнях (А, Б, В, Г) Гаспинг-дыхание - это одиночные, редкие вдохи, частота и амплитуда которых постепенно уменьшается вплоть до полной остановки дыхания. Такой вид дыхания наблюдается при агонии, например в заключительной стадии асфиксии. Обычно характерны для гаспинг-дыхания жидкие и низькоамплитуцни вдохи возникают после временной остановки дыхания (претерминальной паузы). Появление их, возможно, связана с возбуждением клеток, содержащихся в каудальной части продолговатого мозга, после выключения функции вышележащих отделов мозга. 29.9. Что такое одышка? Какие механизмы ее развития? Одышка (дисппое) - это ощущение недостатка воздуха и связанная с этим необходимость усилить дыхание. Чувствуя нехватку воздуха, человек не только самопроизвольно, но и сознательно увеличивает активность дыхательных движений, стремясь избавиться от этого тягостного ощущения, наличие которого и является наиболее существенным отличием одышка от других видов нарушения регуляции дыхания (гиперпноэ, полипноэ и др.). Поэтому у человека, потерявшего сознание, одышки не бывает. Одышка возникает в тех случаях, когда влияния, возбуждающие вдох, является сильнее влияния, которые его угнетают, а также в случае повышения чувствительности дыхательного центра к факторам, которые стимулируют дыхание. Важнейшими из этих воздействий являются следующие. 1. Возбуждение рецепторов, стимулирующих центр вдоха, и которые активируются при сильном уменьшении объема легочных альвеол (сильному, чем при максимальном выдохе). При патологии может возникнуть постоянная импульсация от этих рецепторов. Например, при застойных явлениях в легких (недостаточность сердца, пневмония) переполнены кровью сосуды, окружающие альвеолы, сдавливают их, емкость альвеол уменьшается, что ведет к возбуждению рецепторов спадиння. 2. Возбуждение рецепторов интерстициальной ткани легких ( J -рецепторов). Все патологические процессы, ведущие к застойным явлениям в легких (пневмония, недостаточность сердца), могут вызвать длительное возбуждения J-рецепторов и повышенную стимуляцию дыхательных нейронов. 3. Рефлексы из воздухоносных путей. Могут вызываться твердыми частицами, парами химических соединений и другими факторами, попавшие в воздухоносные пути и раздражают так называемые иритантнирецепторы (имеют свойства одновременно ме-хано- и хеморецепторов), расположенные в субэпителиальном слое трахеи, бронхов и бронхиол. Значительное возбуждения иритантних рецепторов наблюдается при бронхитах, бронхопневмонии, бронхиальной астме и болезнях, при которых в бронхах и альвеолах содержится слизь, экссудат или транссудат). 4. Рефлексы с барорецепторов аорты и сонной пазухи. Эти рефлексы приобщаются к патогенеза одышки при кровопотере, шоке, коллапсе. В условиях уменьшения артериального давления до уровня 70 мм рт. ст. и ниже, резко уменьшается импульсация от этих рецепторов, которая в норме тормозит центр вдоха (через активацию центра выдоха). \ 5. Рефлексы с хеморецепторов аорты и сонной пазухи. При снижении в крови напряжения 0 2 , повышении напряжения С0 2 или увеличении концентрации ионов водорода происходит усиленное возбуждение рецепторов, расположенных в аортальном и каротидном тельцах, и, как следствие, - усиленное возбуждение центра вдоха. Этот механизм играет важную роль в развитии одышки при ацидозе, недостаточности дыхания, при анемии и т. Д. 6. Непосредственная стимуляция нейронов дыхательного центра. В продолговатом мозге есть хеморецепторы, избирательно чувствительные к углекислого газа. Сильное возбуждение этих рецепторов при гиперкапнии также способствует развитию одышки. 7. Рефлексы из дыхательных мускулов. Ощущение нехватки кислорода может возникнуть при чрезмерном растяжении межреберных мышц и сильном возбуждении рецепторов растяжения, импульсация от которых поступает в высшие отделы головного мозга. Этот механизм действует при выполнении тяжелой физической работы, требующей значительной работы инспира-торных мышц, при уменьшении эластичности легких, сужении верхних дыхательных путей. 8. Стимуляция дыхательного центра продуктами собственного метаболизма. Речь идет о накоплении углекислого газа, кислых продуктов обмена и снижение напряжения кислорода непосредственно в нервных центрах вследствие нарушения мозгового кровообращения (спазм или тромбоз сосудов головного мозга, отек мозга, коллапс). Дыхание при одышке, как правило, частое и глубокое. Усиливается как вдох, так и выдох, который в условиях одышки носит активный характер и происходит при участии экспираторных мышц. Однако в некоторых случаях может преобладать или вдох, или выдох, тогда говорят о инспираторную (усиленный вдох) или экспираторную (усиленный выдох) одышку. Инспираторную одышку наблюдают, например, в первой стадии асфиксии, при общем возбуждении центральной нервной системы, при физической нагрузке у больных с недостаточностью кровообращения, при пневмотораксе. Экспираторная одышка бывает реже и возникает главным образом при бронхиальной астме, эмфиземе, когда при выдохе увеличивается сопротивление потоку воздуха в нижних дыхательных путях. |
