Клин фарма. Нозокомиалка. Общие симптомы
 Скачать 290.54 Kb. Скачать 290.54 Kb.
|
|
Нежелательные лекарственные реакции Макролиды - одна из самых безопасных групп антибиотиков. Аллергические реакции возникают очень редко. Эритромицин достаточно часто (у 30-35% пациентов) вызывает дискомфорт в животе, тошноту, рвоту, обладает умеренной гепато-токсичностью (чаще всего это проявляется транзиторным повышением активности печеночных ферментов), может вызывать холеста-тический гепатит. Также эритромицин может вызывать нарушения сердечного ритма, удлинять интервал QT (обычно у пациентов с заболеваниями сердца при совместном приеме с другими препаратами, удлиняющими интервал QT). Другие макролиды переносятся значительно лучше. При внутривенном введении могут возникать тромбофлебиты, обусловленные местно-раздражающим действием. Противопоказания Макролиды противопоказаны пациентам с гиперчувствительностью. При беременности не рекомендуют применять кларитромицин, рокситромицин. Кормящим женщинам не следует назначать спира-мицин и мидекамицин (эти препараты проникают в грудное молоко). Безопасность применения у детей до 6 мес не определена для кларитро-мицина. При тяжелой почечной недостаточности (клиренс креатинина <30 мл/мин) увеличивается период полувыведения кларитромицина и рокситромицина. При заболеваниях печени с осторожностью следует применять эритромицин, рокситромицин и джозамицин, а при тяжелых заболеваниях печени дозу кларитромицина снижают. Растворы эритромицина, кларитромицина и спирамицина обладают выраженным местно-раздражающим действием, и их следует вводить внутривенно медленно. Макролиды нельзя вводить внутривенно струйно и внутримышечно. Взаимодействия с другими препаратами Взаимодействия макролидов с другими ЛС основаны на ингиби-ровании активности микросомальных ферментов печени (система цитохрома Р-450). По степени ингибирования макролиды распределяются в следующем порядке: кларитромицин > эритромицин > азитромицин > спирамицин. Большое значение имеет взаимодействие эритромицина и кла-ритромицина с непрямыми антикоагулянтами (варфарином), тео-филлином, противосудорожными препаратами (карбамазепином, вальпроевой кислотой), циклоспорином, в результате которого повышается риск развития нежелательных реакций (например, кровотечений при назначении макролидов с варфарином, нарушений сердечного ритма при взаимодействии макролидов и теофиллина). Сочетание макролидов (кроме спирамицина) с цизапридом® очень опасно из-за высокого риска развития тяжелых желудочковых аритмий. Антациды замедляют всасывание макролидов из ЖКТ. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ ЛИНКОЗАМИДОВ Группа линкозамидов представлена природным антибиотиком линкомицином и его полусинтетическим аналогом клиндамицином, который имеет более высокую активность in vitro. Спектр антимикробной активности этих препаратов достаточно узкий. Их назначают преимущественно в качестве препаратов второго ряда при инфекциях, вызванных грамположительными кокками, а также выявлении неспорообразующей анаэробной флоры, включая В. fragilis. Отмечена быстро развивающаяся, перекрестная с макролидами резистентность стафилококков к обоим препаратам. Механизм действия Бактериостатический эффект обусловлен ингибированием синтеза белка на рибосомах. Бактерицидный эффект может проявиться при высоких концентрациях в отношении высокочувствительных микроорганизмов. Фармакокинетика Особенности фармакокинетики линкозамидов: - хорошая биодоступность (пища не влияет на всасывание); - хорошее проникновение в органы и ткани (особенно в костную) и полость абсцессов; - элиминация преимущественно через ЖКТ и печень. Клиндамицин лучше всасывается из ЖКТ. Его биодоступность составляет 90%, причем не зависит от пищи, в то время как биодоступность линкомицина - всего 30%, а в присутствии пищи снижается до 5%. Препараты подвергаются биотрансформации в печени. Хорошо проникают в различные ткани и органы. Высокие концентрации достигаются в бронхолегочном отделяемом, костях, желчи. Проникают через плаценту и в грудное молоко. Плохо проходят через ГЭБ. Выводятся преимущественно через ЖКТ, с мочой экс-кретируется 10-30% принятой дозы. Период полувыведения линко-мицина составляет 4-6 ч, клиндамицина - несколько меньше. Эти величины при почечной недостаточности не изменяются, но могут значительно возрастать при тяжелой патологии печени. Спектр активности Наиболее чувствительны стафилококки (кроме метициллиноре-зистентных), стрептококки, пневмококки и неспорообразующие анаэробы - пептококк, пептострептококки, фузобактерии, бактероиды (включая большинство штаммов В. fragilis). Клиндамицин умеренно активен в отношении некоторых простейших - токсоплазма, пнев-моциста, Р. falciparum. Показания к применению • Инфекции нижних отделов дыхательных путей: аспирационная пневмония, абсцесс легкого, эмпиема плевры. • Инфекции кожи и мягких тканей, включая диабетическую стопу. • Инфекции костей и суставов. • Интраабдоминальные инфекции: перитонит, абсцессы. • Инфекции органов малого таза: эндометрит, аднексит, сальпин-гоофорит. негонорейный абсцесс маточных труб и яичников, пельвиоцеллюлит, послеоперационные анаэробные вагинальные инфекции. • Хлорохинорезистентная тропическая малярия, вызываемая Р. falciparum (только клиндамицин в сочетании с хинином). • Токсоплазмоз (только клиндамицин в сочетании с пириметами-ном). При тяжелых инфекциях линкосамиды необходимо комбинировать с антибиотиками, действующими на грамотрицательную флору (аминогликозиды). Нежелательные лекарственные реакции Наиболее неблагоприятной НЛР считают развитие псевдомем-бранозного колита, вызванного С. dificile, проявляющегося кровавой диареей, болями в животе, лихорадкой. Псевдомембранозый колит - потенциально смертельное заболевание. Возможно также развитие нейтропении, гиперчувствительности, гепатотоксического действия на плод. Противопоказания • Заболевания ЖКТ в анамнезе - неспецифический язвенный колит, энтерит или колит, связанный с применением антибиотиков. • Повышенная чувствительность к линкозамидам или доксоруби-цину. • При терминальной почечной или печеночной недостаточности необходимо снизить дозу. • Беременность, лактация. Взаимодействие с другими препаратами Приведены в табл. 29-6. Таблица 29-6. Лекарственные взаимодействия линкозаминов 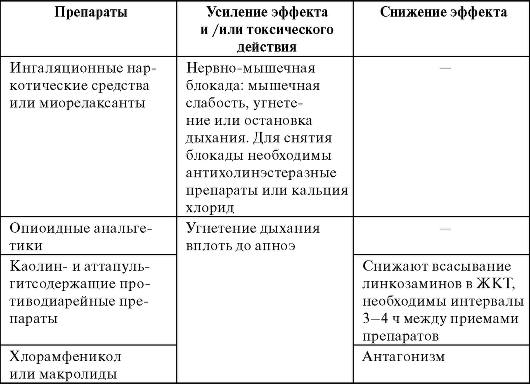 КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ ТЕТРАЦИКЛИНОВ К группе тетрациклинов относят природный антибиотик тетрациклин и полусинтетический препарат доксициклин. Общие свойства антибиотиков этой группы: - бактериостатическое действие; - широкий спектр активности, но высокий уровень вторичной резистентности многих бактерий; - перекрестная устойчивость микроорганизмов ко всем препаратам группы; - высокая частота НЛР. Механизм действия Тетрациклины угнетают синтез белка, связываясь с 30S-субъеди-ницей бактериальных рибосом. Фармакокинетика Биодоступность доксициклина составляет 90-100% и практически не зависит от пищи. Биодоступность тетрациклина при приеме натощак - 75%, а при приеме с пищей снижается в 2 раза. Максимальная концентрация препаратов в сыворотке крови достигается через 1-3 ч после приема внутрь. Метаболизм тетрациклинов осуществляется в печени. Тетрациклины распределяются во многих органах и средах организма. Доксициклин, по сравнению с тетрациклином, создает более высокие тканевые концентрации. Концентрация в СМЖ составляет 10-25% таковой в сыворотке крови, в желчи - в 5-20 раз выше, чем в крови. Препараты этой группы проникают через плаценту и в грудное молоко в высоких концентрациях. Тетрациклин преимущественно выводится почками, при почечной недостаточности его экскреция значительно замедляется. Доксициклин, в отличие от тетрациклина, имеет более высокую липофильность и выводится не только почками, но и через ЖКТ, причем у пациентов с почечной недостаточностью этот путь становится основным. Доксициклин имеет более длительный период полувыведения (15-24 ч), чем тетрациклин (8 ч). Спектр антимикробной активности Включает в себя грамположительные кокки (в настоящее время отмечается высокая устойчивость пневмококков, стрептококков и большинства стафилококков); грамположительные палочки (листе-рии, возбудители сибирской язвы); грамотрицательные бактерии (иерсинии, кампилобактеры, бруцеллы, гемофилы, холерный вибрион, возбудители чумы, туляремии; многие штаммы Е. coli, сальмонелл и шигелл устойчивы); анаэробы (клостридии, кроме С. difficile; фузо-бактерии); спирохеты, риккетсии, хламидии, микоплазмы, актино- мицеты. Доксициклин активен в отношении малярийного плазмодия. Показания к применению • Инфекции, передающиеся половым путем - хламидиоз, уреа-плазмоз, микоплазмоз (доксициклин); • Инфекции желчевыводящих путей. • Ородентальные инфекции - периодонтит (доксициклин). • Иерсиниоз (доксициклин). • Эрадикация Н. pylori (тетрациклин в сочетании с другими антибиотиками и антисекреторными препаратами). • Угревая сыпь, при неэффективности местного лечения (доксици-клин). • Сифилис (при аллергии к -лактамам). • Риккетсиозы. • Особо опасные инфекции: чума (в сочетании со стрептомицином), холера (доксициклин). • Зоонозные инфекции: болезнь Лайма, лептоспироз, бруцеллез, туляремия (в сочетании со стрептомицином). Кроме того, доксициклин рассматривают как препарат резерва при инфекциях верхних (синусит) и нижних (бронхит, внебольнич-ная пневмония) дыхательных путей. Нежелательные лекарственные реакции • Аллергические реакции. • Общее катаболическое действие, угнетение белкового обмена, гиперазотемия. • Диспепсические расстройства, эрозии пищевода. • Суперинфекции, включая кандидоз ЖКТ и влагалища. • У детей - нарушение образования костной и зубной ткани: дис-колорация (изменение окраски) зубов, дефекты эмали, замедление линейного роста костей. • Фотодерматит (чаще при приеме доксициклина). • Гепатотоксичность, вплоть до некрозов печени (особенно при нарушении функций печени и быстром внутривенном введении). • Повышение внутричерепного давления при длительном приеме. Противопоказания Возраст до 8 лет, беременность, кормление грудью, тяжелая патология печени, почечная недостаточность (тетрациклин). Взаимодействия с другими препаратами Пища и антациды значительно снижают биодоступность тетрациклина (но не доксициклина). Это обусловлено тем, что при взаимодействии с катионами Са2+, Mg+, Al3+, которые содержатся в пище, особенно в молочных продуктах, а в антацидах образуются нерастворимые хелатные соединения. Карбамазепин, фенитоин и барбитураты ускоряют метаболизм доксициклина в печени и почти в 2 раза укорачивают его период полувыведения. Аналогичная картина может отмечаться у лиц, злоупотребляющих алкоголем. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ ХЛОРАМФЕНИКОЛА Хлорамфеникол имеет широкий спектр активности. На пневмококк, менингококк и гемофильную палочку действует бактерицидно, на другую чувствительную микрофлору бактерио-статически. Применение хлорамфеникола ограничено из-за его способности вызывать тяжелые нежелательные реакции (в первую очередь - гематологические) и вторичной резистентности многих возбудителей. Механизм действия Бактериостатическое действие хлорамфеникола обусловлено его обратимым взаимодействием с 50S-субъединицей рибосом, в результате чего нарушается синтез белка. Фармакокинетика Хорошо всасывается из ЖКТ, биодоступность составляет 70-80% и не зависит от пищи. Препарат подвергается биотрансформации в печени. Хорошо распределяется в организме, проникает через ГЭБ, гематоофтальмический барьер, создает высокие концентра- ции в ткани мозга, бронхиальном секрете, желчи. Выделяется через почки преимущественно в неактивном состоянии, и при почечной недостаточности дозу можно не снижать. Т1/2 у взрослых составляет 1,5-3,5 ч, у детей - 3-6,5 ч. Спектр антимикробной активности Грамположительные кокки: стрептококки, включая пневмококки (кроме пенициллинорезистентных); стафилококки (многие штаммы устойчивы); энтерококки. Грамотрицательные кокки: менингококки, гонококки, моракселла. Грамотрицательные палочки: гемо-фильная (включая ампициллинорезистентные штаммы), кишечная, сальмонеллы, шигеллы, бруцеллы, иерсинии. Следует учитывать, что в России 50-90% шигелл и более 10% сальмонелл устойчивы к препаратам этой группы. Риккетсии. Анаэробы: клостридии, анаэробные кокки, бактероиды (включая В. fragilis). Показания к применению Учитывая высокую частоту и опасность нежелательных реакций, при всех приведенных ниже показаниях хлорамфеникол рассматривают как резервный антибиотик. • Бактериальный менингит. • Абсцесс мозга. • Интраабдоминальные и тазовые инфекции. • Генерализованные формы сальмонеллеза. • Брюшной тиф. • Риккетсиоз. • Газовая гангрена. Нежелательные лекарственные реакции • Гематотоксическое действие: - обратимое - ретикулоцитопения, тромбоцитопения, анемия. - необратимое - потенциально фатальная апластическая анемия. Встречается редко (1 случай на 10 000-40 000 больных), может развиваться через 6-8 нед после отмены препарата, при однократном приеме и даже местном применении. Угнетение кроветворения - самая серьезная НЛР хлорамфеникола. Таким образом, этот препарат применяют только в случае, если потен- циальная польза от назначения превышает риск развития апла-стической анемии. • «Серый» синдром: у новорожденных препарат кумулируется и оказывает кардиотоксическое действие, что ведет к развитию коллапса, сердечной недостаточности. При этом кожа приобретает серый оттенок. • Гепатотоксическое действие. • Нейротоксическое действие: поражение зрительного нерва, периферические полинейропатии. • Диспепсические расстройства. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ ХИНОЛОНОВ И ФТОРХИНОЛОНОВ Хинолоны - синтетические антибактериальные препараты, разделены на четыре поколения, причем три последних имеют свойства фторированных (фторхинолоны) (табл. 29-7). Таблица 29-7. Классификация хинолонов 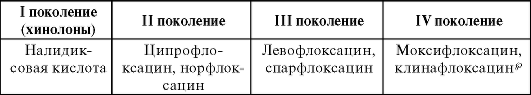 Хинолоны I поколения имеют узкий спектр активности, и многие из них (оксолиновая кислота, пипемидовая кислота) в настоящее время утратили свое значение. Фторхинолоны характеризуются значительно более широким антимикробным спектром, высокой бактерицидной активностью, что позволяет применять их для лечения инфекций различной локализации. Механизм действия Хинолоны обладают бактерицидным действием, инактивируя ферменты ДНК-гиразу и топоизомеразу IV, нарушая тем самым синтез ДНК микробной клетки. Фармакокинетика Все хинолоны хорошо всасываются из ЖКТ; пища может замедлить этот процесс, но не оказывает существенного влияния на биодоступность. Степень метаболизма препаратов данной группы в печени зависит от вида препарата: наиболее активно подвергается биотрансформации налидиксовая кислота, оксолиновая кислота, пефлоксацин, наименее - пипемидовая кислота, офлоксацин и ломефлоксацин. Хинолоны I поколения не создают терапевтических концентраций в крови, многих органах и тканях, создавая при этом терапевтически значимые концентрации в моче. Фторхинолоны характеризуются большим объемом распределения, создают высокие концентрации во многих органах и тканях, проникают внутрь клеток. Наиболее высокие тканевые концентрации создают офлоксацин и ломефлоксацин, наименьшие - норфлоксацин. Ципрофлоксацин, офлоксацин и пефлоксацин проникают через ГЭБ, выводятся из организма преимущественно почками, частично с желчью. При нарушении функций почек выведение препаратов замедляется, особенно офлоксацина и ломефлоксацина. При тяжелой почечной недостаточности необходима коррекция доз всех фторхинолонов. При тяжелой печеночной недостаточности необходима коррекция дозы пефлоксацина. При проведении гемодиализа фторхинолоны удаляются из крови в незначительных количествах (10-30%). Спектр активности Для хинолонов характерно действие на грамотрицательные бактерии - кишечную палочку (Е. coli), шигеллы, сальмонеллы, протей (Proteus spp), клебсиеллу (Klebsiella spp). Как было отмечено выше, фторхинолоны характеризуются более широким спектром активности, к ним чувствительны: - стафилококки (в том числе PRSA и некоторые MRSA); - грамотрицательные кокки (гонококк, менингококк, М. catar-rhalis); - грамотрицательные бактерии семейства Enterobacteriaceae (Е. coli, сальмонеллы, шигеллы, протей, энтеробактер, клеб-сиелла, серрация, провиденция, цитробактер, морганелла), синегнойная палочка (Р. aeruginosa), а также кампилобактеры и легионеллы, М. tuberculosis. Микробиологические особенности хинолонов II поколения • Малочувствительны большинство стрептококков (в том числе пневмококк), энтерококки, хламидии, микоплазмы. • Не действуют на спирохеты, листерии и большинство анаэробов. Микробиологические особенности хинолонов III поколения Обладают более высокой активностью в отношении пневмококков, включая пенициллинорезистентные, и атипичных возбудителей (хламидии, микоплазмы). |
